чем болел стивена хокинга
Наперегонки со смертью Как Стивену Хокингу удалось дожить до старости
Боковой амиотрофический склероз (БАС), или мотонейронная болезнь, также известная в США как болезнь Лу Герига, — редкое заболевание центральной нервной системы, приводящее к параличам конечностей и атрофии мышц. Оно стало широко известно в 1939 году, когда установивший несколько рекордов американский бейсболист Генри Луи Гериг ушел из спорта в возрасте 36 лет. Оказалось, что он страдал от быстро прогрессировавших неизлечимых нарушений двигательных функций. Спортсмен скончался через два года после постановки диагноза.
Большинство пациентов живут не дольше пяти лет после того, как болезнь обнаружена. Физику-теоретику Стивену Хокингу был двадцать один год, когда ему диагностировали БАС, однако он дожил до 75-летнего возраста, хотя и был на грани смерти в 1985 году из-за воспаления легких.
Каждая мышца управляется мотонейронами, расположенными в двигательной коре в задней части лобной доли мозга или в мозговом стволе. Они передают сигналы мотонейронам, которые находятся в спинном мозге. Первые называют верхними мотонейронами, а вторые — нижними. В ряде стран выделяют различные формы мотонейронных заболеваний, затрагивающий одну или обе группы нервных клеток. Например, первичный боковой склероз (ПБС) поражает верхние моторные нейроны, прогрессирующая мышечная атрофия (ПМА) — нижние, а при БАС нарушаются функции всех мотонейронов. Тем не менее, по словам специалистов, вскрытие умерших пациентов показывало, что при ПБС и ПМА наблюдаются также патологические изменения в нижних и верхних нейронах соответственно.
Лео Маккласки (Leo McCluskey), профессор неврологии Пенсильванского университета, в своем интервью изданию Scientific American назвал заблуждением представление о том, что БАС затрагивает только моторные нейроны. Примерно у 10 процентов пациентов с мотонейронными заболеваниями наблюдались нарушения функций в других частях мозга, например, в лобных и височных долях, где не содержатся мотонейроны. Хотя считается, что болезнь Лу Герига не влияет на умственные способности, у некоторых больных все же отмечалось развитие лобно-височной деменции.
Фото: Public Domain / Wikimedia
Продолжительность жизни пациентов с БАС часто зависит от того, как долго работают нейроны, отвечающие за движение диафрагмы и, соответственно, вентиляцию легких. Когда они отказывают, возникает дыхательная недостаточность, которая является основной причиной смерти. Если нарушается функция глотательных мышц, больные умирают от голода и обезвоживания. Если ничего из этого не происходит, человек может жить многие годы, хотя качество его жизни сильно ухудшается. Так, Стивен Хокинг передвигается только с помощью компьютеризированного инвалидного кресла, снабженного синтезатором речи и инфракрасным датчиком движения. Эти устройства позволяют ему писать статьи и общаться с другими людьми.
Одной из причин того, что болезнь Хокинга не затронула работу диафрагмы и глотательных мышц, может быть ранняя форма БАС. По словам Маккласки, в его практике встречались пациенты, у которых заболевание было диагностировано в подростковом возрасте, и они дожили до 60 лет. Однако точные причины долгожительства нескольких процентов пациентов пока не ясны.
БАС до сих пор неизлечим, хотя выяснение его причин и механизмов являются целью активных исследований. Было выяснено, что, как и в случае многих других нейродегенеративных заболеваний, в клетках головного мозга накапливаются аномальные белки в нейронах центральной нервной системы. 5-10 процентов всех случаев бокового амиотрофического склероза вызваны наследственными факторами, однако заболеванию может способствовать не один, а множество генов. Для того чтобы вылечить БАС или хотя бы замедлить его прогрессирование, необходимо найти соединения, которые регулируют активность этих генов.
Американские ученые из Калифорнийского университета в Риверсайде выяснили, какие молекулы подавляют активность рецепторного белка EphA4, который связывают с быстрым развитием БАС. В своих исследованиях биологи использовали мышиную модель бокового амиотрофического склероза — мыши, которые страдали от заболевания, аналогичного болезни Лу Герига у человека. Статья исследователей опубликована в журнале Cell Biology.
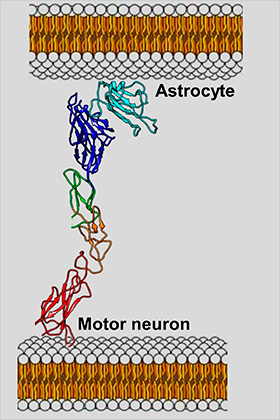
EphA4 опосредует взаимодействие между моторными нейронами и астроцитами, которое, по мнению авторов работы, является одной из причин быстрой гибели первых.. Фото: Pellecchia lab / UC Riverside
Синтез белка EphA4 связан не только с прогрессирующим нарушением функций мотонейронов, но и с заболеваниями крови, при которых нарушается свертываемость, болезнью Альцгеймера, а также язвами желудка и поджелудочной железы. Однако нельзя точно сказать, каким образом можно подавить активность белка и как это повлияет на состояние пациента, поскольку исследователи не знали, какие соединения могут быть ингибиторами EphA4. Однако было точно известно, что мутации в гене, кодирующем белок, увеличивают продолжительность жизни больных животных.
Чтобы выявить подходящее соединение, ученые проанализировали молекулярное строение более ста тысяч химических веществ, применяя спектроскопию ядерного магнитного резонанса. Они искали молекулу, которая могла бы связаться с EphA4, используя подходы по оценке белок-белковых взаимодействий. Исследователи обнаружили, что таким соединением является 123C4.
Это вещество не подавляет рецептор EphA4, однако вызывает его интернализацию. Иными словами, белок после связывания с 123C4 уходит с поверхности клетки внутрь через процесс, называемый эндоцитозом. По словам ученых, 123C4 эффективно удаляет EphA4 с поверхности моторных нейронов.
Чтобы подтвердить способность препаратов на основе 123C4 продлевать жизнь, необходимо провести клинические исследования. Пока больным ряда стран (в США и Европе) доступен рилузол — единственное одобренное средство, которое продлевает жизнь пациентов на несколько месяцев.
«Лучше опухоль мозга, чем это»: как я живу с неизлечимой болезнью
Среди самых известных пациентов с БАС – физик Стивен Хокинг, бейсболист Лу Гериг, композитор Дмитрий Шостакович. В России, по оценкам экспертов, проживает 10–15 тысяч людей с БАС. Наша героиня Ольга рассказала о своем опыте жизни с боковым амиотрофическим склерозом.
Как был поставлен диагноз?
Дожив до 32 лет, я ни разу не слышала даже упоминания о таком заболевании, как боковой амиотрофический склероз (БАС). В марте 2012 года я заметила, что у меня слабеет кисть правой руки – я не могла открывать бутылку с водой, и немного спотыкаются ноги. Я подумала, что это какое-то защемление позвоночника и пошла к мануальному терапевту-неврологу. Он меня осмотрел и встревоженно отправил на томографию и обследование с подозрением на опухоль мозга или на БАС.
Когда я прочитала в интернете про болезнь БАС, ужаснулась и подумала, лучше уж опухоль мозга, чем это. Я так испугалась диагноза БАС, что долгое время не могла решиться пойти на обследование, хотя симптомы усиливались и уже мешали жить, работать и отдыхать.
Когда уже начала терять равновесие, отправилась в поликлинику по месту жительства за направлением на обследование. Это было в феврале 2013 года. Я жила и работала в Москве, мне дали направление в Институт неврологии РАМН. Там опытные специалисты и неврологи, проведя все необходимые обследования, поставили мне диагноз: «болезнь двигательных нейронов, БАС». Было очень страшно, меня выписали без особого лечения, без перспективы на выздоровление, назначив небольшую поддерживающую терапию сосудистыми препаратами и усиленное питание.
Мне было очень тяжело и морально, и физически, мысли были самые ужасные: что я ничего не смогу сделать самостоятельно, даже вздохнуть и поесть. Я не успевала привыкать к постоянным прогрессирующим изменениям моего организма и тела. Это такой стресс: только ты осознаешь и принимаешь, что не можешь ходить, тут руки совсем обездвиживаются, потом голос слабеет, люди не понимают, что ты говоришь, потом надо привыкать к изменениям в еде – обычную пищу не всегда получается проглотить. Я чувствовала себя безнадежной, беспомощной, несчастной.
Родные и близкие меня поддержали. Даже больше, чем я ожидала. Я всегда была общительная и имела много друзей и хороших знакомых. Когда мне поставили диагноз, друзья стали реально помогать мне, порой буквально водили меня за руку по моим делам и носили на руках. А разные ситуации в жизни способствовали тому, что круг моих друзей и знакомых даже увеличился. Родные все сплотились вокруг меня и все время оказывали фундаментальную и безоговорочную поддержку. Так продолжается и по сей день.
Тяжелее всего пришлись, конечно, родителям. Спасибо большое им за всё, что у меня есть. Недавно не стало моей мамы, светлая ей память. Она постоянно была со мной, на всех этапах помогала и поддерживала, любила и переживала. Теперь всё держится на папе, дай бог ему сил, здоровья и терпения!
Как принять болезнь?
Принять болезнь было очень сложно и тяжело. Молодой, активной девушке с определенными планами на будущее и мечтами о личной жизни, вдруг всё остановить и принять такую страшную болезнь, как БАС. Я прошла все стадии принятия неизбежного. Это заняло много времени и сил моих и моих близких.
Сначала было отрицание. Когда мне поставили диагноз и предложили оформить инвалидность, я сначала отказалась и продолжила ходить на работу. Но, как ни крути, болезнь брала своё. Я первое время пыталась спорить с болезнью и не верила, что будет всё, как описывают в прогнозах при этой болезни. Но когда я начала слабеть и падать на улице по пути на работу и нарушилась моя речь, мне пришлось оформить инвалидность, уйти с работы и переехать жить к родителям.
Потом у меня начался период торгов с болезнью. Я пыталась найти способ исцеления. Обращалась к разным специалистам и практикам – как к традиционным, так и нетрадиционным, даже три месяца жила в Карпатских горах у местного знахаря. Но болезнь всё равно прогрессировала.
Затем начался период злости на болезнь. Я злилась на всё: на судьбу, на себя, на свое самочувствие и на многое другое. Потом началась депрессия. Я не понимала, как мне жить дальше, и целыми днями лежала. Меня ничего не радовало, я была в отчаянии.
Я вспомнила про рисование и потихоньку начала заниматься творчеством. Это позволило немного отвлечься от болезни и своих мыслей и наполнило мою жизнь маленькими радостными и новыми эмоциями. У меня появилось пространство и время, в котором я не думала о своей несчастной судьбе и ограниченности, за рисованием я чувствовала себя самостоятельной и свободной. И чем дальше я увлекалась живописью, тем больше становилось это позитивное пространство, вытесняя злость и жуткую депрессию.
Как я стала рисовать
В детстве и юности я не умела рисовать и считала, что у меня нет к этому способностей.
Уже будучи взрослой, в 30 лет, я ради развлечения посетила мастер-класс по правополушарному рисованию и два мастер-класса по масляной живописи. Мне это так понравилось, такие приятные и новые эмоции я ощутила, особенно от общения с масляными красками. Но, пока я была здорова, это оставалось лишь приятным воспоминанием. Я работала бухгалтером и не рисовала.
Позже, когда я заболела и был поставлен страшный диагноз БАС, я находилась в жуткой депрессии и безнадеге, пыталась найти хоть что-нибудь, что меня отвлекало бы и немного радовало. И вспомнила про рисование и эмоции, связанные с ним. По удачному случаю у меня дома оказался набор для начинающих художников (купила его еще на мастер-классе) и два холста. Я нарисовала две картины маслом, неумело, но они всё равно получились красивыми, как будто какая-то высшая сила меня вела. Я влюбилась в живопись и в сам процесс рисования, старалась как можно чаще им заниматься. Начала изучать правила и азы живописи самостоятельно по видеоурокам на «Ютюбе».
Все этапы мне помогали преодолевать и переживать мои родители, родные и друзья. Родители поддерживали каждое моё решение, даже ошибочное, ухаживали за мной.
А когда близкие увидели, что рисование мне помогает, так обрадовались за меня, что не дали мне шанса отступить. Накупили мне необходимых материалов, лишь бы я только рисовала. Стали хвалить мои работы и заказывать у меня картины.
Болезнь мне удалось принять, но я так и не могу принять свое состояние, связанное с моей болезнью. Оно постоянно прогрессирует, только я привыкну к одним изменениям, как начинаются новые ухудшения и слабость. Иногда я снова впадаю в отчаяние. И опять помогает занятие творчеством и общение с близкими.
БАС такая болезнь, которая не дает повода и времени задуматься, как принимать помощь. Ты просто вынуждена просить и кричать о помощи, иногда даже совсем посторонним людям, которые встречаются на твоем пути. Конечно, очень тяжело осознавать, что ты беспомощна и что приходится просить, зато появляется возможность очаровываться людьми, почувствовать их доброту, поддержку и бескорыстность. Когда мне помогают, я научилась чувствовать опору, надежду и веру, а не только чувство вины, что тревожу людей.
Как я научилась жить с БАС
Сейчас я продолжаю творить. Есть несколько разных мотиваторов, которые заставляют меня продолжать делать то, что я делаю:
Ещё мотивирует, когда людям нравятся мои картины и они об этом говорят; когда мои работы приносят радость и их хотят купить; когда мои картины мотивируют людей заняться живописью и понять, что человек на многое способен.
До сих пор изучаю, узнаю новое, пробую, экспериментирую. Ради занятий живописью научилась держать кисти зубами и многое другое. Сначала я готовлюсь мысленно, обдумываю, что хочу нарисовать, в каких цветах и какими кистями можно будет осуществить поставленную задачу. Это я продумываю заранее, чтобы потом в процессе меньше тревожить своего помощника. Когда хочу спонтанного рисования или просто повозиться с масляными красками, беру любую кисть и выбираю цвета под настроение.
Во всем, что связано с рисованием, мне помогает мой папа. Он усаживает меня за мое рабочее место, ставит холст на мольберт, выдавливает краски на палитру, кисти мы ставим в специальную банку, из которой я их могу захватить зубами самостоятельно (обычно кисти у меня прикреплены к деревянным палочкам, это их удлиняет).
Рядом с палитрой обязательно вешаем тряпку, о которую я самостоятельно вытираю кисти. Когда рабочее место готово, я приступаю к любимому занятию и могу прорисовать два-три часа, лишь изредка подзывая папу, чтобы он помог – подвинул холст или добавил краску на палитру). Спасибо большое моему папе, что за всеми тяжелыми заботами обо мне он находит возможность помогать мне с рисованием.
Главное для меня в жизни, чтобы родные и близкие были живы и здоровы, чтобы была хоть небольшая возможность заниматься любимым делом. Хочу сказать, что творчество помогает и дает силы. И еще не стоит откладывать жизнь и чувства на потом, надо жить сейчас!
В России существует лишь одна организация, помогающая пациентам с этим редким заболеванием. Фонд «Живи сейчас» развивает системную помощь людям с БАС и другими нейромышечными заболеваниями. Редакция благодарит фонд на помощь в подготовке материала.
Ключ от гробницы. Как мы учимся лечить болезнь Стивена Хокинга
«Лечения не существует. Шансы сохранить меня таким, какой я есть, 50 на 50. Возможно, лет через 10 мне понадобится трость», — писал в 1939 году «Железный конь», легенда американского бейсбола, своей жене из клиники Мэйо. Спортсмену было всего 36, а через два года он скончался, потеряв способность не только ходить, но даже подписывать документы без помощи жены. Тогда уже было известно, что дело в прогрессирующей гибели двигательных (моторных) нейронов головного и спинного мозга, но причина ее оставалась неясна. «Дело, наверно, в каком-то микробе, — рассказывал он в том же письме. — Но никто не слышал, чтобы это передавалось между супругами».
Через 35 лет тот же диагноз получил 80-летний диктатор. К тому времени версию о микробах-возбудителях всерьез уже не рассматривали, а нейродегенерацию считали одним из проявлений старения нервной системы. Было понятно, что в ткани мозга появляются какие-то бляшки — как при болезни Альцгеймера или Паркинсона — которые и вызывают прогрессирующий паралич. Именно эти бляшки, тогда еще неясной природы, за десять лет превратили бодрого старика, который и в 72 года переплывал Янцзы, — в безнадежного пациента, который мог дышать, только лежа на боку. От диагноза до смерти, как и в случае с бейсболистом, прошло около двух лет.
Британскому астрофизику повезло больше. Свой приговор он услышал еще до того, как его собрат по несчастью пересек Янцзы в последний раз, но болезнь остановилась в полушаге от летального финиша. Медленно теряя подвижность головы, ученый прожил еще 55 лет, стал иконой научпопа и новым символом своей болезни. За это время стало понятно, что агрегаты в мозге состоят из белков, у этих белков появились имена, а на горизонте замаячили возможные гены-виновники. Полсотни клинических испытаний лекарств стартовали и сошли с дистанции досрочно. Миллионы людей вылили на себя ведра ледяной воды, собирая деньги на исследование болезни. Но никто так и не понял, как ее лечить.
Боковой амиотрофический склероз (БАС), который погубил Лу Герига, Мао Цзэдуна и Стивена Хокинга — лишь одно из множества нейродегенеративных заболеваний, против которых человечество до сих пор бессильно. И хотя далеко не всегда БАС заканчивается деменцией, с болезнями Альцгеймера и Паркинсона его сравнивали не зря. Препятствия, которые отделяют нас от лекарства, во всех этих случаях примерно одни и те же: предсказать болезнь невозможно, диагностировать на ранних стадиях удается не всегда, причины многоообразны, а список их не полон.
МРТ-снимок мозга человека с БАС
Frank Gaillard / Radiopaedia / CC BY-SA 3.0
Вдобавок к этому, повреждения быстро становятся необратимыми, поскольку нейроны, в отличие от множества других клеток, не так просто заменить на новые.
Как и в случае с болезнями Альцгеймера и Паркинсона, единственные лекарства, которые существуют от бокового амиотрофического склероза, помогают лишь компенсировать симптомы. В случае БАС, они блокируют либо избыточное выделение глутамата, ненадолго отдаляя гибель нейронов, либо подавляют окислительный стресс — но как это работает, не знают даже в FDA (американском Минздраве), где одобрили соответствующий препарат. Остановить нейродегенерацию не удалось пока никому.
Изобрести оружие
Передача информации в клетке строится по принципу липучки. Двунитевая липучка-ДНК разделяется на две половины, а копирующие ферменты достраивают к одной из половин парную (комплементарную) липучку-РНК. Получается РНК-копия гена, которая отправляется из ядра в цитоплазму для синтеза белка. К информационной РНК-липучке по очереди подплывают транспортные РНК, несущие аминокислоты. Прилипание в правильной последовательности позволяет построить из аминокислот белковую цепь.
«Заблокировать» ген или остановить его экспрессию можно множеством разных способов, но проще всего — комплементарно заклеить, чтобы никто другой к нему уже не прилип. Так умеют делать даже бактерии, и этот способ регулировать экспрессию у них обнаружили еще в 1967 году, спустя всего несколько лет после открытия информационной РНК. Тогда оказалось, что в клетках кишечной палочки производится некодирующая РНК, которая прилипает к определенным участкам информационной РНК и мешает им передавать информацию дальше.
Принцип работы антисмысловой терапии
Robinson R / PLOS Biology, 2004
Через 10 лет так научились поступать и люди, уже в своих целях. Гарвардские ученые создали короткую цепочку (олигонуклеотид) ДНК, которая была комплементарна участку вируса саркомы Рауса. Прилипая к вирусной РНК, олигонуклеотид мешал вирусу размножаться, а клеткам, зараженным вирусом, — превращаться в опухолевые. Так появилась технология антисмысловых олигонуклеотидов — коротких цепочек, которые комплементарны «осмысленным» частям гена и благодаря этому могут и останавливать его работу.
С тех пор наше представление о «липучках» и «антилипучках» сильно усложнилось. Среди некодирующих РНК выделили множество разных типов — они отличаются по длине, происхождению и функциям. Оказалось, что действовать они могут на самых разных уровнях: блокировать создание РНК, ее созревание и последующий синтез белка, или просто заставлять клеточные ферменты разрезать ее на куски. И все это можно было использовать для антисенс-терапии — научиться строить комплементарные ДНК— или РНК-нити к нужному гену, чтобы управлять его работой.
Найти мишень
Первое лекарство, в состав которого вошли антисмысловые олигонуклеотиды, появилось в 1998 году. Оно эксплуатировало ту самую идею, с которой началась история антисенс-терапии — заблокировать размножение вируса. Лекарство охотилось на цитомегаловирус, который здоровым людям обычно не страшен, а вот по организму больных СПИДом распространяется бесконтрольно.
Однако довольно быстро оказалось, что проще предотвратить сам СПИД, чем бороться с его последствиями — и в 2006 году цитамегаловирусное лекарство исчезло с рынка, уступив место антиретровирусным препаратам. Испытания олигонуклеотидов против других вирусов начались, но успехом до сих пор не увенчались. И наступило затишье.
К тому моменту, когда появилось антисенс-лекарство против цитомегаловируса, геном человека еще даже не был прочтен целиком. А до первого полногеномного поиска ассоциаций (GWAS-исследования), с помощью которого сегодня ищут генетические причины чего угодно (от болезней до их предположительной связи с поведением), оставалось еще четыре года.
С боковым амиотрофическим склерозом в этом смысле нам повезло чуть больше, чем с другими болезнями — о нем мы что-то знали еще до первых полногеномных поисков. Несмотря на то, что далеко не всегда он передается по наследству (а значит, не все его случаи можно соотнести с конкретной мутацией), примерно каждый пятый случай связан с мутацией в гене SOD1. Он кодирует белок супероксиддисмутазу, один из главных клеточных антиоксидантов. Однако участие SOD1 в развитии БАС никак не связано с его основными функциями: судя по всему, белок-мутант ведет себя как прион — в двигательных нейронах спинного мозга он образует белковые агрегаты, которые растут, подобно снежному кому. Они нарушают внутриклеточный транспорт в двигательных нейронах, постепенно приводя к их гибели.
Структура белка SOD1
Emw / wikimedia commons / CC BY-SA 3.0
Обвинение в адрес SOD1 ученые выдвинули еще в 1993 году. Дело за малым: осталось только прочесть ген, собрать антисмысловую нить и заблокировать его работу. Но в процессе возникли новые трудности. Например, выяснилось, что мутаций в SOD1 существует не менее двух сотен, и не все они в равной степени связаны с развитием БАС. Кроме того, антисмысловые РНК оказались довольно нестабильными: в клетке их быстро расщепляют РНКазы, а в крови иммунные клетки принимают их за вирусы — и все заканчивается воспалением и разрушением лекарства.
Чтобы подобрать нужную антисмысловую цепочку, сделать ее устойчивой и отработать на мышах, понадобилось еще двадцать лет. За это время в области антисенс-терапии появились обнадеживающие примеры — препараты против спинальной мышечной атрофии и некоторых форм миодистрофии Дюшенна. Теперь выходить на клинические испытания с антисмысловой РНК гораздо проще — мы знаем наверняка, что такое лечение может сработать.
Предупредительный выстрел
Две исследовательские группы, которые опубликовали свои результаты в NEJM, сделали одно и то же, но разными способами. Первая группа, из Массачусетса, пошла по пути генной терапии, то есть поместила нить РНК внутрь аденовируса, чтобы «заразить» ей мотонейроны. В испытании приняли участие только двое пациентов — первый шаг на пути к более серьезным проверкам — с подтвержденными мутациями в гене SOD1.
Один из них получил экспериментальную терапию спустя несколько месяцев после постановки диагноза. Лечение не вызвало значимого клинического улучшения, и через 15 месяцев он скончался. Однако на вскрытии исследователи обнаружили, что в его спинном мозге количество мутантного SOD1 на 90 процентов ниже, чем в среднем у пациентов с БАС. Это может означать, что терапия работает, хотя и не спасает на той стадии нейродегенерации, на которой испытуемый был на момент начала лечения. Второй пациент после терапии стабилизировался и до сих пор жив, поэтому количество SOD1 в его спинном мозге остается неизвестным.
Другая исследовательская группа представляет крупную фармацевтическую компанию Biogen, которая, среди прочего, производит антисенс-олигонуклеотиды против спинальной мышечной атрофии. Это не первое их исследование антисенс-терапии БАС, результаты отражают 1-2 фазу испытания, а результаты 3 фазы они ожидают через год.
В этом испытании приняли участие 50 пациентов с мутациями в SOD1: четыре группы получали разные дозы препарата, пятая служила контролем. В первую очередь ученых интересовала безопасность: оказалось, что многие побочные эффекты связаны с уколом в спинной мозг и не зависят от того, вводили в него плацебо или олигонуклеотид. Кроме того, они измеряли концентрацию SOD1 в спинномозговой жидкости (она служит косвенным маркером того, насколько активно белок образуется в нейронах) — самые высокие дозы препарата снизили ее в среднем на 32 процента. При этом когда исследователи постфактум разделили пациентов на группы с быстрым и медленным развитием болезни, то оказалось, что для первых лечение могло оказаться эффективнее: внешние признаки дегенерации у них стали возникать медленнее, а в спинномозговой жидкости стало меньше маркеров гибели нейронов.
График эффекта антисмысловой терапии БАС на первых двух фазах клинических испытаний
T. Miller et al. / The New England Journal of Medicine, 2020
Что принесли в ведре воды
Авторы обеих статей стараются избегать громких утверждений и прогнозов — особенно учитывая, что до конца вылечить никого не удалось, и даже цели такой не стояло (как это обычно бывает в первых фазах исследований). Но давайте на минуту представим себе, что третья фаза пройдет успешно и разрушение нейронов у пациентов удастся если не обратить, то хотя бы остановить. Будет ли это означать, что боковой амиотрофический склероз повержен, и на очереди Паркинсон и Альцгеймер?
В 2014 году фейсбук заполнили миллионы роликов с людьми, выливающими на себя ледяную воду. Флешмоб Ice Bucket Challenge за пару месяцев собрал более 200 миллионов долларов на исследования бокового амиотрофического склероза, поддержку пациентов и поиск лекарств. На эти деньги, среди прочего, удалось провести GWAS и пополнить список мишеней тремя новыми мутациями, и теперь он «закрывает» почти все случаи наследственного БАС. Для каждой из мутаций понадобится свой антисмысловой олигонуклеотид, и, возможно, не один.

С точки зрения «одна мутация — одна таблетка» можно сказать, что мы имеем дело не с одной болезнью, а со множеством. Теперь мы не можем даже быть уверенными, что три самых известных жертвы БАС болели одним и тем же. Судя по тому, что у Лу Герига болезнь проявилась рано, у Мао Цзедуна — поздно, а у Стивена Хокинга приостановилась на десятки лет, они могли нести в своих генах разные мутации. Но тогда никому не приходило в голову это проверить, и теперь мы не узнаем, могли бы мы сейчас кого-то из них спасти.
Эта же проблема встанет перед нами и в случае других нейродегенеративных патологий. Ни у болезни Альцгеймера, ни у болезни Паркинсона, ни у множества других менее известных синдромов до сих пор не найден единый ген-виновник. Списки множатся, ставки растут. И несмотря на то, что мы знаем наверняка, что антисмысловая терапия работает, а индивидуальные лекарства возможны, страшно представить, сколько ведер ледяной воды придется на себя вылить, прежде чем мы найдем таблетку для каждого.