Гипертрофия ягодиц что такое
Птоз ягодиц
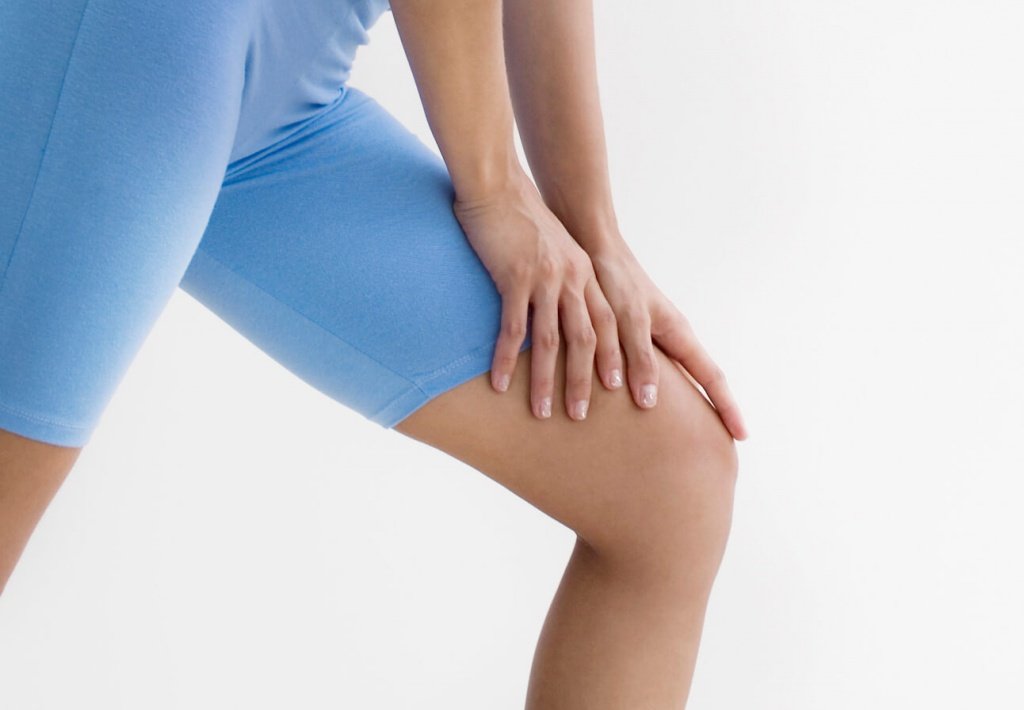
Стройную и подтянутую фигуру невозможно представить без упругих, красиво очерченных ягодиц. Поддерживать их форму помогают правильное питание, физическая активность, занятия спортом. Но не всегда эти действия приводят к желаемому результату. Иногда, несмотря на все усилия, мягкие ткани, находящиеся на поверхности ягодичных мышц, смещаются вниз. Это явление называется птозом ягодиц.
Причины и механизм проявления
Естественные причины:
Внешние факторы:
С возрастом в тканях снижается количество коллагеновых и эластиновых волокон, резкие изменения веса приводят к растяжению кожи и снижению ее тонуса, отсутствие физической активности ослабляет мышцы, при травмах нарушается целостность связочной системы. В результате увеличивается подвижность мягких тканей: кожи, фасций, подкожно-жирового слоя, они смещаются вниз. Птоз ягодиц бывает односторонним или двухсторонним.
Как определить птоз
Выраженный птоз легко определяется визуально: центр ягодиц смещен книзу, ягодичная складка стремится к внешней стороне бедра. Минимальные изменения не так заметны, поэтому существуют тесты, позволяющие выявить наличие птоза, степень его развития и стадию.
Для определения степени обвисания ягодиц используется линейка. Кроме того, оценивается ягодично-бедренный угол в боковой проекции.
При измерении линейкой ее подводят под ягодичную складку. Нависание складки на 0,5 см ниже подъягодичной борозды – первая степень, на 1-2 см – вторая степень, более 2 см – третья степень.
Для оценки ягодично-бедренного угла на фотографии или при положении пациента в профиль мысленно проводятся две линии. Первая – через точку максимальной выпуклости ягодиц, вторая – вверх от срединной линии задней поверхности бедра. В идеале внутренний угол при пересечении этих двух линий не превышает 45 °, угол до 90 ° – вариант нормы. Тупой угол более 90 ° говорит о наличии птоза, стадия которого увеличивается по мере увеличения угла.
Стадии развития: тест на птоз ягодиц с помощью M- и T-линий
Методику оценки разработал бразильский пластический хирург Раул Гонсалес. На фотографии пациента со спины, либо мысленно на теле пациента в положении стоя, проводятся две вертикальные линии. M-линия, проходит по срединной линии задней поверхности бедра до верха ягодицы. T-линия соединяет крестец и седалищный бугор. Затем оценивается, насколько ягодичная складка заходит на эти линии, и определяется стадия птоза.
Способы подтяжки без операции
В начальной стадии птоза можно попытаться придать ягодицам округлую форму и приподнять их безоперационными методами. Визуальную подтяжку обеспечивает корректирующее белье: плотные эластичные шортики, боди, грации. Некоторые модели придают дополнительный объем.
Занятия фитнесом укрепляют мышцы, помогают в борьбе с лишним весом и целлюлитом. Однако, если птоз является особенностью телосложения, упражнения не помогут. Физическая активность малоэффективна при возрастных и гормональных изменениях, а при травмах связок – противопоказана.
Ручной или аппаратный массаж, миостимуляция, радиоволновой лифтинг уменьшают объемы тела за счет выведения лишней жидкости, разглаживают рельеф и улучшают внешний вид кожи. Эти процедуры полезны при незначительном обвисании мягких тканей, но с выраженными проявлениями не справятся.
Хирургическая коррекция
Хирургические вмешательства эффективны при второй и третьей степени истинного птоза ягодиц. Подтяжка или пластические операции возвращают потерянный объем ягодицам, придают им красивую форму, подтягивают кожу. Методика коррекции подбирается врачом индивидуально. Наиболее часто используются нитевой и хирургический лифтинг, глютеопластика.
Нитевая коррекция (филаментлифтинг, или бразильская подтяжка) применяется при незначительно выраженном птозе. Под местной анестезией под кожу ягодиц канюлями вводятся нити, которые фиксируются в мягких тканях с помощью насечек. Нити подтягивают кожу и подкожно-жировую клетчатку, удерживают их в нужном положении. Преимущества процедуры – быстрая реабилитация, отсутствие рубцов. Эффект подтяжки нитями длится от 3 до 5 лет.
Хирургический лифтинг обеспечивает более длительный эффект. Метод подтяжки оперирующий врач выбирает исходя из особенностей строения ягодиц, степени смещения тканей. Универсального оперативного доступа не существует, подтяжка производится через срединный, нижний, боковой или верхний разрез. Во время операции иссекаются излишки мягких тканей, подтягиваются и фиксируются мышцы, кожа. Хирургический лифтинг можно делать одновременно с липосакцией и подтяжкой бедер.
Глютеопластика – увеличение и коррекция формы ягодиц силиконовыми имплантами. Импланты бывают круглой, овальной и каплевидной (анатомической) формы. Круглые или овальные эндопротезы выбирают, когда необходимо увеличить объем, анатомические импланты подходят для коррекции асимметрии, деформации и других эстетических дефектов. Глютеопластику, также как и хирургический лифтинг, можно совмещать с липосакцией и коррекцией формы бедер.
Гипотрофия мышц
Гипотрофия мышц представляет собой вид мышечной дистрофии, которая наступает в результате нарушения обмена веществ, снижения поступления к мышечным тканям жизненно важных питательных элементов. Это опасное заболевание, которое приводит к потере мышечной массы и инвалидности. Для лечения пациентов, у которых есть гипотрофия мышц верхних и нижних конечностей, созданы все необходимые условия:
Сложные случаи гипотрофии ног, рук, туловища и других частей тела обсуждаются на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Ведущие специалисты в области неврологии анализируют результаты исследований, коллегиально устанавливают диагноз и определяют причину мышечной гипотрофии. Неврологи индивидуально подходят к выбору метода лечения гипотрофий, все усилия направляют на устранение причины заболевания. Специалисты клиники реабилитации составляют индивидуальный план восстановительной терапии, который ускоряет восстановление функции мышц.
Причины и виды
От чего бывает гипотрофия мышц? Главной причиной мышечной гипотрофии является недостаточное поступление питательных веществ. Уменьшение мышечной массы может наступить вследствие инфекционных заболеваний, воздействия токсинов при ожогах, обморожениях, отравлении химическими веществами, интоксикации при синдроме длительного сдавливании. Гипотрофия мышц ноги у взрослого развивается при повреждении периферических нервов или сухожилий. Гипотрофия мышц наблюдается при параличе.
Различают несколько разновидностей мышечной гипотрофии. Врождённая гипотрофия мышц ноги возникает при патологии беременности (нарушении кровоснабжения плода, инфекционных заболеваниях матери, неправильном питании и вредных привычках беременной женщины). Приобретенная форма заболевания развивается после родовой травмы, при несбалансированном питании ребёнка, нарушении обмена веществ, работы эндокринных органов. Гипотрофия мышц нижних конечностей в пожилом возрасте возникает при недостаточной активности человека.
Наиболее распространенным видом является гипотрофия мышц бедра у взрослых. Она развивается при нарушении функции тазобедренного сустава, развитии коксартроза. Гипотрофия голени чаще всего проявляется у маленьких детей, которые не получают сбалансированного питания и часто травмируются. К группе риска развития мышечной гипотрофии относят спортсменов, которые прекратили заниматься физическими упражнениями. Гипотрофия ног развивается у офисных работников, кассиров, лиц, которые большую часть дня проводят за компьютером. Гипотрофия мышц характерна для поражения периферической нервной системы.
Гипотрофия мышц сопутствует вялым параличам, которые возникают при паралитической форме полиомиелита. Мышечная атрофия развивается постепенно при: следующей патологии:
Локальная мышечная гипотрофия формируется при длительной обездвиженности, связанной с нарушением целостности сухожилий, нервов или мышц, заболеваниями суставов.
Признаки
Различают несколько стадий мышечной гипотрофии:
К общим симптомам мышечной гипотрофии относят следующие признаки:
Если участки гипотрофии мышц располагаются симметрично, это вызывает подозрение на миопатию или спинальную амиотрофию. При прогрессирующей мышечной дистрофии наблюдается относительно изолированная гипотрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если гипотрофии располагаются в дистальных отделах конечностей, речь идёт о полинейропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей) или миотонической дистрофии Штейнерта.
Односторонние приобретенные изолированные гипотрофии мышц всегда являются следствием поражения корешка, сплетения или периферического нерва. Решающим для топического диагноза служит характерное распределение процесса гипотрофии и нарушений чувствительности или же длительного бездействия мышцы. Гипотрофия четырехглавой мышцы возникает при артрозе коленного сустава и при саркоме бедра. Фокальные гипотрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это является признаком очагового поражения ганглионарных клеток передних рогов или ишемии в зоне кровоснабжения артерии.
Часто возникает гипотрофия икроножных мышц. При прогрессирующей мышечной дистрофии иногда в значительно гипотрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их врачи Юсуповской больницы отличают от мышечного валика, который образуется при разрыве короткой головки двуглавой мышцы плеча и заметен на сгибательной поверхности плеча.
Гипотрофия мышц руки
Гипотрофия мышц кисти, предплечья и плеча развивается как вторичное заболевание на фоне нарушения иннервации или кровообращения на определённом участке мышечной ткани и как первичная патология, (при миопатии), когда двигательная функция не нарушается. Выделяют следующие причины гипотрофии мышц кисти и других фрагментов верхней конечности:
Основным типичным признаком заболевания является симметричность поражения (кроме миастении) и медленное развитие болезни (за исключением миозита), гипотрофия поражённых мышц и ослабление сухожильных рефлексов при сохранённой чувствительности.
Гипотрофия мышц руки начинается с наиболее удалённых (дистальных) отделов верхних конечностей – кистей. Рука за счёт поражения мышц пальцев приобретает вид «обезьяньей кисти». Полностью утрачиваются сухожильные рефлексы. Наблюдается, но сохраняется чувствительность в пораженной конечности. По мере прогрессирования заболевания в патологический процесс вовлекаются мышцы туловища и шеи.
Постановка диагноза не вызывает у врачей Юсуповской больницы особых сложностей в связи с наличием современной аппаратуры, позволяющей выполнить электромиографию и биопсию поражённых мышц. Пациенту назначают биохимический и общий анализы крови, анализ мочи. В сыворотки крови определяют активность мышечных ферментов (в основном креатинфосфокиназы). В моче подсчитывают количество креатина и креатинина. По показаниям пациенту выполняют компьютерную или магнитно-резонансную томографию шейно-грудного отдела позвоночника и головного мозга, определяют уровень гормонов в крови.
Лечение
Неврологи Юсуповской больницы назначают пациентам, страдающим дистрофией мышц, комплексное лечение, направленное на устранение причины заболевания, оказывающее влияние на механизмы развития патологического процесса, уменьшающее проявления болезни. Для улучшения кровотока в периферических сосудах применяют ангиопротекторы (трентал, пентоксифиллин, курантил), низкомолекулярный декстран, препараты простагландина Е (вазапростан). После расширения сосудов но-шпой и папаверином улучшается снабжение мышечных волокон кислородом и питательными веществами.
Нормализуют обменные процессы и проведение нервных импульсов витамины группы В (тиамина гидрохлорид, пиридоксина гидротартрат, цианокобаламин). Стимулируют регенерацию мышечных волокон и восстанавливают объём мышц биологические стимуляторы: алоэ, актовегин, плазмол. Для восстановления мышечной проводимости применяют прозерин, галантамин, армин.
Физиотерапия и ЛФК
Для лечения мышечной гипотрофии специалисты клиники реабилитации применяют иглорефлексотерапию и стимуляцию мышц с помощью электрического тока или магнитных полей. Эти методы оказывают следующее действие:
Посыл импульсов к спинному мозгу от области денервации ускоряет восстановление поврежденного участка нерва. На нервную и мышечную ткань оказывают благотворное действие магнитные поля низкой интенсивности. Помимо улучшения кровоснабжения и обезболивания они обладают успокаивающим эффектом, уменьшают психоэмоциональное и физическое перенапряжение, нормализуют психическую деятельность. Физиотерапевты активно применяют в качестве мощного биостимулятора лазеротерапию, проводят сеансы ионофореза прозерина, галантамина.
Часто причиной гипотонии мышц нижних и верхних конечностей является острое нарушение мозгового кровообращения – ишемический или геморрагический инсульт. При ишемическом инсульте врачи Юсуповской больницы начинают физиотерапевтическое лечение в раннем восстановительном периоде. Оно направлено на улучшение питания и нормализацию тонуса мышечной ткани, устранение сосудистого спазма, восстановление кожной чувствительности и двигательной активности. Пациентам назначают следующие процедуры:
Через 1-1,5 месяца от начала заболевания назначают электрофорез сосудорасширяющих препаратов, миорелаксантов, электромагнитные поля высокой частоты, лазеротерапию в красном диапазоне. Помимо физиотерапии лечебный процесс при гипотонии мышц обязательно дополняется специальной физкультурой.
При геморрагическом инсульте физиотерапевтические мероприятия начинают проводить в более поздние сроки после оценки неврологами общего состояния пациента, наличия противопоказаний и возможных рисков. Проводят массаж конечностей, электростимуляцию, применяют фототерапию в видимом диапазоне.
Если мышечная гипотония у взрослых является неврологическим проявлением дегенеративно-дистрофических заболеваний позвоночника, физиотерапевты назначают электрофорез прозерина или галантамина на участок поражённых мышц, низкочастотную магнитотерапию, чрескожную электростимуляцию, УВЧ-терапию в импульсном режиме.
При туннельных синдромах у пациента возникают жалобы, связанные со сдавливанием нервных волокон в анатомических каналах, которые образованы связками, мышечными, костными и фиброзными структурами. В остром периоде заболевания проводят электрофорез и ультрафонофорез анестетиков, противовоспалительных препаратов, магнитотерапию. При регрессе болевого синдрома назначают теплолечение, чрескожную электростимуляцию мышц, криотерапию. Мышечная гипотония может быть одним из симптомов алкогольной или диабетической полинейропатии. В этом случае реабилитологи Юсуповской больницы применяют комплексное лечение, направленное на улучшение кровообращения и питания тканей, обезболивание расширение просвета сосудов. Для повышения тонуса мышц используют следующие методики физиотерапевтического воздействия:
Для того чтобы достичь максимально полного восстановления тонуса мышц в кратчайшие сроки, реабилитологи вводят комплекс лечебных мероприятий специальную физкультуру, которая включает в себя кинезотерапию, механотерапию, ортезотерапию, эрготерапию. При наличии показаний используют дополнительные вспомогательные средства реабилитации и лечение положением, а в определённых случаях мануальную терапию. Выясните причину и пройдите комплексное лечение гипотонии мышц, записавшись на приём к неврологу по телефону контакт центра Юсуповской больницы.
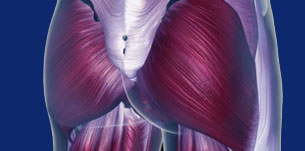
Ягодичные мышцы это больше, чем просто подушки для сидения
Ягодичные мышцы это больше, чем просто подушки для сидения
Природа сделала эту мышцу достаточно большой не только ради красоты. Большая ягодичная мышца («MGM») является самой большой и одной из самых сильных мышц в человеческом теле. Большая ягодичная мышца это самая поверхностная из трех ягодичных мышц и формирует большую часть формы и внешнего вида ягодиц. Большая ягодичная мышца проходит по гребню тазовой кости и прикрепляется к задней стороне проксимального отдела бедренной кости и к илиотибиальной связке, обеспечивая связь между туловищем и нижними конечностями.
Большой размер этой мышцы является одной из наиболее характерных особенностей мышечной системы человека. По мнению большинства исследователей, люди эволюционировали от обезьяноподобных предков около двух миллионов лет назад на огромной саванне Африки. Считается, что естественный отбор благоприятствовал выживанию животных, которые могли бежать. Со временем, эволюция закрепляет у человека анатомические особенности, которые позволяли человеку бегать на длинные дистанции, и увеличение большой ягодичной мышцы, возможно, сыграло в этом процессе решающую роль.
Функции большой ягодичной мышцы.
Большая ягодичная мышца очень важна в выполнении таких видов деятельности как вставание, ходьба, бег. Функция мышцы в этих видах деятельности это участие в выпрямлении ноги, при приведении туловища в вертикальное положение, отведении и приведении бедра в соответствии с нашим телом, поворот бедра от и к центру тела и стабилизация таза. Эта мышца также может играть определенную роль в стабилизации колена при разгибании.
Во время выполнения, например, вставания ягодичная мышца играет важную роль в разгибании бедра и стабилизации таза. Во время бега эта мышца обеспечивает стабилизацию туловища, и помогает разгибать бедро при ускорении и притормаживать ногу при остановке движения.
Как узнать, есть ли слабость больших ягодичных мышц?
Вот, например, простой и быстрый тест, который позволит определить наличие слабости ягодичных мышц.
Врачи ЛФК могут использовать дополнительные методы ручной и динамической диагностики для определения слабости ягодичной мышцы:
Что можно сделать, чтобы увеличить силу ягодичной мышцы?
Существует множество упражнений, которые можно выполнять и которые позволят не только улучшить форму и тонус ягодичных мышц, но и улучшить их функцию.
Мост на одной ноге

Разгибание бедра лежа

Подъем стопы
Кроме того, очень хороший эффект дает бег под наклоном, что позволяет не только усилить мышцы ягодицы, но и улучшить деятельность сердечно-сосудистой системы.
Прогрессирующие мышечные дистрофии
Прогрессирующие мышечные дистрофии (ПМД) — гетерогенная группа наследственных заболеваний, характеризующихся прогрессирующей мышечной слабостью и атрофией скелетных мышц.
КЛИНИЧЕСКАЯ КАРТИНА
СИМПТОМЫ
При ПМД Дюшенна, Беккера, конечностно-поясных формах проявляется наиболее выраженная слабость в пояснично-подвздошных мышцах, мышцах бёдер, дельтовидных, дву- и трёхглавых мышцах плеча. Менее выражена слабость в дистальных мышцах конечностей. Лицевые мышцы остаются сохранными. Наряду с мышечной слабостью постепенно развиваются гипотрофии поражённых мышц вплоть до атрофии на поздних стадиях. При этом соседние мышцы могут быть полностью клинически интактны.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. В настоящий момент радикального лечения ПМД не существует. Цель лечения — поддержание мышечной силы, предупреждение развития контрактур, деформаций суставов.
Немедикаментозное лечение
Чрезмерная физическая нагрузка, как и недостаточная, приводит к нарастанию мышечной слабости. Ежедневная ЛФК позволяет поддерживать мышечный тонус и препятствует развитию контрактур. Комплекс ЛФК обязательно должен включать активные и пассивные упражнения, упражнения на растяжку/предупреждение контрактур и дыхательную гимнастику. Активный массаж с разминанием мышц может усиливать мышечную слабость и утомляемость, поэтому рекомендуют щадящий массаж. Физиотерапевтическое лечение больные переносят по-разному: некоторые не ощущают улучшений или даже жалуются на усиление мышечной слабости.
Хирургическое лечение
В некоторых случаях возможно хирургическое лечение контрактур, однако при этом необходимо помнить о возможности увеличения мышечной слабости за время восстановительного лечения (вплоть до потери способности к ходьбе). В ряде случаев необходима имплантация кардиостимулятора.
Невропатия седалищного нерва. Синдром грушевидной мышцы
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004).
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004). Причины развития невропатического болевого синдрома могут быть различными: сахарный диабет, паранеопластические процессы, ВИЧ, герпес, хронический алкоголизм (А. М. Вейн, 1997; И. А. Строков, А. Н. Баринов, 2002).
При поражении периферической нервной системы выделяют два типа боли: дизестезическую и трункальную. Поверхностная дизестезическая боль обычно наблюдается у пациентов с преимущественным поражением малых нервных волокон. Трункальная боль встречается при компрессии спинно-мозговых корешков и туннельных невропатиях.
У пациентов с этим видом болевого синдрома невозможно выбрать оптимальную стратегию лечения без идентификации патофизиологических механизмов. Поэтому при определении тактики терапии необходимо учитывать локализацию, характер и выраженность клинических проявлений болевого синдрома.
Под компрессионно-ишемической (туннельной) невропатией понимают невоспалительные поражения периферического нерва, развивающиеся под влиянием компрессии или ишемических воздействий.
В зоне компрессии соответствующего нерва нередко находят болезненные уплотнения или утолщения тканей, приводящие к существенному сужению костно-связочно-мышечных влагалищ, через которые проходят нервно-сосудистые стволы.
В настоящее время известно множество вариантов компрессионных невропатий. Их клиническая картина складывается из трех синдромов: вертебрального (в случаях участия одноименного фактора), неврального периферического, рефлекторно-миотонического или дистрофического. Вертебральный синдром на любом этапе обострения, и даже в стадии ремиссии, может вызывать изменения в стенках «туннеля». Миодистрофический очаг, выступающий в качестве реализующего звена, обусловливает невропатию на фоне своего клинического пика. Неврологическая картина компрессионных невропатий складывается из симптомов поражения той или иной выраженности в соответствующих мио- и дерматомах. Диагноз компрессионных невропатий ставится при наличии болей и парестезий в зоне иннервации данного нерва, двигательных и чувствительных расстройств, а также болезненности в зоне рецепторов соответствующего канала и вибрационного симптома Тинеля. При затруднениях в диагностике используются электронейромиографические исследования: определяются поражения периферического нейрона, соответствующего данному нерву, и степень уменьшения скорости проведения импульса по нерву дистальнее места его компрессии. Синдром грушевидной мышцы — самая распространенная туннельная невропатия. Патологическое напряжение грушевидной мышцы при компрессии корешка L5 или S1, а также при неудачных инъекциях лекарственных веществ ведет к сдавливанию седалищного нерва (или его ветвей при высоком отхождении) и сопровождающих его сосудов в подгрушевидном пространстве.
Для выбора правильной стратегии терапии необходимо четко знать основные клинические симптомы поражения той или иной области. Основные клинические проявления поражения нервов крестцового сплетения:
Наиболее трудны в плане диагностики поражения в области таза или выше ягодичной складки — из-за наличия соматической или гинекологической патологии у пациентов. Клинические симптомы поражения в области таза или выше ягодичной складки складываются из следующих вариантов нарушений двигательных и чувствительных функций.
Поражение седалищного нерва на уровне подгрушевидного отверстия может наблюдаться в двух вариантах:
Для компрессии седалищного нерва и идущих рядом сосудов характерны следующие клинические проявления: ощущение постоянной тяжести в ноге, боли тупого, «мозжащего» характера. При кашле и чихании усиления болей не наблюдается. Отсутствует атрофия ягодичной мускулатуры. Зона гипестезии не распространяется выше коленного сустава.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе. Часто синдром грушевидной мышцы регистрируется в гинекологической практике. При синдроме грушевидной мышцы возможно:
Клиническая картина синдрома грушевидной мышцы состоит из локальных симптомов и симптомов сдавления седалищного нерва. К локальным относится ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках; несколько стихает в положении лежа и сидя с разведенными ногами. При хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца. При перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги (симптом Виленкина). Клиническая картина сдавления сосудов и седалищного нерва в подгрушевидном пространстве складывается из топографо-анатомических «взаимоотношений» его больше- и малоберцовых ветвей с окружающими структурами. Боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения), с иррадиацией по всей ноге или преимущественно по зоне иннервации больше- и малоберцовых нервов. Провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации. Иногда снижаются ахиллов рефлекс, поверхностная чувствительность. При преимущественном вовлечении волокон, из которых формируется большеберцовый нерв, боль локализуется в задней группе мышц голени. В них появляются боли при ходьбе, при пробе Ласега. Пальпаторно отмечается болезненность в камбаловидной и икроножной мышцах. У некоторых больных сдавление нижней ягодичной артерии и сосудов самого седалищного нерва сопровождается резким переходящим спазмом сосудов ноги, приводящим к перемежающейся хромоте. Пациент вынужден при ходьбе останавливаться, садиться или ложиться. Кожа ноги при этом бледнеет. После отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ. Таким образом, кроме перемежающейся хромоты при облитерирующем эндартериите существует также подгрушевидная перемежающаяся хромота. Важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка. Распознать указанный синдром помогают определенные мануальные тесты.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Значительное уменьшение или исчезновение болей по ходу седалищного нерва может рассматриваться как динамический тест, показывающий, что боли обусловлены компрессионным воздействием спазмированной мышцы.
Поражения седалищного нерва
Поражения седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или в полости малого таза характеризуют следующие признаки.
Кроме вышеописанных клинических симптомов, вероятно развитие вазомоторных и трофических расстройств: повышение кожной температуры на пораженной ноге. Голень и стопа становятся холодными и цианотичными. Часто на подошве обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз. Появляются изменения цвета и формы ногтей, трофические нарушения на пятке, тыльной поверхности пальцев, наружном крае стопы, регистрируется снижение силы, а также атрофия мышц стопы и голени. Больной не может встать на носки или на пятки. Для определения начального поражения седалищного нерва можно использовать тест на определение силы полусухожильной, полуперепончатой и двуглавой мышц бедра.
Синдром седалищного нерва (ишемически-компрессионная невропатия седалищного нерва). В зависимости от уровня (высоты) поражения возможны разные варианты синдрома седалищного нерва.
Очень высокий уровень поражения (в тазу или выше ягодичной складки) характеризуется: параличом стопы и пальцев, утратой ахиллова и подошвенного рефлексов; анестезией (гипестезией) почти всей голени и стопы, кроме зоны n. sapheni; выпадением функций двуглавой мышцы бедра, полусухожильной, полуперепончатой мышц; гипестезией (анестезией) по задненаружной поверхности бедра; невозможностью вращения бедра кнаружи; наличием положительных симптомов натяжения (Ласега, Бонне); наличием вазомоторных и трофических расстройств (гипер- или гипотрихоз, гипо- или гипергидроз, изменение роста ногтей, образование трофических язв в области пятки и наружного края стопы).
Поражение на уровне подгрушевидного отверстия складывается из двух групп симптомов — поражения самой грушевидной мышцы и седалищного нерва. К первой группе симптомов относят: болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления грушевидной мышцы к капсуле этого сочленения); болезненность при пальпации в нижней части крестцово-подвздошного сочленения; симптом Бонне (пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже — в зоне иннервации седалищного нерва); болезненность при пальпации ягодицы в точке выхода седалищного нерва из-под грушевидной мышцы. Ко второй группе относятся симптомы сдавления седалищного нерва и сосудов. Болезненные ощущения при компрессии седалищного нерва характеризуются чувством постоянной тяжести в ноге, тупым, «мозжащим» характером боли, отсутствием усиления болей при кашле и чихании, а также атрофии ягодичной мускулатуры, зона гипестезии не поднимается выше коленного сустава.
Поражение на уровне бедра (ниже выхода из малого таза) и до уровня деления на мало- и большеберцовый нервы характеризуется: нарушением сгибания ноги в коленном суставе; специфической походкой; отсутствием активных движений в стопе и пальцах, которые умеренно отвисают; присоединяющейся через 2–3 нед атрофией парализованных мышц, часто маскирующей пастозность ноги; гипестезией (анестезией) по задненаружной поверхности голени, тылу стопы, подошве и пальцам; нарушением суставно-мышечной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы; отсутствием вибрационной чувствительности на наружной лодыжке; болезненностью по ходу седалищного нерва — в точках Валле и Гара; положительным симптомом Ласега; исчезновением ахиллова и подошвенного рефлексов.
Синдром неполного повреждения седалищного нерва характеризуется наличием болей каузалгического характера («жгучие» боли, усиливаются при опускании ноги, провоцируются легким прикосновением); резкими вазомоторными и трофическими расстройствами (первые 2–3 нед кожная температура на больной ноге на 3–5 °С выше («горячая кожа»), чем на здоровой, в дальнейшем голень и стопа становятся холодными и цианотичными). Часто на подошвенной поверхности обнаруживаются гипергидроз или ангидроз, гипотрихоз, гиперкератоз, изменения формы, цвета и темпа роста ногтей. Иногда возникают трофические язвы на пятке, наружном крае стопы, тыльной поверхности пальцев. На рентгенограммах выявляются остеопороз и декальцификация костей стопы.
Синдром начального поражения седалищного нерва может быть диагностирован путем использования тестов для определения силы полусухожильной и полуперепончатых мышц.
Синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра. Полный синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра характеризуется нарушением ротации бедра кнаружи. Синдром частичного поражения указанной группы нервов может диагностироваться на основании использования тестов для определения объема движений и силы обследуемого.
Синдром верхнего ягодичного нерва. Полный синдром верхнего ягодичного нерва характеризуется нарушением отведения бедра с частичным нарушением ротации последнего, затруднением поддержания вертикального положения туловища. При двустороннем параличе указанных мышц больному трудно стоять (стоит неустойчиво) и ходить (появляется так называемая «утиная походка» с переваливанием с бока на бок). Синдром частичного поражения верхнего ягодичного нерва можно выявить с помощью теста, определяющего силу ягодичных мышц. По степени снижения силы по сравнению со здоровой стороной делается заключение о частичном поражении верхнего ягодичного нерва.
Синдром нижнего ягодичного нерва. Полный синдром нижнего ягодичного нерва характеризуется затруднением разгибания ноги в тазобедренном суставе, а в положении стоя — затруднением выпрямления наклоненного таза (таз наклонен вперед, при этом в поясничном отделе позвоночника наблюдается компенсаторный лордоз). Затруднены вставание из положения сидя, подъем по лестнице, бег, прыжки. При длительном поражении указанного нерва отмечаются гипотония и гипотрофия ягодичных мышц. Синдром частичного поражения нижнего ягодичного нерва может диагностироваться с помощью теста для определения силы большой ягодичной мышцы. По степени снижения объема и силы указанного движения (и в сравнении их со здоровой стороной) делают заключение о степени нарушения функций нижнего ягодичного нерва.
Лечение
Терапия невропатии седалищного нерва требует знания этиологических и патогенетических механизмов развития заболевания. Тактика лечения зависит от тяжести и скорости прогрессирования заболевания. Патогенетическая терапия должна быть направлена на устранение патологического процесса и его отдаленных последствий. В остальных случаях лечение должно быть симптоматическим. Его цель — продление стойкой ремиссии и повышение качества жизни пациентов. Основным критерием оптимального лечебного воздействия на пациента является сочетание медикаментозных и немедикаментозных методов. Среди последних лидируют физиотерапевтические методики и методы постизометрической релаксации.
При нарушении функции мышц тазового пояса и нижней конечности рекомендуется использовать одну из техник мануальной терапии — постизометрическое расслабление (ПИР), т. е. растяжение спазмированной мышцы до ее физиологической длины после максимального напряжения. Основными принципами медикаментозной терапии поражений периферической нервной системы являются раннее начало лечения, снятие болевого синдрома, сочетание патогенетической и симптоматической терапии. Патогенетическая терапия направлена в первую очередь на борьбу с оксидантным стрессом, воздействием на микроциркуляторное русло, улучшение кровоснабжения пораженного участка, снятие признаков нейрогенного воспаления. С этой целью применяются антиоксидантные, вазоактивные и нестероидные противовоспалительные препараты (НПВП). Сложность медикаментозной терапии связана в большинстве случаев с запутанной анатомо-физиологической иерархией структур, вовлеченных в патологический процесс. Отчасти это обусловлено строением и функционированием структур пояснично-крестцового сплетения. В то же время базисным механизмом, лежащим в основе развития невропатии, является четкая корреляция между компрессией и ишемией нерва и развитием оксидантного стресса.
Оксидантный стресс — нарушение равновесия между продукцией свободных радикалов и активностью антиоксидантных систем. Развившийся дисбаланс приводит к усиленной продукции соединений (нейротрансмиттеров), выделяющихся поврежденными тканями: гистамин, серотонин, АТФ, лейкотриены, интерлейкины, простагландины, окись азота и т. д. Они приводят к развитию нейрогенного воспаления, увеличивая проницаемость сосудистой стенки, а также способствуют высвобождению тучными клетками и лейкоцитами простагландина E2, цитокинов и биогенных аминов, повышая возбудимость ноцицепторов.
В настоящее время появились клинические работы, посвященные использованию препаратов, улучшающих реологические свойства крови и эндотелийзависимые реакции стенки сосудов у пациентов с компрессионными невропатиями. Такие препараты, как производные тиоктовой кислоты (тиогамма, тиоктацид) и гинкго билоба (танакан), успешно применяются с целью уменьшения проявлений оксидантного стресса. Однако патогенетически более обосновано применение лекарственных средств, обладающих поливалентным механизмом действия (церебролизин, актовегин).
Приоритетность использования актовегина обусловлена возможностью его назначения для проведения лечебных блокад, хорошей сочетаемостью с другими лекарственными средствами. При компрессионно-ишемических невропатиях, как в острой, так и в подострой стадиях заболевания, целесообразно применение актовегина, особенно при отсутствии эффекта от других способов лечения. Назначается капельное введение 200 мг препарата в течение 5 дней, с последующим переходом на пероральное применение.
В механизмах развития заболеваний периферической нервной системы важное место занимают нарушения гемодинамики в структурах периферической нервной системы, ишемия, расстройство микроциркуляции, нарушения энергообмена в ишемизированных нейронах со снижением аэробного энергообмена, метаболизма АТФ, утилизации кислорода, глюкозы. Патологические процессы, протекающие в нервных волокнах при невропатиях, требуют коррекции вазоактивными препаратами. С целью улучшения процессов микроциркуляции и активизации процессов обмена и гликолиза у пациентов с туннельными невропатиями применяются кавинтон, галидор, трентал, инстенон.
Инстенон — комбинированный препарат нейропротекторного действия, включающий вазоактивный агент из группы пуриновых производных, влияющий на состояние восходящей ретикулярной формации и корково-подкорковые взаимоотношения, а также процессы тканевого дыхания в условиях гипоксии, физиологические механизмы ауторегуляции церебрального и системного кровотока. При невропатиях инстенон применяют внутривенно капельно 2 мл в 200 мл физиологического раствора, в течение 2 ч, 5–10 процедур на курс. Затем продолжается пероральный прием инстенона форте по 1 таблетке 3 раза в день в течение месяца. При невропатиях с симпатологическим синдромом показано применение инстенона по 2 мл внутримышечно 1 раз в сутки в течение 10 дней. При компрессионно-ишемических (туннельных) невропатиях используется аналогичная методика. Это способствует улучшению микроциркуляции и метаболизма в ишемизированном нерве. Особенно хороший эффект отмечается при сочетанном применении актовегина (капельно) и инстенона (внутримышечные инъекции или пероральное применение).
Галидор (бенциклана фумарат) — препарат, имеющий широкий спектр действия, что обусловлено блокадой фосфодиэстеразы, антисеротониновым эффектом, кальциевым антагонизмом. Галидор назначается в суточной дозе 400 мг в течение 10–14 дней.
Трентал (пентоксифиллин) применяют по 400 мг 2–3 раза в сутки внутрь или 100–300 мг внутривенно капельно в 250 мл физиологического раствора.
Назначение комбинированных препаратов, включающих большие дозы витамина В, противовоспалительных средств и гормонов, нецелесообразно.
Средствами первого ряда для снятия болевого синдрома остаются НПВП. Основной механизм действия НПВП — ингибирование циклооксигеназы (ЦОГ-1, ЦОГ-2) — ключевого фермента каскада метаболизма арахидоновой кислоты, приводящего к синтезу простагландинов, простациклинов и тромбоксанов. В связи с тем, что метаболизм ЦОГ играет главную роль в индукции боли в очаге воспаления и передаче ноцицептивной импульсации в спинной мозг, НПВП широко используются в неврологической практике. Имеются данные о том, что их принимают 300 млн пациентов (Г. Я. Шварц, 2002).
Все противовоспалительные средства оказывают собственно противовоспалительное, анальгезирующее и жаропонижающее действие, способны тормозить миграцию нейтрофилов в очаг воспаления и агрегацию тромбоцитов, а также активно связываться с белками сыворотки крови. Различия в действии НПВП носят количественный характер (Г. Я. Шварц, 2002), но именно они обусловливают выраженность терапевтического воздействия, переносимость и вероятность развития побочных эффектов у больных. Высокая гастротоксичность НПВП, коррелирующая с выраженностью их саногенетического действия, связана с неизбирательным ингибированием обеих изоформ циклооксигеназы. В связи с этим для лечения выраженных болевых синдромов, в том числе длительного, необходимы препараты, обладающие противовоспалительным и анальгезирующим действиями при минимальных гастротоксических реакциях. Наиболее известное и эффективное лекарственное средство из этой группы — ксефокам (лорноксикам).
Ксефокам — препарат с выраженным антиангинальным действием, которое достигается за счет сочетания противовоспалительного и сильного обезболивающего эффектов. Он является на сегодняшний день одним из наиболее эффективных и безопасных современных анальгетиков, что подтверждено клиническими исследованиями. Эффективность перорального применения по схеме: 1-й день — 16 и 8 мг; 2–4-й дни — 8 мг 2 раза в день, 5-й день — 8 мг/сут — при острых болях в спине достоверно доказана. Анальгетический эффект в дозе 2–16 мг 2 раза в сутки в несколько раз выше, чем у напраксена. При туннельных невропатиях рекомендуется использование препарата в дозе 16–32 мг. Курс лечения составляет не менее 5 дней при одноразовой ежедневной процедуре. Рекомендуется применение препарата ксефокам для лечения синдрома грушевидной мышцы по следующей методике: утром — внутримышечно 8 мг, вечером — 8–16 мг внутрь, в течение 5–10 дней, что позволяет добиться быстрого и точного воздействия на очаг воспаления при полном обезболивании с минимальным риском развития побочных реакций. Возможно проведение регионарных внутримышечных блокад в паравертебральную область по 8 мг на 4 мл 5% раствора глюкозы ежедневно в течение 3–8 дней. Симптоматическая терапия — метод выбора для купирования алгических проявлений. Наиболее часто для лечения туннельных невропатий используются лечебные блокады с анестетиками. Стойкий болевой синдром длительностью более 3 нед свидетельствует о хронизации процесса. Хроническая боль — сложная терапевтическая проблема, требующая индивидуального подхода.
В первую очередь необходимо исключить другие причины возникновения боли, после чего целесообразно назначение антидепрессантов.
М. В. Путилина, доктор медицинских наук, профессор
РГМУ, Москва