Гиперлипидемия 2а типа что это такое
Возможности коррекции нарушений липидного обмена у больных с метаболическим синдромом
Цель обзора. Описать возможности воздействия на атерогенную дислипидемию у больных с метаболическим синдромом.
Последние данные литературы. Метаболический синдром (МС) играет значимую роль в развитии и прогрессировании сердечно-сосудистых заболеваний (ССЗ), смертность от которых занимает лидирующие позиции среди причин смерти людей трудоспособного возраста. Среди больных с МС риск развития ишемической болезни сердца (ИБС) в 3–4 раза выше, смертность от ИБС в 3 раза выше, риск развития ишемического инсульта в 2 раза выше по сравнению с пациентами без метаболических нарушений. Атерогенная дислипидемия представляет собой не только модифицируемый фактор риска развития и прогрессирования атеросклероза, но и одно из основных звеньев «порочного круга» МС. Поэтому главной «мишенью» в комплексе мер, направленных на максимальное снижение риска развития ССЗ и их осложнений у больных с МС представляется дислипидемия. Известно, что только достижение целевых уровней липидов наряду с коррекцией всех компонентов МС может гарантировать снижение сердечно-сосудистого риска. В настоящее время в арсенале врача-интерниста достаточно широкий спектр гиполипидемических средств. В статье рассматриваются немедикаментозные и медикаментозные подходы к лечению нарушений липидного обмена. Перспективным представляется применение комбинированной липидкорригирующей терапии.
Заключение. Своевременное выявление МС имеет большое клиническое и прогностическое значение, поскольку данное состояние при адекватной терапии потенциально обратимо. Одной из важнейших задач в лечении атерогенной дислипидемии в рамках МС служит достижение целевых уровней липидов путём изменения образа жизни и применения гиполипидемической терапии.
Метаболический синдром (МС) в последние годы стал центром дискуссий среди врачей многих специальностей: кардиологов, эндокринологов, гастроэнтерологов, гинекологов и др. Повышенное внимание к данной проблеме обусловлено, прежде всего, нарастающей распространённостью МС. За последние 15 лет было проведено более 20 эпидемиологических исследований, посвященных распространенности МС. Мета-анализ широкомасштабных исследований показал, что в популяции взрослого населения МС выявляется от 10% в Китае до 24% в США. Эксперты ВОЗ назвали МС пандемией XXI века, и в ближайшие 25 лет прогнозируют увеличение темпов роста МС на 50% [1, 2].
Одним из важных аргументов изучения МС служит его атерогенный потенциал. Согласно данным скандинавского исследования KIHD (Kuopio Ischaemic Heart Disease Risk Factor Study) продолжительностью 11 лет, среди больных с МС риск развития ИБС оказался в 3–4 раза выше, смертность от ИБС в 3 раза выше по сравнению с пациентами без метаболических нарушений [3]. В исследовании ARIC (Atherosclerosis Risk in Communities) было показано, что у лиц с МС инциденты развития ишемического инсульта были в 2 раза выше по сравнению с контрольной группой [4]. Таким образом, актуальность проблемы обусловлена, прежде всего, тем, что МС играет значимую роль в развитии и прогрессировании сердечно-сосудистых заболеваний (ССЗ), смертность от которых занимает лидирующие позиции среди причин смерти людей трудоспособного возраста 7. Своевременное выявление МС имеет большое клиническое и прогностическое значение, поскольку данное состояние при адекватной терапии потенциально обратимо.
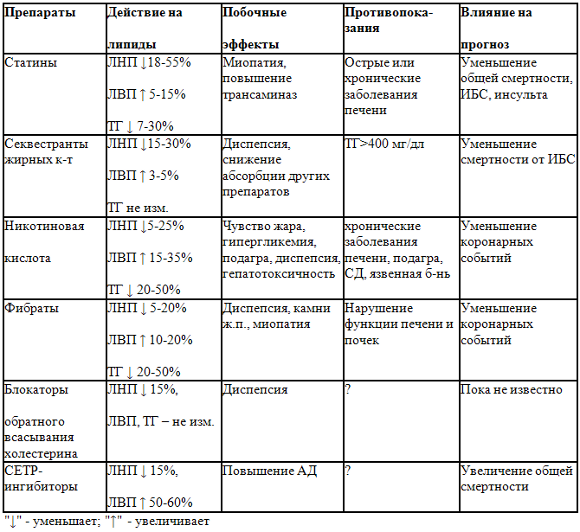
Нарушения липидного обмена служат важной причиной развития атеросклероза и его клинических осложнений. Дислипидемия в тоже время представляет собой модифицируемый фактор риска и одно из основных звеньев «порочного круга» МС. Поэтому главной «мишенью» в комплексе мер, направленных на максимальное снижение риска развития ССЗ и их осложнений у больных с МС, представляется атерогенная дислипидемия. Целью проводимой терапии должно быть достижение целевых уровней липидов наряду с коррекцией всех компонентов МС, что может гарантировать снижение сердечно-сосудистого риска. Оптимальные значения липидных параметров, которые были приняты секцией атеросклероза ВНОК в соответствии с Европейскими рекомендациями по профилактике ССЗ, представлены в табл. 1 [9].
Мнения экспертов – обсуждение вопросов диагностики, лечения и профилактики гиперхолестеринемии
Обсуждение вопросов диагностики, лечения и профилактики гиперхолестеринемии проводят эксперты:
Эксперт А. В. Погожева, д. м. н., профессор ФГБУ «НИИ питания» РАМН, г. Москва:
Считается доказанной прогрессивная и непрерывная связь между смертностью от ишемической болезни сердца и концентрацией холестерина (ХС) в сыворотке крови. По данным ВОЗ, повышенный уровень (более 5,0 ммоль/л) в сыворотке крови холестерина — гиперхолестеринемия (ГХС) — является фактором риска преждевременной смертности в 23 % случаев и обусловливает 12,4 % потерянных лет здоровой жизни у жителей России.
ГХС подразделяется на первичную и вторичную. Первичная ГХС связана с генетическим нарушением синтеза холестерина в печени и передается по наследству (гомо- или гетерозиготный тип). Вторичная ГХС связана с заболеваниями других органов и систем (например, с заболеваниями желчевыводящей системы).
Установлена положительная корреляция между уровнем холестерина в сыворотке крови и смертностью от сердечно-сосудистых заболеваний (ССЗ), с одной стороны, и избыточным (более 40 % от общей калорийности) потреблением животного жира, содержащего насыщенные и трансизомеры жирные кислоты и ХС, с другой стороны.
Считают, что увеличение потребления холестерина в количестве 100 мг на 1000 ккал/сутки способствует повышению ХС крови на 12 %. В то же время снижение общего холестерина в сыворотке крови на 1 % сопряжено со снижением риска от ИБС на 2 %. По рекомендациям Национальной образовательной программы по холестерину при умеренной степени гиперхолестеринемии количество ХС в диете не должно превышать 300 мг/ сутки, а при выраженной — 200 мг/ сутки. В связи с этим очевидна необходимость диетической и медикаментозной коррекции ГХС.
Диагностика нарушений липидного обмена
Для диагностики нарушений липидного обмена и контроля эффективности коррекции используют критерии Всероссийского научного общества кардиологов и определяют содержание в сыворотке крови общего холестерина (ОХС), ХС липопротеидов высокой и низкой плотности (ЛПВП и ЛПНП), на основании чего рассчитывают коэффициент атерогенности (см. табл. 1).
У пациентов с сопутствующими ишемической болезни сердца атеросклерозом периферических и сонных артерий, аневризмой брюшного отдела аорты, а также сахарным диабетом 2-го типа уровни ОХС и ХС ЛПНП должны быть ниже 4,5 ммоль/л (175 мг/дл) и 2,6 ммоль/л (100 мг/дл) соответственно.
Наряду с этим при вторичной гиперхолестеринемии проводится оценка функционального состояния различных органов и систем: регистрация ЭКГ, УЗИ органов брюшной полости, рентгеноскопия грудной клетки и др.
В ФГБУ «НИИ питания» РАМН обследование пациентов с ГХС по алгоритму «Нутритест-ИП» проводится в рамках системы оказания высокотехнологичной диетологической и медицинской помощи больным с нарушением обмена липопротеидов — гиперлипидемией (ГЛП-МКБ 10 Е 78, 78.0, 78.1) — в соответствии с отечественными и международными стандартами медицинской помощи.
Третий модуль («Нутритест- ИП 3») включает в себя комплекс клинических, физиологических, инструментальных, биохимических, иммунохимических и генетических исследований, в том числе:
Таблица 1. Критерии диагностики нарушений липидного обмена
| Липидные параметры | Значения в ммоль/л | Значения в мг/дл |
| OXC | 1,0 (у муж.), 1,2 (у жен.) | > 40 (у муж.), 46 (у жен.) |
| ТГ | 0,05). Несомненно, определенная зависимость между уровнем холестерина и развитием атеросклероза существует. Однако, как сказал однажды на научной конференции профессор Э. Ш. Халфен, который всю жизнь занимался именно этим вопросом: «Я не знаю, какая это связь». |
Почему врачи не перестают предпринимать попытки связать гиперлипидемию и атеросклероз?
Потому что до последнего времени липидная концепция развития атеросклероза являлась общепризнанной, точнее сказать, до сих пор ее не удавалось заменить ни на какую более вескую теорию. Вначале ее сущность выражалась фразой «без холестерина нет атеросклероза», а затем — «без липопротеинов нет атеросклероза».
Как же связаны (если связаны) атеросклероз и гиперлипидемия?
Атеросклероз — это заболевание, характерной особенностью которого является формирование в стенках артерий атеросклеротических бляшек — патологических образований, своеобразных по своей структуре и клеточному составу, развитие нарушений кровоснабжения внутренних органов, повреждение их структуры и функции. В патогенезе этого заболевания значение имеют нарушение тромбообразования, энергообразования, нарушение липидного, углеводного обменов. Со стороны внутренних органов характерно развитие инфарктов, а также ишемических и диффузно-склеротических изменений. Как видно из этого (неполного) определения, гиперлипидемия — один из факторов патогенеза атеросклероза, причем вовсе не определяющий. Она (гиперлипидемия) может быть, а может и не быть у больного атеросклерозом или ишемической болезнью сердца, ишемической болезнью мозга и т. д. Атеросклероз развивается независимо от ее наличия или отсутствия. С определенной осторожностью гиперлипидемию можно рассматривать как маркер развития атеросклероза, но и то не очень чувствительный.
Лечить ли гиперлипидемию?
Скорее, надо лечить атеросклероз. Однако в последнее время возросло число пациентов, у которых гиперлипидемия сочетается со стеатозом печени при отсутствии атеросклеротических изменений. Скорее всего, речь идет о своеобразном дебюте атеросклероза, когда имеются метаболические изменения, а нет (еще) структурных. Хотя могут быть и иные патологические процессы. В этом случае применение соответствующих диет дает неплохой результат и гиперлипидемия является удобным маркером для слежения за динамикой процесса.
Как лечить?
Во-первых, до последней возможности не использовать статиновые препараты в связи с их гепатотоксичностью и серьезными побочными действиями.
Во-вторых, применять диеты, прежде всего индивидуальные, с учетом особенностей конкретного пациента. Первым шагом при формировании диеты является количественно адекватное обеспечение организма белком, полноценным по аминокислотному составу. После этого решаются вопросы количества и качества жиров.
Опасные продукты
Какие другие компоненты питания, пищевые вещества, продукты, блюда оказывают наибольшее влияние на здоровье человека, способствуют или препятствуют развитию сердечно-сосудистой патологии?
Трансжирные кислоты представляют собой жирные кислоты с необычной структурой. Основное количество трансжиров производится в пищевой промышленности при применении технологии гидрогенизации растительных и рыбьих жиров для получения маргарина и ряда масел. Пищевые продукты, приготовленные с использованием трансжиров, имеют длительные сроки хранения, не прогоркают (чипсы и другие хрустящие продукты, например). Трансжиры существенно изменяют жировой и углеводный обмен организма человека, значительно потенцируют развитие сердечно-сосудистых заболеваний и рака.
По мнению экспертов ВОЗ, эпидемию сердечно-сосудистых заболеваний можно объяснить высоким потреблением насыщенных жирных кислот и трансжиров. Таким образом, важно не общее потребление жиров, а характер жиров в рационе человека. ВОЗ рекомендует существенно ограничивать употребление продуктов, в составе которых находятся трансжиры и насыщенные жиры, особенно миристиновая кислота.
Полезные жиры
Среди жиров, которые весьма разнообразны по своему химическому строению, роли в организме и по действию в отношении различных заболеваний, есть и такие, которые препятствуют развитию сердечно- сосудистых заболеваний.
Существуют некоторые виды жирных кислот, которые не идут на энергоснабжение, а участвуют в синтезе ряда важных соединений. Это так называемые полиненасыщенные жирные кислоты (линолевая, линоленовая и др.) и жирные кислоты с разветвленной цепью.
В их структуре имеются двойные связи:
Н3С — СН2 — СН2 = СН2— СН2 — СН2 = СН2 — СН2 — СООН
Они содержатся в растительных маслах (особенно в льняном, соевом), орехах, семечках, в рыбьем жире. Введение их в рацион в достаточных количествах является обязательным для сохранения здоровья и профилактики болезней. Препятствуют развитию ССЗ и так называемые полиненасыщенные жирные кислоты класса омега-3. Эти жиры содержатся в наибольшем количестве в орехах и в жире северных морских рыб (тунцовых, сельдевых, лососевых и др.). Сегодня доказано, что полиненасыщенные жирные кислоты омега-3 оказывают многогранное действие на организм человека в разные возрастные периоды.
Во-первых, они необходимы для правильного развития мозга детей (разного возраста).
Во-вторых, они необходимы для нормальной работы иммунной системы на протяжении всей жизни человека.
В-третьих, употребление в пищу этих жиров снижает уровень триглицеридов в крови и препятствует развитию ССЗ.
В-четвертых, полиненасыщенные жиры омега-3 снижают тенденцию к образованию сгустков в крови, минимизируя процессы тромбообразования. Это очень важно, т. к. повышенное тромбообразование является самостоятельным фактором риска развития инфаркта миокарда и инсульта.
В-пятых, полиненасыщенные жиры омега-3 стабилизируют сердечный ритм, и это считается их самым замечательным свойством. В самом деле, исследования показали значительное — на 45–70 % — снижение вероятности внезапной смерти от остановки сердца. В то же время низкое потребление жиров класса омега-3 связано с высокой частотой внезапной смерти от остановки сердца.
По данным аналитических отчетов ВОЗ установлено, что «потребление жирных кислот омега-3 является ключевой детерминантой распространенности ишемической болезни сердца, снижающей вероятность внезапной смерти от сердечной аритмии».
Источниками полиненасыщенных жирных кислот класса омега-3 являются рыбий жир, жирная морская рыба, орехи. Для достижения достаточного уровня потребления жиров омега-3 рекомендуется либо введение рациона питания средиземноморского типа, богатого орехами и рыбой, либо употребление рыбьего жира, либо применение специальных препаратов жирных кислот омега-3.
В 2002 г. эксперты европейского бюро ВОЗ определили целевые показатели по пищевым веществам, которые необходимы для достижения хорошего уровня здоровья населения. Некоторые из них приведены в табл. 2.
На основании целевых показателей Европейское региональное бюро ВОЗ разработало 12 принципов здорового питания (см. «Принципы здорового питания»).
Исторический факт
В заключение хотелось бы обратиться к истории, с которой стоит начинать изучение любого вопроса.
Мы не ошибемся, если скажем, что развитие медицины на всем протяжении XX столетия проходило под знаменем холестерина и это же вещество явилось основой многих научных мифов.
Выделенный в чистом виде в конце XIX в., холестерин после опытов на животных был заподозрен в том, что является причиной развития атеросклероза. Обществу наиболее известны эксперименты Н. Н. Аничкова и С. С. Халатова (1912). Принято считать, что этим ученым удалось получить экспериментальный атеросклероз. Однако это не совсем так.
На заседании общества русских врачей в Санкт-Петербурге Н. Н. Аничков сообщил, что у кроликов после кормления холестерином обнаруживается выраженная жировая дистрофия печени и костного мозга (чего не бывает при атеросклерозе). Одновременно с этим выявлены очаги отложения холестерина в интиме аорты, но без изменений состояния других сосудов. В зонах инфильтрации холестерином не обнаруживались характерные для спонтанного атеросклероза человека гладкомышечные инфильтраты и другие элементы атеросклеротической бляшки, явления склероза и сосудистых деформаций. Примечательно, что у кроликов с экспериментальным атеросклерозом не развивается инфаркт миокарда. Эти отличия экспериментального атеросклероза можно связать с особенностями структуры эндотелия и холестеринового метаболизма кролика. Таким образом, ясно, что как раз атеросклероз получен не был. Так как кролик по своему обмену животное травоядное, холестерина с пищей не получает и холестерин является для него веществом чужеродным, то вслед за экспериментами с кроликами были проведены опыты с плотоядными и всеядными животными: собаками, свиньями, крысами, т. е. с животными, аналогичными человеку по своему обмену. Они показали, что поступление с пищей холестерина даже в весьма больших количествах ни к атеросклерозу, ни к какому-либо отложению холестерина в сосудах не приводит, а изменения, полученные у травоядных животных, являются болезнью накопления. Уже к концу 1920-х гг. была абсолютно ясна несостоятельность теории пищевого происхождения атеросклероза. Однако за неимением иной пришлось принять эту теорию как хотя бы рабочую концепцию.
Принципы здорового питания
Источник: «Руководство программы СИНДИ по питанию» (EUR/00/5018028, E70041R).
Таблица 2. Некоторые целевые показатели для формирования здорового образа жизни