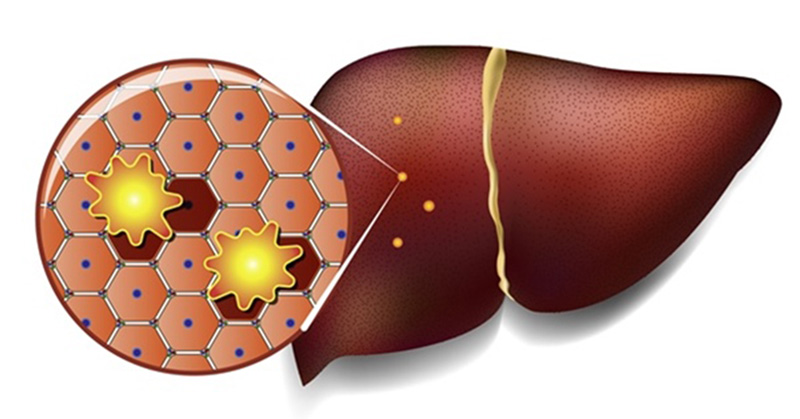
Гепатомегалия и стеатоз печени что это такое
Жировой гепатоз, стеатоз печени: симптомы и лечение
Жировой гепатоз (стеатоз печени) – мировая эпидемия
Жировой гепатоз или стеатоз печени – не результат плохого поведения, неправильного образа жизни, в том числе питания и физических нагрузок. Жировой гепатоз – это опасная болезнь, которая требует лечения.
Однако, в отличие от многих других заболеваний печени, жировой гепатоз – трудно излечимое заболевание, так как у гепатологов нет единого стандарта медикаментозного лечения этой патологии.
Поскольку основной причиной заболевания являются обменные и гормональные изменения в организме, так называемый метаболический синдром, то к лечению привлекается эндокринолог. Однако, и в этом случае, только медикаментозное лечение препаратами, восстанавливающими обменные и гормональные процессы, а также способствующие удалению жира из печени, не дает результатов. Индивидуальные рекомендации по питанию и физическим нагрузкам, без которых невозможно получить выздоровление, часто являются непреодолимым препятствием, так как всегда легче принимать таблетки, чем изменять образ жизни.
В нашем центре 10-летний опыт лечения жирового гепатоза показал, что это заболевание излечимое в любой стадии за исключением цирроза, а успех лечения – совместная работа врача и пациента.
Особенно важно определять степень жирового гепатоза (стеатоза печени), если есть сопутствующие заболевания, например, чаще всего, вирусные гепатит В и гепатит С. Повреждение печени вирусами сопровождается замещением здоровой печени на соединительную ткань, что также ведет ее к циррозу.
Аппарат Фиброскан нового поколения позволяет оценить отдельно степень каждого повреждающего фактора: вируса и жира. От этого зависит тактика лечения. Иногда врач не имеет права назначать противовирусную терапию, если печень поражена жиром и лечение противовирусными препаратами не остановит процесс формирования цирроза.
Аппарат Фиброскан определяет с помощью ультразвуковой диагностики физические характеристики плотности печеночной ткани и результат измерений выражается в физических единицах, которые соответствуют с медицинской точки зрения степеням поражения печени: фиброз от F0 до F4, стеатоз от S0 до S4 (четвертая стадия соответствует циррозу). Результаты измерений выдает программа, что исключает субъективизм в оценке.
Обследование – первый шаг к выздоровлению. Мы проводим обследование в день обращения после бесплатной консультации гепатолога для определения задач и объема обследования. По результатам вам будет назначено эффективное лечение, которое в подавляющем большинстве случаев заканчивается выздоровлением.
Лекарство при жировой дистрофии печени

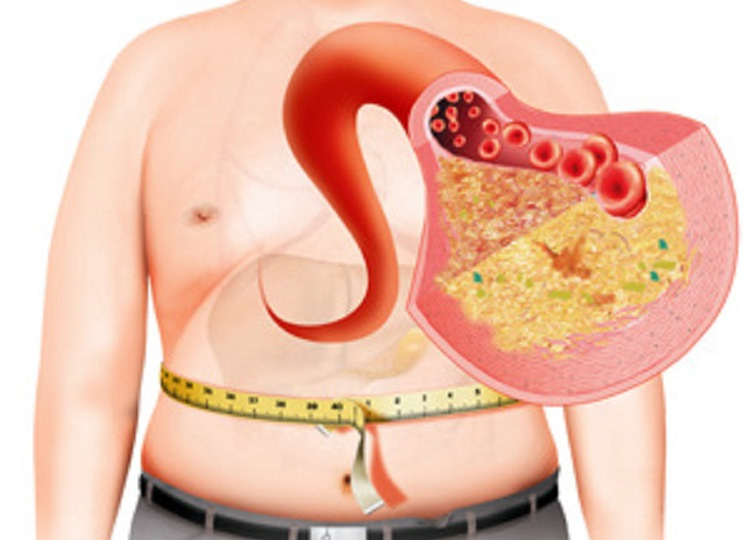
Факторы риска жировой дистрофии печени
Существует несколько факторов, благоприятствующих развитию неалкогольной жировой болезни печени (НАЖБП):
Формы НАЖБП
НАЖБ, возникающая из-за избыточного накопления в печеночных клетках жиров триглицеридов, подразделяется на 2 формы:
В зависимости от длительности течения болезни неалкогольный стеатоз подразделяют на острый и хронический.
Клинические проявления жировой дистрофии печени
Симптомы ранних стадий
Для ранних стадий неалкогольной жировой болезни печени характерно бессимптомное течение. Чаще всего у пациентов отсутствуют жалобы, в отдельных случаях отмечается слабость, повышенная утомляемость, дискомфорт в правом подреберье. При объективном осмотре у 50–75 % больных выявляется гепатомегалия (увеличение печени), у 25 % – увеличенная селезенка.
Симптомы острого заболевания
Острая жировая дегенерация печени – это патологическое состояние, достаточно редко встречающееся в клинической практике. Оно возникает при отравлении ядовитыми грибами, антибиотиками, фосфорными и мышьяковистыми соединениями. Также данная форма жировой дистрофии печени является одним из самых тяжелых осложнений беременности, развивающимся из-за недостатка клеточных ферментов. Для острой жировой дистрофии характерна ярко выраженная симптоматика:
При этом печень имеет нормальные или уменьшенные размеры. Подобное состояние может повлечь за собой развитие острой печеночно-почечной недостаточности и нарушение свертываемости крови (ДВС-синдром), иногда приводящие к смерти пациента. При более благоприятном исходе происходит трансформация острой жировой дистрофии печени в хроническую форму.
Симптомы хронического заболевания
Хроническое течение неалкогольной жировой болезни печени характеризуется слабо выраженной симптоматикой:
К нехарактерным признакам жировой дистрофии печени относят:
В ходе диагностического осмотра обнаруживается незначительная болезненность и увеличение нижнего края печени.
Отсутствие своевременного адекватного лечения может повлечь за собой развитие таких серьезных осложнений, как фиброз, цирроз печени, инфаркт и инсульт.
Диагностика НАЖБП
Диагностика неалкогольной жировой болезни печени включает в себя сбор анамнеза, физикальный осмотр, измерение индекса массы тела, а также лабораторное и инструментальное обследование.
Лабораторные диагностические методы:
Лечение
Немедикаментозное лечение. Лечение неалкогольной жировой болезни печени проводится с учетом данных лабораторных и инструментальных исследований. Пациентам с повышенной массой тела или ожирением рекомендуется снизить вес. В данной ситуации назначается диета, дозированные физические нагрузки и поведенческая терапия. При отсутствии эффекта немедикаментозной коррекции показан прием специальных фармакологических препаратов, действие которых направлено на уменьшение массы тела. В отдельных случаях может быть применено хирургическое лечение.
Медикаментозная терапия. Для повышения чувствительности к инсулину может рекомендоваться прием инсулиносенситайзеров. Пациентам с повышенным уровнем содержания липидов и холестерина в крови обычно назначаются статины.
В качестве препаратов комплексного лечения жировой дистрофии печени, предотвращающих прогрессирование заболевания и предупреждающих развитие побочных эффектов медикаментозной терапии стеатоза, применяются гепатопротекторы. Данные средства, оказывающие избирательное действие на печень, способствуют нормализации функциональной активности органа и повышению его устойчивости к неблагоприятному воздействию внешних и внутренних причинных факторов.
Фосфоглив* в терапии НАЖБП
Фосфоглив* – это современный гепатопротекторный препарат, которое может использоваться при лечении жировой дистрофии печени. В его состав входит два активных компонента: эссенциальные фосфолипиды и глицирризиновая кислота.
Применение Фосфоглива* в комплексном лечении НАЖБП способствует более выраженному противовоспалительному и антифиброзному эффекту, а также оказывает благоприятное влияние на психосоматические симптомы, существенно улучшая качество жизни пациентов.
Гепатомегалия
Гепатомегалия – синдром, характеризующийся увеличением размеров печени. Причиной могут быть вирусные гепатиты, инфекционный мононуклеоз, алкогольная болезнь, цирроз, патология накопления (гемохроматоз), синдром Бадда-Киари (тромбоз печеночных вен), жировая дистрофия, онкологические, сердечно-сосудистые и другие заболевания. Основные проявления – чувство тяжести, болезненность в правом подреберье, признаки сдавления соседних органов, диспепсические нарушения. Диагностика основана на результатах печеночных проб, УЗИ органов брюшной полости, МСКТ, пункционной биопсии печени и других методов. Лечение определяется причиной синдрома.
Общие сведения
Гепатомегалия – патологический синдром, заключающийся в истинном увеличении печени (размер по правой среднеключичной линии превышает 12 см или левая доля пальпируется в эпигастральной области). В норме печень мягкой консистенции, легко прощупывается под реберной дугой. При различных заболеваниях размеры органа могут значительно увеличиваться, структура становиться более плотной. Гепатомегалия может быть обусловлена дистрофическими изменениями печеночных клеток (при гепатозах), лимфомакрофагальной инфильтрацией (в случае острого или хронического гепатита), формированием узлов и фиброзированием (при циррозе), застоем крови (при поражении вен печени, констриктивном перикардите, сердечной недостаточности) или очаговыми изменениями (при абсцессах, опухолях, кистах). Данный синдром зачастую является ведущим, определяющим клиническую картину. Гепатомегалия – не самостоятельное заболевание, а признак определенной патологии.
Причины гепатомегалии
Увеличение размеров печени может встречаться при многих болезнях. Одни из наиболее распространенных этиологических факторов – заболевания сосудистого русла органа. Чаще гепатомегалия развивается при поражении воротной и печеночных вен вследствие тромбообразования, синдрома Бадда-Киари, гораздо реже – при поражении печеночной артерии.
Второй по значимости группой причин являются инфекционно-вирусные поражения, следствием которых может быть повреждение паренхимы печени, воротной вены и желчных протоков (при вирусных гепатитах, инфекционном мононуклеозе, амебном абсцессе, гнойном тромбофлебите воротной вены, неспецифическом холангите вследствие холедохолитиаза). Гепатомегалия является характерным признаком неопластического процесса (онкологической патологии). Первичное опухолевое повреждение печени встречается довольно редко, чаще развивается метастатическое поражение; из доброкачественных опухолей могут выявляться аденомы и гемангиомы печени.
Гепатомегалия также возникает при дегенеративных поражениях ткани печени (стеатогепатоз, стеатогепатит неалкогольного генеза, вторичные изменения при патологии сердечно-сосудистой системы), амилоидозе, действии гепатотоксических веществ (алкоголя, лекарственных препаратов, некоторых синтетических и природных соединений). Реже причиной гепатомегалии является врожденная патология, аутоиммунные, эндокринные заболевания (сахарный диабет, эндокринопатии при беременности) и травматическое повреждение печеночной ткани (травмы печени).
Классификация
Наиболее часто гастроэнтерологи используют этиологическую классификацию данного синдрома. В зависимости от заболеваний, вызвавших увеличение печени, различают гепатомегалии вследствие нарушения кровообращения, расстройства обмена веществ, первичных болезней печени, инфильтративных процессов в органе, некоторых гематологических заболеваний и локальных поражений.
Также при верификации диагноза учитывается анатомо-морфологическая классификация гепатомегалий: поражение паренхимы, желчных протоков, соединительной ткани или сосудистой сети. Для проведения дифференциального диагноза в классификации отражают, сочетается ли данный симптом со спленомегалией (увеличением селезенки), желтухой или асцитом.
Симптомы гепатомегалии
Симптомы увеличения размеров печени определяются основным заболеванием. Умеренная гепатомегалия, развивающаяся при острых вирусных инфекциях и нарушениях питания у детей, может никак не проявляться. При достижении печенью значительных размеров возможен дискомфорт в правом подреберье, болезненные ощущения, усиливающиеся при движениях. Характерны также кожный зуд, высыпания, диспепсические жалобы (тошнота, нарушение стула, метеоризм), неприятный запах изо рта.
В случае гепатомегалии на фоне вирусного гепатита определяется уплотнение паренхимы печени, что легко выявляется даже при пальпации. Увеличение печени сопровождается желтушностью склер и кожных покровов, явлениями интоксикации. При своевременном эффективном лечении синдром может регрессировать. Гепатомегалия при циррозе печени возникает вследствие повреждения гепатоцитов и формирования на их месте соединительной ткани. Характерно значительное уплотнение органа, постоянная боль в правом подреберье, землистый оттенок кожи, склонность к кровотечениям.
Увеличение печени вследствие первичного неопластического поражения возникает довольно редко, при этом ведущими симптомами являются: гепатоспленомегалия, боль, диспепсические расстройства, желтуха, отеки и асцит. При вторичном (метастатическом) поражении симптомы гепатомегалии обычно менее выражены, чем признаки первичного опухолевого роста. В случае доброкачественных образований печени увеличение органа обычно является первым и ведущим признаком. При достижении образованием значительных размеров возможно асимметричное увеличение живота, признаки сдавления соседних органов.
Особенностью гепатомегалии при дегенеративных изменениях (жировой болезни печени) является скудная симптоматика, редкое развитие тяжелого поражения. Обычно данное заболевание является диагностической находкой при обращении пациента по другим причинам. При амилоидозе печень может достигать существенных размеров, ее структура плотная, край ровный, болезненности при пальпации нет.
Гепатомегалия при заболеваниях сердца развивается в случае правожелудочковой недостаточности; синдром быстро прогрессирует, что приводит к растяжению капсулы органа и выраженной боли. Размеры печени изменчивы и при успешном лечении основного заболевания уменьшаются.
В случае токсического повреждения гепатоцитов увеличение печени может быть единственным признаком, реже сочетается с зудом, желтушностью склер и кожи, умеренным изменением лабораторных показателей. При травматическом повреждении печеночной ткани гепатомегалия на фоне тяжелого общего состояния пациента сопровождается признаками внутрибрюшного кровотечения и геморрагического шока. Прогрессируют артериальная гипотензия и тахикардия, гипоксия; при пальпации печень резко болезненна.
Диагностика гепатомегалии
Определение увеличения размеров печени не составляет труда – с этой целью проводится пальпация и перкуссия, а также УЗИ органов брюшной полости. Необходимо установление причин данного синдрома.
Дифференциальная диагностика гепатомегалии в гастроэнтерологии начинается с исключения вирусной этиологии. Детально изучается анамнез (были ли переливания крови или ее компонентов, гемодиализ и другие неблагоприятные эпидемиологические факторы). В лабораторных анализах при вирусных гепатитах определяется повышение активности аминотрансфераз, причем преимущественно АЛТ. Достоверным методом диагностики является обнаружение специфических иммуноглобулинов и генетического материала возбудителя путем полимеразной цепной реакции (ПЦР). Для оценки степени гистологической активности проводится пункционная биопсия.
С целью исключения аутоиммунной природы гепатомегалии определяется уровень циркулирующих аутоантител. Чаще данная патология развивается у женщин до 25 лет и в постменопаузальном периоде и может сопровождаться такими признаками, как боли в суставах (артралгии), гломерулонефрит и лихорадка.
Цирротическая этиология гепатомегалии подтверждается анамнестическими указаниями на употребление алкоголя или заболевания печени, повышенным уровнем гамма-глобулинов в крови, активности щелочной фосфатазы и аминотрансфераз, низким уровнем протромбина и альбумина в сыворотке. При УЗИ органов брюшной полости выявляется диффузная неоднородность паренхимы печени, а также увеличение диаметра портальной и селезеночной вен.
Диагностика сосудистых причин гепатомегалии (обструкции печеночных вен) основана на результатах ультразвуковой допплерографии, нижней каваграфии, пункционной биопсии печени и радиоизотопного сканирования. Для исключения опухолевого поражения проводится МСКТ органов брюшной полости.
Лечение гепатомегалии
Основные направления лечения гепатомегалии зависят от ее причины. Терапия включает диетическое питание (стол №6), подразумевающее частые приемы пищи, отказ от жирных, жареных блюд, избытка простых углеводов и достаточное поступление витаминов, белка и микроэлементов.
С целью защиты и восстановления функционирования печеночных клеток назначаются гепатопротекторы (эссенциальные фосфолипиды, препараты растительного происхождения, витамины и аминокислоты). При острых гепатитах также проводится дезинтоксикационная и специфическая противовирусная терапия. При хронических гепатитах используются интерфероны и иммуномодуляторы.
Кардиогенная гепатомегалия хорошо регрессирует при назначении лечения, устраняющего сердечную недостаточность по большому кругу кровообращения. В случае тромбоза воротной вены ведущей является тромболитическая и антикоагулянтная терапия, при остром тромбозе показана трансплантация печени. При абсцессе проводится антибактериальная или антипаразитарная терапия, пункция полости и наружное дренирование. В лечении амилоидоза применяются преднизолон и колхицин.
Гепатомегалия неопластической этиологии требует проведения химиотерапии, лучевых методов или хирургического удаления опухоли (в зависимости от типа первичного очага). При доброкачественных новообразованиях оперативное лечение необходимо при достижении гепатомегалией значительных размеров и нарушении работы близлежащих органов.
Прогноз и профилактика гепатомегалии
Прогноз определяется причиной синдрома и степенью повреждения гепатоцитов, обратимостью процесса. Прогностически неблагоприятны гепатомегалии при циррозе печени, токсическом повреждении, первичном неопластическом процессе. Умеренное увеличение органа при общих заболеваниях, в том числе вирусных инфекциях, транзиторная гепатомегалия у детей характеризуются быстро регрессирующим течением. Профилактика заключается в предупреждении заболеваний, которые могут стать причиной увеличения печени.
Ожирение… печени: чем опасен стеатогепатоз и как жить с этим диагнозом?
Евгений Иванович САС
гастроэнтеролог, гепатолог, доктор медицинских наук, профессор, ведущий научный сотрудник научно-исследовательского центра Санкт-Петербургского государственного педиатрического медицинского университета
– Евгений Иванович, давайте начнем разговор с четкого определения диагноза. Существуют названия «жировой гепатоз», «жировая дистрофия печени», «неалкогольная жировая болезнь печени» (НЖБП), «стеатогепатоз». Все эти термины обозначают одно и то же заболевание или разные?
– И да, и нет. На первый взгляд (часто мы видим это и в публикациях) это разные названия одного заболевания. Допустим, что перед нами – пациент с сахарным диабетом или ожирением. В этом случае более верно будет звучать диагноз «неалкогольная жировая болезнь печени» (НЖБП), который отражает, что в развитии патологии основное значение принадлежит нарушению метаболизма. Когда причина еще неизвестна (это может быть лекарственное, токсическое или алкогольное поражение печени), мы используем термины «жировой гепатоз», «жировая дистрофия печени» или «стеатогепатоз».
– Каковы симптомы и признаки жирового гепатоза? Как долго болезнь может развиваться бессимптомно, ведь, как известно, печень – один из самых «молчаливых» органов, она не «сообщает» о своем неблагополучном состоянии вплоть до наступления очень тяжелого состояния…
– Симптомы жирового гепатоза действительно неспецифичны. Это повышенная утомляемость, дневная сонливость, бессонница ночью и так далее. Многие уже узнали себя (особенно в преддверии отпуска), правда? Однако эти симптомы могут быть как следствием простого переутомления, так и сигналом о множестве других болезней. Единственный верный вариант обнаружения жирового гепатоза (отработанный в нашей стране уже многими годами) – это профилактические осмотры с биохимическим анализом крови и ультразвуковым исследованием органов брюшной полости – своеобразный «техосмотр организма».
– Что происходит в печени при жировом гепатозе? Правильно ли я понимаю, что функциональные клетки – гепатоциты заменяются жировой тканью? Опасно ли это, и если да, то в чем заключается эта опасность?
– Представим себе библиотекаря (можно любого другого человека), который прибавил в весе 30–50 килограммов. Он приходит утром на работу и должен выполнять свои должностные обязанности: вести картотеку, искать запрошенные книги (иногда подниматься на стремянку за ними), расставлять возвращенные книги… Уже к обеду станет понятно, что каждый лишний килограмм приходится отрабатывать, и не остается совершенно никаких сил. Примерно то же самое происходит и с печенью: клетки заполняются жиром, им трудно работать, но никак не получается «достучаться до хозяина».
– Какие факторы способствуют возникновению жирового гепатоза? Какие из них зависят только от самого больного и могут быть им скорректированы?
– Прежде всего, необходимо говорить о неправильном образе жизни. Избыточное потребление сладких и жирных продуктов, малоподвижный образ жизни. Отдельно хотелось бы сказать об избыточном потреблении полезных продуктов. Летом многие пытаются наверстать «упущенное» за долгую зиму, насытить организм «свежими витаминчиками» и начинают в большом количестве потреблять свежие фрукты (или активно кормить им детей). Один килограмм винограда, бананов, хурмы, фиников, некоторых сортов яблок и других сладких фруктов содержит очень много углеводов и, соответственно, такое количество калорий, которое мы не можем потратить в течение суток. Это верный шаг к ожирению и жировому гепатозу. Отдельно хотелось бы остановиться на физической активности: последние исследования показали, что скелетная мускулатура обладает гормональной активностью, поэтому физкультура будет способствовать не только нормализации обмена, но и снижению активности воспалительного процесса в печени и поджелудочной железе.
– Как устанавливается диагноз? Какие анализы нужно сдать и какие исследования пройти? Что вообще должно послужить тревожным сигналом для человека, чтобы записаться на прием к врачу-гепатологу? Или проверять состояние печени нужно периодически, даже если ничего не беспокоит?
– К врачу-гепатологу попасть довольно сложно, и необходимость в его посещении возникает, когда мы не можем установить причину возникновения жирового гепатоза либо все попытки его лечения не приносят успеха. Как правило, диагноз выставляется врачом «первого контакта» – терапевтом. Для этого необходимо выполнить биохимический анализ крови и ультразвуковое исследование органов брюшной полости. Но, я еще раз повторюсь, в виду важности сказанного: ведущее значение в диагностике жирового гепатоза отводится ежегодному углубленному медицинскому обследованию.
– Корректно ли говорить о профилактике применительно к жировому гепатозу? Можно ли предотвратить появление и развитие этого заболевания?
– Жировой гепатоз – это как раз то заболевание, к которому весьма уместно применить понятие профилактика. Употребление достаточного количества пищевых волокон (каши, овощи), снижение потребления прежде всего сладкого, а затем уже жирного, физическая активность, употребление рыбьего жира (не в виде приготовленной жирной рыбы, от которой мы добавим несколько лишних сантиметров на талии, а в виде пищевых добавок) является адекватной профилактикой жирового гепатоза.
– Если диагноз уже установлен, то какие изменения в жизни пациента должны произойти? Например, нужно ли откорректировать рацион питания и насколько жесткими должны быть такие диетические изменения?
– Питание должно быть разнообразным и достаточным. В нашем рационе есть огромное количество продуктов, обладающих небольшой калорийностью и в то же время полезных для печени (обезжиренный творог, индейка, кролик, земляника, малина и т. д.), что позволяет пациенту не чувствовать себя «обделенным». Я стараюсь избегать слова «диета», которое отпугивает многих пациентов, либо говорить об определенном сроке соблюдения диеты. Это здоровый образ жизни, которому необходимо следовать с детства. Как правило, все экзотические диеты на фоне использования «чудодейственного» продукта либо методики базируются на основных принципах здорового образа жизни. Хочу предупредить читателей: резкое ограничение калорийности и быстрое снижение массы тела может сопровождаться увеличением гепатоза на первом этапе и повышением литогенности желчи (склонности к образованию камней). Поэтому необходимо «сопровождение» пациента врачом на этом этапе и своевременная коррекция данных изменений препаратами урсодезоксихолевой кислоты (урсосаном).
– Как лечить заболевание? С какой периодичностью посещать врача? Должен ли больной с жировым гепатозом стоять на учете у врача-гепатолога и периодически отслеживать динамику заболевания?
– В основе терапии лежит модификация образа жизни: использование продуктов с низким гликемическим индексом, увеличение аэробной (ходьба, бег, плавание и т. д.) нагрузки, обязательная коррекция микрофлоры кишечника, а также использование препаратов, обладающих гепатотропным действием (восстанавливающих функцию печени). Отдельно необходимо коснуться коррекции метаболических нарушений: для пациентов с сахарным диабетом – это контроль уровня сахара; для пациентов с нарушениями липидного обмена – нормализация уровня холестерина. В связи с этим в индивидуальном порядке врачом устанавливается кратность и частота посещений его пациентом.
– Каковы прогнозы развития жирового гепатоза? Может ли он излечиваться полностью? Изменения, произошедшие при этом заболевании с печенью, носят обратимый или необратимый характер? Может ли стеатогепатоз привести к тяжелым последствиям для печени – например, к циррозу, раку?
– Жировой гепатоз носит обратимый характер, поэтому необходимо стремиться к его излечению. Однако при длительном развитии заболевания возникает воспалительный процесс, который приводит к фибротическим изменениям (которые носят уже необратимый характер) в печени, с последующей возможной цирротической и онкологической трансформацией, что и определяет необходимость ранней диагностики и терапии данного заболевания.