Высокий ферритин в крови у мужчин после коронавируса что значит
Ферритин при коронавирусе
Важное о коронавирусе
Коронавирус, спровоцированный возбудителем SARS-CoV-2, может протекать остро или бессимптомно. Более 90 % переболевших жаловались на жар и слабость, многие отмечали потерю обоняния, сухой кашель, одышку и боли за грудиной. Болезнь опасна не только внешними признаками и возможными осложнениями в виде пневмонии. Вирус нарушает работу дыхательной системы, разрушает ткани сердца, меняет состав крови. Узнать о внутренних патологиях помогут лабораторные исследования. Одно из них – анализ крови на ферритин.
Что такое ферритин
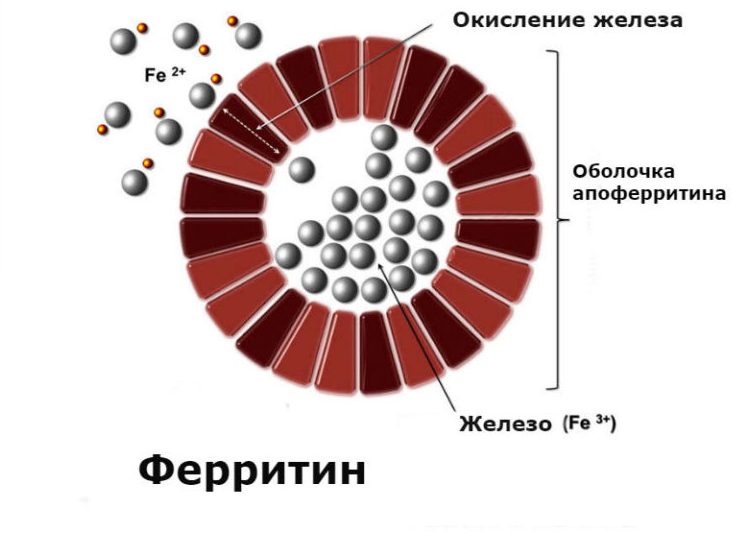
Ферритин – глобулярный белковый комплекс. В организме человека он служит источником железа. Каждая молекула содержит до 4000 атомов этого металла. Они находятся в растворимом состоянии, поэтому нетоксичны. Белок содержится практически во всех тканях и органах, но максимальное его количество зафиксировано в селезенки и печени. Оттуда он мигрирует в кровеносное русло.
При нехватке металла развивается анемия. Организм подает сигнал о высвобождении ферритина из тканей. Он связывается с другим белком – трансферрином, обеспечивающим его перемещение в места образования новых эритроцитов. По такому механизму восстанавливается дефицит железа в организме.
Анализ крови на ферритин
Уровень ферритина позволяет оценить запасы железа в тканях и спрогнозировать риски развития анемии. Причинами для назначения исследования служат симптомы изменения концентрации вещества.
Для определения концентрации ферритина исследуют сыворотку крови. Диагностика проводится гистохимическим методом с образованием берлинской лазури – пигмента синего цвета или с помощью реакции Перльса с участием соляной кислоты и железосинеродистого калия.
Как подготовиться к сдаче анализа
Для получения достоверных результатов пациент должен правильно подготовиться к исследованию. Основные правила:
Не стоит сдавать кровь в состоянии эмоционального или физического перенапряжения. Стресс и физическая активность меняют работу эндокринной системы, что может исказить результаты анализа.
Норма ферритина – таблица показателей
По стандартам ВОЗ, обновленным в сентябре 2020 года, норма ферритина в крови взрослого человека – 45-120 нг/мл. При этом показатель может варьировать в зависимости от пола, возраста и физиологического состояния.
| Группа пациентов | Нижняя граница нормы, нг/мл | Верхняя граница нормы, нг/мл |
| Новорожденные | 200 | 600 |
| Младенцы до полугода | 50 | 200 |
| Дети и подростки до 15 лет | 7 | 140 |
| Мужчины после 16 лет | 20 | 250 |
| Женщины после 16 лет | 10 | 120 |
| Беременность 1 триместр | 60 | 120 |
| Беременность 2 триместр | 32 | 120 |
| Беременность 3 триместр | 12 | 120 |
| Пожилые люди | 15 | 200 |
Показатели ферритина при коронавирусе
Coronavirus влияет на состав крови и может спровоцировать изменение концентрации белкового комплекса. Количество ферритина может как повышаться до критических значений, так и понижаться. Нормализовать ситуацию помогут лекарственные препараты, подобранные врачом, или проверенные домашние методы.
У мужчин
Уровень ферритина у мужчин изначально выше, чем у женщин. Его концентрация может выходить за рамки при:
У женщин
Концентрация белкового комплекса у женщин меняется по тем же причинам, что и мужчин, но играют роль и дополнительные факторы. Повышение ферритина диагностируется при длительном приеме оральных контрацептивов или гормонозависимых опухолях.
Повышение ферритина при ковиде
Специалисты из Radboud University доказали, что любые остро текущие инфекционно-воспалительные заболевания могут привести к повышению уровня ферритина. Подобная ситуация складывается при COVID-19 и пневмонии при присоединении вторичной бактериальной инфекции. Рост концентрации белкового комплекса – своеобразная ответная реакция организма на гипоксию и сгущение крови из-за повреждения легких и сердца.
Другой причиной повышения уровня ферритина в крови при коронавирусе служит цитокиновый шторм – опасное для жизни состояние, спровоцированное нетипичной, чрезмерно активной реакцией иммунной системы.
Организм вырабатывает избыточное количество макрофагов и T-лимфоцитов, резко повышается концентрация цитокинов – белков, в норме ограничивающих распространение воспаления и регулирующих гуморальный иммунитет. В состоянии цитокинового шторма эти соединения не поддаются контролю. Воспаление приобретает системный характер и распространяется на весь организм.
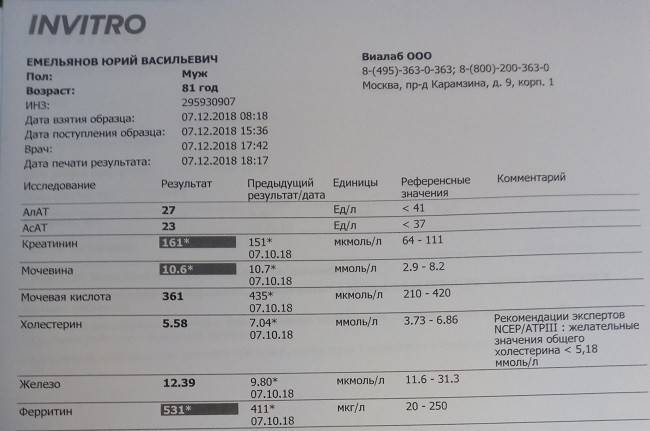
Ученые из Китая доказали, что высокий ферритин при коронавирусе может стать причиной летального исхода. У пациентов, погибших от КОВИД19, уровень этого белка в 4 раза превышал норму и достигал 1400 нг/мл. При легком течении болезни он растет до 400 нг/мл, а при умеренном – до 800 нг/мл.
Как снизить уровень ферритина в крови
Если ферритин повышен при коронавирусе, его можно вернуть в норму в домашних условиях. Лучший способ – изменение рациона питания.
В тяжелых случаях используются специализированные препараты для нормализации уровня белка в сыворотке крови – медикаменты, связывающие железо. При легком и умеренном течении они не нужны. Уровень ферритина самостоятельно снизится при выздоровлении. Задача терапевта – подобрать лекарства, подавляющие вирусную активность и устраняющие симптомы респираторной инфекции.
Низкий уровень ферритина при COVID-19
Обычно снижение концентрации железосодержащего белка наблюдается при нарушениях процессов всасывания из кишечника. При КОВИД подобная ситуация может складываться, если течение болезни отягощается пищеварительными расстройствами – вздутием живота, диареей.
Низкий уровень ферритина – причина железодефицитной анемии. На латентной стадии это состояние легко корректируется БАДами и диетой. Если не принимать мер, то собственные запасы организма быстро истощаются. Далее падает количество эритроцитов. Все органы начинают страдать от дефицита кислорода.
При сниженном уровне ферритина нужно изменить рацион питания, включив в него продукты, богатые железом:
Ферритин в крови после коронавируса
Выздоровление при COVID-19 затягивается минимум на 2-3 недели, а полное восстановление организма может занять до полугода. Медленно регенерируются ткани легких, стабилизируется состав крови. Повышенный ферритин после болезни может сохраняться еще 4-5 месяцев.
Советы врачей при повышенном ферритине
Снизить уровень белка поможет не только правильно составленный рацион питания, но и умеренная физическая активность. Интенсивные тренировки при реабилитации после болезни противопоказаны, а легкая гимнастика принесет пользу всему организму. В домашних условиях можно выполнять комплекс из наклонов, поворотов, приседаний. Такая разминка нормализует уровень железа в крови, насытит ткани кислородом и ускорит восстановление дыхательной системы.
Отзывы переболевших с высоким уровнем ферритина
Пациенты, перенесшие КОВИД, рассказывают, повышался ли у них уровень ферритина, и что они делали для восстановления нормы.
У меня железодефицитная анемия, поэтому я постоянно принимают препараты железа. На фоне коронавируса пришлось прекратить прием, так как рос уровень ферритина. Симптомов интоксикации я не наблюдала, но возобновила терапию спустя два месяца после выздоровления.
Полина, 29 лет
Перенес ковид тяжело. Лежал в больнице с пневмонией. Три раза брали кровь на ферритин. Был постоянно повышен. Медикаменты не назначались, только диета. Тяжелее всего было отказываться от мяса и переходить на сою, зато показатели пришли в норму.
Владислав, 41 год
По повышенному уровню ферритина поняли, что мне еще долго до выздоровления. Терапевт заподозрил осложнения, хотя я уже привыкла к неудовлетворительному самочувствию и ждала, что все само пройдет. Хорошо, что вовремя направили на КТ. Успели распознать пневмонию на ранней стадии.
Диана, 38 лет
Мне терапевт разъяснил, что лекарства для снижения ферритина не понадобятся. Инъекции делают тем, кто в стационаре в тяжелом состоянии. Мне было достаточно диеты и гимнастики. Стараюсь соблюдать рекомендации и после выздоровления. Сейчас все показатели в норме.
Мария, 32 года
Белковый комплекс ферритин – резервный источник железа для работы организма. Его уровень в сыворотке крови показывает состояние запасов или сигнализирует о воспалительных процессах. Он может повышаться при коронавирусной инфекции. Для его безопасного снижения нужно обратиться к врачу, а не назначать лекарства самостоятельно.
Видео о норме ферритина
«Внутрисосудистое свертывание крови при COVID-19 определяет весь ход болезни»
 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Сегодня известно, что при COVID-19, в первую очередь, страдает свертывающая система крови. Вот почему у всех умерших от осложнений новой коронавирусной инфекции находят большое количество тромбов. Как это объяснить? Почему это заметили не сразу? Каким образом и почему это происходит? Можно ли предотвратить развитие такого осложнения? Об этом – наш разговор с А.Д. Макацария, академиком РАН, одним из крупнейших в мире специалистов по изучению нарушений свертываемости крови, создателем Школы клинической гемостазиологии, заведующим кафедрой Сеченовского университета. Александр Давидович и его ученики активно сотрудничают с университетом Сорбонны, Венским, Римским, Миланским и Тель-Авивским университетами, Технион в Хайфе. Под его руководителем защищено 150 кандидатских и докторских диссертаций. Автор более 1200 научных трудов, в том числе 40 монографий.
– Александр Давидович, в последнее время во всем мире появляется всё больше сообщений о том, что при COVID-19 страдает свертывающая система крови. Так ли это, и если да, то чем вы объясняете этот феномен?
– Безусловно, это так. Более того, хочу сказать, что практически нет такой инфекции (вирусной или, тем более, бактериальной), которая бы не влияла на свертывание крови. Доказательство тому – учение о сепсисе и септическом шоке как универсальной модели ДВС-синдрома – синдрома диссеминированного внутрисосудистого свертывания крови. Степень тяжести тромботических нарушений зависит от особенностей возбудителя и организма-хозяина (иммунная система, система гемостаза, наличие сопутствующих заболеваний и т.д.).
– Но ведь не у всех пациентов развивается сепсис и септический шок?
– Конечно, не у всех. Поэтому очень актуальным и далеко не изученным в настоящее время является механизм патогенеза осложнений, вызванных коронавирусной инфекцией. Во многом это обусловлено особенностями вируса, а также особенностями организма человека, начиная от количества и качества рецепторов, представленных у человека и их способностью связываться с этим вирусом. Безусловно, на исходы заболевания огромное влияние оказывает коморбидность, то есть наличие сопутствующих хронических заболеваний у пациента.
– Почему, по вашему мнению, эта особенность течения болезни проявилась не сразу?
— Я считаю, что все это проявилось сразу, но не было адекватно оценено врачами изначально: еще не было такого количества вскрытий и широкого тестирования на гемостазиологические маркеры. Надо сказать, мы занимаемся изучением этой проблемы довольно давно, практически с самого начала эпидемии. Еще в самом начале апреля мы опубликовали работу, основанную на первых наблюдениях наших китайских коллег. Работа называлась «COVID-19 и синдром диссеминированного внутрисосудистого свертывания крови». Она имела чрезвычайно широкий резонанс, поскольку уже тогда врачи начали понимать роль свертывающей системы крови в инфекционном процессе.
– Каков механизм тромбообразования при covid-19 и отличается ли он от этого процесса при других патологиях?
– Это очень непростой вопрос. На сегодняшний день однозначно можно утверждать – при этом вирусе с самого начала имеет место активация гемостаза, внутрисосудистое свертывание крови и тромбообразование в сосудах мелкого калибра жизненно важных органов. При этом повреждаются не только легкие, а блокада микроциркуляции и ее необратимый характер определяют исход заболевания. Позднее начало антикоагулянтной терапии является неблагоприятным фактором. Причем этот процесс внутрисосудистого свертывания в капиллярах легкого играет важную роль в развитии острого респираторного дистресс-синдрома (ОРДС), о котором все говорят. Но далеко не все с самого начала уловили связь между внутрисосудистым свертыванием крови и ОРДС.
В западной литературе даже появился термин «легочная интраваскулярная коагуляция». Практически во всех случаях имеет место активация системного воспалительного ответа. Это общебиологическая реакция, которая особенно проявляется в ответ на инфекцию, вирусные возбудители. Международные организации признали, что коронавирусная инфекция – это сепсис.
Таким образом, цитокиновый и тромботический шторм усугубляют состояние больного и определяют степень тяжести. Но есть и особенности. Возможно, при COVID-19 в первую очередь повреждается фибринолиз – часть системы гемостаза, которая обеспечивает процесс разрушения уже сформированных кровяных сгустков, тем самым, выполняя защитную функцию предотвращения закупорки кровеносных сосудов фибриновыми сгустками. Отсюда синдром фибринирования при меньшей частоте геморрагических осложнений. И отсюда же открывается перспектива применения тромболитиков, о чем сейчас так много говорят и пишут. А впервые предложили такую схему наши американские коллеги.
– А ведь есть немало людей с нарушениями свертываемости крови. Сейчас, во время эпидемии, для них настали трудные времена.
– Это так. В нашей популяции есть люди не только с явными, но и со скрытыми нарушениями гемостаза, предрасполагающими к тромбозам – генетические тромбофилии, антифосфолипидный синдром и ряд других заболеваний, сопровождающихся избыточной активацией системы гемостаза; а также люди с высокой готовностью к супервоспалительному ответу (врожденные факторы и ряд ревматологических и иммунных заболеваний). Им сейчас важно контролировать своё состояние, а врачам не забывать об этом.
Вообще надо сказать, что открытие NET расширило горизонты в понимании биологии нейтрофилов и роли этих клеток в организме. Использование организмом хозяина хроматина в сочетании с внутриклеточными белками в качестве естественного противомикробного агента имеет древнюю историю и меняет наше представление о хроматине как только о носителе генетической информации. Благодаря избыточному и неконтролируемому формированию NET, нейтрофилы могут способствовать развитию патологического венозного и артериального тромбоза, или «иммунотромбоза», а также играют важную роль в процессах атеротромбоза и атеросклероза. Высвобождение NET является, как выяснилось, одной из причин тромбообразования при таких состояниях, как сепсис и рак. Наличие NET при этих заболеваниях и состояниях дает возможность использовать их или отдельные компоненты в качестве потенциальных биомаркеров. NET и их компоненты могут быть привлекательны в качестве терапевтических мишеней. Дальнейшие исследования нейтрофилов и NET необходимы для разработки новых подходов к диагностике и лечению воспалительных и тромботических состояний.
– Размышляя о высокой летальности у пациентов, которым пришлось применить ИВЛ, вы констатируете, что мы, возможно, пошли не тем путем. А какой путь может оказаться более верным?
– Да, я имел в виду, что при оценке вентиляционно-перфузионных нарушений при COVID-19 превалируют перфузионные нарушения, нарушения микроциркуляции, а это значит, что главная терапевтическая мишень – восстановление нормальной перфузии тканей, то есть противотромботическая терапия, а возможно, даже и фибринолитическая. Механическая вентиляция не может решить вопрос перфузионных нарушений.
– Видите ли вы, что в связи с эпидемией стали более частыми проблемы тромбообразования в акушерско-гинекологической практике?
– Случилось так, что во многом и благодаря нашим стараниям (лекциям и публикациям), большинство акушеров сегодня осведомлены о том, что беременность – это состояние так называемой физиологической гиперкоагуляции, и этим пациенткам нередко назначаются антикоагулянты во время беременности. Тем не менее, требуются дальнейшие исследования для вынесения суждения о частоте тромбозов у беременных с COVID-19.
Вообще надо сказать, что большинство осложнений беременности либо обусловлены, либо сочетаются с высоким тромбогенным потенциалом. Генетические факторы свертывания крови, особенно антифосфолипидный синдром, являются факторами риска огромного количества осложнений беременности – это и внутриутробные гибели плода, и неудачи ЭКО, и задержка внутриутробного развития плода, и преждевременная отслойка плаценты, что приводит к тяжелым тромбогеморрагическим осложнениям, это, наконец, тромбозы и тромбоэмболии. Поэтому, конечно, можно ожидать, что в условиях COVID-19 эти осложнения могут представлять собой еще большую опасность. Ведь вирус может быть фактором, активирующим факторы свертываемости крови. Конечно, тут нужны обобщающие исследования, но уже сейчас наши отдельные наблюдения говорят о том, что риск таких осложнений возрастает.
– Являются ли, на ваш взгляд, одним из проявлений этой проблемы случаи тяжелого течения covid-19 в педиатрии (состояния, похожие на синдром Кавасаки)?
– Глава ВОЗ Тедрос Аданом Гебрейесус призвал врачей всех стран обратить особое внимание на сообщения о том, что у некоторых детей, заразившихся коронавирусом, проявляются симптомы, схожие с еще одним заболеванием — синдромом Кавасаки (мультисистемным воспалительным синдромом). Действительно, в сообщениях из Европы и Северной Америки говорилось, что некоторое число детей поступало в отделения интенсивной терапии с мультисистемным воспалительным состоянием, с некоторыми симптомами, похожими на синдром Кавасаки и синдром токсического шока.
Синдром Кавасаки был впервые описан в 1967 году японским педиатром по имени Томисаку Кавасаки. Он обычно поражает детей до пяти лет. При этом синдроме у пациента начинается воспаление кровеносных сосудов (васкулит) и лихорадка. Болезнь Кавасаки имеет четко выраженный набор симптомов, включая постоянно высокую температуру, покраснение глаз и области вокруг рта, сыпь на теле и покраснение и отек ног и рук.
13 мая нынешнего года в авторитетном медицинском издании The Lancet было опубликовано исследование итальянских врачей, которые сообщили, что в провинции Бергамо, одной из наиболее пострадавших от эпидемии коронавируса, была зафиксирована вспышка синдрома Кавасаки или схожего с ним синдрома.
Важно, что в большинстве случаев дети также имели положительный результат теста на антитела к КОВИД-19, предполагая, что синдром последовал за вирусной инфекцией.
Болезнь Кавасаки имеет тенденцию проявляться в группах генетически похожих детей и может выглядеть немного по-разному в зависимости от генетики, лежащей в основе группы. Это говорит о том, что различные триггеры могут вызывать воспалительную реакцию у детей с определенной генетической предрасположенностью.
Вполне возможно, что атипичная пневмония SARS-COV-2, вызванная вирусом COVID-19, является одним из таких триггеров. Это важный вопрос, требующий пристального изучения.
– Александр Давидович, как вы думаете, почему у всех COVID-19 проявляется по-разному?
– Тут очень важна проблема факторов риска. Всё дело в том, что, помимо видимых болезней типа сахарного диабета или гипертонии, существуют болезни невидимые, о которых мы зачастую даже не подозреваем. В последние годы большое распространение получило учение о генетической тромбофилии. Во всем мире это примерно до 20 процентов людей, которые являются носителями той или иной формы генетической тромбофилии. С этим можно жить сто лет, но если возникает инфекция, травма, делается операция – больной может погибнуть от тромбоэмболии, даже если операция выполнена на высочайшем техническом уровне. Причиной тому – скрытая генетическая тромбофилия – мутация, которая делает её носителя подверженным высокому риску тромбообразования.
Высокая контагиозность вируса и большое количество заболевших поневоле «позволяет» вирусу выявить людей с изначальной явной или скрытой предрасположенностью к тромбозам. Это пациенты не только с генетической тромбофилией или антифосфолипидным синдромом, но и с сахарным диабетом, ожирением, ревматическими болезнями и другими патологическими состояниями, ассоциированными с повышенным свертыванием и/или воспалением.
– Какие методы профилактики и лечения covid-19 вы считаете перспективными?
– Помимо уже названных, это противовирусная терапия, терапия специфическими иммуноглобулинами, противотромботическая терапия и лечение, направленное на снижение воспаления (так называемые антицитокиновые препараты). Многое нам предстоит ещё понять об этом новом для нас заболевании, но постепенно мы движемся в сторону лучшего объяснения многих его механизмов. Вы знаете, я всегда много работал, но, пожалуй, никогда ещё я не был так занят исследовательской и практической работой, как сейчас. Уверен, что она даст свои важные результаты.
Беседу вела Наталия Лескова.
Почему повышенный ферритин — предвестник смерти при COVID-19
Ферритин — это белок крови, содержащий железо. Анализ на ферритин помогает врачу понять, сколько железа хранится в вашем организме. Если тест на ферритин показывает, что его уровень в крови ниже нормы, это указывает на то, что в вашем организме низкие запасы железа, что может привести к развитию анемии. Достаточный уровень железа в организме очень важен при нормальном состоянии. Повышение уровня ферритина в сыворотке во время болезни связано не с количеством железа в организме, а с тем, что процессы пошли не так.
Ферритин в сыворотке крови — также хорошо известный маркер воспаления. Если С-реактивный белок и СОЭ в анализе крови выше нормы (именно это может наблюдаться при COVID-19), то ферритин характеризует тяжесть воспалительного процесса.
Ферритин — это белковый комплекс, который служит как внутриклеточный склад для железа во всех органах и тканях (в печени и селезенке хранится до 30%). Одна молекула ферритина может содержать до 4,5 тыс. молекул железа. Уровень ферритина важно понимать как минимум по следующим причинам:
Дуглас Келл, профессор-биохимик из Англии, утверждает, что сывороточный ферритин возникает из поврежденных клеток и, таким образом, является прямым показателем клеточного повреждения в организме в целом. Исследование 1,8 тыс. пациентов в США показало — отклонения работы печени встречаются у большинства госпитализированных пациентов с COVID-19 и могут быть связаны с худшими исходами.
Марина Ковальчук, заведующая клинико-диагностической лабораторией, врач клинической лабораторной диагностики высшей квалификационной категории, КДЛ СПбГБУЗ «Городская Мариинская больница», Санкт-Петербург:
«Ферритин является хорошо известным белком острой фазы, который коррелирует с маркерами повреждения клеток, маркерами образования гидроксильных радикалов (и окислительного стресса) и с тяжестью течения заболевания. У заболевших COVID-19 при возникновении цитокинового шторма уровень повышения — значительный. Гиперферритинемия (высокий уровень ферритина) — независимый предиктор смерти у взрослых в отделениях реанимации. В Мариинской больнице мы практикуем прогнозирование состояния больных с COVID-19 по уровню ферритина и назначение антицитокиновой терапии. У здоровых людей концентрация ферритина в сыворотке невысокая и чаще всего используется для диагностики количества запасов железа.
При воздействии повреждающего фактора провоспалительные цитокины стимулируют печень к выработке нескольких защитных белков, один из которых и есть ферритин. Синтез ферритина является ответом на активацию интерлейкином и молекулами интерферона специального гена через усиление связывания нуклеарного фактора — кВ. Также при воспалении происходит усиление секреции ферритина макрофагами и высвобождение его из поврежденных клеток. В итоге происходит рост провоспалительных факторов в клетках печени. Таким образом, ферритин и провоспалительные цитокины формируют порочный круг активации нуклеарного фактора-кВ и способствуют развитию синдрома цитокинового шторма — основной причины смерти пациентов.
Рибонуклеиновая кислота SARS-COV-2 действует на поверхности клеток иммунной системы и запускает каскад синтеза нуклеарного фактора кВ и как результат, происходит активация провоспалительных факторов и синтеза ферритина».
На основе данных свыше 10 тыс. пациентов с подтвержденным COVID-19 ученые Линлин Ченг и Хаолонг Ли подтвердили, что высокий уровень ферритина предсказывает существенное ухудшение состояния пациентов.
Анализ данных показал, что уровень ферритина:
Мария Петина, руководитель Центра диагностики нарушений у пациентов, перенесших COVID-19, и профилактики тяжелых осложнений в случае повторного инфицирования КДЦ МЕДСИ на Белорусской, врач-терапевт, кандидат медицинских наук:
«В России часто назначают анализ крови на ферритин у пациентов с подтвержденной коронавирусной инфекцией, а также при подозрении на нее. Белок ферритин является маркером пневмонита и содержит большое количество железа, которое несет внутрь клеток. Известно, что по уровню ферритина можно выявить тяжесть течения заболевания, степень развития цитокинового шторма или окислительного стресса. Поэтому врачи обращают на него особое внимание. Самому назначать себе этот анализ не стоит, категорически не рекомендуется заниматься самолечением, а при ухудшении самочувствия нужно сразу же обратиться за медицинской помощью. В данном случае лечение должно быть направлено на предотвращение окислительного стресса, чтобы предупредить развитие состояния, угрожающего жизни человека».
Согласно исследованию китайских ученых Фей Жоу и Тинг Ю — уровни ферритина в сыворотке крови, d-димера, лактатдегидрогеназы и IL-6 повышаются при серьезном обострении, что указывает на высокий риск смерти.
Развитие прогрессирующего провоспалительного состояния (так называемый «цитокиновый шторм») было продемонстрировано у пациентов с неблагоприятным прогрессированием COVID-19 и с повышенным риском летального исхода. Поэтому измерение воспалительных биомаркеров, таких как ферритин, — очень важно для раннего и точного выявления пациентов с COVID-19 с повышенным риском неблагоприятного прогрессирования.
Подписывайтесь также на Telegram-канал РБК Тренды и будьте в курсе актуальных тенденций и прогнозов о будущем технологий, эко-номики, образования и инноваций.
 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии