Выпила достинекс а молоко прибывает что делать боль
Как остановить лактацию?
Существует много причин, по которым женщинам бывает необходимо подавить лактацию (прекратить выработку молока в молочных железах):
Чтобы прекратить лактацию при грудном вскармливании нужно будет прервать натуральные рефлексы, способствующие выработке молока. Самый простой способ – это ограничить удаления молока из груди. Если молоко остается в молочной железе, организм понимает, что запас его еще имеется, и будет уменьшать производство нового молока. Чем полнее груди будут молоком, тем быстрее прекратится его производство.
Сцеживать молоко можно только при крайнем дискомфорте в груди и для предупреждения закупорки молочных протоков и возникновения мастита.
Особенности прекращения лактации сразу после родов
Продукция молока быстро прекратится, если грудь хорошо фиксируется и поддерживается бюстгальтером, а молоко сцеживается только для предупреждения значительного дискомфорта и закупорки молочных протоков. Носить прочный, хорошо облегающий грудь бюстгальтер необходимо как в дневное, так и в ночное время. Этот метод более физиологичен и эффективен по сравнению с устаревшим тугим обертыванием груди. Для впитывания молока в чашечки бюстгальтера помещаются впитывающие подушечки, которые заменяются по мере увлажнения. Если грудь слишком полная, лифчик заменяется на поддерживающее обертывание груди полосой хлопчатобумажной ткани, которая поддерживает, но не сдавливает грудь. Тугое сдавление груди не уменьшает продукцию молока, но причиняет значительный дискомфорт. При синдроме полной налитой груди (первая неделя после родов) уменьшить боль и отек можно с помощью холодных компрессов и обертываний. Также можно применять прохладный душ, подкладывать в бюстгальтер охлажденные листья белокочанной капусты. Листья предварительно моются и сушатся, из них вырезаются выступающие части, чтобы не причинять груди дискомфорта. Менять листья необходимо каждые 2 часа или когда они станут вялыми. Используйте капустные листья до тех пор, пока грудь не перестанет переполняться молоком. При болях можно использовать неспецифические противовоспалительные средства, такие как ибупрофен.
Особенности прекращения лактации после недель или месяцев грудного вскармливания
При вынужденном прекращении уже начатого грудного вскармливания, мер, подходящих для прекращения лактации сразу после родов, будет недостаточно. Кормящая мать производит около литра молока в день или больше. В этом случае понадобится время, чтобы остановить производство молока. В этом случае для предупреждения возникновения воспалительных заболеваний груди придется постепенно снижать количество сцеживаемого молока, чтобы снизить продукцию гормонов, вызывающих его продукцию. Такая стратегия похожа на естественное отлучение ребенка от груди и позволяет предупредить развитие мастита.
В начале отказа от грудного вскармливания грудь будет переполняться. Молоко придется сцеживать в объемах и по графику, как при грудном вскармливании, лишь постепенно снижая количество сцеживаемого молока и увеличивая паузы между сцеживаниями. Каждые 3-4 дня можно попытаться делать на одно сцеживание меньше, если в груди не будет существенного дискомфорта. Через некоторое время наступит момент, когда сцеживать молоко можно будет два раза в день, а затем лишь один раз, в день и, наконец, один раз в несколько дней, и полностью прекратить сцеживание.
Фармакологические средства для прекращения лактацииФармакологические средства для прекращения лактации
Существуют также лекарства и натуральные пищевые добавки, которые могут помочь быстрее прекратить лактацию. Существует метод медикаментозного прекращения лактации с помощью лекарственных средств, пищевых добавок и трав. Однако медикаментозное прекращение лактации имеет массу побочных эффектов и противопоказаний, поэтому ее использование может проводиться только после очной консультации с врачом-гинекологм или маммологом.
Как быстро прекратиться лактация?
Скорость прекращения лактации зависит от ряда факторов:
У некоторых матерей уходят недели, чтобы прекратить лактацию. У других этот процесс занимает всего несколько дней. Однако пятна молока на лифчике иногда можно заметить и спустя несколько месяцев или даже лет после того, как вы думаете, что лактация прекратилась: у каждой мамы процесс прекращения лактации протекает индивидуально.
Будьте готовы к протечкам!
Даже после прекращения лактации или на последних ее стадиях возможны неожиданные обильные выделения молока из груди. Это может произойти при нежных объятиях с партнером, при занятии с ним сексом, при сексуальном возбуждении, при мыслях о ребенке, при прикосновении к груди. Для предупреждения неожиданных протечек молока носите в бюстгальтере впитывающие подушечки-прокладки. Имейте с собой сменный запас таких прокладок. Носите топы темного цвета, чтобы пятна молока были не так заметны. Возьмите с собой запасной комплект одежды, особенно для более важных случаев.
Перед выходом из дома сцедите немного молока. Если вы чувствуете, что молоко протекает, скрестите руки на груди, чтобы остановить поток.
Во всех случаях получите консультацию у специалиста по грудному вскармливанию, как лучше прекратить лактацию именно в вашем случае.
Вызов специалиста по грудному вскармливанию на дом
В детских медицинских центрах Группы Компаний «ВИРИЛИС» мы знаем, что самым удобным местом для консультаций по грудному вскармливанию является свой собственный уютный дом:
Кроме вызова на дом специалиста по грудному вскармливанию, на дом можно вызвать врачей основных специальностей: педиатра, хирурга, аллерголога, уролога, пульмонолога, гематолога, дерматолога, окулиста, ЛОР-врача, ортопеда, гастроэнтеролога и остеопата. Также на дому можно осуществить забор анализов, проведение физиопроцедур и массажа. На дому могут проконсультировать и провести мастер-класс консультанты по грудничковому плаванию.
Узнайте о спецпредложении «Комплексный осмотр на дому»: удобство данной программы заключается в том, что вы можете выбрать из списка детских врачей именно тех специалистов, которые нужны вашему ребенку и индивидуальный набор медицинских услуг со скидкой 20%!
Преимущества вызова на дом специалистов ГК «Вирилис»
Дополнительные услуги на дому
Кроме оказания медицинской помощи врачом, специалистами детских клиник ГК «ВИРИЛИС» могут оказываться следующие услуги:
Как вызвать специалиста по грудному вскармливанию на дом
Оформить вызов на дом можно круглосуточно по телефону:
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Послеродовой мастит
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением). Заболевание может р
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением).
Заболевание может развиваться в родильном доме или после выписки («отсроченный»). В настоящее время ПМ развивается преимущественно во внебольничных условиях на 2–4-й неделе послеродового периода.
Частота ПМ составляет 3–8% от общего числа родов. Частота гнойного ПМ колеблется от 2 до 11%. Крайне редко развивается мастит во время беременности (0,1–1% по отношению ко всем больным маститом). В структуре гнойно-воспалительных заболеваний в гинекологии ПМ достигает 5–65%.
У 90% больных поражается одна молочная железа, причем правосторонний ПМ встречается в 55%, левосторонний — в 34%, двусторонний — в 10% случаев.
Основными возбудителями ПМ являются Staphylococcus aureos (70–80%), значительно реже — другие микроорганизмы: Streptococcus A и B, Enterobacter spp., Escherichia spp., Pseudomonas aerugenosa, Klebsiella spp. Золотистый стафилококк является доминирующим возбудителем и в виде монокультуры или в ассоциации с другими патогенными микроорганизмами высевается в 88% случаев ПМ.
Этиологическая структура серозного и инфильтративного мастита представлена в табл. 1.
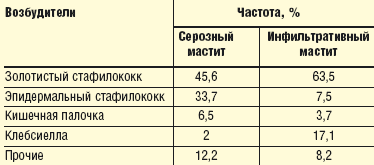 |
| Таблица 1. Этиологическая структура серозного и инфильтративного мастита |
В зависимости от стадии развития послеродового мастита выделяют:
Предрасполагающими факторами к возникновению ПМ являются:
Патологический лактостаз развивается на 2–6-е сутки лактации. Общее самочувствие изменяется мало. Температура тела — 38–38,5 o С. Наблюдается равномерное нагрубание и болезненность молочной железы при пальпации. Без стадии патологического лактостаза мастит развивается редко, но между ПМ и первыми проявлениями серозного мастита может пройти от 8 до 30 дней.
Серозный ПМ, как правило, начинается остро. Температура тела при серозном мастите повышается до 38–39 o С, с ознобом. Ухудшается общее состояние (головная боль, слабость), появляются постепенно усиливающиеся боли в молочной железе, особенно при кормлении ребенка. Больная грудь несколько увеличивается в объеме, хотя вначале форма ее не меняется. Кожа в области поражения слегка или умеренно гиперемирована. При пальпации в толще железы могут определяться более уплотненные участки, чаще овальной формы, плотно-эластической консистенции, умеренно болезненные.
При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1–3 дней) переходит в инфильтративную. Продолжается лихорадка. Под измененным участком кожи пораженной молочной железы пальпируется плотный, малоподатливый инфильтрат, нередко увеличиваются регионарные подмышечные лимфатические узлы. В зависимости от особенностей возбудителя инфекции, состояния защитных сил организма и характера проводимой терапии, длительность этой стадии варьирует от 5 до 10 дней. Если инфильтрат не рассасывается, обычно происходит его нагноение. В современных условиях нередко отмечается более быстрая (в течение 4–5 дней), иногда бурная динамика процесса — переход серозной формы мастита в инфильтративную, а затем в гнойную.
Для гнойного мастита характерны высокая температура тела (39 о С и выше), озноб, плохой сон, потеря аппетита. Форма пораженной молочной железы изменяется в зависимости от локализации и степени распространения процесса, кожа ее резко гиперемирована, пальпация болезненна. Как правило, увеличиваются и становятся болезненными подмышечные лимфатические узлы (регионарный лимфаденит).
Преобладающей формой гнойного мастита является инфильтративно-гнойная, она диагностируется у 2/3 больных. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит встречается реже. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой 6–7-й больной с гнойным маститом и характеризуется очень тяжелым течением. Отмечаются резкое ухудшение общего состояния, частые ознобы, повышение температуры тела до 40 о С. Возможна генерализация процесса с переходом в сепсис.
Гангренозный мастит является крайне редкой и очень тяжелой формой заболевания. Наряду с местными проявлениями определяются признаки выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичной клиникой серозного, инфильтративного и гнойного мастита встречаются стертые, субклинические формы заболевания. Они характеризуются невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий.
Характерной особенностью ПМ в современных условиях является его более позднее начало, преимущественно после выписки из роддома (запоздалый, «отсроченный» мастит).
Высокая вирулентность возбудителя, снижение иммунологической защиты, запоздалая диагностика и неадекватное лечение могут явиться факторами, способствующими развитию сепсиса (септикопиемии) на почве ПМ.
Специальные методы исследования и диагностические критерии ПМ
— В норме структура молочной железы однородна. Молочные протоки в виде эхонегативных образований диаметром 0,1–0,2 см. Поверхностная пластинка собственной грудной фасции имеет четкие контуры.
— Серозный мастит: утолщение и отек железистой ткани, участки повышенной эхогенности, нечеткие контуры поверхностной пластинки собственной грудной фасции.
— Инфильтративный мастит: наличие зон пониженной эхогенности в толще инфильтрата.
— Инфильтративно-гнойный мастит: ячеистое строение инфильтрата.
— Гнойный мастит: появление в зонах пониженной эхогенности очагов повышенной звукопроводимости неправильной формы, различных размеров.
Лечение
Цель лечения — эрадикация возбудителя, купирование симптомов заболевания, нормализация лабораторных показателей и функциональных нарушений, профилактика осложнений.
В период заболевания маститом, независимо от клинической формы, вскармливание ребенка как больной, так и здоровой грудью запрещается. Вопрос о возможности его возобновления после излечения мастита или прекращения лактации решается индивидуально на основании результатов бактериологического исследования молока.
В качестве физиотерапии при серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи, при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите после хирургического лечения вначале используют электрическое поле УВЧ в слаботепловой дозе, затем УФ-лучи в субэритемной и слабоэритемной дозах.
Необходимо подавление или торможение лактации. При серозном и инфильтративном мастите прибегают к торможению лактации, при отсутствии эффекта от терапии в течение 2–3 сут подавляют лактацию. На подавление лактации необходимо получить согласие роженицы.
Гнойный мастит является показанием для подавления лактации. Для торможения или подавления лактации используются бромокриптин (Парлодел) или каберголин (Достинекс).
Парлодел назначают по 2,5 мг 2 раза в сутки для торможения лактации в течение 2–3 дней, с целью подавления — 14 дней. Достинекс для предотвращения послеродовой лактации назначают по 1 мг однократно в первый день после родов; для подавления установившейся лактации — по 0,25 мг (1/2 таблетки) каждые 12 ч в течение 2 дней.
При назначении антибактериальной терапии препаратами выбора являются пенициллины, цефалоспорины, эффективны также аминогликозиды, макролиды, линкозиды. Дозы и путь введения указаны в табл. 2.
Кроме того, назначают средства, повышающие специфическую и неспецифическую иммунную реактивность организма: антистафилококковый гамма-глобулин, иммуноглобулин человеческий нормальный и др.
В комплексном лечении с целью профилактики развития кандидоза рекомендуется назначение противогрибковых препаратов (флуконазол, нистатин и др.).
Хирургическое лечение обязательно при гнойном мастите. Оперативное лечение гнойного мастита должно осуществляться своевременно и рационально. Производят широкое вскрытие гнойного очага с дренированием при минимальной травматизации молочных протоков. При флегмонозном и гангренозном мастите иссекают и удаляют некротизированные ткани.
Критериями эффективности комплексной терапии ПМ являются:
Профилактика послеродового мастита
Строгое соблюдение санитарно-противоэпидемического режима в родовспомогательном учреждении, личной гигиены роженицей является основой профилактики ПМ. С этой целью женщин готовят к грудному вскармливанию во время беременности и в послеродовом периоде, обучают правильному уходу за молочными железами и сосками, основам правильного кормления ребенка и сцеживанию молока. В послеродовом периоде проводят профилактику лактостаза.
Своевременная терапия и профилактика лактостаза включают физические методы и использование молокоотсосов. Молокоотсос является патогенетическим средством профилактики и лечения лактостаза как такового, вне зависимости от его генеза. При этом следует обратить внимание на необходимость применения молокоотсосов, обеспечивающих адекватное сцеживание. Желательно, чтобы ручной молокоотсос не использовал силу пальцев (пальцы быстро устают).
 |
| Рис. 1. Клинический молокоотсос Medela Lactina Electric Plus |
Наиболее эффективный молокоотсос — клинический, моделирующий естественный процесс сосания ребенком материнской груди. Молокоотсос должен: автоматически имитировать трехфазный цикл сосания ребенка; иметь регулятор уровня разрежения, систему, сбрасывающую вакуум при достижении опасных значений; быть снабжен клапаном, отделяющим бутылочку от воронки молокоотсоса, чтобы уровень разрежения не зависел от заполнения бутылочки и была возможность применять пакеты для сбора и хранения молока; быть легко разборным для удобного мытья и стерилизации. Все молокоотсосы Medela соответствуют этим требованиям.
Клинический молокоотсос Medela Lactina Electric Plus (рис. 1) предназначен для длительной интенсивной эксплуатации. Этот молокоотсос максимально эффективен и надежен. Достаточно широко используется в системе ЛПУ Москвы и в системе проката. Молокоотсос имеет автоматически воспроизводимый трехфазный цикл, имитирующий сосание ребенка, а также регулировку степени разрежения. Основная, электрическая часть и части, контактирующие с молоком, полностью разделены. Последние легко обрабатываются и стерилизуются различными методами, в том числе и автоклавированием. Таким образом, перенос инфекции полностью исключен. Контактирующие с молоком части входят в отдельный комплект. Набор может быть как одинарным, так и двойным (для одновременного сцеживания обеих молочных желез). Также существуют одноразовые комплекты для сцеживания, что особенно удобно для условий стационара.
 |
| Рис. 2. Клинический молокоотсос Medela Symphony |
Клинический молокоотсос Medela Symphony (рис. 2) — новейшая разработка компании Medela. Эта новая модель, обладая всеми преимуществами молокоотсосов Medela, является первым клиническим молокоотсосом, работающим по принципу двухфазного сцеживания. Впервые в мире имитируются не только три этапа цикла сосания, но и две фазы кормления: фаза стимуляции и фаза сцеживания. Кроме того, молокоотсос Symphony создает все условия для максимально эффективного и комфортного выделения молока, а также имеет микропроцессорное управление, позволяющее индивидуально подбирать параметры сцеживания.
К ошибкам и необоснованным назначениям следует отнести в лечении ПМ: 1) нерациональное использование антибактериальных препаратов; 2) резкое ограничение питья; 3) рекомендации продолжения грудного вскармливания; 4) сохранение лактации при гнойном ПМ.
Литература
А. В. Мурашко, доктор медицинских наук
И. Е. Драгун, кандидат медицинских наук
Е. Н. Коноводова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, Москва


