Выпил перекись что делать
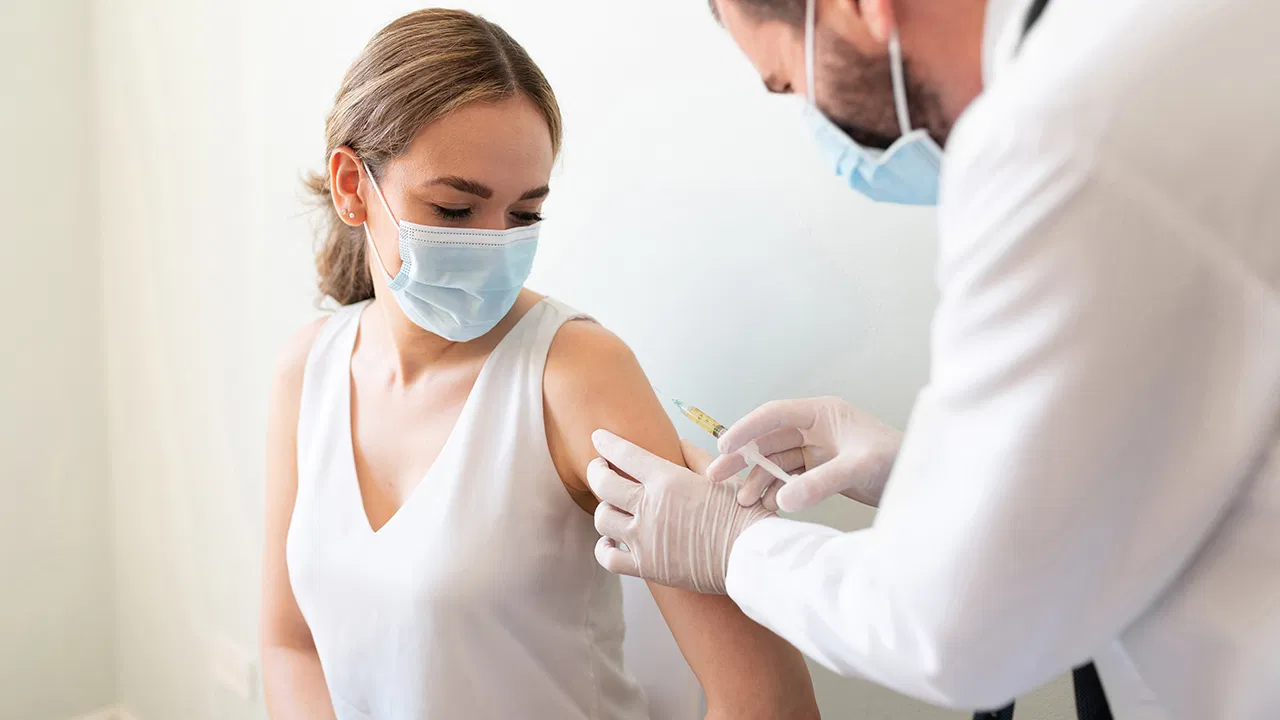
Чем опасна вакцинация от коронавируса
Что известно о COVID-19?
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
Эти неприятные симптомы исчезают в течение нескольких дней.
Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.
Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Публикации в СМИ
Отравление нейролептиками
Этиопатогенез • Токсическое действие: психотропное, нейротоксическое (ганглиолитический, адренолитический эффекты; угнетение ретикулярной формации мозга; поражение таламокортикальной системы) • Гистологически преобладают признаки гипоксии в виде распространённых ишемических изменений нейронов, образования гомогенных коагулятов в сосудах и резко выраженных дистрофических изменений астроцитарной глии с появлением амебоидных форм клеток.
Клиническая картина. Основные стадии такие же, как и при отравлении снотворными средствами и транквилизаторами (см. Отравление снотворными средствами и транквилизаторами) • Резкая слабость, головокружение, выраженная сухость во рту, тошнота • Снижение или отсутствие реакции зрачков на свет при относительной сохранности роговичных рефлексов (у 70–80%), нарушение конвергенции • Неврологические расстройства •• Атаксия, снижение сухожильных и периостальных рефлексов, мышечный спазм, тризм жевательных мышц, судороги •• Акинетико-ригидный синдром, особенности: диссоциация симптомов — выраженная гипомимия и гипокинезия без значительного повышения мышечного тонуса (мышечную гипотонию наблюдают в 50% случаев) •• Гиперкинетический синдром — сочетание нескольких видов гиперкинезов (тортиколлис, оральные гиперкинезы, тремор кистей рук) или смена одного гиперкинеза другим (хореиформного ознобоподобным или крупноамплитудным тремором рук) •• Сохранены реакции на болевые раздражения (у 75%) • Учащение пульса, снижение АД без цианоза • При приёме внутрь — гиперемия и отёк слизистой оболочки рта, у детей — выраженное раздражение слизистой оболочки ЖКТ • Кожные аллергические реакции • Коматозное состояние — неглубокое, гипотермия, сухожильные рефлексы повышены; по выходе из комы возможны паркинсонизм, ортостатический коллапс • В некоторых случаях (в результате блокады дофаминовых рецепторов) возможно развитие нейролептического злокачественного синдрома: гипертермия с экстрапирамидными и вегетативными нарушениями, способными привести к смерти (Делея–Деникера синдром).
Диагностика • Спектрофотометрический метод определения токсического вещества в крови • ЭЭГ • ЭКГ — синусовая тахикардия, снижение ST ниже изолинии, отрицательный зубец Т.
Дифференциальная диагностика — см. Отравление снотворными средствами и транквилизаторами.
ЛЕЧЕНИЕ
Тактика ведения (см. также Отравление снотворными средствами и транквилизаторами) • Промывание желудка через зонд с последующим введением сорбента (активированный уголь), рвотные средства • В последующем — инфузионная терапия, форсированный диурез без ощелачивания крови • Гемосорбция (в 2–3 раза сокращает длительность коматозного периода) • Симптоматическая терапия: ликвидация тяжёлых дыхательных и гемодинамических расстройств, купирование судорожного синдрома, устранение осложнений.
Лекарственная терапия • Дифенгидрамин 2–3 мг/кг в/в или в/м для подавления экстрапирамидных симптомов • Аналептики (камфора, никетамид, кофеин, эфедрин) — только при поверхностной коме. Во всех остальных случаях они строго противопоказаны (развитие судорожных состояний и дыхательных осложнений).
Осложнения — см. Отравление снотворными средствами и транквилизаторами.
Прогноз (см. также Отравление снотворными средствами и транквилизаторами) • Астенический синдром сохраняется даже через 2–3 года после интоксикации • Длительное сохранение паркинсонического синдрома (даже через 2–3 года после отравления) • Больные нуждаются в продолжительном наблюдении и лечении после выписки из стационара.
МКБ-10 • T43.3 Отравление антипсихотическими и нейролептическими препаратами
Код вставки на сайт
Отравление нейролептиками
Этиопатогенез • Токсическое действие: психотропное, нейротоксическое (ганглиолитический, адренолитический эффекты; угнетение ретикулярной формации мозга; поражение таламокортикальной системы) • Гистологически преобладают признаки гипоксии в виде распространённых ишемических изменений нейронов, образования гомогенных коагулятов в сосудах и резко выраженных дистрофических изменений астроцитарной глии с появлением амебоидных форм клеток.
Клиническая картина. Основные стадии такие же, как и при отравлении снотворными средствами и транквилизаторами (см. Отравление снотворными средствами и транквилизаторами) • Резкая слабость, головокружение, выраженная сухость во рту, тошнота • Снижение или отсутствие реакции зрачков на свет при относительной сохранности роговичных рефлексов (у 70–80%), нарушение конвергенции • Неврологические расстройства •• Атаксия, снижение сухожильных и периостальных рефлексов, мышечный спазм, тризм жевательных мышц, судороги •• Акинетико-ригидный синдром, особенности: диссоциация симптомов — выраженная гипомимия и гипокинезия без значительного повышения мышечного тонуса (мышечную гипотонию наблюдают в 50% случаев) •• Гиперкинетический синдром — сочетание нескольких видов гиперкинезов (тортиколлис, оральные гиперкинезы, тремор кистей рук) или смена одного гиперкинеза другим (хореиформного ознобоподобным или крупноамплитудным тремором рук) •• Сохранены реакции на болевые раздражения (у 75%) • Учащение пульса, снижение АД без цианоза • При приёме внутрь — гиперемия и отёк слизистой оболочки рта, у детей — выраженное раздражение слизистой оболочки ЖКТ • Кожные аллергические реакции • Коматозное состояние — неглубокое, гипотермия, сухожильные рефлексы повышены; по выходе из комы возможны паркинсонизм, ортостатический коллапс • В некоторых случаях (в результате блокады дофаминовых рецепторов) возможно развитие нейролептического злокачественного синдрома: гипертермия с экстрапирамидными и вегетативными нарушениями, способными привести к смерти (Делея–Деникера синдром).
Диагностика • Спектрофотометрический метод определения токсического вещества в крови • ЭЭГ • ЭКГ — синусовая тахикардия, снижение ST ниже изолинии, отрицательный зубец Т.
Дифференциальная диагностика — см. Отравление снотворными средствами и транквилизаторами.
ЛЕЧЕНИЕ
Тактика ведения (см. также Отравление снотворными средствами и транквилизаторами) • Промывание желудка через зонд с последующим введением сорбента (активированный уголь), рвотные средства • В последующем — инфузионная терапия, форсированный диурез без ощелачивания крови • Гемосорбция (в 2–3 раза сокращает длительность коматозного периода) • Симптоматическая терапия: ликвидация тяжёлых дыхательных и гемодинамических расстройств, купирование судорожного синдрома, устранение осложнений.
Лекарственная терапия • Дифенгидрамин 2–3 мг/кг в/в или в/м для подавления экстрапирамидных симптомов • Аналептики (камфора, никетамид, кофеин, эфедрин) — только при поверхностной коме. Во всех остальных случаях они строго противопоказаны (развитие судорожных состояний и дыхательных осложнений).
Осложнения — см. Отравление снотворными средствами и транквилизаторами.
Прогноз (см. также Отравление снотворными средствами и транквилизаторами) • Астенический синдром сохраняется даже через 2–3 года после интоксикации • Длительное сохранение паркинсонического синдрома (даже через 2–3 года после отравления) • Больные нуждаются в продолжительном наблюдении и лечении после выписки из стационара.
МКБ-10 • T43.3 Отравление антипсихотическими и нейролептическими препаратами
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
Противокандидозные препараты включают:
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Самые часто задаваемые вопросы по перекиси водорода
Промывание носа перекисью водорода
Промывать нос перекисью водорода начали сравнительно недавно. Этот метод был предложен доктором Неумывакиным. Он считал, что данная процедура позволяет при простуде эффективно очистить носовые пазухи домашним доступным способом и способствует восстановлению свободного дыхания.
Процедура промывания носа с помощью перекиси водорода подходит только взрослым, поскольку есть риск проглотить жидкость, что в свою очередь может привести к ожогу органов желудочно-кишечного тракта. Перед применением важно проверить, нет ли у человека аллергической реакции на препарат. Нужно нанести его на кожу внутренней части локтевого сгиба и через полчаса проверить состояние кожных покровов. Если покраснения и зуд отсутствуют, значит, аллергии нет.
Промывания производят только разбавленной 3% перекисью водорода. На одну часть 3% перекиси нужно взять четыре части воды. Промывание делают с помощью лейки или чайничка. Теплым раствором наполнить чайничек, наклонившись над раковиной, склонить голову набок так, чтобы одна ноздря оказалась выше другой. Аккуратно влить из носика чайника жидкость в ноздрю, которая оказалась выше, избегая стекания жидкости в гортань. Если все сделано правильно, раствор станет вытекать через вторую ноздрю. Дышать в этот момент следует ртом. Затем повернув голову прямо высморкаться, не зажимая крылья носа, удалив, таким образом, раствор и выделяющуюся с пеной слизь. Повторить процедуру по отношению к другой ноздре. Если появляется чихание, текут слезы и жжет в носу, нужно остановить промывание.
Полоскание горла перекисью водорода
Эффективно показало себя полоскание горла при ангине раствором перекиси водорода. Для этой процедуры применяется 3% перекись водорода, растворенная водой в определенном соотношении.
После таких полосканий:
Перед применением нужно проверить, нет ли аллергии на перекись водорода, нанеся ее на сгиб локтя с внутренней стороны и проверив спустя полчаса состояние кожных покровов.
Для полоскания горла нужно сделать раствор из одной столовой ложки 3% перекиси водорода и стакана теплой кипяченой воды. Набрать в рот небольшую порцию воды и прополоскать горло в течение 10 секунд. Повторять действия, пока не закончится раствор.
Раствор для полоскания горла можно также приготовить из гидроперита – это перекись водорода в таблетках. Одну таблетку растворить в стакане теплой воды, таким образом, получится 0,25% раствор перекиси водорода для обработки горла.
Полученная смесь вступает в реакцию со слизью и выделениями, после чего образуется пена. Она способствует разжижению слизи, ее удалению, устранению болевых ощущений и раздражения. По окончании процедуры следует ополоснуть горло теплым отваром ромашки, чтобы смыть остатки препарата и успокоить слизистые. Полоскание повторяют каждые три часа, но не более пяти раз в сутки. Раствор не заготавливают впрок, смешав стакан раствора его сразу же нужно применить.
Можно ли пить перекись водорода?
Перекись водорода — это препарат, предназначенный только для наружного применения. Такие данные указаны в официальной инструкции по применению вещества. Аптечная перекись имеет концентрацию 3%, но даже она, попав в неразбавленном виде в желудок, вызывает сильнейшие повреждения организма. Иногда человек может выпить перекись водорода по неосторожности. Жидкость бесцветна, не имеет вкуса и запаха, ее легко перепутать с водой. Одно из предостережений по обращению с этим препаратом заключается в том, что его нельзя переливать в обычную тару из-под воды. Часто люди хранят перекись водорода в холодильнике, считая условия оптимальными. Но другой человек, не зная об этом, или ребенок может случайно выпить препарат, приняв его за питьевую воду.
Если в желудок попадет 3% перекись водорода, то у человека может возникнуть тошнота и приступ рвоты. 10% перекись водорода серьезно повредит внутренние органы и может привести к летальному исходу. Фермент каталаза, находящийся в желудке вступает во взаимодействие с перекисью, в результате химической реакции препарат начинает активно и стремительно выделять кислород, что приводит к разрушению стенок кровеносных сосудов, повреждению тканей и клеток.
С некоторых пор повсеместно предлагаются эффектные способы избавления от многих недугов с помощью внутреннего приема разбавленной перекиси водорода. Автором методик является доктор Неумывакин И.П. Данный альтернативный метод лечения предполагает прием внутрь слабого раствора 3% перекиси водорода с постепенным увеличением ее концентрации. Считается, что такой способ помогает в лечении многих заболеваний, поскольку выделяемый активно кислород тут же усваивается клетками организма. На самом деле в таком виде усвоения не происходит, зато под воздействие активно выделяемого в результате химической реакции кислорода попадают непосредственно желудочно-кишечный тракт и кровеносная система. Что касается нейтрализации вредных бактерий, то препарат не отличает вредные бактерии от полезных и уничтожает все попадающиеся на его пути микроорганизмы, включая те, которые необходимы для качественной жизнедеятельности человека. На сегодняшний день нет подтвержденных официальной медициной данных об эффективности лечения по системе Неумывакина. Даже если в результате приема внутрь слабых растворов перекиси человек не чувствует резкого ухудшения самочувствия, это не значит, что производимые в организме изменения не приведут к какой-либо патологии в более длительной перспективе. Например, под воздействием разрушающего фактора от раствора перекиси водорода клетки желудочно-кишечного тракта могут усиливать свои регенерационные способности, чтобы восстановиться. Однако это может привести к выходу из-под контроля процесса деления клеток и к возможному появлению злокачественных образований. Улучшение же самочувствия у некоторых людей может быть связано с эффектом плацебо, который зависит от степени внушаемости человека и внешних обстоятельств.
Можно ли обжечь кожу перекисью водорода?
Одно из направлений применения 3% аптечной перекиси водорода является обработка ран. Казалось бы, препарат должен оказывать в данном случае только позитивный эффект. Однако его рекомендуется применять только для однократной обработки небольшой раны, чтобы остановить кровотечение и предотвратить инфицирование. Если же применять перекись водорода несколько раз, то она будет тормозить рост новых клеток, которые способствуют заживлению раны. А вот для обработки глубоких гнойных ран перекись водорода очень актуальна. Она облегчает санацию, размягчает и отделяет от живых тканей отмершие участки эпидермиса, кровяные сгустки и гной, а их в свою очередь смоет без труда антисептический раствор, который позже введут в отверстие. Сам по себе он не смог бы эффективно вычистить рану. То есть 3% раствор перекиси водорода не то чтобы обжигает кожу, но оказывает небольшое разрушающее действие на вновь образующиеся клетки.
Совсем другое дело 10% перекись водорода и более сильные концентраты. В результате ожога перекисью водорода появляется покраснение кожи или же обесцвечивание пострадавшего участка. Высокая концентрация перекиси (от 35% и выше) при попадании на кожные покровы приводит к появлению волдырей, а иногда и некрозов. Тяжелые травмы, заживая, образуют рубцы.
Ожоги перекисью водорода образуются вследствие:
Оказание первой помощи при ожоге от попадания на кожу перекиси водорода заключается промывании места ожога значительным объемом воды не позднее, чем спустя 30 минут после травмирования. Затем следует промыть этот участок кожи с помощью слабого раствора кислоты (вода с несколькими каплями лимонного сока) и наложить стерильную сухую повязку.
ВАЖНО! Устранение перекиси водорода с кожи можно производить только непосредственно водой. Применив вату, салфетку или спонж можно втереть препарат еще глубже в слои эпидермиса, что значительно усугубит ситуацию.
Правила размешивания перекиси водорода
Перекись водорода, продаваемая в аптеке, имеет 3% концентрацию. Обычно она применяется для обеззараживания небольших ранок, очищения гнойных ран, растворения ушных пробок. Может также применяться для дезинфекции разных поверхностей, инструментов и емкостей.
Также существует перекись в виде таблеток Гидроперит. Если водного раствора 3% перекиси водорода нет в наличии, его можно приготовить из Гидроперита. Для этого нужно шесть таблеток растворить в 100 мл воды. При растворении в том же количестве воды двенадцати таблеток можно получить 6% перекись водорода.
В настоящее время доступна в продаже концентрированная перекись водорода. Из нее также получают водные растворы меньшей концентрации. К пергидроли 35% в количестве 3 мл добавив 32 мл воды получим 3% перекись водорода, а к 6 мл данного вещества добавив 29 мл воды получим перекись 6% концентрации.
Если же удалось обзавестись еще более концентрированным препаратом, например 50% перекисью, то правила получения менее концентрированного раствора будут такими: смешав 100 мл этого концентрата с 1,56 л воды, получим 3% перекись водорода, а для получения 6% перекиси нужно к 100 мл концентрированного пероксида 50% добавить 0,733 л воды.
Если же речь идет о применении концентрированной перекиси водорода для очистки бассейна, то здесь параметры разведения препарата зависят от степени загрязнения воды и объема искусственного водоема.
Указанное количество препарата рассчитано на 1м 3 воды:
Сроки годности и хранение перекиси водорода
Знакомая всем перекись водорода имеет и другие названия: пероксид водорода, пергидроль, гидроперит (таблетки).
Сроки годности пероксида водорода зависят от концентрированности препарата, но, как правило, это три года.
При этом необходимо обеспечить правильные условия хранения вещества:
Если в уже вскрытой таре осталась перекись водорода, то ее концентрация со временем будет немного снижаться, примерно на 0,5% в месяц. При длительном хранении концентрированной перекиси водорода эффективность препарата становится ниже на 10-15% в течение каждого полугода. Если вещество после этого применять для очистки бассейна, то нужно будет заново пересчитать необходимый объем препарата, учитывая поправку на ослабление вещества. При этом рекомендуется предварительно проверить насколько активен пергидроль на малом объеме воды отобрав ее из водоема. Эта процедура поможет правильно вычислить, какой объем перекиси долго хранившейся нужно добавить на 1м 3 воды.
После вскрытия тары с перекисью водорода концентрированное вещество можно постепенно применять в течение полугода придерживаясь уже упомянутых правил хранения. Если же концентрат уже растворен в воде, то этот раствор нужно применить в течение 24 часов.
Проверить годность перекиси водорода довольно легко, так как она способна к активной реакции при соприкосновении с любым биологическим материалом. Достаточно, чтобы перекись 3% соприкоснулась с капелькой крови. Если препарат тут же начинает шипеть и пениться, значит, он сохранил свои свойства. Реакцию можно проверить не только на капельке крови, но и на слюне или любых других веществах биологического происхождения. Пероксид водорода высокой концентрации можно капнуть, например, на картофельный срез и понаблюдать за реакцией.
Другие сферы использования перекиси водорода
Помимо традиционного применения перекиси водорода для обеззараживания ран, дезинфекции поверхностей и отбеливания различных веществ, ее на сегодняшний день активно применяют владельцы небольших искусственных водоемов для очистки воды.
Очистка бассейна перекисью водорода позволяет эффективно устранить из воды загрязнения биологического происхождения и сделать ее прозрачной. Эффект сохраняется продолжительное время.
Чаще всего очистка бассейна пергидролем производится с применением медицинского концентрата 30-40%. Обработку делают либо ежемесячно, либо раз в две недели. Иногда производят ударную обработку, если в этом есть необходимость. От вида обработки зависит дозировка препарата и продолжительность процедуры.
Когда проводится ежемесячная очистка воды в бассейне перекисью водорода, вносится 750 мл препарата на 1м3 воды. Время обработки составляет сутки.
При обработке один раз в две недели нужно добавить 350 мл пероксида указанной выше концентрации на каждый 1м3 воды бассейна. Перерыв в купании в таком случае нужно сделать на 12 часов. По истечении этого времени бассейном снова можно пользоваться. Таким образом, сделав обработку в вечернее время, утром уже получим чистую воду готовую к применению.
Ударной обработкой можно попытаться спасти запущенную зеленую воду, если нет возможности заменить ее свежей. В этом случае на каждый 1м3 воды будет приходиться 1,5 л пероксида водорода. После такой обработки нужно выждать не менее суток, прежде чем результат станет заметен.
Опытным путем установлено, что целесообразнее обрабатывать воду один раз в две недели, а не раз в месяц, поскольку в это обеспечивает равномерный процесс устранения органических загрязнений.