Выпадения qrs что это
АРИТМИИ: диагностика и лечение
Аритмия (нарушение ритма сердца) — одна из самых распространенных патологий (15—25%) в практике кардиолога. Аритмия угрожает не только здоровью, но, в некоторых случаях, и жизни пациента. Известно, что 10% больных, выживших после острого инфаркта миока
Аритмия (нарушение ритма сердца) — одна из самых распространенных патологий (15—25%) в практике кардиолога. Аритмия угрожает не только здоровью, но, в некоторых случаях, и жизни пациента. Известно, что 10% больных, выживших после острого инфаркта миокарда (ИМ), умирают в течение года. Основными факторами высокого риска внезапной смерти после ИМ являются желудочковые аритмии и сердечная недостаточность (СН).
Аритмии сердца — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты и регулярности ритма сердца.
Очень важно для врача установить основную причину заболевания, вызвавшую аритмию. Иногда это связано с определенными затруднениями, так как причины развития аритмии могут быть разными: экстракардиальными, кардиальными и идиопатическими (первичная электрическая болезнь сердца).
К экстракардиальным факторам развития аритмии относятся функциональные и органические поражения ЦНС, дисфункция вегетативной нервной системы, эндокринные заболевания, электролитный дисбаланс, механическая и электрическая травма, гипо- и гипертермия, чрезмерная физическая нагрузка, интоксикация алкоголем, никотином, кофе, лекарственными средствами. Особенно это касается симпатомиметиков, сердечных гликозидов, диуретиков, многих психотропных и иных средств, в том числе и антиаритмических.
Кардиальные факторы — это прежде всего ишемическая болезнь сердца, пороки сердца, сердечная недостаточность, артериальная гипертония, воспалительные и невоспалительные поражения миокарда, диагностические манипуляции и операции на сердце и коронарных сосудах.
Сегодня существует Европейский стандарт для диагностики и лечения аритмий. При подозрении на аритмию врач должен установить факт нарушений ритма, определить характер аритмии, ее причину, функциональный или патологический характер и решить вопрос о применении антиаритмической терапии. Для этих целей используются физикальные исследования, ЭКГ, суточный ЭКГ-мониторинг (по Холтеру), пищеводная электрокардиография.
Для уточнения диагноза служат:
Согласно клинической классификации, аритмии разделяют по функциональному принципу: нарушения функции автоматизма, возбудимости, проводимости и комбинированные аритмии. Нарушения функции автоматизма — это синусовые тахикардия, брадикардия, аритмия и миграция источника ритма; нарушения функции возбудимости — экстрасистолия, пароксизмальная и непароксизмальная тахикардия, трепетание и мерцание (фибрилляция) предсердий и желудочков. К нарушениям проводимости относят блокады: синоаурикулярные, предсердные, атриовентрикулярные, внутрижелудочковые; асистолию желудочков. И наиболее сложные — комбинированные аритмии: синдром слабости синусового узла, ускользающие сокращения и ритмы, атриовентрикулярная диссоциация, синдром преждевременного возбуждения желудочков и парасистолия.
Все тахиаритмии разделяются на два типа.
Аритмии с узким комплексом QRS
Аритмии с широким комплексом QRS
Лечение назначается как при соответствующем суправентрикулярном ритме, если же частота желудочковых сокращений превышает 200 — как при синдроме WPW.
Атриовентрикулярная блокада
I степень. Удлиненный постоянный интервал PR (0,20 с) лечения не требует и может рассматриваться как вариант нормы или быть вызван ваготонией, часто возникающей после применения дигиталиса.
II степень. Мобитц I (Венкебах). На ЭКГ регистрируется узкий комплекс QRS с прогрессирующим увеличением интервала PR до выпадения комплекса QRS, после чего последовательность повторяется. Наблюдается при интоксикации дигиталисом, ваготонии, нижнем инфаркте миокарда. Обычно лечения не требует; при симптоматическом характере аритмии вводят в вену атропин 0,6 мг (введение повторяют три-четыре раза). В некоторых ситуациях используется временный водитель ритма.
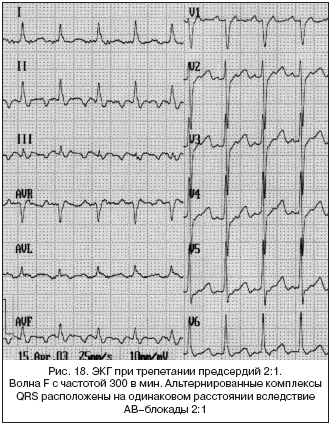
Мобитц II. Интервал PR фиксирован, комплексы периодически выпадают в соотношении 2:1, 3:1 или 4:1, комплекс QRS широкий. Обычно встречается при поражении проводящей системы или инфаркте миокарда. Такой ритм опасен для жизни, часто приводит к полной AV-блокаде. Для устранения патологии назначают водитель ритма.
III степень (полная AV-блокада). Предсердия и желудочки сокращаются независимо друг от друга. Наблюдается при поражении проводящей системы сердца, инфаркте миокарда, интоксикации дигиталисом. Если отсутствует преходящее сочетание полной AV-блокады с бессимптомной врожденной блокадой сердца или с нижним инфарктом миокарда, показан постоянный водитель ритма.
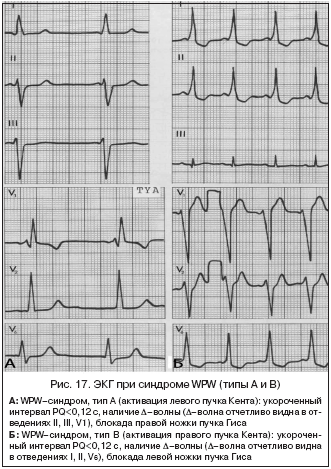
Синдром предвозбуждения (WPW)
Проведение импульса осуществляется через дополнительный путь между предсердиями и желудочками. Для ЭКГ характерны короткий интервал PR и слившиеся, направленные вверх комплексы QRS (волна «дельта»).
На этапе лечения важно подобрать наиболее эффективный с точки зрения соответствия спектра воздействия и характера аритмии и в то же время максимально безопасный препарат. Рассмотрим некоторые из этих лекарственных средств, наиболее часто используемых практикующим врачом.
Все современные антиаритмические средства делятся на три группы.
Группа 1. Препараты, уменьшающие поступление ионов натрия в клетки сердечной мышцы.
Эти вещества — мембраностабилизаторы — блокируют натриевые каналы и препятствуют распространению патологических импульсов. Однако следует помнить, что увеличение дозы препарата часто провоцирует аритмию, подавляя проведение импульса в нормальных тканях, особенно при тахикардии, гиперкалиемии и ацидозе.
Группа 1 А с умеренным замедлением проведения.
Группа 1 В с минимальным замедлением проведения.
Группа 1 C с выраженным замедлением проведения.
Группа 2. β-адреноблокаторы.
В результате устранения избыточного влияния катехоламинов на сердце эти препараты понижают возбудимость, частоту сердечных сокращений, нормализуют ритм. К этому классу относятся метопролол, надолол, пиндолол, тразикор, корданум. Типичным представителем β-адреноблокаторов является пропранолол.
Пропранолол — УД — 0,5-1 мг/мин в/в до 0,15-0,2 мг/кг; ПД — внутрь 10—200 мг через 6 ч; ПЭ — брадикардия, AV-блокада, ЗСН, бронхоспазм.
Группа 3. Препараты, блокирующие калиевые каналы и удлиняющие потенциал действия.
Группа 4. Лекарственные средства, блокирующие медленные кальциевые каналы.
Замедляют проведение электрических импульсов, препятствуя транспорту ионов кальция внутрь клетки. Самые выраженные антиаритмические свойства у двух представителей этого класса — у верапамила и дилтиазема.
Верапамил — УД – 2,5—10 мг в/в; ПД — внутрь 80—120 мг три-четыре раза в день; ПЭ — AV-блокада, артериальная гипотензия, ЗСН, запоры.
При аритмиях применяются и препараты других классов: препараты калия, дигоксин, аденозин.
Дигоксин — УД — внутрь в/в 0,75-1,5 мг в течение 24 ч; ПД — внутрь, в/в 0,125-0,25 мг ежедневно; ПЭ — тошнота, AV-блокада, суправентрикулярная и желудочковая аритмия.
Аденозин — в/в 6 мг болюс, если нет эффекта, 12 мг; ПЭ — преходящая артериальная гипотензия или асистолия предсердий.
Следует помнить, что все без исключения антиаритмические препараты могут оказывать токсическое воздействие. Это в большей степени относится к препаратам группы 1 А, которые вызывают удлинение интервала QT в сочетании с двунаправленной веретенообразной желудочковой тахикардией (типа «пируэт»), трепетанием/мерцанием желудочков, желудочковой тахикардией. В этом случае необходима отмена препарата, если приведенный к ЧСС интервал QT удлинен более чем на 25% (QT нужно разделить на квадратный корень из величины интервала RR).
Итак, при назначении антиаритмических лекарственных средств обязательно наблюдение за уровнем препаратов и интервалами ЭКГ (особенно QRS и QT). Если у пациента в анамнезе печеночная или почечная недостаточность, дозы должны быть снижены. Нельзя назначать антиаритмические средства больным после перенесенного острого инфаркта миокарда с бессимптомными желудочковыми аритмиями, так как это повышает риск смертельного исхода заболевания.
Л. Н. Романова, кандидат медицинских наук, доцент
НГМА им. С. М. Кирова, Нижний Новгород
Выпадения qrs что это
ЭКГ — это метод регистрации биоэлектрических потенциалов, генерируемых мышцей сердца.
ЭКГ анализ проводится в следующей последовательности:
1. оценка ритма и проводимости сердца и характеристика их нарушений.
2. дифференциация вариантов электрической активности сердца от его патологической ротации.
3. выделение комплекса дифференциально-диагностических признаков.
4. оценка неспецифических сдвигов.
5. обобщение обнаруженных отклонений от нормы в ЭКГ заключении, в нем указывается, главным образом, непосредственная причина приведшая к развитию изменений на ЭКГ: гипертрофия того или иного отдела сердца, очаговые изменения, нарушения в электролитном балансе, характер и место происхождения аритмии и др.
Только в сопоставлении с клинический симптоматикой и системой лечебных мероприятий, с характером эволюции ЭКГ — сдвигов во времени, в сравнении с ранними ЭКГ, а также с данными других инструментальном- лабораторных методов может быть сформировано клинико — электрокардиологическое заключение.
Помогают правильно оценить ЭКГ дополнительные отведения: правые крайние отведения — для уточнения гипертрофии правого желудочка, отведение V7, V8, V9 позволяют выявить изменение базальных отделов боковой и задней стенки левого желудочка, грудные отведения на 2 ребра выше позволяют выявить изменение высоких отделов передней стенки, а на 2 ребра ниже- истинную картины при эмфиземе легких.
Снятие ЭКГ при необходимости на вдохе и на выдохе позволяют избежать неправильного заключения об очаговых изменениях нижней стенки.
ЭКГ признаки нарушений, когда необходимо обратиться к кардиологу:
1. Нарушения ритма
Эктопические (гетеротопные) циклы и ритмы, преимущественно не связанные с нарушением автоматизма.
Желудочковая экстрасистолия —обычно полная компенсаторная пауза, QRS расширен, P не связан с комплексом QRS.
Предсердная экстрасистолия— преждевременное внеочередное появление зубца P и следующего за ним комплекса QRST. Наличие неполной компенсаторной паузы.
Предсердная тахикардия — внезапно начинающийся и внезапно заканчивающийся приступ сердечных сокращений до 140−250уд/мин при сохранении правильного ритма. Наличие перед каждым QRS сниженного, деформированного, двухфазного или отрицательного P.
Трепетание предсердий — правильный эктопический предсердный ритм с частотой, превышающий уровень суправентрикулярной пароксизмальной тахикардии — более 220/мин. При трепетании предсердий между волнами Р не видно изолинии, как при предсердной тахикардии.
Мерцание (фибрилляция) предсердий — некоординированное возбуждение отдельных волокон миокарда предсердий. На ЭКГ волны f с числом сокращений от 350 до 700 /мин, интервалы RR разные.
Желудочковая тахикардия — когда при импульсообразовании в системе Гиса — Пуркинье, с ЧСС 160−200/мин, комплексы QRS уширенные до 0,12 с и более, RR одинаковые. Ритм в основном бывает регулярным. Не регулярность иногда отмечается в начале и в конце приступа.
2.Нарушение функции проводимости.
СА блокада-это нарушение проведения электрического импульса от синусового узла к предсердиям.
Чаще возникает неполная СА-блокада (периодические выпадения отдельных сердечных циклов (з.P и комплексов QRST).Увеличение сердечных циклов паузы между двумя соседними зубцами P или R почти в 2 раза по сравнению с обычными интервалами P-P или R-R.
Атриовентрикулярная блокада— нарушение проводимости импульсов возбуждения из предсердий в желудочки, АВ — блокада I степени. более 0,20 за каждым зубцом Р следует связанный с ним комплекс QRS.
Основными признаками синдрома WPW являются:
1.Укорочение интервала Р-Q®
2.Наличие в составе комплекса QRS дополнительной волны возбуждения — ∆волны
ЭКГ при ишемическом повреждении и некрозе сердечной мышцы.
Основным ЭКГ признаком некроза сердечной мышцы является патологический зубец Q (при нетрансмуральном некрозе) или комплекс QS (при трансмуральном инфаркте).
Появление этих патологических признаков в грудных отведениях V1-V2 и реже в отведениях I и AVL свидетельствует о некрозе передней стенки левого желудочка.
Появление патологического з. Q или комплекса QS в отведениях III aVFи реже II характерно для инфаркта миокарда, заднедиафрагмальных (нижних) отделов левого желудочка.
Патологический з. Q или комплекс QS в дополнительных грудных отведениях V7- V9 указывает на некроз заднебазальных или заднебоковых отделов левого желудочка.
Таким образом электрокардиография является незаменимым в диагностике нарушений ритма и проводимости, гипертрофий желудочков и пресердий, ишемической болезни сердца, инфаркта миокарда и других заболеваний сердца.
Будьте здоровы!
Врач функциональной диагностики — Мирошниченко Елена Юрьевна
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
© ООО «Клиника в Северном», 2021
имеются противопоказания, необходима консультация специалиста
Кардиология.
Сердце начинает биться «неправильно» — слишком медленно или слишком быстро, или удары следуют один за другим через разные промежутки времени, а то вдруг появится внеочередное, «лишнее» его сокращение, или, наоборот, пауза, «выпадение». В медицине такие состояния называются аритмиями сердца. Они появляются из-за неполадок в проводящей системе сердца, обеспечивающей регулярные и согласованные сокращения сердечной мышцы. Другая группа заболеваний этой системы — блокады сердца.
Многие блокады существуют незаметно для больного, но часто указывают на наличие другого заболевания сердца. Наиболее тяжелые блокады проявляются нарушениями ритма и сократимости сердца. Зачастую эти заболевания приводят к нарушению функции сердца или развитию серьезных осложнений со стороны других органов. В свою очередь, они сами могут быть осложнениями других серьезных болезней.
Статистика сердечных заболеваний и смертности показывает, что нарушения ритма сердца как причина смерти составляют около 10-15 процентов от всех болезней сердца. Поэтому для изучения, диагностики и лечения аритмий существует специальный раздел кардиологии — аритмология.
АРИТМИИ СЕРДЦА
Симптомы аритмии и блокады сердца
Симптомы аритмии и блокады сердца
Лечение аритмии и блокады сердца
Симптомы мерцательной аритмии
Мерцательная аритмия может не ощущаться больным или ощущается как сердцебиение. При мерцании предсердий и трепетании с нерегулярным желудочковым ритмом пульс аритмичен, звучность сердечных тонов изменчива. Наполнение пульса также изменчиво и часть сокращений сердца вообще не дает пульсовой волны (дефицит пульса). Трепетание предсердий с регулярным желудочковым ритмом может быть диагностировано только по ЭКГ. Мерцательная аритмия с частым желудочковым ритмом способствует появлению или нарастанию сердечной недостаточности. Как стойкая, так и особенно пароксизмальная мерцательная аритмия обусловливает склонность к тромбоэмболическим осложнениям.
Лечение мерцательной аритмии
О каких заболеваниях может рассказать электрокардиография (ЭКГ)?
Электрокардиограмма (ЭКГ) считается основным диагностическим методом для выявления различных заболеваний сердечно-сосудистой системы. Наше сердце работает в организме под контролем собственного водителя ритма, вырабатывающего электрические импульсы и направляющего их в проводящую систему, именно они и регистрируются на ЭКГ. Получается, что по средствам электрокардиограммы, мы можем записать своеобразный язык нашего миокарда. По отклонениям основных зубцов: P, Q, R, S и T возможно определить какое именно заболевание лежит в основе сердечно-сосудистой патологии.
Гипертрофия отделов сердца
Гипертрофия отделов сердца возникает в результате нарушений гемодинамики в кровяном русле, которые провоцируют перегрузку желудочков или предсердий. На ЭКГ можно увидеть семь основных признаков гипертрофии сердечной мышцы:
Стенокардия
Заболевание характеризуется приступами ангинозной боли, длящимися от нескольких секунд до двадцати минут. Данная болезнь является одной из формишемической болезни сердца. При классической форме стенокардии напряжения электрокардиографические признаки проявляются изменением конечной части желудочкового комплекса QRS:
В периоды между приступами зачастую на ЭКГ вообще отсутствуют какие-либо патологические изменения. Кроме того, вышеописанные отклонения возможны при многих других болезнях сердца и патологических состояниях. Именно поэтому в ряде случаев диагностика стенокардии бывает затруднена.
Аритмия
Патология сердечно-сосудистой системы, связанная с нарушением образования импульса возбуждения или его распространением по миокарду. В большинстве случаев проявляется сбоем ритма сердечных сокращений, отмечаются периоды учащения и постепенного замедления. Обычно частота сердечных сокращений возрастает при вдохе и снижается при выдохе. Особенности ЭКГ следующие:
Самым достоверным электрокардиографическим признаком синусовой аритмии считается постепенное периодическое укорочение участка R – R на фоне учащения ритма и наоборот удлинение R – R интервалов при замедлении ритма.
Тахикардия
Повышение частоты сердечных сокращений называется тахикардией. При этом ритм сердца ускоряется до 100-150 ударов в минуту. Подобноенарушение может развиваться вследствие повышения автоматизма синусового узла. Патология присуща и здоровым лицам при физических нагрузках или эмоциональных стрессах. Причиной часто бывают ишемия, дистрофические изменения, разнообразные инфекции и токсические воздействия. Основные ЭКГ-признаки:
Брадикардия
Отклонение, которое проявляется пониженной частотой сердечных сокращений (менее 60 в одну минуту). Возникает при сниженном автоматизме синусового узла, может встречаться даже у здоровых людей, например у спортсменов, при воздействии различных факторов. Частой причиной считается возрастание тонуса блуждающего нерва. Электрокардиографическая картинав принципе, мало отличается от нормы, только ритм замедлен. Отмечаются следующие изменения на ЭКГ:
Аневризма сердца
Аневризма сердца – это увеличение полости миокарда вследствие патологических изменений мышечных слоев или аномалии развития органа на стадии эмбриогенеза. К основным признакам аневризмы сердца можно отнести выпячивания в ее области из-за истончения стенки, которые могут разорваться. Именно это может привести к непоправимым последствиям, предотвратить которые помогает ЭКГисследование. Существуют два ведущих признака, которые позволяют диагностировать аневризму:
Экстрасистолия
Экстрасистолия является наиболее частым нарушением сердечного ритма. Патология развивается из-за появления активного гетеротопного очага, способного генерировать электрический импульс перебивающий работу синусового узла. Проявляется внеочередным возбуждением и последующим сокращением отделов сердца или его целиком:
Причины и клиническое значение ЭКГ–феномена элевации сегмента ST
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Актуальность дифференциальной диагностики причин элевации сегмента ST на ЭКГ обусловлена высокой частотой и значимостью патологических состояний, лежащих в его основе, а также существенными различиями в терапевтической тактике и прогнозе заболеваний.
W. Brady и соавт. проанализировали результаты оценки врачами неотложной помощи 448 ЭКГ с элевацией сегмента ST. Ошибочная оценка ЭКГ в виде гипердиагностики острого инфаркта миокарда (ИМ) с последующим проведением больным тромболитической терапии выявлена в 28% случаев при аневризме сердца (АС), в 23% – при синдроме ранней реполяризации желудочков (СРРЖ), в 21% – при перикардите и в 5% – при блокаде левой ножки пучка Гиса (БЛНПГ) без признаков ИМ.
Оценка ЭКГ–феномена, заключающегося в элевации сегмента ST, носит комплексный характер и включает анализ не только особенностей изменения ST и других компонентов ЭКГ, но и клинической картины заболевания. В большинстве случаев детальный анализ ЭКГ является достаточным для дифференциации основных синдромов, приводящих к подъему сегмента ST. Изменения ST могут быть вариантом нормальной ЭКГ, отражать некоронарогенные изменения миокарда и служить причиной острой коронарной патологии, требующей неотложной тромболитической терапии. Таким образом, терапевтическая тактика в отношении больных с элевацией сегмента ST различна.
1. Норма
Допустима элевация сегмента ST вогнутой формы в отведениях от конечностей до 1 мм, в грудных отведениях V1–V2, иногда V3 до 2–3 мм, в отведениях V5–V6 до 1 мм (рис. 1).
2. Инфаркт миокарда
с подъемом сегмента ST (ИМ)
ИМ – это некроз участка сердечной мышцы, возникающий вследствие абсолютной или относительной недостаточности коронарного кровообращения. Электрокардиографические проявления ишемии, повреждения и некроза миокарда зависят от локализации, глубины этих процессов, их давности, размеров поражения. Считается, что острая ишемия миокарда проявляет себя главным образом изменениями зубца Т, а повреждение – смещением сегмента SТ, некроз – формированием патологического зубца Q и снижением зубца R (рис. 2, 4).
ЭКГ больного ИМ претерпевает изменения в зависимости от стадии заболевания. На стадии ишемии, которая обычно продолжается от нескольких минут до 1–2 ч, над очагом поражения регистрируется высокий зубец Т. Затем при распространении ишемии и повреждения на субэпикардиальные отделы выявляются подъем сегмента SТ и инверсия зубца Т (от нескольких часов до 1–3 сут.). Процессы, происходящие в это время, могут быть обратимы, и описанные выше ЭКГ–изменения могут исчезнуть, но чаще они переходят в следующую стадию, с образованием некроза в миокарде. Электрокардиографически это проявляется возникновением патологического зубца Q и уменьшением амплитуды зубца R.
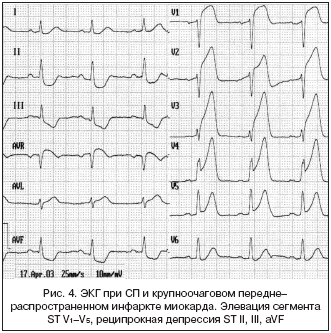
3. Стенокардия Принцметала (СП)
При развитии спазма эпикардиальной артерии и последующем трансмуральном повреждении миокарда отмечается подъем сегмента ST в отведениях, отражающих зону поражения. При СП спазм обычно недлительный, и сегмент ST возвращается к изолинии без последующего некроза миокарда. При СП характерными являются цикличность приступов болей, монофазный вид кривой на ЭКГ и нарушения ритма сердца. Если спазм продолжается достаточно долго, развивается ИМ. Причиной ангиоспазма коронарных артерий является эндотелиальная дисфункция.
Подъем сегмента ST при СП и развивающемся ИМ не имеет существенных различий, так как является отражением одного патофизиологического процесса: трансмуральной ишемии вследствие окклюзии эпикардиальной артерии, вызванной преходящим спазмом при первом состоянии и персистирующим тромбозом – при втором (рис. 3, 4).
Больные СП – это преимущественно молодые женщины, не имеющие классических факторов риска ишемической болезни сердца (ИБС), исключая курение. СП связана с такими проявлениями ангиоспастических состояний, как синдром Рейно и мигрирующие головные боли. Объединяет эти синдромы возможность развития аритмии.
Для диагностики СП пробы с физической нагрузкой малоинформативны. Наиболее чувствительным и специфичным провокационным тестом является внутривенное введение 50 мкг эргоновина с 5–минутным интервалом до получения положительного результата, при этом суммарная дозировка препарата не должна превышать 400 мкг. Проба с эргоновином считается положительной при появлении приступа стенокардии и подъема сегмента ST на ЭКГ. Для быстрого купирования симптомов ангиоспазма, вызванного эргоновином, используют нитроглицерин. Динамику изменений сегмента ST при СП позволяет проследить длительная регистрация ЭКГ по методу Холтера. В терапии СП используют вазодилататоры – нитраты и антагонисты кальция, противопоказаны b–адреноблокаторы и высокие дозы ацетилсалициловой кислоты.
4. Аневризма сердца (АС)
АС обычно образуется после трансмуральных ИМ. Выбухание стенки желудочка вызывает растяжение соседних участков миокарда, что приводит к появлению зоны трансмурального повреждения в окружающих участках миокарда. На ЭКГ для АС характерна картина трансмурального ИМ, в связи с чем в большинстве ЭКГ–отведений наблюдается QS, изредка Qr. Для АС специфична «застывшая» ЭКГ, которая не претерпевает динамических изменений по стадиям, а сохраняется стабильной в течение многих лет. Эта застывшая ЭКГ имеет признаки, наблюдаемые во II, III стадиях ИМ с подъемом сегмента ST (рис. 5).
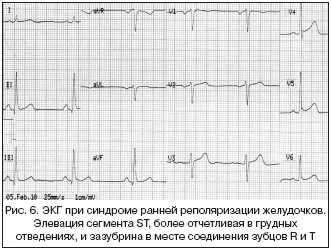
5. Синдром ранней реполяризации желудочков (СРРЖ)
СРРЖ представляет собой ЭКГ–феномен, заключающийся в регистрации элевации сегмента ST до 2–3 мм выпуклостью книзу, как правило, во многих отведениях, наиболее показательно – в грудных. Точка перехода нисходящей части зубца R в зубец Т при этом находится над изолинией, часто в месте этого перехода определяется зазубрина или волна («верблюжий горб», «волна Осборна», «шляпный крючок», «гипотермический горб», «волна J»), зубец Т положительный. Иногда в рамках данного синдрома отмечается резкое нарастание амплитуды зубца R в грудных отведениях, в сочетании с уменьшением и последующим исчезновением зубца S в левых грудных отведениях. Изменения ЭКГ могут уменьшаться во время пробы с физической нагрузкой, регрессировать с возрастом (рис. 6).
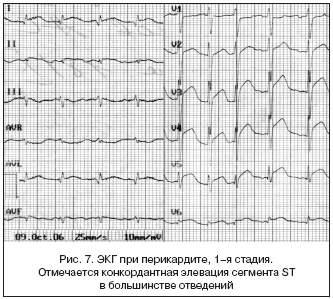
6. Острый перикардит (ОП)
Характерным ЭКГ–признаком перикардита является конкордантное (однонаправленное с максимальным зубцом комплексa QRS) смещение сегмента ST в большинстве отведений. Данные изменения являются отражением повреждения прилежащего к перикарду субэпикардиального миокарда.
В ЭКГ–картине ОП выделяют ряд стадий:
1. Конкордантное смещение ST (элевация ST в тех отведениях, где максимальный зубец желудочкового комплекса направлен вверх – I, II, aVL, aVF, V3–V6, и депрессия ST в отведениях, где максимальный зубец в QRS направлен вниз – aVR, V1, V2, иногда aVL), переходящее в положительный зубец Т (рис. 7).
2. Сегмент ST приближается к изолинии, зубец Т сглаживается.
3. Зубец Т становится отрицательным в большинстве отведений (кроме aVR, где он становится положительным).
4. Нормализация ЭКГ (сглаженные или слабоотрицательные зубцы Т могут сохраняться длительно). Иногда при перикардите наблюдается вовлечение в воспалительный процесс миокарда предсердий, что отражается на ЭКГ в виде смещения сегмента PQ (в большинстве отведений – депрессия PQ), появления суправентрикулярных аритмий. При экссудативном перикардите с большим количеством выпота на ЭКГ, как правило, отмечается снижение вольтажа всех зубцов в большинстве отведений.
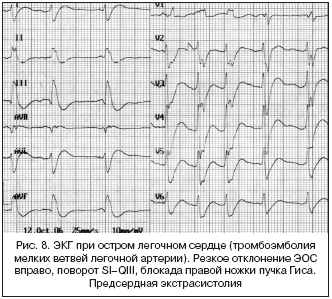
7. Острое легочное сердце (ОЛС)
При ОЛС на ЭКГ регистрируются в течение короткого времени признаки перегрузки правых отделов сердца (возникает при астматическом статусе, отеке легких, пневмотораксе, наиболее частая причина – тромбоэмболия в бассейне легочной артерии). Наиболее характерными ЭКГ–признаками являются:
1. SI–QIII – формирование глубокого зубца S в отведении I и глубокого (патологического по амплитуде, но, как правило, неуширенного) зубца Q в отведении III.
2. Элевация сегмента ST, переходящая в положительный зубец T (монофазная кривая), в «правых» отведениях – III, aVF, V1, V2, в сочетании с депрессией сегмента ST в отведениях I, aVL, V5, V6. В дальнейшем возможно формирование отрицательных зубцов Т в отведениях III, aVF, V1, V2. Первые два ЭКГ–признака иногда объединяют в один – так называемый признак Мак–Джина–Уайта – QIII–TIII–SI.
3. Отклонение электрической оси сердца (ЭОС) вправо, иногда формирование ЭОС типа SI–SII–SIII.
4. Формирование высокого остроконечного зубца Р («Р–pulmonale») в отведениях II, III, aVF.
5. Блокада правой ножки пучка Гиса.
6. Блокада задней ветви левой ножки пучка Гиса.
7. Увеличение амплитуды зубца R в отведениях II, III, aVF.
8. Остро возникшие признаки гипертрофии правого желудочка: RV1>SV1, R в отведении V1 более 7 мм, соотношение RV6/SV6 ≤ 2, зубец S с V1 по V6, смещение переходной зоны влево.
9. Внезапное появление наджелудочковых нарушений ритма сердца (рис. 8).
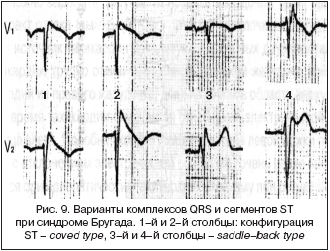
8. Синдром Бругада (СБ)
СБ характеризуется синкопальными состояниями и эпизодами внезапной смерти у пациентов без органического поражения сердца, сопровождающимися изменениями на ЭКГ, в виде постоянной или транзиторной блокады правой ножки пучка Гиса с подъемом сегмента ST в правых грудных отведениях (V1–V3).
В настоящее время описаны следующие состояния и заболевания, вызывающие СБ: лихорадка, гиперкалиемия, гиперкальциемия, дефицит тиамина, отравление кокаином, гиперпаратиреоидизм, гипертестостеронемия, опухоли средостения, аритмогенная дисплазия правого желудочка (АДПЖ), перикардит, ИМ, СП, механическая обструкция выходящего тракта правого желудочка опухолями или при гемоперикарде, тромбоэмболия легочной артерии, расслаивающая аневризма аорты, различные аномалии центральной и вегетативной нервной системы, мышечная дистрофия Дюшенна, атаксия Фредерика. Лекарственно–индуцированный СБ описан при лечении блокаторами натриевых каналов, месалазином, ваготоническими препаратами, α–адренергическими агонистами, b–адреноблокаторами, антигистаминовыми препаратами 1–го поколения, антималярийными средствами, седативными, антиконвульсантами, нейролептиками, три– и тетрациклическими антидепрессантами, препаратами лития.
Для ЭКГ пациентов с СБ характерен ряд специфических изменений, которые могут наблюдаться в полном или неполном сочетании:
1. Полная (в классическом варианте) или неполная блокада правой ножки пучка Гиса.
2. Специфической формы элевация сегмента ST в правых грудных отведениях (V1–V3). Описаны два типа элевации сегмента ST: «saddle–back type» («седло») и «coved type» («свод») (рис. 9). Подъем «coved type» достоверно преобладает при симптомных формах СБ, в то время как «saddle–back type» чаще встречается при бессимптомных формах.
3. Инвертированный зубец Т в отведениях V1–V3.
4. Увеличение продолжительности интервала PQ (PR).
5. Возникновение пароксизмов полиморфной желудочковой тахикардии со спонтанным прекращением либо переходом в фибрилляцию желудочков.
Последний ЭКГ–признак в основном и обусловливает клиническую симптоматику данного синдрома. Развитие желудочковых тахиаритмий у пациентов с СБ чаще происходит в ночные или ранние утренние часы, что позволяет связать их появление с активацией парасимпатического звена вегетативной нервной системы. Такие ЭКГ–признаки, как подъем сегмента ST и удлинение интервала PQ, могут носить преходящий характер. H. Atarashi предложил учитывать так называемую «S–терминальную задержку» в отведении V1 – интервал от вершины зубца R до вершины зубца R. Удлинение этого интервала до 0,08 с и более в сочетании с подъемом ST в V2 более 0,18 мВ является признаком повышенного риска фибрилляции желудочков (рис. 10).
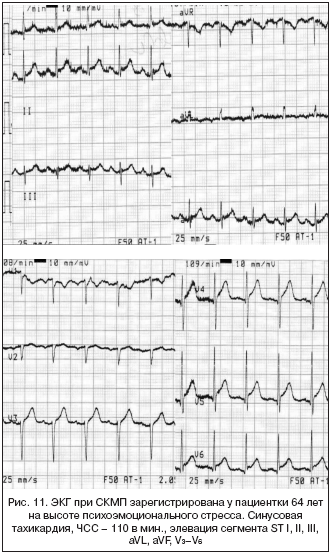
9. Стрессовая кардиомиопатия
(синдром «tako–tsubo», СКМП)
СКМП – вид неишемической кардиомиопатии, которая возникает под воздействием сильного эмоционального стресса, чаще у пожилых женщин без значимого атеросклеротического поражения коронарных артерий. Поражение миокарда проявляется в снижении его сократительной способности, наиболее выраженной в апикальных отделах, где он становится «оглушенным». При ЭхоКГ обнаруживают гипокинез верхушечных сегментов и гиперкинез базальных сегментов левого желудочка (рис. 11).
В ЭКГ–картине СКМП выделяют ряд стадий:
1. Элевация сегмента ST в большинстве отведений ЭКГ, отсутствие реципрокной депрессии сегмента ST.
2. Сегмент ST приближается к изолинии, зубец Т сглаживается.
3. Зубец Т становится отрицательным в большинстве отведений (кроме aVR, где он становится положительным).
4. Нормализация ЭКГ (сглаженные или слабоотрицательные зубцы Т могут сохраняться длительно).
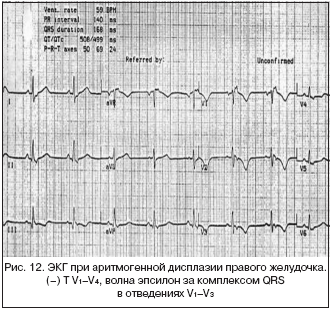
10. Аритмогенная дисплазия/
кардиомиопатия правого желудочка (АДПЖ)
АДПЖ – патология, представляющая собой изолированное поражение правого желудочка (ПЖ); часто семейная, характеризующаяся жировой или фиброзно–жировой инфильтрацией миокарда желудочков, сопровождающаяся желудочковыми нарушениями ритма различной степени тяжести, включая фибрилляцию желудочков.
В настоящее время известны два морфологических варианта АДПЖ: жировой и фиброзно–жировой. Жировая форма характеризуется практически полным замещением кардиомиоцитов без истончения стенки желудочка, данные изменения наблюдаются исключительно в ПЖ. Фиброзно–жировой вариант ассоциируется со значительным истончением стенки ПЖ, в процесс может вовлекаться миокард левого желудочка. Также при АДПЖ могут наблюдаться умеренная либо выраженная дилатация ПЖ, аневризмы или сегментарная гипокинезия.
ЭКГ–признаки:
1. Отрицательные зубцы Т в грудных отведениях.
2. Волна эпсилон (ε) за комплексом QRS в отведениях V1 или V2, которая иногда напоминает неполную БПНПГ.
3. Пароксизмальная правожелудочковая тахикардия.
4. Длительность интервала QRS в отведении V1 превышает 110 мс, а продолжительность комплексов QRS в правых грудных отведениях может превышать продолжительность желудочковых комплексов в левых грудных отведениях. Большую диагностическую ценность имеет отношение суммы продолжительностей QRS в отведениях V1 и V3 к сумме продолжительностей QRS в V4 и V6 (рис. 12).
11. Гиперкалиемия (ГК)
ЭКГ–признаками повышения содержания калия в крови являются:
1. Синусовая брадикардия.
2. Укорочение интервала QT.
3. Формирование высоких остроконечных положительных зубцов Т, что в сочетании с укорочением интервала QT создает впечатление элевации ST.
4. Расширение комплекса QRS.
5. Укорочение, при нарастании гиперкалиемии – удлинение интервала PQ, прогрессивное нарушение атриовентрикулярной проводимости вплоть до полной поперечной блокады.
6. Уменьшение амплитуды, сглаживание зубца Р. При нарастании уровня калия – полное исчезновение зубца Р.
7. Возможная депрессия сегмента ST во многих отведениях.
8. Желудочковые аритмии (рис. 13).
12. Гипертрофия левого желудочка (ГЛЖ)
ГЛЖ встречается при артериальной гипертензии, аортальных пороках сердца, недостаточности митрального клапана, кардиосклерозе, врожденных пороках сердца (рис. 14).
ЭКГ–признаки:
1. RV5, V6>RV4.
2. SV1+RV5 (или RV6) >28 мм у лиц старше 30 лет или SV1+RV5 (или RV6) >30 мм у лиц моложе 30 лет.
13. Перегрузка правого
и левого желудочков
ЭКГ при перегрузке ЛЖ и ПЖ выглядит идентично ЭКГ при гипертрофии, однако гипертрофия является следствием длительного перенапряжения миокарда избыточным объемом или давлением крови, и изменения на ЭКГ носят постоянный характер. О перегрузке следует думать при возникновении острой ситуации, изменения на ЭКГ постепенно исчезают при последующей нормализации состояния больного (рис. 8, 14).
14. Блокада левой ножки пучка Гиса (БЛНПГ)
БЛНПГ – нарушение проводимости в основном стволе левой ножки пучка Гиса до его разделения на две ветви либо одновременное поражение двух ветвей левой ножки пучка Гиса. Возбуждение обычным путем распространяется на ПЖ и окольным, с опозданием – на ЛЖ (рис. 15).
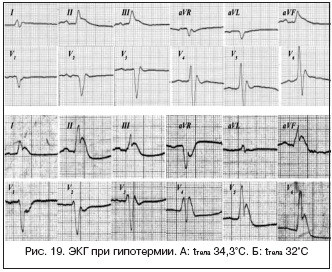
На ЭКГ регистрируется уширенный, деформированный комплекс QRS (больше 0,1 с), который в отведениях V5–V6, I, aVL имеет вид rsR’, RSR’, RsR’, rR’ (преобладает зубец R в комплексе QRS). В зависимости от ширины комплекса QRS блокада левой ножки пучка Гиса бывает полной и неполной (неполная БЛНПГ: 0,1 с 500 мс и выраженная деформация комплекса QRST с формированием зубца Осборна существенно ухудшают жизненный прогноз.
19. Позиционные изменения
Позиционные изменения желудочкового комплекса иногда имитируют на ЭКГ признаки ИМ. Позиционные изменения отличаются от ИМ отсутствием характерной для инфаркта динамики сегмента SТ и зубца ТТ, а также уменьшением глубины зубца Q при регистрации ЭКГ на высоте вдоха или выдоха.
Заключение
На основании анализа отечественной и зарубежной литературы, а также собственных данных хотелось бы подчеркнуть, что элевация сегмента ST отнюдь не всегда отражает коронарогенную патологию, а практикующему врачу часто приходится проводить дифференциальную диагностику многих заболеваний, в том числе редко встречающихся.








RV4. SV1+RV6>30 мм» src=»https://www.rmj.ru/data/articles/Image/t19/n31/2010-16.gif»/>
0,1 с, в отведениях V5–V6, I, aVL имеет вид RsR’» src=»https://www.rmj.ru/data/articles/Image/t19/n31/2010-17.gif»/> 

.jpg)
.jpg)
.jpg)
.jpg)
.jpg)