Вульвовагинит что это симптомы и лечение у подростков лечение
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 27 лет.
Определение болезни. Причины заболевания
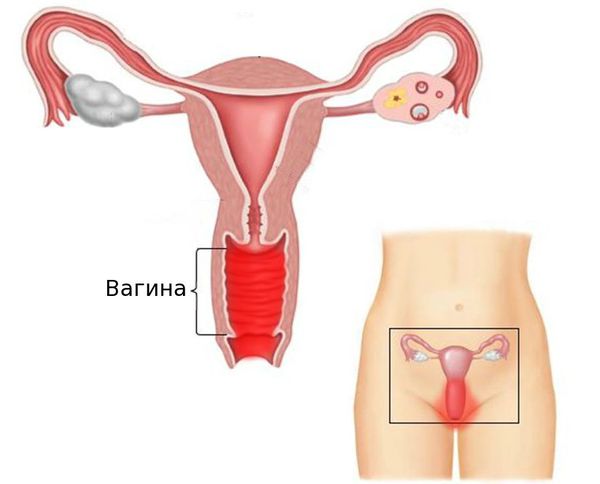
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки:
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
Симптомы вульвовагинита
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах.
Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают «творожистые» выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла «молочница». Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо «прислушаться» к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
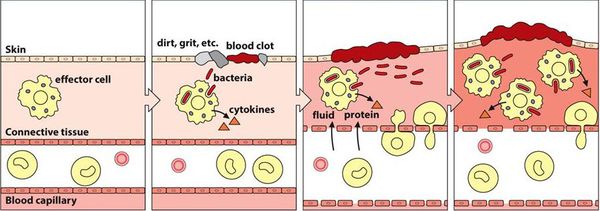
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
По причинному фактору вульвовагиниты подразделяют на две основные группы: первично-инфекционные и первично-неинфекционные.
Опыт поэтапного лечения неспецифических вульвовагинитов у девочек
Ю.А. Гуркин
ГОУ ВПО «Санкт-Петербургская государственная педиатрическая медицинская академия Росздрава»
Предложен дифференцированный подход к лечению неспецифических вульвовагинитов у детей, основанный на учете стадии заболевания, возраста пациента и степени выраженности дисбиоза. Так называемый реабилитационный этап считается одним из главных с точки зрения сохранения репродуктивного потенциала девочки.
Ключевые слова: девочка, неспецифический вульвовагинит, биоценоз влагалища, локальная терапия, Полижинакс ® Вирго
Phased treatment of nonspecific vulvovaginites in girls
Yu.A. Gurkin
St Petersburg State Pediatric Medical Academy
The paper presents a differential approach to the treatment of nonspecific vulvovaginites in girls taking into consideration stage of the disease, patient s age and dysbiosis severity. The so-called rehabilitation stage is considered to be one of the main stages for preserving reproductive potential of girls.
Key words: a girl, nonspecific vulvovaginitis, vaginal biocenosis, local therapy, Polygynax ® Virgo
Лечение неспецифического вульвовагинита осуществляют либо гинеколог, либо дерматовенеролог детского возраста, иногда уролог или аллерголог. Современный практикующий врач сталкивается с обилием терапевтических схем, эффективность которых, к сожалению, крайне низка (38-55%), причем рецидив заболевания отмечается в каждом третьем случае [2]. Сложность подбора терапии связана со множеством требований, предъявляемых к лечебному препарату для детей. Он должен соответствовать следующим параметрам:
1) приемлемость;
2) эффективность при невысокой стоимости;
3) широкий спектр антимикробного действия при сохранении естественных биоциантов;
4) сочетание с другими препаратами;
5) безопасность.
Кроме того, желательно, чтобы курс лечения был максимально коротким, не предполагал частые посещения лечебного учреждения, т.е. не нарушал привычный распорядок дня девочек [6], поэтому наибольшая ответственность в лечении детей ложится на родителей, которые большую часть терапевтической схемы проводят на дому [7].
Актуальной проблемой остается вопрос о применении у детей влагалищных форм лекарственных средств (шарики, свечи, таблетки), так как в 17% случаев врач сталкивается с отказом родителей применять данное лечение в связи с необоснованным, по сути, опасением «повредить половые органы».
На третьем этапе назначались пробиотики (эубиотики), пребиотики, с целью заселения кишечника и влагалища бифидо- или лактофлорой, проведения профилактики рецидивов заболевания, ликвидации местных и общих последствий хронического вульвовагинита.
Полижинакс ® Вирго мы применяли у 42 девочек.
В табл. 1 представлена динамика клинических проявлений воспалительного процесса вульвы и промежности во время терапии Полижинаксом ® Вирго.
Таблица 1.
Динамика клинических проявлений при лечении Полижинаксом ® Вирго девочек с неспецифическим вульвовагинитом
| Структура симптомов | Динамика симптомов | ||
| до начала лечения | через 10 дней | через 30-32 дня | |
| Патологические бели | 14 | — | 1** |
| Гиперемия преддверия влагалища | 14 | 1** | — |
| Отек половых губ | 14 | 1** | — |
| Зуд вульвы | 7 | — | — |
| Дизурия | 3 | — | — |
| Сильно выраженный сосудистый рисунок, петехии | 5 | 1 | 1 |
| Ихорозный запах | 2 | — | — |
| Налеты на слизистых оболочках | 7 | — | — |
| Крошковатые выделения | 6 | — | — |
| Кровянистые выделения | 1 | — | — |
| Мацерация, изъязвления вульвы и промежности | 4 | 1 | — |
| Синехии | 1 | — | — |
| Патологические проявления в области ануса | 2 | 1 | 1 |
| Неудовлетворительное или плохое общее самочувствие | 8 | 1 | — |
Представленные результаты свидетельствуют о высокой эффективности лечения Полижинаксом ® Вирго. В частности, антимикробный эффект сопровождался уменьшением зуда, дизурии, происходила быстрая эпителизация эрозированных участков слизистой оболочки преддверия влагалища. Клиническое излечение наступило у 40 (90%) из 42 девочек.
Анализ представленных в табл. 2 данных подтверждает высокую эффективность применения Полижинакса ® Вирго против кокков, коккобацилл и других микробных влагалищных агентов. Динамика состояния многослойного плоского эпителия, в частности, появление клеток более поверхностных слоев, вероятно отражает репаративные стимулы, вызванные Полижинаксом ® Вирго. Бактериологическое излечение у девочек констатировать не представилось возможным, так как в детском возрасте условно-патогенная флора составляет нормальный биотоп влагалища.
Таблица 2.
Данные бактериоскопии и бактериологии влагалищных мазков девочек, получавших лечение Полижинаксом ® Вирго (n=42)
| Признаки | Динамика | ||
| до лечения | через 10 дней | через 30-40 дней | |
| Бактериоскопические исследования | |||
| Клетки эпителия: | |||
| поверхностные | нет | нет | единичные |
| промежуточные | нет | 5-10 в п/зр | 5-15 в п/зр |
| парабазальные | 1-5 в п/зр | 5-10 в п/зр | 1-5 в п/зр |
| базальные | 1-5 в п/зр | единичные | нет |
| Лейкоциты | редко | редко | 1-5 в п/зр |
| Кокки | 14 | 11 | 3 |
| Кокки и палочки | 8 | 2 | 2 |
| Бактериологические исследования | |||
| Отсутствие флоры | 2 | 2 | 1 |
| Стафилококки | 6 | — | 1 |
| Коринебактерии | 7 | 2 | 2 |
| Кишечная палочка | 5 | — | — |
| Энтерококк | 5 | — | — |
| Грибы рода Candida | 3 | — | — |
| Лактобациллы (у подростков) | 2 | 3 | 10 |
| Стрептококки | 3 | 1 | 1 |
Сочетание нескольких препаратов применено у 16 человек, причем курсу лактобактерина всегда предшествовал курс бифидобактерина.
У 11 человек периодически диагностировали дисбиоз кишечника, поэтому им назначали пребиотики: зостерин-ультра в возрастной дозировке 10 дней. В отдельных случаях предпочтение отдавалось чесноку, цикорию, банану, луку.
Через 30-90 дней после окончания третьего этапа лечения у 32 больных (60%), принадлежавших ко всем возрастным группам, бактериоскопически и бактериологически отмечена частичная ( э КОЕ Lactobacillus) колонизация влагалища палочковой флорой, полное заселение (>10 э КОЕ) нами отмечено лишь у 20 детей (37%), причем исключительно у девочек 9 лет и старше (специфичность 31%).
Вагинит у девочек
Вагинит у девочек — это воспалительное заболевание влагалища. В детском возрасте часто сочетается с воспалением наружных половых органов (вульвы), протекая в форме вульвовагинита. Основными проявлениями являются покраснение, зуд, дискомфорт в области половых органов, наличие выделений из вагины, болезненность при мочеиспускании, выполнении гигиенических процедур. Для определения этиологии воспалительного процесса в диагностике применяются лабораторные методы, по показаниям выполняется вагиноскопия. Лечение вагинита направлено на снятие проявлений воспаления, восстановление нормального эпителия влагалища, элиминацию патогена.
МКБ-10
Общие сведения
Вагинит (кольпит) у девочек является самой частой причиной обращения к детскому гинекологу. Распространённость вульвовагинита в дошкольном возрасте составляет от 25 до 40%, заболевание занимает лидирующую позицию в структуре детской гинекологической патологии в возрасте от 1 до 8 лет. Лечение и профилактика осложнений вагинита является важной задачей педиатрии, так как длительно существующее воспаление во влагалище в дальнейшем может неблагоприятно отразиться на качестве интимной жизни, привести к нарушению менструальной и репродуктивной функций.
Причины
Во влагалище девочки до прихода менструаций создаётся благоприятная среда для колонизации патогенной микрофлорой. Ведущей причиной являются недостаточно развитые механизмы защиты вследствие гипоэстрогении. Из-за низкого уровня эстрогенов слизистая вагины тонкая, в ней отсутствует гликоген. В таких условиях лактобациллы не приживаются, не закисляют влагалищную среду.
Показатель pH влагалища девочки до пубертата остаётся в пределах нейтральных значений, биоценоз представлен условно-патогенной (кокково-бациллярной) микрофлорой (стафилококками, гарднереллами, пептострептококками), которая при снижении общего иммунитета и провоцирующих факторах склонна к патологическому росту, тем самым вызывая неспецифический вагинит.
Кроме того, развитию вагинита способствуют анатомические особенности детского возраста: отсутствие лобковых волос, небольшое содержание жира в половых губах, близкое расположение ануса к входу во влагалище. Заражение специфическими вагинитами (трихомонадным, гонорейным) у девочек возможно бытовым путём от больных родителей при пользовании общей постелью, предметами личной гигиены (полотенцами, мочалками).
Факторы риска
Провоцирующие факторы развития вагинитов у девочек снижают общий иммунитет, нарушая шаткое равновесие в вагинальном биоценозе. К факторам риска также относится создание условий для обсеменения половых путей патогенной флорой:
Патогенез
При попадании инфекции в половые пути девочки или при ослаблении иммунитета во влагалище начинается активное размножение патогена. Все другие представители микрофлоры вытесняются. При неограниченном избыточном бактериальном росте условно-патогенная флора становится агрессивной, способной выделять протеолитические ферменты, колонизировать слизистую вагины, вызывать и поддерживать воспаление.
Возбудители специфических вагинитов, как правило, тропны к эпителию мочеполового тракта, поэтому при отсутствии местного иммунитета бытовое инфицирование у детей происходит легко.
Классификация
По длительности течения выделяют острый вульвовагинит (продолжительностью до 4 недель), хронический вульвовагинит (признаки сохранятся более месяца). По характеру возникновения вагиниты у девочек подразделяются на:
3. Вторичные (развиваются на фоне изменённой реактивности организма). Фоном для вагинита являются:
Симптомы вагинита у девочек
При опросе пациентки жалуются на болезненность и красноту вульвы (если воспалительный процесс переходит на наружные половые органы), жжение, зуд, неприятный запах. При мочеиспускании наблюдается болезненность в конце процесса, поэтому маленькие дети задерживают мочу, как можно дольше откладывают поход в туалет. Из влагалища появляются выделения различной консистенции, объёма и цвета (изумрудные, желтоватые, творожистые, мутные слизистые). Бели могут содержать примесь крови.
Нередко девочки жалуются на боли в вагине, внизу живота с распространением на область крестца и поясницы. При переходе вагинита в хроническую стадию боли и дизурические явления стихают, на первый план выходят выделения из половых путей. Родители маленьких детей могут жаловаться на плохой сон, беспокойство ребёнка, запор. Дети капризничают, постоянно держат ручки в области промежности.
Осложнения
При отсутствии своевременной диагностики и лечения вагинита, длительно существующем воспалительном процессе в половых путях высок риск развития осложнений. К ним относятся сужение вагины или некроз стенок влагалища и шейки матки. Со временем хронический инфекционный процесс может распространиться на внутренние репродуктивные органы (матку и придатки), а также брюшную полость.
Мочевыделительные пути из-за близкого расположения также подвержены воспалению, переходу инфекции на мочевой пузырь (цистит), почки (пиелонефрит). В результате хронического воспаления на шейке матки образуются эрозии. В будущем нелеченый вагинит может стать причиной нарушения менструального цикла и бесплодия.
Диагностика
Диагностика вагинита у девочек начинается с осмотра, во время которого выявляется покраснение и отёчность вульвы, выделения на белье и половых органах. У детей раннего возраста отделяемое из половых органов даже при наличии воспаления может быть скудным, скапливаться за девственной плевой по утрам, поэтому родителям целесообразно приносить бельё со следами отделяемого на осмотр к детскому гинекологу. Для постановки диагноза применяются следующие методы:
Лечение вагинита у девочек
Терапию неспецифического вагинита у девочек целесообразно начинать с применения местных антисептиков. Проводится санация водными растворами (бензидамин, хлоргексидин, повидон-йод) или вагинальными свечами, предназначенными для девочек (хлоргексидин). Длительность такого лечения обычно составляет 7-10 дней. К этим назначениям могут добавляться антибактериальные препараты, подобранные по результатам бактериологического исследования.
Пороговый рост условно-патогенной микрофлоры для назначения антибиотиков должен составлять не менее 10 4 КОЕ/мл. Антибиотики при вагините могут применяться местно и системно. Кроме этого, в схемы лечения входят противовоспалительные, антигистаминные препараты. По показаниям назначаются противовирусные средства в виде мазей и гелей. Для ускорения заживления эрозий и трещин вульвы применяются регенерирующие лекарства (метилурацил, солкосерил, декспантенол).
При наличии грибкового поражения назначаются антимикотики. Выявленные специфические вагиниты лечатся вместе с врачами соответствующего профиля (дерматовенеролог, фтизиатр, инфекционист) в соответствии с утверждёнными схемами терапии и контроля излеченности. Спустя 2-3 дня после завершения лечения при отсутствии жалоб детский гинеколог берёт повторный мазок для подтверждения выздоровления.
Прогноз и профилактика
Прогноз для жизни благоприятный. Во время лечения вагинита у девочек очень важно объяснить родителям правила интимной гигиены ребёнка. Соблюдение этих правил существенно облегчает терапию, является профилактикой рецидивов. Процедуры интимной гигиены и очищение промежности после похода в туалет девочкам до 5 лет проводят родители, далее дети выполняют самостоятельно под контролем матери.
Правила ухода касаются устранения факторов, способствующих размножению патогенной флоры. Это отказ от ношения обтягивающего синтетического белья, затрудняющего вентиляцию половых органов и способствующего перегреву промежности. Половые органы следует ежедневно подмывать тёплой водой без применения моющих средств. Использование мыла допускается 1-2 раза в неделю. Для контроля за здоровьем девочки необходимо раз в год посещать детского гинеколога.
Вульвовагинит
Вульвовагинитом называют первично-неинфекционное либо инфекционное воспаление слизистой оболочки наружных половых органов и влагалища у девочек или женщин. Чаще всего вульвовагинит диагностируется у девочек младше десяти лет, а также у женщин в период постменопаузы, что вытекает из особенностей возрастной физиологии. Пиком заболеваемости врачи называют период от 3 до 7 лет. Заболевание характеризуется высокой степенью распространенности, такой диагноз ставится в 60–80 процентах всех случаев. Сложность проблемы состоит в вялом и медленном течении недуга. Нередко врачам приходится заниматься лечением рецидивов, переходом в хроническую стадию, которая сложнее поддается лечению. Кроме того, лечат вульвовагинит и в сочетании с устранением воспалительного процесса других органов мочеполовой системы, а также как возможное развитие отдаленного последствия репродуктивной дисфункции организма женщины.
Классификация
Основываясь на клинико-этиологическом принципе развития заболеваний, выделяют два типа вульвовагинитов:
Первично-неинфекционный вульвовагинит отличается травматическим, аллергическим, паразитарным, дисгормональным, дисметаболическим происхождением и протекает со специфическими выделениями.
По этиологии инфекционные болезни бывают:
По возрастному критерию классифицируют:
По продолжительности течения выделяются:
По характеру течения вульвовагиниты бывают:
Симптомы и признаки
Что это такое и каким образом проявляется болезнь? Перед диагностикой гинеколог общается с пациенткой, выслушивая все ее жалобы. Может показаться. что в каждом отдельном случае заболевание имеет свои симптомы, однако, невзирая на множество различных этиологических факторов вульвовагинитов, их клинические признаки в общих чертах схожи.

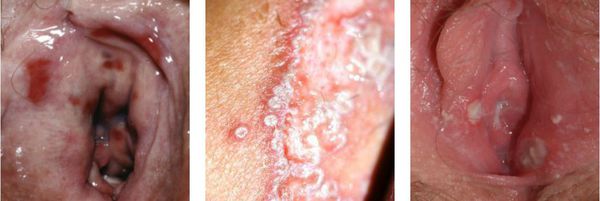
Наружные гениталии у пациенток при осмотре выглядят отечными, врач наблюдает гиперемию вульвы, нередки такие симптомы, как покраснение, расчесы и мацерация кожи промежности и бедер.
Тяжелые и запущенные стадии вульвовагинита характеризуются появлением эрозий в зоне наружных гениталий. У детей, страдающих этой болезнью, из-за зуда развиваются невротические реакции, проявляются симптомы беспокойства, нарушается сон.
Проявление общеинфекционной симптоматики (повышается температура тела, увеличиваются регионарные лимфоузлы) бывает в редких случаях. Если пациентка обратилась с такими симптомами, это должно особенно насторожить врача, который назначит дополнительные диагностические мероприятия.
Обычно жалуются на наличие выделений, которые в каждом конкретном случае различаются. Они бывают скудные или обильные по объему, различают водянистые, серозно-гнойные, гнойные, кровянистые выделения по характеру. Если речь идет о творожистых выделениях, то лечат молочницу.
Нередко характеристикой выделений является неприятный специфический запах, наличие такого симптома тоже является поводом для проведения обследований.
При хронической форме вульвовагинита главный симптом – патологические выделения из половых путей и ощущение постоянного непроходящего зуда в области вульвы. Обостряется болезнь после переохлаждения, неправильного питания (злоупотребления сладким, острым, обильное употребление экстрактивных веществ), интеркуррентных заболеваний.
У маленьких девочек эта форма заболевания приводит к еще одной проблеме. Болезнь способствует формированию синехий (сращения) малых половых губ, способных препятствовать процессу мочеиспускания. Длительное вульвовагинальное воспаление приводит к еще более серьезному симптому – развитию рубцовых сращений во влагалище. С таким заболеванием дальнейшая половая жизнь будет сильно затруднена.
В случае восходящего распространения инфекции зачастую развиваются: эндометрит, сальпингит, оофорит. Особенную опасность вульвовагинит различной этиологии представляет для беременных. Им болеть в принципе нежелательно, а лечить вульвовагинит нужно обязательно. Поскольку если не обратиться своевременно к врачу и не вылечить подобное состояние, оно может стать причиной самопроизвольного выкидыша, развития хориоамнионита, послеродового эндометрита, инфекций новорожденных.
Диагностика
Какие анализы нужно сдавать, чтобы проверить наличие недуга у себя? С целью выявления и уточнения диагноза этиологической формы вульвовагинита у женщин в больнице выполняется комплексная инструментальная и лабораторная диагностика. Недуг диагностируют, выполняя необходимые обследования, анализы, пользуясь разными методами диагностики.
Врач проводит гинекологический осмотр в зеркалах (девочкам не делают). По показаниям назначается проведение кольпоскопии (для девочек проводят вагиноскопию) и цервикоскопии. Обследование в зеркалах у женщин позволяет выявить признаки воспаления: отечность слизистых влагалища и вульвы, гиперемированность, наличие плотных серых пленок на поверхности влагалища, обильно вытекают бели (патологические выделения). Признаками воспаления является отек и гиперемия слизистой оболочки, и патологические влагалищные выделения. В некоторых случаях использование метода, а именно введение гинекологического зеркала, которое осуществляет врач, характеризуется болезненностью для пациентки.

Обязательными методами являются ПЦР-диагностика на присоединение других болезней, анализы на основные урогенитальные инфекции, которые передаются через половые контакты, включая выполнение анализов на трихомониаз, гонорею, микоплазмоз, уреаплазмоз, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ).Также не лишним будет провериться на хламидиоз, генитальный герпес. Наиболее высокоточной диагностикой выступает метод флуоресцирующих антител (МФА).
Чтобы лечение в дальнейшем получило максимальный эффект, выполняется бактериологический посев микрофлоры влагалища на определение чувствительности к антибактериальным препаратам, который в дальнейшем позволяет быстрее справиться с болезнью.
Обязательным является анализ общего анализа мочи, у девочек также берут соскоб на энтеробиоз.
Дифференциальная диагностика проводится между специфическими и неспецифическими вульвовагинитами. Чтобы исключить воспалительную патологию матки и придатков, осуществляют УЗИ органов малого таза.
Причины
Многие столкнувшиеся с этим диагнозом ищут причины развития неприятного состояния. Надо отметить, что основная роль в развитии заболевания отдана инфекционному фактору. У девочек до 10 лет возбудителями являются представители неспецифической бактериальной микрофлоры. Преимущественно причина в кишечной палочке, на втором месте – золотистый стафилококк и диплококк, разносчиками могут быть энтерококки, хламидии, а также анаэробы.
У женщин детородного возраста вульвовагинит чаще вызывают возбудители генитального кандидоза (в 30-45 процентах случаев), причиной недуга может быть и неспецифическая бактериальная инфекция. Причину развития недуга находят в незащищенных половых контактах, которые способствуют возникновению вульвовагинита при инфекциях, передающихся половым путем: хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП.
Независимо от возрастного критерия, фактором, провоцирующим развитие вульвовагинита, считается неправильная интимная гигиена; при этом причины могут крыться не в недостатке гигиенических процедур, а, напротив, в их переизбытке. Следует помнить, что слишком частое подмывание и спринцевание с применением антисептиков и очищающих средств так же опасно, как и пренебрежение гигиеническими процедурами.
Провоцировать недуг с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия.
Привести к развитию вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
Поражение влагалища и вульвы происходит при генитальном туберкулезе и дифтерии. В последнее время эксперты говорят об увеличении этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причинами первично-неинфекционных форм заболевания являются инородные тела влагалища, занятия мастурбацией, глистные инвазии (энтеробиоз).
Рецидивирующий вульвовагинит отмечают у лиц, которые страдают эндокринно-обменными нарушениями (включая сахарный диабет, ожирение), инфекциями мочеполового тракта, дисбактериозом кишечника, аллергией, частыми вирусами. В постменструальном периоде отмечается высокая частота возникновения атрофического вагинита.
К факторам риска относятся:
У детей высокая распространенность болезни обусловлена состоянием гормонального покоя (отсутствием работы яичников), анатомическими особенностями (близкое расположение ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочной реакцией вагинальной секреции, неправильной гигиеной.
В периоде постменопаузы женщины могут болеть из-за изменений влагалищной микрофлоры и снижения местных защитных механизмов на фоне возрастного недостатка гормона эстрогена.
Здоровой женщине недуг не страшен. В ее организме работают природные местные защитные механизмы, которые не позволяют патогенам размножаться и внедряться в подлежащие ткани, ограничивающие и не дающие распространиться воспалительному процессу. К подобным механизмам относят неповрежденную слизистую, нормальную, сбалансированную микрофлору влагалища, рН 4-4,5. При уменьшении свойств защиты влагалищной экосистемы развивается вульвовагинит, который широко открывает двери для восходящего распространения инфекции на внутренние половые органы.
Вульвовагинит у младенцев, как правило, возникает по причине инфицирования в процессе прохождения по родовым путям заразной матери. Более того, возможно трансплацентарное инфицирование плода, в частности при вирусном течении недуга.
Врачи, занимающиеся лечением этой болезни
Какой врач лечит подобное состояние? При подозрении на любую разновидность вагинита женщинам необходимо записаться на прием к врачу-гинекологу в женскую консультацию или в частный медицинский центр для выбора максимально эффективного способа терапии. Поскольку лечением вагинитов занимаются в амбулаторных условиях, то обращаться в гинекологические отделения городских и районных больниц не имеет смысла. В целях уточняющей диагностики рецидивирующего вульвовагинита и выполнения дополнительных исследований может потребоваться консультация узких специалистов: венеролога, аллерголога, эндокринолога, уролога и др.
Лечение

Этиотропный метод терапии вульвовагинита подразумевает применение медикаментов, которые воздействуют непосредственно на возбудителя. Для этого назначаются местные (в форме вагинальных таблеток, суппозиториев, мазей) и системные антибиотики. Учитывая высокую распространенность вульвовагинита полимикробной этиологии, весьма актуально использование поликомпонентных препаратов, имеющих местный антибактериальный, антимикотический и антипротозойный эффект. Применение этого метода имеет хорошие результаты.
При кандидозном вульвовагините методы лечения несколько отличаются. Необходим прием и местное использование противогрибковых препаратов.
Принципы лечения направлены не только на уничтожение возбудителя, но и на укрепление иммунитета, восстановление микрофлоры влагалища. Методы восстановления микрофлоры подразумевают интравагинальное введение пробиотиков и их пероральный прием. Доктор дает рекомендации по лечению вагинита, цены различаются в зависимости от класса и оснащения медицинского центра.
Показания при заболевании
Ряд показаний врачей при этом недуге поможет облегчить симптоматику и быстрее вылечиться.
При вульвовагините в детском возрасте не следует игнорировать показания специалистов. Они касаются общеоздоровительных мероприятий, устранения очагов хронической инфекции, соблюдения личной гигиены.
У женщин в пожилом возрасте вульвовагинит развивается на фоне физиологических изменений слизистой оболочки влагалища. Им для облегчения симптомов вульвовагинита показаны сидячие ванночки и спринцевания с отварами трав, растворами антисептиков, применение вагинальных свечей. Лечить фоновые патологические состояния требуется при уменьшении аллергической настроенности, коррекции уровня гликемии при сахарном диабете, санации инфекционных очагов и т. д.
При выявлении специфического вульвовагинита требуется назначение лечения полового партнера. До окончания лечения необходим половой покой.
Важны также коррекция питания, нормализация веса, изменение гигиенических привычек. В определенных случаях ликвидация провоцирующих факторов приводит к стойкому излечению вульвовагинита без последующих рецидивов. Чтобы проконтролировать ситуацию после курса терапии производится контрольный бактериоскопический и микробиологический анализ отделяемого из половых путей.
Противопоказания
Противопоказаний при заболевании несколько, и большинство из них касается ограничения в использовании определенных продуктов питания. При вульвовагините строго запрещается:
Стоимость первичного приема
Стоимость лечения вульвовагинита в АО «Медицина» (Москва) представлена в таблице ниже. Обратите внимание, что цены указаны по категориям для облегчения поиска необходимой вам услуги. Цена первичного приема отличается от вторичного. Из таблицы, приведенной ниже, вы узнаете о ценах на консультации, обследование, медицинские манипуляции как для взрослых, так и для детей. Если возникли вопросы, можно позвонить по телефону в нашу справочную и уточнить цены на лечение или стоимость проведения необходимых вам обследований.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» представляет собой современное многопрофильное медицинское учреждение, обеспечивающее полный спектр медицинских услуг согласно высоким мировым стандартам. Мы предлагаем скорую медицинскую помощь, обслуживание в поликлинике, комфортный стационар, высокоточную лабораторную и инструментальную диагностику, ультрасовременный онкологический центр Sofia.
Клиника АО «Медицина» использует последние достижения мирового здравоохранения. Среди наших преимуществ можно назвать следующие:
Для удобства наших пациентов и их родственников мы создали удобный клиентоориентированный сервис. Запись к врачу на прием и просмотр своих медицинских данных возможны посредством мобильного приложения, личного кабинета на сайте, бота в Telegram. Результаты анализов приходят на руки на диске, если нужно получить «второе мнение» специалистов других клиник. При согласии пациентов стационара их родственники могут получать смс-оповещения об этапах оперативного вмешательства и наблюдать больницу и палату в режиме онлайн, убеждаясь в непревзойденном качестве методов проводимого лечения в нашей клинике.