Врач или медсестра что лучше
Кто такой фельдшер: самое главное о профессии
О профессии врача и медсестры знают все. Но далеко не все понимают, кто такой фельдшер. Иногда их путают с медсестрами, а в некоторых случаях полагаются на них, как на врачей. А ведь это совершенно отдельная специальность, имеющая свои особенности. Какие же функции выполняет фельдшер и чем они отличаются от обязанностей врача или медсестры, а также другие детали профессии рассмотрим в этой статье.
Коротко о профессии
С немецкого языка слово «фельдшер» переводится как «полевой врач». Профессия эта появилась практически тогда же, когда и профессия врача, то есть еще в древние времена. Она не сильно отличалась от врачевания. Фельдшеры не имели специального образования, но знания и опыт получали при работе с опытными врачами. Эти знания они также передавали своим последователям.
Если первым известным в истории врачевателем был Гиппократ, который жил, как известно, в Древней Греции, то профессия фельдшера оформилась только в Средние века. Это произошло в Германии ― поэтому и название немецкое. В то время под этим подразумевался именно полевой, военный врач. То есть тот, кто присутствует на поле боя и помогает раненым солдатам. С тех пор профессия выделилась в отдельную отрасль медицинской науки. Фельдшеры не обладают полной квалификацией врача. Они оказывают только первичную диагностику, доврачебную помощь, а при необходимости могут принять роды. В тандеме с врачом работают в качестве помощника.
Таким образом, речь идет о среднем медицинском образовании. Если составить краткую иерархию работников практической медицины, то фельдшер находится между медицинской сестрой и врачом. Соответственно, его образование и круг обязанностей шире, чем сестринский, но меньше, чем врачебный.
Фельдшеры ― это универсальные специалисты. При необходимости, они могут и имеют право выполнить манипуляции, которые обычно выполняет как сестринский персонал, так и врачи:
Как стать фельдшером
Как уже было отмечено, обучение идет в рамках среднего профессионального образования. Учиться можно начинать только после 11-го класса. Срок обучения составляет четыре года. Квалификацию фельдшера получают после обучения в рамках программ:
При этом обучаться можно как в медицинских колледжах, так и при медуниверситетах.
Личные качества, необходимые фельдшеру, едва ли отличаются от тех, которые требуются от других медицинских специальностей. Очевидно, что медицина ― технически и психологически сложная отрасль. Это постоянный стресс, а цена ошибки очень высока. Поэтому тот, кто собирается стать медиком, должен быть:
Где работает и сколько зарабатывает фельдшер
Глобально в этой специальности можно выделить два направления:
Зарплаты медиков, к сожалению, нельзя назвать высокими. Однако эта ситуация меняется к лучшему. Заработок зависит не только от региона проживания, но и от разряда и места работы. В среднем зарабатывать можно от 35 до 50 тысяч рублей. Надо понимать, что никакой опыт не сделает из фельдшера врача. Поэтому карьерный рост возможен только в разрядах либо по административной линии.
Плюсы и минусы профессии фельдшера
Казалось бы, едва ли в этой сложной, ответственной и не всегда хорошо оплачиваемой работе есть плюсы. Но нельзя не отметить, что награда за работу ― это не только зарплата. Иначе никто бы не жаловался на нелюбимую работу. Это и сознание того, что занимаешься любимым делом, и радость от того, что помогаешь другим, и самореализация. А значит, и в профессии фельдшера есть свои преимущества:
Вряд ли нужно подробно останавливаться на минусах. Они и так очевидны. Постоянное психологическое напряжение, ответственность, тяжелый график работы, взаимодействие с тяжелобольными людьми ― словом, все то, что характеризует работу в медицине. Поистине, для того, чтобы работать в этой отрасли, нужно иметь призвание. Именно оно помогает мириться со всеми недостатками профессии.
Разница между врачом и медсестрой. В ответ на пост http://pikabu.ru/story/_2418089
Пожалуйста, не путайте эти понятия. Будьте здоровы!
Носилки не проблема
Недавно прочитал пару комментов, которые сетуют на то что, сотрудники скорой медицинской помощи не носят пациентов на носилках, а заставляют родственников больного, бежать по этажам в поисках соседей, что бы уже соседи помогли вынести не ходячего из квартиры.
А ведь я про это уже очень много писал и не только здесь. И сразу хочу сказать, что я никакой проблемы не вижу. Есть пациент который сам не может идти или ему нельзя идти, то значит его надо вынести и выносишь. Как это сделать, это уже дело десятое.
Теперь несколько примеров. Вот например работаю я с фельдшером женского пола, а водитель мужик лет 60 с больной спиной. А кстати, а водителях. Водители у нас просто водители, они не санитары, не грузчики, таскать, носить по идеи никого не должны, им и машину не разрешено оставлять без присмотра. И если вы увидите, что водитель скорой помощи несет больного, знайте, делает он это только для того, что бы помочь своим товарищам по несчастью, то бишь фельдшерам.
Ну так вот: я и фельдшер девушка, водила с больной спиной. А надо нести больного, килограмм так 146 вести. Много раз бывал в таких ситуевинах, и каждый раз выносили. В первую очередь просишь позвать соседей или родственников. Да, а как по другому? Бывает так, что люди попадаются скверные, переругались они со всеми соседями, не могут позвать. Тогда сам идешь. Бывает, что соседи сами уже не в состоянии кого-то выносить, но это редко. Все равно пару человек находишь. Молодежь бывает возле дома тусуется, дворники, рабочие плитку кладут, просто ко всем подходишь, мало кто отказывает.
Было так, что мы вдвоем с водителем кое как выносили больного, причем на мягких носилках. Да надрывались, да было тяжело, но выхода не было, куда деваться, работа такая.
Маме плохо, помогите. Или как я родился 2й раз
Только мы вырываемся из потока и набираем ход, как на планшет прилетает вызов. Женщина 62 года, плохо с сердцем.
На него вообще редко приходит какая-то более понятная разнарядка. Тут вообще не много вариантов, либо плохо, либо давление, либо температура не сбивается, либо из раны идет кровь, либо уже не дышит. К сожалению, люди на панике редко могут сказать, что именно происходит.
Обращается ко мне один из медведей: «Браток, ты вообще не пуганный что ли?«. Недоумеваю, пытаюсь выпытать в чем прикол и что случилось, на что получаю улыбку во всю не полную челюсть и приглашение на кухню. Идем. Кухня в хлам! Вспомните американские фильмы, где дом разносит торнадо. Вот здесь было тоже самое, только на 5 квадратных метрах. Всё в щепки. Кухонный гарнитур, раковина, стол, стулья. Из относительно целого есть только старая советская плита.
Что выясняется? Деточка 43 лет, живет с мамой-пенсионеркой. Никогда нигде не работал. Состоит на учете в ПНД. Деточку по весне начало накрывать обострение, а тут у мамки пенсия пришла. Только вот на пиво не дает. Деточка закатывает скандал и в порывах злости идет крушить кухню. От увиденного у мамы подскакивает давление. Сын видя, что маме плохо, резко переключается и идет звонить в скорую. В это же время мама тоже звонит в скорую и вызывает психбригаду сынку.
Ответ на пост «Так исчезает профессия»
Рыба гниет с головы. Пандемия лишний раз это подтвердила.
В этом нет вины рядовых врачей. Это те самые рекомендации сверху по «оптимизации» здравоохранения. Если в самом начале пандемии можно было позвонить в регистратуру и заказать выписку рецептов, потом прийти на 10-15 минут в поликлинику, на входе получить рецепты, и тут же получить препараты, то сейчас это целый квест для хроников всех видов.
Сумбурно, но как-то так.
Так исчезает профессия
Верните мои руки / Документальный фильм | 2020
Врач-микрохирург Вадим Кеосьян известен далеко за пределами Красноярска благодаря своим талантливым рукам. Чтобы вернуть человеку утраченную часть тела, доктор может работать за операционным столом больше суток.
Его пациенты — люди, которым чаще всего ставят один диагноз ампутация, но для Вадима это вызов, а не приговор. Он мог стать математиком, но выбрал профессию хирурга и уже больше 20 лет дарит своим пациентам новую жизнь.
«Это катастрофа»: Из детской реанимации кемеровской больницы уволились семь врачей
Он отметил, что свои должности оставили врачи Ивлев Евгений Викторович, Бутов Олег Валентинович, Жданов Роман Васильевич, Востриков Сергей Владимирович, Власьев Алексей Дмитриевич, а также дежуранты Сырова Наталья Валерьевна и сам Василий Жданов.
«Мы работали и жили, как семья. Нам не в чем себя упрекнуть. Женя все эти годы тащил на себе отделение, разрываясь на части. Он на работе бывал чаще, чем дома. Как и все ребята, впрочем», – говорит доктор.
По его словам, руководство больницы решило, что результаты и качество работы – больше не критерий, главное – лояльность.
«Иначе, чем объяснить целенаправленное выдавливание высококлассного детского реаниматолога со стажем работы в 22 года, и замену его на человека, который в детстве не отработал ни единого дня? 7 врачей, ребята. Вернее, минус 7. Во времена, когда специалисты нашего профиля – штучный товар, это даже не ЧП, это – катастрофа», – написал Жданов.
Он добавил, что про них будут рассказывать всякие небылицы. Уже начали это делать. Но врач хочет рассказать правду, поэтому и написал об этом пост.
«Сначала выломали руки Жене, вынудив уволиться. Затем создали неприемлемые условия остальным. Как грозили статьёй Диме и ставили ультиматумы Серёже – отдельная песня», – сообщил доктор.
Он также добавил обращение к оставшимся в отделении коллегам: «не надо плакать, коллеги. Надо отстаивать свои права. И сохранять собственное достоинство. А то и его отнимут».
Записки анестезиолога #9
Сегодня будет предисловие:
Информация, содержащаяся в этой публикации, основана на современных клинических рекомендациях врачей анестезиологов и аллергологов, а также на рекомендациях Национального совета по реанимации и Британского Совета по реанимации.
Но все же, Вы должны понимать: это информация ознакомительного характера.
УНИВЕРСАЛЬНЫЙ АЛГОРИТМ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ:
Первую помощь оказывают ДО прибытия медиков.
1. Убедиться в отсутствии опасности для себя, больного, окружающих.
Грубо говоря, не стоит начинать спасательные мероприятия при анафилаксии, вызванной укусом муравья, если человек продолжает лежать на муравейнике. Сначала нужно аккуратно переместить пострадавшего в безопасное место.
2. Позовите на помощь и вызовите «скорую»
Если у Вас есть возможность позвать на помощь, сделайте это. Пока один будет заботиться о больном, второй вызовет скорую. Оказывать помощь в одиночку крайне трудно. Кричать “Помогите-помогите!” неэффективно. Всегда зовите на помощь адресно: “Девушка в зеленой футболке, мне нужна Ваша помощь! Пожалуйста, подойдите скорее!”
3. Оцените состояние больного
Аккуратно встряхните за плечи и спросите: “Что с Вами?
больной реагирует – оставьте его в том же положении, попытайтесь выяснить причины происходящего и позовите на помощь, регулярно оценивайте состояние больного;
Нужно увидеть, услышать и почувствовать нормальное дыхание, наблюдая за движениями грудной клетки, прислушиваясь к шуму дыхания и ощущая движение воздуха на своей щеке. Продолжать не более 10 сек.
Больной дышит нормально – поместить его в безопасное положение, вызвать скорую помощь, регулярно оценивать состояние и наличие нор мального дыхания.
у больного агональное дыхание (редкие, короткие, судорожные дыхательные движения) или оно отсутствует – попросить окружающих вызвать помощь; начать сердечно-легочную реанимацию.
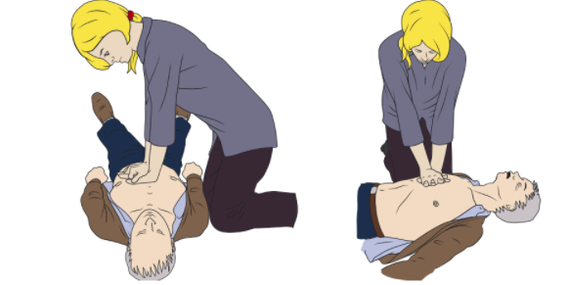
— встаем на колени сбоку от пострадавшего
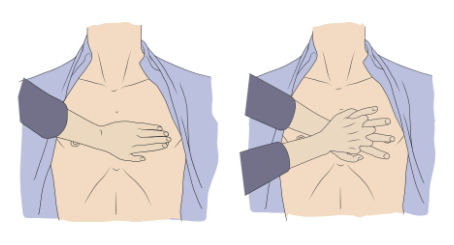
— руки помещаем на центре грудной клетки больного. Не давим на ребра, нижнюю часть грудины, верхнюю часть живота.
— осуществляем компрессии на глубину 5 см, не глубже 6 см. После каждого надавливания на грудную клетку даем ей полностью расправиться, руки с грудной клетки не убираем. При этом не сгибаем свои руки в локтях.
— частота компрессий 100-120/мин
— компрессии и расправление (декомпрессии) грудной клетки должны занимать равное время;
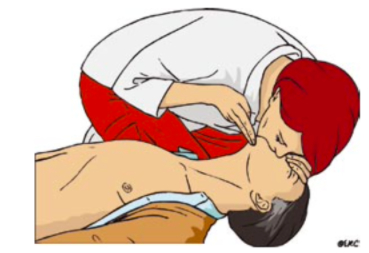
— зажимаем крылья носа большим и указательным пальцами руки, расположенной на лбу;
— открываем рот пострадавшего рот, подтягивая подбородок;
— делаем нормальный вдох и плотно охватываем своими губами рот больного
— производим равномерный вдох в течение 1 сек., наблюдая при этом за подъемом грудной клетки
Если при оказании первой помощи Вы не хотите выполнять дыхание “рот-в-рот“ просто осуществляйте компрессии грудной клетки с частотой 100-120/мин.
ПЕРВАЯ ПОМОЩЬ ПРИ АНАФИЛАКСИИ:
Оказывают ДО прибытия медиков.
🔺Прекратить поступление аллергена в организм.
Иногда даже в домашних условиях мы можем столкнуться с введением препаратов через внутривенный катетер. Если на введение препарата развилась тяжелая аллергическая реакция, НЕ извлекайте катетер. Поставить его вновь в условиях сниженного давления бывает крайне нелегко.
Если удаление аллергена требует значительных затрат времени (например, промывания желудка), делать этого не следует. Если Вы подозреваете, что анафилаксию вызвал продукт, не нужно пытаться вызвать у больного рвоту.
🔺Уложить больного на спину, приподнять нижние конечности, повернуть его голову в сторону, выдвинуть нижнюю челюсть.
При преобладании нарушений со стороны дыхательной системы возможно положение полулежа.
Нельзя поднимать пациента или переводить его в сидячее положение.
🔺Обеспечить поступление свежего воздуха (открываем окно в помещении, например)
🔺Оценить кровообращение, дыхание, сознание.
🔺При необходимости незамедлительно начать СЕРДЕЧНО-ЛЕГОЧНУЮ РЕАНИМАЦИЮ (см. выше с картинками)
Возможно, сейчас Вас постигнет разочарование и негодование,
Первую помощь оказывают ДО прибытия медработников
и она обычно не подразумевает введение лекарств,
т.к. ее оказывают люди, не имеющие медицинского образования.
❌ Не нужно давать пациенту какие-либо таблетки, особенно если пациент не в ясном сознании!
❌ Глюкокортикостероиды и антигистаминные препараты не относятся к препаратам первой линии при лечении анафилактического шока!
Антигистаминные препараты (Супрастины, Кларитины, Зодаки и компания) не подействуют быстро, кроме того, они снижают артериальное давление, что только ухудшит ситуацию при анафилактическом шоке. Их можно вводить только после стабилизации состояния пациента.
внутримышечно в переднебоковую поверхность бедра (можно даже через одежду)
повтор через 5 минут при отсутствии эффекта
при отсутствии эффекта после второго введения переходят на внутривенное введение
❗️Внутривенное введение адреналина должно осуществляться
Какие мероприятия осуществляются медработниками:
— расширенные реанимационные мероприятия
— обеспечение проходимости дыхательных путей, в том числе интубация трахеи и перевод на ИВЛ
— внутривенное введение адреналина
— введение системных глюкокортикостероидов, бронходилататоров
Предсказать затяжное или рецидивирующее течение анафилаксии и анафилактического шока невозможно.
Показана экстренная госпитализация в отделение реанимации и интенсивной терапии с последующим наблюдением и лечением в стационаре.
Всем пациентам с анафилаксией/АШ показана последующая консультация врача аллерголога-иммунолога для выявления аллергена и получения рекомендаций по дальнейшему предотвращению контакта с ним.
Записки анестезиолога #8
Она может развиваться стремительно и сопровождается жизнеугрожающими проявлениями:
со стороны сердечно-сосудистой системы: резкое снижение АД, нарушения ритма сердца, остановка кровообращения;
со стороны дыхательной системы: одышка, бронхоспазм, гиперпродукция слизи, отек слизистой дыхательных путей;
нарушение мозгового кровообращения, судороги;
Человек может жаловаться на беспокойство, чувство страха, тревогу, озноб, слабость, головокружение, онемение языка, пальцев, шум в ушах, ухудшение зрения, тошноту, схваткообразные боли в животе.
Обычно первыми признаками при анафилаксии являются изменения со стороны кожных покровов (80% случаев)
проявления могут быть различными: от незначительных (локальная эритема) до масштабных (генерализованная сыпь)
могут возникнуть на любой части тела
бывают бледной, розовой или ярко красной окраски
могут быть разной формы и величины
часто сопровождаются зудом
сопровождаются изменениями слизистых: глаза, рот, язык, глотка
Отсутствие симптомов со стороны кожных покровов
не исключает диагноз анафилаксии!
Возможны дыхательные нарушения. Человек при этом будет жаловаться на нехватку воздуха, невозможность сделать вдох или выдох, чувство “смыкания горла”. Дыхание частое и поверхностное, сопровождается шумом и свистом.
Нарушения со стороны сердечно-сосудистой системы: снижение артериального давления, высокая частота пульса. Бывает нарушение сердечного ритма. Возможна остановка кровообращения.
Спутанность или потеря сознания, судороги также могут быть проявлениями анафилаксии.
Иногда анафилаксия проявляется симптомами со стороны желудочно-кишечного тракта: тошнотой, рвотой, непроизвольной дефекацией.
Что вызывает анафилаксию?
Анафилаксию могут спровоцировать любые лекарственные препараты, а также продукты питания, бытовые аллергены, укусы насекомых.
§ Продукты питания – самая частая причина анафилаксии у молодых;
§ У детей дошкольного возраста самая высокая частота госпитализаций из-за анафилаксии на продукты питания и низкое количество летальных исходов;
§ Тинейджеры, взрослые до 30 лет имеют высочайший риск фатального исхода при аллергии на продукты питания;
§ Фатальная анафилаксия из-за применения лекарственных средств редко развивается у детей. У взрослых фактором, увеличивающим риск летального исхода, является тяжелая сопутствующая патология.
Как обеспечить безопасность пациента?
При отягощенном аллергоанамнезе:
данные об аллергии обязательно фиксируются в медицинской документации;
Данные об аллергии должны быть зафиксированы на титульном листе истории болезни, в осмотре всех докторов, в листе назначений. В зарубежных больницах пациентам-аллергикам на руку надевают специальные браслеты яркого цвета. В нашей стране это применяется крайне редко, хотя, на мой взгляд, является очень хорошей практикой.
При известной аллергии ни в коем случае нельзя использовать препарат, который ее вызывает, а также перекрестно реагирующие медикаменты;
когда пациент с известной аллергией поступает в операционную, весь персонал, участвующий в операции, должен быть предупрежден об этом!
при наличии аллергии перед оперативным вмешательством, исследованием, введением какого-либо препарата назначаются медикаменты, снижающие интенсивность ответа организма на аллергены;
Пациенты с аллергией, бронхиальной астмой, аллергическим ринитом, атопическим дерматитом перед операцией в плановом порядке должны быть обследованы аллергологом. При необходимости проводятся специализированные пробы;
Если у пациента в анамнезе нет данных об аллергии, мы все равно соблюдаем осторожность!
Перед введением любого препарата, началом операции или диагностической манипуляции нужно тщательно собрать анамнез: прием препаратов, предшествующие анестезии и реакции на них, непереносимость не только медикаментов, но и продуктов питания и бытовых аллергенов;
в процедурных, смотровых, стоматологических кабинетах, в местах проведения диагностических исследований и оперативных вмешательств ОБЯЗАТЕЛЬНО находится противошоковый набор и инструкция по оказанию первой помощи при развитии анафилаксии;
техникой оказания помощи при анафилаксии обязан владеть каждый медработник, не только анестезиолог-реаниматолог;
после диагностических и рентгеноконтрастных исследований, введения препаратов и капельниц, вакцинаций наблюдение за пациентом должно длиться не менее 30 минут;
лекарственные препараты должны назначаться по показаниям: следует избегать назначения огромного списка препаратов, т.к. их взаимодействие друг с другом должно быть прогнозируемо;
В следующей публикации расскажу о первой помощи при анафилаксии.
Записка анестезиолога #7
🔺️ Через катетер вводят препараты в самом начале анестезии, чтобы пациент заснул. Вводят лекарства во время операции и после нее, проводят инфузионную терапию.
🔺️ Катетеры бывают разных размеров. Каждому размеру соответствует определенный цвет, что позволяет быстро подобрать подходящий под определенную задачу катетер. Чем больше просвет катетера, тем выше скорость капельного введения препарата. Широкий просвет делает возможным введение больших объемов жидкости струйно, что особенно важно в экстренных ситуациях
🔺️ При выборе размера катетера, анестезиолог учитывает продолжительность операции, сопутствующие заболевания пациента, объем вмешательства, возможные риски и осложнения, состояние периферических вен;
Например, при диагностических вмешательствах (гастро-, колоноскопия), небольших продолжительных операциях в условиях внутривенной анестезии, можно использовать «тонкие» катетеры. При операциях, когда может понадобиться бОльший объем внутривенной инфузии или планируется кровопотеря, лучше отдать предпочтение катетеру с широким просветом, т.е. с бОльшей пропускной способностью.
🔺️ Периферический венозный катетер может быть переходным этапом перед постановкой центрального. С периферическим катетером начинают анестезию, а дальше устанавливают цен ральный. «Центр» при плановых анестезиях лучше ставить, когда пациент уже спит, т.к. это очень некомфортная манипуляция. В экстренных ситуациях иногда приходится ставить «центр», когда больной в сознании.
Центральные катетеры необходимы при больших объемах операций. Например, в кардиохирургии, онкологии, трансплантологи, при длительном нахождении в реанимации, когда планируют продолжительную инфузионную терапию, переливание компонентов крови, парентеральное питание. Сейчас постановку центральных катетеров предпочтительнее выполнять под контролем УЗИ, что делает процедуру максимально безопасной.
Катетер не могут поставить с первого раза.
Такая ситуация возможна. И она не является признаком непрофессионализма. Можно поставить детский короткий катетер в тонкую вену. Это вызовет минимум дискомфорта, но не решит поставленных перед анестезиологом задач и не обеспечит безопасность пациента. Например, нужно быстро ввести определенное количество раствора, а у нас катетер с тоненьким просветом: раствор так и будет медленно капать, капля за каплей. А при большом просвете можно произвести струйное введение.
Бывает, что катетер не удается поставить совсем. Есть план В: начало анестезии ингаляцией препаратов через лицевую маску и постановка центрального или периферического катетера, когда пациент уже спит.
За катетером необходимо осуществлять ежедневное наблюдение. Осмотр места входа катетера, замену наклейки, промывание физраствором/раствором с гепарином. Замена катетера производится через 72-96 ч. При замене нужно выбрать другое место пункции: ту же самую вену пунктировать не стоит.
Вот такая простая с виду процедура требует внимательного подхода и помогает в проведении даже самых сложных анестезий.