Воспалился тазобедренный сустав что делать как лечить
Коксит – воспаленность тазобедренного сустава. Диагностика, причины и лечение
Коксит – заболевание, которое поражает тазобедренное соединение костей. К разновидностям заболевания относят такие формы: туберкулезные и нетуберкулезные.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Недуг развивается плавно, по мере усиления воспалительных процессов. Со временем проявляется нарушение подвижности, боль, отечность, слабость, общее состояние заболевшего ухудшается. Довольно частое явление, по официальным данным, на него приходится немалая часть заболеваний суставного аппарата нижних конечностей.
Что же такое коксит, его проявления и разновидности
В зависимости от типа заболевания и причины, послужившей этому, симптомы могут отличаться, однако доктора медицины называют и общие. При возникновении коксита выделяют такие симптомы:
К разновидностям патологии относят:
Диагностирование заболевания и причины его возникновения
Для того чтобы правильно поставить диагноз и назначить лечение, врачи должны провести анамнез и детальный осмотр. Так же берется анализ мочи, делается МРТ, КТ, рентген и УЗИ, проводится пальпация пораженного участка. Возможно, потребуется провести биопсию пораженного сустава, попутно при подозрении на какой-то из специфических типов болезни, нужно будет пройти обследование на выявление возбудителя. Наличие симптомов характерных для того ли иного типа коксита, даст возможность назначить правильное лечение и спрогнозировать развитие.
Обычно недуг свойствен людям преклонного возраста, но в последнее время можно наблюдать «омоложение» болезни и ее проявление у людей более раннего возраста, так же у детей и свойственно подросткам в период полового созревания.
Так же причинами возникновения могут послужить различные травмы позвоночника, большая физическая нагрузка на сустав, лишний вес, инфекции, ранения, врожденная дисплазия, наследственность, заболевание соединительных тканей.
Не редкими факторами бывает нарушение обмена веществ, либо же аутоиммунная реакция, влияние токсических веществ или банальное пренебрежение лечением основных болезней.
Проявление заболевания и интенсивность боли
Лечение коксита
Лечение должно быть комплексным, включающее обезболивающие медикаменты, ортопедические методы, санаторное лечение, массаж, ЛФК, физиотерапия, посещение бассейна.
Ортопедические методы направлены на затухание очага болезни, предупреждение деформации. Фиксация тазобедренного сустава, вытяжение, восстановление функций, коррекция деформации, упор на снижение нагрузки, массаж, мануальная терапия.
Медикаментозное лечение предписывает принятие обезболивающих, витаминов, антибиотиков, хондропротекторов для восстановления хрящевой ткани. Бывают случаи назначения противомикробной терапии и глюкокортикостероидов.
Хирургическое вмешательство допустимо, когда медикаментозное не дает должного результата. В таком случае возможны варианты артропластики, внутрисуставная резекция, остеотомия, в крайних случая вероятность протезирования.
Народные способы лечения и уменьшение болевого синдрома
Лечение воспаления согласовывается с ведущим доктором и является дополнительным к основной терапии. Несколько рецептов для снижения отечности, воспаления и боли:
Реабилитация
При успешном лечении пациента в дальнейшем ждет процесс реабилитации для полноценного возвращения к нормальной жизни и движению.
Процесс восстановления может продолжаться несколько месяцев, все это время нужно придерживаться программы, которая будет разработана индивидуально для каждого пациента, с учетом особенностей и протекания его болезни. Требуется уделить особое внимание физическим упражнениям. Так же рекомендуется регулярно наблюдаться у врача.
Заключение
При своевременном визите к врачу и лечении можно остановить патологические процессы и восстановить эластичность сустава. В ином случае коксит может стать причиной инвалидности, абсцесс, инфекционно-токсический шок, срастание либо же нарушение целостности сустава, укорачивание или удлинение конечностей и даже довести до летального исхода.
Факты об артрите тазобедренного сустава: симптомы и лечение заболевания
Артрит тазобедренного сустава (коксит) – суставная патология, которая характеризуется активацией воспалительного процесса в полости соответствующего сочленения различного генеза. Этиологическую основу составляют воспалительные поражения ТБС инфекционного, аутоиммунного, травматического происхождения и др. Болезнью может поражаться один или оба тазобедренных сустава. Воспаление изначально начинается в синовиальной оболочке, на последних стадиях переходит уже на хрящевые, связочные, костные ткани. Течение кокситов достаточно вариабельное: наблюдаются острые, подострые, хронические варианты.
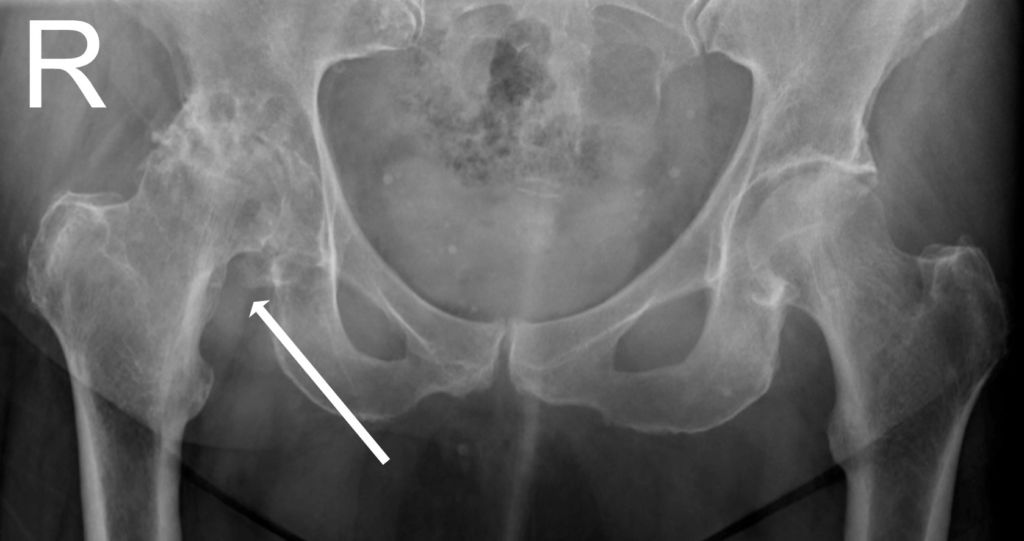
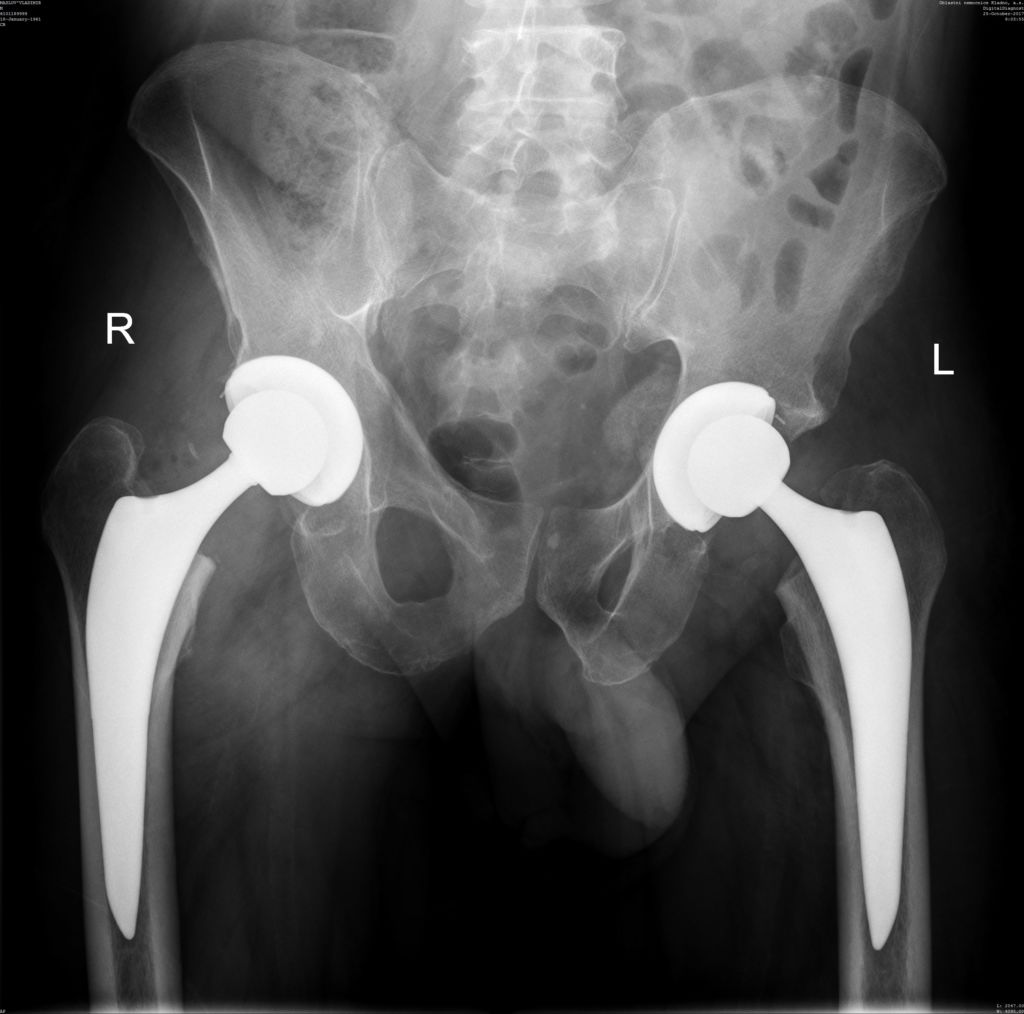
Диагноз на рентгене.
Любой этиологии артрит в самом крупном, функционально значимом сочленении приносит немало страданий и испытаний, провоцируя мучительную боль, скованность, нарушение подвижности. Заболевание, длительно протекающее и/или с частыми рецидивами, в большинстве случаев приводит к стойкой хронизации процесса, серьезным осложнениям, в частности к разрушению всех структурных элементов сустава, грубой деформации костного соединения. Наиболее тяжелым видом, который при неадекватном лечении буквально за 2 года от дебюта симптомов приводит к инвалидности, признан ревматоидный артрит (РА). РА – коварнейший системный недуг, полностью вылечиться от которого невозможно.
Артритные патологии ТБС настолько прочно «обосновались» в современном социуме, что полноправно могут называться эпидемией века. По официальным данным, артрит ТБС диагностируется у людей всех возрастов: у пожилых, молодых, подростков и даже детей. Статистика показывает, что в 2-2,5 раза чаще заболеванием болеют женщины, чем мужчины. Пик заболеваемости припадает на возрастной диапазон 30-55 лет. Средний возраст пациентов – 47 лет. Что касается статистики общей численности пациентов с таким диагнозом, официально данные озвучиваются пока только по ревматоидному артриту. А именно: сегодня в России 2 млн. населения болеет РА всех типов и локализаций, из них примерно 35% больных имеют неблагополучный очаг именно в тазобедренных суставах.
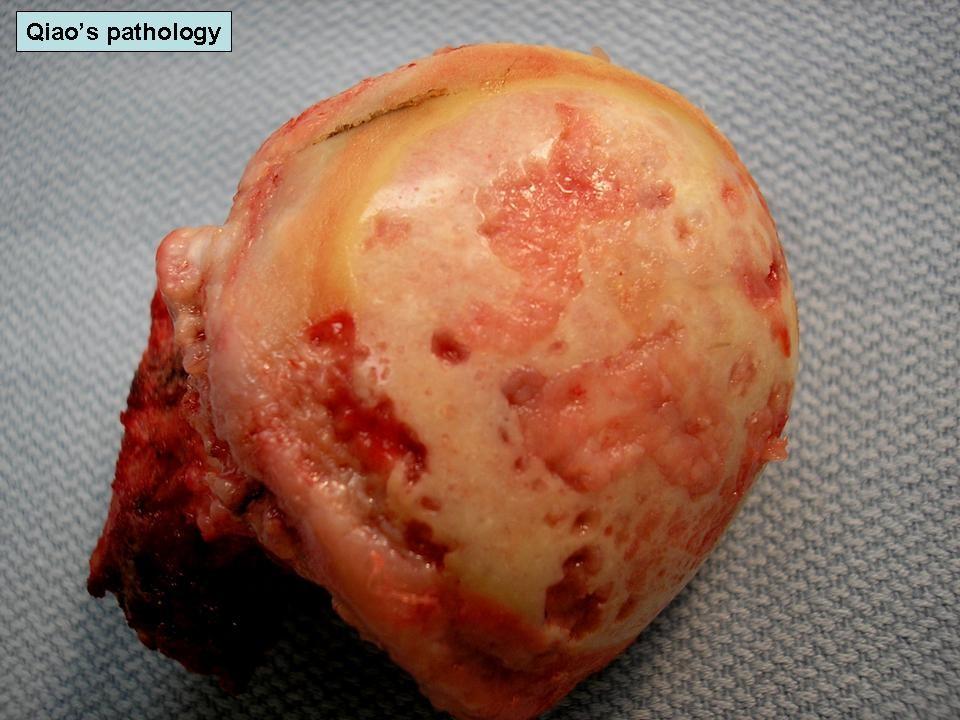
Удаленная головка бедренной кости с поражением артритом.
Специалисты акцентируют, что зарегистрированных пациентов с ревмоатритами ТБС и с другими формами коксита примерно столько же, сколько тех, кто не обращается в медицинские учреждения за диагностикой и лечением. Более того, буквально за каких-то 10 лет количество людей с артритами тазобедренных суставов возросло практически вдвое. Неимоверно быстрая тенденция роста заболеваемости прогнозируется и на будущую декаду, при этом эксперты не исключают еще худшие результаты.
Врачи призывают не пытаться самостоятельно лечить артритный патогенез. Это – сложное, многофакторное воспаление самого массивного и нагруженного сустава скелетно-мышечной системы, трудно поддающееся лечению. Самолечение не доведет до добра, а только еще больше усугубит проблему. Прогнозы прямо зависят от своевременности обращения к доктору, правильной диагностики и грамотного квалифицированного подхода в лечении, основанного на принципе индивидуальности. В противном случае слишком высоки риски значительной или полной утраты движений в ТБС, серьезных проблем со здоровьем (инфекционно-токсический шок, сепсис при запущенной инфекционной форме, тяжелые сердечные и легочные поражения при РА и др.), а в некоторых случаях даже летального исхода.
Причины и разновидности заболевания
Причинами появления воспалительной реакции в тканях тазобедренного сустава могут быть обусловлены инфекцией, аллергенами, системными заболеваниями. Кроме того, к развитию воспалительного поражения в опорно-двигательной области таз-бедро могут подтолкнуть травмы, физические перегрузки и даже банальное переохлаждение. Иногда суставные ткани воспаляются в связи с некогда проведенными оперативными вмешательствами любого содержания в пределах тазобедренного отдела. По сообщениям врачей, далеко не последнюю роль в появлении очага играют онкозаболевания, патологии крови, наследственный фактор.
В медицине насчитывается более 150 всевозможных формулировок диагнозов артритных заболеваний. Но в общем артрит тазобедренных суставов принято разделять на 3 преобладающие патогенетические формы: ревматоидную, инфекционную, реактивную. Подробнее о каждой в таблице.
| Форма артрита ТБС | Частые провокаторы | Особенности | Диагнозы |
| Ревматоидная | Этиология не установлена. Но, предположительно, РА может быть спровоцирован: вирусами (н-р, Эпштейна-Барр, простого герпеса, гепатита В), бактериями (чаще респираторной системы), токсинами табака, травмами, аллергиями, стрессами, патологиями обмена веществ, злоупотреблением стероидной терапией, наследственностью и пр. | Аутоиммунное воспаление синовиальных суставов по эрозивно-деструктивному типу. Это – тяжелая хроническая патология, вызванная аномальной выработкой агрессивных антител, направленных на уничтожение суставного аппарата. Специфичные аутоиммунные агрессоры поражают не только конкретно ТБ-суставы (по очереди или сразу два), но и другого вида сочленения, иногда даже с вовлечением внутренних органов. Моноартрит по ревматоидному типу встречается крайне редко, разве что в самом дебюте заболевания. Воспалительный процесс инициируют такие антитела, как РФ и АЦЦП, которые и являются ведущими биомаркерами при диагностике ревматоидного артрита ТБС. | Серопозитивный, серонегативный РА, болезнь Стилла, ювенильный РА и пр. |
| Инфекционная | Стрептококк Стафилококк Гонококк Микобактерии Бруцеллы Гемофильная палочка Синегнойная инфекция | Патогенная среда лимфогенным или гематогенным путем проникает непосредственно в полость сустава. Она может мигрировать в ТБС из любого инфицированного участка организма. Пагубные микроорганизмы оседают и активизируют в ТБС, из-за чего и возникает локальный очаг воспаления. Также возможно занесение инфекции инъекционным/хирургическим путем или из внешней среды при открытой травме. Важно: патологические микроорганизмы всегда высеиваются в ходе внутрисуставного бак-исследования синовиальной жидкости. | Гнойный септический, туберкулезный, бруцеллезный артриты и др. |
| Реактивная «стерильная» | Хламидии Уреаплазмы Микоплазмы Иерсиниозная инфекция Сальмонеллы Кампилобактер Клостридии Шигеллы | Иммуновоспалительная реакция в ответ на перенесенную острую или персистирующую мочеполовую или кишечную инфекцию. Инфекционный очаг, который индуцирует артрит, находится вне сустава – в урогенитальном тракте или ЖКТ. То есть инфекция не выявляется в средах сустава. Воспаление возникает из-за генетического фактора: носительство антигена HLA-B27. При сочетании указанная инфекция + HLA-B27 иммунная система вместе с уничтожением основного патогена начинает атаковать клетки тканей здорового сустава, ошибочно воспринимая их за чужеродных агентов. При диагностике в крови определяется HLA-B27, при этом ревматоидный фактор отсутствует. | Болезнь Рейтера, урогенный артрит, постэнтероколи-тический, пр. |
Нельзя не сказать, что отдельные группы составляют подагрические, псориатические и посттравматические артриты, первопричинные связи возникновения которых не имеют общего ни с инфекциями, ни с ревматизмом. Однако полностью исключать на момент диагностики выявления присоединившейся ревматоидной патологии, конечно же, нельзя. Подагрический и псориатический виды сопровождаются суставными воспалениями на почве непростых и, к сожалению, неизлечимых заболеваний системного характера: подагры и псориаза. Посттравматический тип – воспалительная реакция сустава, наступившая после закрытых травм или физической перегрузки.
При своевременном (раннем) и правильном лечении избавиться навсегда от посттравматического артрита вполне реально. Это единственная форма, имеющая самые лучшие прогностические показатели. Однако недолеченные травмы и их осложнения в виде синовита способны перерасти в серьезную, уже хроническую артритную патологию, которая в свою очередь может осложниться необратимым деформирующим коксартрозом.
Симптомы артрита тазобедренного сустава
Стандартными симптомами артритов, поражающих тазобедренную часть костно-мышечного аппарата, являются местные признаки воспаления, а это:
Боль это главный симптом.
Поскольку базисом заболевания являются тяжелейшие аутоиммунные и инфекционные процессы внутри организма, клиническую картину нередко дополняют и отягощают симптомы общей интоксикации:
На интенсивность симптомов влияет характер патологического процесса: острый, подострый или хронический. Острое течение характеризуется внезапным началом артритной болезни с ярко выраженной болезненной симптоматикой. Для подострого течения типичным является плавное нарастание признаков воспаления на протяжении 1-2 недель. Острый и подострый артрит может перейти в хроническую форму, когда периоды ремиссии будут периодически сменяться на периоды рецидивов.
Хронический вариант течения может быть и с самого начала (например, при РА). Причем такой артрит способен долгое время развиваться и особо не беспокоить, а спустя несколько лет начать упорно досаждать приступами воспаления, которые с увеличением срока заболевания становятся все более затяжными и мучительными. Если хроническую болезнь качественно не контролировать, она неизбежно приведет к разрушению суставных концов с дальнейшей их деформацией, сращением между собой, как результат, к неподвижности тазобедренного сустава, мышечной атрофии и инвалидизации пациента.
Диагностика артрита ТБС
Сказать, что у пациента артрит, врачу не составит труда уже в ходе первичного выслушивания жалоб, пальпационного и визуального осмотра проблемного отдела. Но этого совершенно недостаточно, чтобы рекомендовать лечебные мероприятия больному. Тревожно, что с хорошими ревматологами, которые обладают высочайшей компетенцией по части дифференцирования форм артритных патологий среди громадного спектра возможных, в отечественных медучреждениях напряженка. По факту, пациентам сегодня слишком часто ставится диагноз «неопознанный артрит», из-за которого зачастую назначается неверное лечение, что еще больше усугубляет суставную проблему.
Диагноза на снимке.
Поэтому в интересах пациента важно найти высококвалифицированного доктора, который грамотно проведет обследование, используя эффективные средства диагностики, рекомендованные современной ревматологией. В итоге, безошибочно установит диагноз с определением его этиологии, тяжести и, прежде всего, исключит или подтвердит существование РА – наиболее агрессивного вида заболевания, известного своими наихудшими прогнозами. И, безусловно, грамотно разработает концепцию результативного лечения.
Как вы правильно поняли, клиническую ценность представляет корректно поставленный диагноз на раннем этапе проявлений артрита, в минимально отведенные сроки от первого обращения больного к врачу. Это называется «окном максимальных возможностей»: когда программа адекватной терапии сможет радикальным образом изменить течение и исход патологии в лучшую сторону. Специалисты для верификации истинного диагноза при наличии воспалительной артропатии применяют следующие диагностические инструменты:
Первое место в диагностике, конечно же, отведено лабораторным способам обследования, которые значительно увеличивают вероятность постановки правильного диагноза. Следует подчеркнуть, что помимо всех перечисленных диагностических приемов, не последнюю роль играет и доскональное изучение всей истории болезней человека, анализ предшествовавших артриту заболеваний, состояний, образа жизни и т.п.
В диагностический и лечебный процесс, кроме ревматолога и ортопеда, в большинстве случаев необходимо подключать врачей других специальностей: гастроэнтеролога, уролога, дерматолога, инфекциониста, ЛОРа, пульмонолога, аллерголога, иммунолога, кардиолога или др.
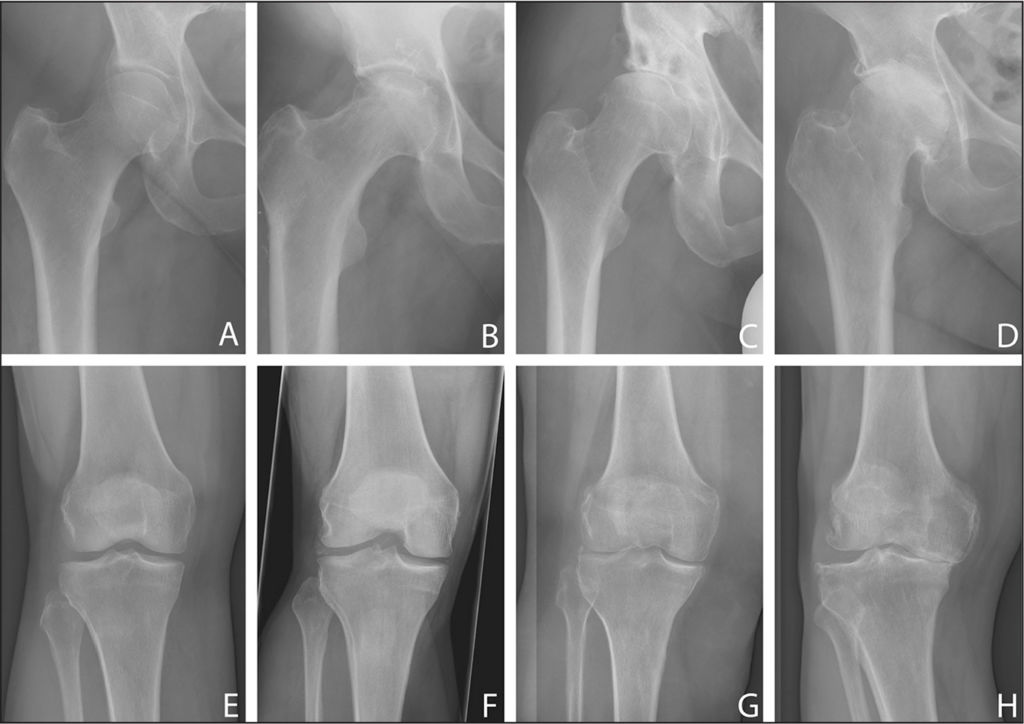
1-2-3 стадии
Тяжесть заболевания характеризуют 3 стадии. Первая – стадия синовита, вторая – продуктивно-деструктивная, третья – деформирующая и анкилозирующая.
Болезнь в динамике.
Принципы лечения
Исходя из того, что болезнь имеет различные корни происхождения, одинаковой схемы терапии для всех не существует. Терапевтические методы разрабатываются только индивидуально с учетом всех клинических критериев патологического процесса, а также возраста и сопутствующих заболеваний в анамнезе пациента. Рекомендовать лечебные мероприятия должен исключительно узкопрофильный специалист! При грамотном подходе во многих случаях удается полностью ликвидировать патологию. Если речь идет о хронической болезни, то существенно сократить тяжесть ее течения, продуктивно притормозить или предотвратить разрушение функционально значимых структур.
Первостепенно важно при воспалительном обострении обеспечить ноге максимально полную иммобилизацию в выгодном положении. Запомните, что при проявлениях артрита противопоказано нагружать и пытаться разрабатывать проблемный отдел. Внимание! Физическая реабилитация (ЛФК для пораженной конечности, массаж, физиотерапия) возможны только после стихания острой фазы коксита.
Медикаментозное лечение
Единственным общим для всех видов артритных заболеваний медикаментозным методом является использование препаратов из ряда НПВС в виде таблеток, уколов (в/м), мазей. Они эффективно подавляют выраженность болевого синдрома, облегчают прочие местные симптомы воспаления, снижают температуру тела. Обычно врачи рекомендуют при выраженной болезненной симптоматике использовать такие противовоспалительные медикаменты, как Ибупрофен, Ксефокам, Найз, Диклофенак. Широко применяется против артритного воспаления Димексид (50%) в виде компрессов, наложенных на больной сустав.
При низкой эффективности или неэффективности анальгетиков и НПВС, в индивидуальном порядке специалистом может быть рассмотрен вопрос о возможности применения глюкокортикостероидов (Преднизолона, Дипроспана, Гидрокортизона).
В зависимости от причины болезни пациентам назначают иммунносупрессоры, антибиотики, обладающие выраженной антибактериальной активностью в отношении выявленного возбудителя.
Кроме того, в лечении артритов врачи нередко обращаются к метаболикам и витаминам (предпочтение группе В), а также противотоксическим препаратам для очищения организма от шлаков и токсинов. Нельзя забывать о том, что при подагре и псориазе стойкая ремиссия коксита возможна при достижении компенсации основного заболевания.
Физиотерапия
К физиопроцедурам приступают на стадии ремиссии или после максимального сокращения воспалительной картины. Данная категория лечения нацелена на улучшение кровообращения, метаболизма и питания суставных тканей, повышение выносливости проблемной зоны к неблагоприятным факторам. Физиотерапевтические тактики позволяют профилактировать появление в будущем болей и отеков, сокращать вероятность рецидивов, восстанавливать подвижность и регенерировать ослабленные мышцы ТБС. Эффективное лечебное воздействие производят следующие сеансы физиотерапии (местно):
При реактивных формах популярна процедура плазмефереза, которая позволяет продуктивно нейтрализовать провоспалительные цитокины, уменьшать количество аутоантител, выводить из организма вредные токсины и шлаки. Однако при гнойных процессах данный способ очистки крови противопоказан.
Гимнастика
Лечебная физкультура – значимая часть лечения, но ее применяют сугубо при стихании болезненных проявлений. Пока пациент вынужден отдыхать в кровати, ему показаны общеукрепляющие занятия, дыхательные упражнения в сочетании с приемами мышечной релаксации. Чуть позже допускаются облегченные маховые движения и методики легкого покачивания ногой. Обязательно необходимо следить за достаточно частой сменой положения тела, будучи в кровати (со спины на живот, на здоровый бок и т. д.), чтобы не допустить нарушений со стороны дыхательной системы и угнетения функций кровообращения.
В дальнейшем вводят пассивные и пассивно-активные упражнения, которые человек выполняет сначала при помощи разгрузочного инвентаря, например, посредством специальных плоскостей на роликах, скользящих платформ и т.д. По мере выздоровления включаются специальные тренировки без разгрузки пострадавшей ноги: приседания, отведение конечности с удержанием, хождение по ступенькам, упражнения на сопротивление/отягощение и пр.
Лечебную гимнастику постепенно расширяют и разнообразят активными занятиями с мячом, на гимнастических стенках, снарядах-барьерах для перешагивания различных по форме и высоте препятствий, на велотренажере, балансирах для выработки координации, в бассейне. Комплекс лечебной физкультуры составляется и корректируется по мере надобности исключительно ведущими пациента специалистами – реабилитологом, методистом по ЛФК, врачом-ревматологом/артрологом.
Операция при артрите ТБС
Среди хирургических технологий лечения сегодня преобладают эндопротезирование и артроскопическая синовэктомия. Эндопротезирование тазобедренного сустава в первую очередь показано людям с ревматоидным артритом, желательно на той фазе, пока сустав не «замкнулся». А это – 2 стадия РА. Если же костный анкилоз состоялся, операция эндопротезирования тоже возможна, хоть и будет сопряжена наибольшими техническими трудностями (разобщение анкилоза и определение направления остеотомии шейки бедра), но вполне преодолимыми для опытных специалистов. Установка эндопротеза на место родного сустава, пораженного тяжелым артритно-артрозным процессом, – единственный способ вернуть пациенту качество жизни с хорошими функциональными результатами. Различные консервативные методики в отношении сильно запущенных форм кокситов неэффективны.
Что касается синовэктомии, ее проводят в том случае, когда воспалительный процесс со скоплением патологической жидкости удерживается длительно и не поддается медикаментозному лечению. Хронический синовит лечится посредством артроскопической техники, которая отличается минимальной инвазивностью (процедура делается через маленькие проколы). Суть такой операции заключается в частичном или полном иссечении синовиальной оболочки тазобедренного сустава. Вместе с удалением данной ткани удаляются и находящиеся на ней патологические клетки, которые продуцировали большое количество комплемента и иммуноглобулинов, отвечающих за тканевое воспаление.
Отметим, что при помощи артроскопии при обостренном гнойном патогенезе могут произвести пункцию и промывание суставной полости с последующим введением в нее антибиотиков или антисептических средств
Меры противоартритной профилактики
Во избежание повторения артрита после уже проведенной успешной терапии, а также недопущения болезни, если человек с ней еще не сталкивался, пожалуйста, ознакомьтесь с общими принципами профилактики и придерживайтесь их. Рекомендационные правила по осуществлению профилактического контроля следующего содержания: