црб в крови при коронавирусе что такое
С-реактивный белок при коронавирусе
Важное о коронавирусе
Анализ крови на С — реактивный белок (СРБ) позволяет уточнить наличие воспалительного процесса и его активность. Диагностировать КОВИД-19 таким образом нельзя. Одновременно значение СРБ позволяет своевременно принять меры по предотвращению осложнений.
СРБ — что это такое?
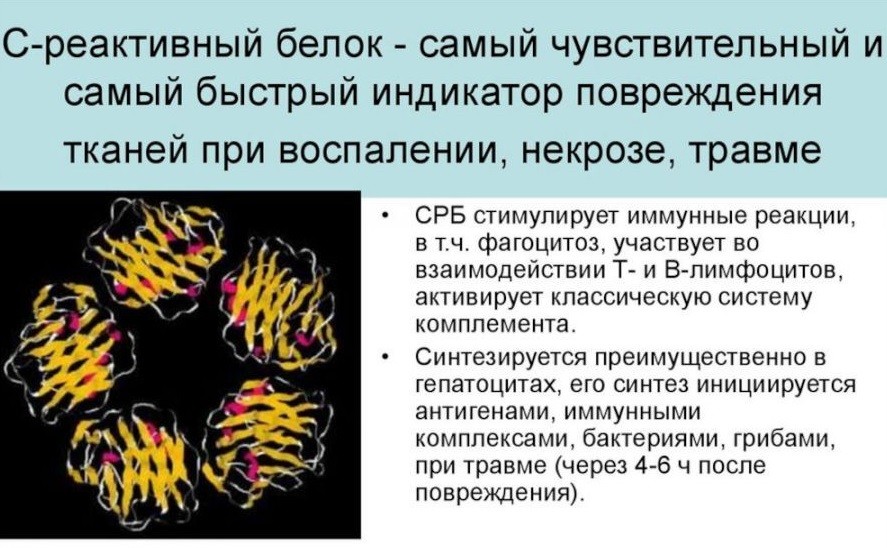
С-реактивный белок представляет собой сложное соединение протеинов и углеводов. Вырабатывается в клетках печени. Его главные ключевые эффекты состоят необходимости активирования фагоцитоза и компонентов комплемента. Повышение С-реактивного белка связано с развитием бактериальной инфекции.
Обратите внимание! СРБ повышается в ответ на разрастание воспалительного процесса, и даже на появление в крови воспалительных агентов. Еще С-реактивный белок реагирует на увеличение площади поврежденных тканей. СРБ постоянно синтезируется в гепатоцитах. Синтез стимулируется за счет IL-6, IL-1, и TNF-a, секретируемыми макрофагами.
Ц реактивный белок при коронавирусе также обязательно определяется у пациентов, состояние которых расценивается как критическое. Именно он является основным маркером поражения легких. Больной направляется на исследовании и при затрудненном дыхании и при сатурации.
Когда нужно делать анализ
Анализ СРБ при коронавирусе позволяет за несколько минут получить информацию о пациентах с положительным результатом на COVID-19. Это обусловлено тем, что повышение уровня СРБ отмечено в большинстве случаев болезни, особенно в тяжелых случаях.
Тем не менее, действующими рекомендациями ВОЗ и CDC не предусмотрено активное использование СРБ для оценки необходимости в дальнейшем тестирования пациентов на КОВИД-19. Для диагностики коронавирусной инфекции рекомендуются только утвержденные методы RT-PCR. Тестирование рекомендуется только в тех случаях, когда человек себя плохо чувствует, жалуется на жар, кашель, или на затрудненное дыхание.
Человек должен пройти диагностику, если он находился в близком контакте с лицом, у которого был диагностирован коронавирус. Ему следует это сделать и в том случае, если он недавно посещал местность, где продолжается распространение вируса.
Определение с-реактивного белка помогает понять объективный объем воспалительной реакции в организме. Ц-белок был введен как лабораторный маркер для подтверждения выраженности воспалительной реакции, которая наблюдается на фоне coronavirus.
Нормы С-реактивного белка
Нормальное значение ц-белка не превышает 5 мг/л. Эта величина считается универсальной. От возраста и пола она не зависит. Но у новорожденных она не должна подниматься выше чем 0,15 мг/л.
Если СРБ повышен, это свидетельствует о прогрессировании воспалительного процесса. Его агрессивность может быть очень высокой. Уровень “базового значения СРБ” позволяет дать оценку того, насколько высока вероятность поражения сердца и сосудов. Данный риск определяется даже в том случае, если воспалительная реакция отсутствует. Норма базового значения СРБ: 1 мг/л.
Показатели с реактивного белка при коронавирусе
Какой с-реактивный белок при коронавирусе? Имеется связь между его концентрацией и прогнозом для больного. Если течение инфекции расценивается как средне-тяжелое, показатель СРБ в крови при коронавирусе – 10 мг/л. Этот показатель является основанием для старта противовоспалительной терапии.
Что показывает С реактивный белок при коронавирусе, если есть вероятность протекания тяжелой вирусно-бактериальной пневмонии? Его значение – 100 мг/л. Если снижения уровней СРБ на фоне антибактериальной терапии не наблюдается, возрастает риск летальности. Увеличение интерлейкинов регистрируется одновременно с повышением ц-реактивного белка в крови при КОВИД-19.
Особенности СРБ у людей в пожилом возрасте
Концентрация С-реактивного белка у пожилых людей может повышаться на фоне развития сопутствующих заболеваний. Одной из причин является деменция. Резкий выброс ц-белка в кровь происходит после приступа инсульта (это состояние сопровождается развитием воспалительного процесса в сосудистой стенке). В 80% случаев старческое слабоумие прогрессирует на фоне генерализованного воспаления, обусловленного:
Концентрация веществ, которые вызывают воспаление, увеличивается при нехватке ночного сна. Это же происходит в том случае, если нарушаются циркадные ритмы (биологические процессы, обусловленные сменой дня и ночи. При этом активно повышается и концентрация ц-белка.
Расшифровка результатов СРБ при ковиде
Повышение концентрации ц-белка в крови может быть связано с повреждением любого органа или системы. Диагноз устанавливается после получения данных анализов, и сопоставления их с результатом осмотра и с жалобами пациента. В крови здорового человека ц-белок отсутствует, либо выявляется в минимальной концентрации. Поэтому говорить о вероятности его понижения нельзя.
Как выглядит анализ крови при коронавирусе? Если показатели поднимаются до 29 мг/л, это свидетельствует о том, что человек подвержен развитию коронавирусной инфекции (умеренная группа риска). Если показатель выше 10 мг/л, это означает, что требуется провести дополнительные исследования.
С-реактивный белок повышен при коронавирусе — причины
Высокие значения СРБ наблюдаются у большинства пациентов с коронавирусом, особенно в тяжелых случаях. Повышенный уровень ц-белка говорит о тяжелых осложнениях (в том числе, со стороны сердца). Также речь может идти о цитокиновом шторме и о развитии вторичной бактериальной инфекции.
S-белок коронавируса
S-белки находятся на поверхности вирусных частиц, вирионов. Их называют Spike (от англ “шип”), потому что они отходят от нее подобно лучам или иглам. Именно эти белки оказываются подвержены атакам антител, которые синтезируются организмом-донором.
Сам КОВИД-19 нуждается в S-белках для заражения клеток. Их внешняя поверхность практически аналогична знакомым клеткам молекулам. Благодаря этому вредные микробы беспрепятственно соединяются с соответствующими рецепторами на мембранах, и проникают внутрь.
СОЭ при ковиде
СОЭ (скорость оседания эритроцитов) является еще одним показателем острого воспаления. При правильном лечении СОЭ снижается на 14-28 сутки, а СРБ – на 6-10 день. Поэтому СРБ является более информативным анализом.
Пол пациента оказывает влияние на результаты СОЭ. У мужчин показатель СОЭ ниже, чем у женщин. Также на результаты СОЭ может влиять время суток. На значениях СРБ это никак не отражается. По этой причине для оценки воспалительного процесса анализ на ц-белок также является более оправданным.
Дополнительное обследование крови
Иногда больной направляется на биохимический анализ крови. Исследование проводится, если у пациента имеется респираторная симптоматика. Задача анализа – оценить функционирование и степень поражения сердца, почек и печени. Это нужно, чтобы определить тяжесть течения болезни, и подобрать подходящее лечение.
Обязательно определяется концентрация мочевины и креатинина. Это позволяет дать оценку работоспособности почек. При присоединении бактериальной флоры в биохимическом анализе крови поднимается уровень прокальцитонина и ц-белка.
Когда нужно делать общий анализ крови
Общий анализ крови нужно сдавать на 3 день после появления симптомов коронавирусной инфекции. При этом нужно обратить внимание на количество лейкоцитов: оно должно быть ниже 4.
На заметку! Также следует обратить внимание на моноциты. Они идут в процентном количестве. В норме этот показатель должен быть до 9%. Если он повышается до 12-15%, это свидетельствует о развитии коронавирусной инфекции.
Как меняется анализ крови при COVID-19
При коронавирусе общий анализ крови меняется. В первую очередь изменения происходят в случае цитокинового шторма. Это очень опасное состояние, при котором наблюдается резкое ухудшение общего состояния. Часто цитокиновый шторм становится причиной смерти тех пациентов, у которых заболевание протекало в легкой форме.
На фоне роста гормона крови прокальцитонина часто наблюдается присоединение бактериальной инфекции. Рост натрийуретического пептида происходит при нарушении работы сердца.
Советы врачей при повышенном уровне белка
Повышенный с-реактивный белок – доминирующий белок, который активирует иммунную систему. Это происходит, когда в тканях, органах и системах появляются какие-либо повреждения. При проникновении инфекции в организм концентрация СРБ может вырасти в несколько десятков раз. При вирусной атаке этот показатель может повыситься до 100 мг/л и более. Лечение в этом случае направлено на устранение первопричины, повлекшей за собой повышение белка в крови. В данном случае это коронавирус. Ничего другого предпринимать не нужно: это бесполезно и совершенно бессмысленно.
Отзывы переболевших ковидом с повышенным СРБ
Перенесла ковид месяц назад. СОЭ было 3 числа (в инвитро 7), 8 числа уже 44. На этом фоне развились панические атаки, и с тех пор я не могу нормально спать. Врач выписал фенибут и мексидол. Во втором анализе гемоглобин был чуть ниже. Остальные показатели были в норме. Очень сильно переживала, потом сдала анализ крови на железо и ферритин. Сейчас сижу и жду результата, переживать меньше не стала.
Олеся, 57лет
У меня подтвержденный коронавирус. В данный момент я еще болею, хотя пролечился и продолжаю лечиться. У меня постоянная температура 37 и 2, 37 и 3. Сдал общий анализ крови, биохимию, С реактивный белок и т.д. в платной лаборатории. У меня все в норме, как говорят врачи «придраться не к чему». Но мне от этого не легче.
Максим, 43 года
У меня срб 25 из 6, соэ 9 из 10, болят суставы и мышцы. Сделал тест на ковид, положил положительный результат. Теперь, чувствую, буду очень долго лечиться и восстанавливаться.
Камиль, 50 лет
Перенесла ковидную пневмонию. Повторно сдала общий анализ крови: СОЭ 61, а с-реактивный белок – 20. После перенесенного заболевания прошло 10 дней. Чувствую себя хорошо, но температура еще повышена. Врач сказал, что у меня, как ни странно, все хорошо, и сейчас я нахожусь в периоде восстановления.
Евгения, 38 лет
У меня по тесту коронавирус,но из симптомов только насморк и заложенность носа. Моноциты 2,СОЭ 8,лейкоциты 6.3,температура 37.2. Врач сказал, что мне “повезло”, потому что у меня легкая форма, но мне от этого не легче.
Александра, 47 лет
У меня СОЭ 77, а с-реактивный белок – 26. Тест на корону отрицательный, но обоняние пропало частично, а температура 37.2. Самочувствие хорошее. Рентген легких без очагов и патологий. УЗИ органов бр.полости, малого таза, щитовидки – все нормально. Биохимия показала антитела хеликобактер 4.8. Есть боль в правом подреберье, появилась вместе с потерей обоняния. Врач назначил лечение хеликобактер. Короче, думаю, что нужно проходить обследование в другой клинике.
Мария, 39 лет
У меня диагностировали корону еще в октябре, переболел очень тяжело. С-реактивный белок показывал 30, а сейчас он снизился почти до нормы. Врач говорит, что восстанавливаться буду до весны, и весной нужно будет снова сдать этот анализ.
Андрей, 51 год
Сначала у меня сильно поднялась температура, потом появились все типичные признаки коронавируса. Сдала тест, результат был положительный. Показатель ц-белка при этом зашкаливал за 30. Пролечилась, сейчас чувствую себя лучше, и белок тоже в норме.
Алина, 34 года
Заключение
СРБ показывает степень воспаления, и в целом – наличие воспалительного процесса в организме. Норма данного показателя – от 0 до 5 мг/1 л. СРБ может быть повышен в случае развития острого воспалительного заболевания, а при COVID-19 этот показатель увеличивается резко. В среднем СРБ может “жить” около 6 часов. Когда состояние пациента улучшается, его концентрация резко снижается. При адекватном лечении СРБ уменьшается уже на 2 сутки.
7 комментариев к “С-реактивный белок при коронавирусе”
Здравствуйте, маме 70 лет, лежит в больнице 4 день, сильная слабость, потемнение в глазах, тошнота, получает лечение, поражение лёгких от 25% до 40%, на кислородной маске периодически, сатурацию повысили до 96%, србелок 4, температура сейчас в норме, давление тоже, состояние оценивается как средней тяжести, по самочувствию со дня поступления ей не лучше и не хуже. Врач с первого дня говорит об уколе актемры, что возможно понадобится делать, говорит, но не делает, нам не очень понятна ситуация, если надо почему не делает, и надо ли его делать вообще в ее ситуации?
Доброго времени суток. Мама (60 лет) лежит в больнице с поражением легких по 65% левое и правое. Сатурация 96. Температура в норме. Чувствует себя намного лучше чем до госпитализации (лежит почти три недели). Последние три дня резко подскакивает CRP. Первый день 64.9, второй 119.7 и сегодня 185.1. Общее состояние не изменилось, температура и сатурация в норме. Сегодня поменяли антибиотики. Что может быть?
Практический опыт ведения пациентов с новой коронавирусной инфекцией COVID-19 в стационаре (предварительные итоги и рекомендации)
Публикация посвящена рекомендациям, основанным на личном опыте авторов, по диагностике и лечению новой коронавирусной инфекции COVID-19 и ее осложнений. Наиболее важные рекомендации касаются вопросов правильного понимания поражений легких при COVID-19 c т
Abstract. The publication is dedicated to the guidelines based on the authors’ personal experience on diagnostics and treatment of the novel coronavirus infection COVID-19, and its complications. The most important recommendations are related to the issues of correct understanding of lung lesions under COVID-19 from the perspective of practicing physicians, and challenging questions of using antibacterial therapy were analyzed. It is very important to analyze if it is necessary to define two biomarkers of inflammatory response – S-reactive protein and procalcitonin. Internal data on the result of using systemic gluco-corticosteroids under COVID-19 were presented, and the recommendations on their use were given. It is highlighted that, in respect of defining lung lesion under COVID-19, it is worth noticing that, in our opinion, the term of pneumonia absolutely does not reflect morphology and clinical-radiological signs of the pathological process which is observed in viral lung lesion under COVID-19. The term viral lung lesion (viral pneumonitis or interstitiopathy) is more correct, which should be reflected in the diagnosis. This fact has high practical importance, as the term “pneumonia” often makes doctors erroneously prescribe antibacterial therapy when there are no objective signs of bacterial infection addition. On the contrary, the above terms (viral lung lesion, viral pneumonitis or interstitiopathy) will encourage a practicing physician to assess the situation correctly, including prescription, if there are indications, of anti-inflammatory therapy.
Резюме. Публикация посвящена рекомендациям, основанным на личном опыте авторов, по диагностике и лечению новой коронавирусной инфекции COVID-19 и ее осложнений. Наиболее важные рекомендации касаются вопросов правильного понимания поражений легких при COVID-19 c с точки зрения практических специалистов, разобраны непростые вопросы применения антибактериальной терапии. Важное значение уделено анализу необходимости определения двух биомаркеров воспалительного ответа – С-реактивный белок и прокальцитонин. Представлены собственные данные о результатах применения системных глюкортикостероидов при COVID-19 и сделаны рекомендации по их применению.
Отмечено, что в отношении определения поражения легких при COVID-19, стоит отметить, что, на наш взгляд термин «пневмония» совершенно не отражает морфологию, клинико-рентгенологические признаки патологического процесса, наблюдающегося при вирусном поражении легких COVID-19. Более правильным является термин – вирусное поражение легких (вирусный пневмонит или интерстициопатия), что и должно быть отражено в диагнозе. Данный факт имеет важное практическое значение, так как термин «пневмония» нередко заставляет врачей ошибочно назначать антимикробную терапию при отсутствии объективных признаков присоединения бактериальной инфекции. Напротив, вышеозначенные термины (вирусное поражение легких, вирусный пневмонит или интерстициопатия) сподвигнут практического врача к правильной оценке ситуации, в том числе к назначению, при наличии показаний, противовоспалительной терапии.
Вспышка новой коронавирусной инфекции COVID-19 началась в середине декабря 2019 г. в Китае, в городе Ухань, и распространилась на многие города Китая, Юго-Восточной Азии, а также по всему миру [1–4]. В настоящее время количество заболевших в мире достигло более 5 млн человек, а число умерших превысило 300 тыс.
Основным источником коронавирусной инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания [1–4]. Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные COVID-19. Инкубационный период — от 2 до 14 суток.
Из клинических проявлений наиболее часто регистрируются потеря обоняния (более 50%), кашель (50%), головные боли (8%), кровохарканье (5%), диарея (3%), тошнота, рвота, сердцебиение [5–7]. Данные симптомы в дебюте инфекции могут наблюдаться при отсутствии повышенной температуры тела. Одышка, как правило, бывает на 6–8 сутки от момента заражения. Гипоксемия (снижение SpO2 менее 88%) возникает более чем у 30% пациентов. Средний возраст больных в провинции Ухань составлял около 41 года, наиболее тяжелые формы развивались у пациентов пожилого возраста (60 и более лет) и страдающих коморбидной патологией [5]. В России подавляющее число заболевших — лица младше 65 лет. Наиболее часто у больных COVID-19 были отмечены следующие сопутствующие заболевания: сахарный диабет — 20%, артериальная гипертензия — 15% и другие сердечно-сосудистые заболевания — 15%. Легкое течение COVID-19 наблюдается у 80% больных, среднетяжелое течение — у 15% (поражение респираторных отделов легких). Крайне тяжелое течение — у 5% (острый респираторный дистресс-синдром (ОРДС), острая дыхательная недостаточность (ОДН), септический шок, синдром полиорганной недостаточности) [1–3, 5–8].
Наиболее тяжело коронавирусная инфекция протекает у пациентов с ожирением, сахарным диабетом, артериальной гипертензией.
В нашем предварительном ретроспективном анализе, включавшем 103 пациента с COVID-19, больные с ожирением (индекс массы тела более 30) составили 49,5%, сахарным диабетом — 11,65%, артериальной гипертензией — 31%.
Относительно определения поражения легких при COVID-19 стоит отметить, что, на наш взгляд, термин «пневмония» совершенно не отражает морфологию и клинико-рентгенологические признаки патологического процесса, наблюдающегося при вирусном поражении легких COVID-19. Более правильным считаем термин «вирусное поражение легких» (вирусный пневмонит, или интерстициопатия), что и должно быть отражено в диагнозе. Данный факт имеет важное практическое значение, так как термин «пневмония» нередко заставляет врачей ошибочно назначать антимикробную терапию при отсутствии объективных признаков присоединения бактериальной инфекции. Напротив, вышеозначенные термины (вирусное поражение легких, вирусный пневмонит или интерстициопатия) сподвигнут практического врача к правильной оценке ситуации, в том числе к назначению (при наличии показаний) противовоспалительной терапии (глюкокортикостероиды (ГКС) и др.) [9].
В числе биологических маркеров COVID-19 фигурирует лейкопения — 33,7%, лимфопения — 82,1%, тромбоцитопения — 36,2%, повышение лактатдегидрогеназы (ЛДГ) более 250 U/л — 41,5%, высокие концентрации D-димера, ферритина [6–7].
Вне всякого сомнения С-реактивный белок (СРБ) является основным лабораторным маркером активности процесса — системного воспаления, инициированного коронавирусной инфекцией. Его повышение коррелирует с тяжестью течения заболевания и, по нашим предварительным данным, с высоким уровнем D-димера.
Повышение уровня СРБ наряду с другими критериями служит основанием для привлечения противовоспалительной терапии (тоцилизумаб, ГКС), но не является критерием для назначения антимикробной терапии.
Напротив, прокальцитонин (ПКТ) при коронавирусной инфекции с поражением респираторных отделов легких находится в пределах референсных значений [7]. Повышение ПКТ свидетельствует о присоединении бактериальной инфекции и коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при бактериальных осложнениях.
По нашим предварительным данным, включавшим 103 пациента с новой коронавирусной инфекцией COVID-19, уровень СРБ при поступлении в стационар составил в среднем 84,7 ± 51,1 мг/л, причем наблюдалась корреляционная зависимость с высоким уровнем D-димера. При этом уровень ПКТ у всех поступивших в стационар c поражением легких COVID-19 вне зависимости от объема поражения легочной ткани (от 25% и более 75%) на первоначальном этапе составил менее 0,5 нг/мл. Таким образом, у всех пациентов, поступивших в стационар, отсутствовали объективные критерии для назначения антимикробной терапии.
Поэтому при ведении пациента с COVID-19 крайне важно мониторировать оба показателя — СРБ и ПКТ.
Лечение пациентов с COVID-19
В настоящее время этиотропного лечения с доказанной клинической эффективностью при коронавирусной инфекции COVID-19 не существует.
На основании анализа литературных данных в ряде документов рекомендованы к применению несколько препаратов. К ним относятся хлорохин, гидроксихлорохин, лопинавир + ритонавир, азитромицин (в комбинации с гидроксихлорохином), препараты интерферонов [1–3, 8]. Отмечается, что наиболее перспективна для лечения COVID-19 группа противомалярийных средств — хлорохин, гидроксихлорохин, мефлохин [1]. Считается, что их механизм действия на COVID-19 связан с препятствием проникновению вируса в клетку и его репликации [2–3, 8, 10]. На наш взгляд, клинический эффект гидроксихлорохина, который отмечался в ряде исследований [11], в том числе отмеченный нами в собственных клинических наблюдениях, связан не с «противовирусным» действием препарата, а с его противовоспалительными и иммуносупрессивными свойствами.
В этой связи рекомендуемые нами показания к использованию гидроксихлорохина следующие:
1) поражение легких на уровне КТ-1–2 (без признаков дыхательной недостаточности (ДН)) при продолжающейся лихорадке выше 38,0 °С в течение 3–5 дней курсом 4–5 суток (табл. 1);
2) среднетяжелое течение COVID-19 (объем поражения по данным КТ-2–3 без ДН) у пациентов старших возрастных групп и больных с сопутствующей патологией при отсутствии немедленных показаний к проведению противовоспалительной терапии.
Целесообразность назначения других препаратов (лопинавир + ритонавир), на наш взгляд, минимальная, в том числе учитывая нежелательные явления, развивающиеся при их приеме. Возможность их назначения может быть рассмотрена в крайне тяжелых случаях при неэффективности иных средств лечения, включая противовоспалительную терапию тоцилизумабом и ГКС.
Назначение низкомолекулярных гепаринов (НМГ) показано всем госпитализированным пациентам с поражением легких. При недоступности НМГ можно использовать нефракционированный гепарин.
Нами проведен ретроспективный анализ историй болезни 57 пациентов с новой коронавирусной инфекцией, получавших пульс-терапию метилпреднизолоном по 500 мг в сутки в/в в течение 2 последовательных дней (на курс 1 г метилпреднизолона в/в). Из них 63,2% больных с признаками поражения легких более 50% (КТ-3), 33,3% — с поражением легочной ткани на уровне 25–50% (КТ-2) и 3,5% (2 пациента) — с объемом поражения легких более 75% (КТ-4). Уровень СРБ у больных, получавших пульс-терапию метилпреднизолоном, составил 95,6 ± 55,9 мг/л. Уровень ПКТ у всех пациентов составлял менее 0,5 нг/мл (в среднем — 0,085 ± 0,09 нг/мл). У всех больных наблюдалась длительная лихорадка до фебрильных значений, признаки ДН — эпизоды десатурации до 90% и ниже при дыхании атмосферным воздухом.
На фоне проведенной терапии в первые сутки наблюдения у подавляющего числа пациентов (80,7%) нормализовалась температура тела, которая и в дальнейшем оставалась в пределах нормы (в среднем ее нормализация наблюдалась через 1,3 ± 0,5 суток). Уровень СРБ по окончании курса составил в среднем 13,7 ± 16,1 мг/л. Уровень ПКТ у всех больных после курса лечения метилпреднизолоном находился в пределах менее 0,5 нг/мл (0,08 ± 0,06 нг/мл). В обследуемой группе привлечение более высоких уровней респираторной поддержки (перевод в отделение реанимации и интенсивной терапии (ОРИТ)) не потребовалось ни в одном случае. У одного больного (1,75%) с ожирением 3-й ст. в связи с сохраняющейся ДН, требовавшей высокопоточной кислородотерапии, потребовалось дополнительное введение тоцилизумаба на 2-е сутки после терапии метилпреднизолоном. Интересно, что по данным компьютерной томографии, проведенной через 5–7 суток после курса терапии, значимого улучшения у подавляющего числа больных не наблюдалось, кроме того, у ряда пациентов отмечалась отрицательная динамика при значимом улучшении клинического состояния в виде нормализации температуры тела, повышении уровня SpO2 и толерантности к физической нагрузке. Побочных явлений при проведении терапии метилпреднизолоном не было.
Таким образом, наш опыт показывает, что своевременное использование ГКС в режиме пульс-терапии метилпреднизолоном в дозе 500 мг в сутки в течение 2 дней позволяет остановить процесс, «удержать» пациента на самом важном этапе — когда достаточным уровнем респираторной поддержки является оксигенотерапия с потоком 5–10 л/мин. На фоне применения ГКС нормализуется температура тела, снижается уровень СРБ, улучшаются показатели газообмена.
Данный вопрос является весьма важным, так как в большинстве публикаций вопрос о ГКС является дискутабельным. Стоит отметить, что в настоящее время в ряде рекомендаций рассматривается возможность привлечения ГКС к терапии пациентов с коронавирусной инфекцией, однако рекомендуемые дозы составляют 0,5 мг/кг [2]. Также известны рекомендации итальянских врачей, использующих небольшие дозы ГКС в лечении интерстициопатии при COVID-19. Метилпреднизолон присутствует в протоколе Медицинского института Восточной Вирджинии, рекомендовано его применение у пациентов в ОРИТ, используя нагрузочную дозу 40 мг каждые 12 часов в течение не менее 7 дней или до окончания реанимационного периода, а у пациентов с недостаточным ответом — увеличение до 80 мг каждые 12 часов [12]. В последнее время увидели свет китайские рекомендации, где отмечена возможность применения ГКС коротким курсом 3–5 дней в дозе 1–2 мг/кг в сутки [13].
В нашем же ретроспективном исследовании, включавшем 57 пациентов с COVID-19, впервые хороший эффект был получен именно при применении пульс-терапии метилпреднизолоном 500 мг в сутки в/в в течение двух последовательных дней.
С учетом полученных данных, на наш взгляд, целесообразно расширить показания к привлечению упреждающей противовоспалительной терапии.
Возможность противовоспалительной терапии должна быть рассмотрена при сохраняющейся лихорадке выше 38–39 °С в течение 5–7 дней при наличии, как минимум, одного из следующих критериев:
1) появление признаков ДН (падение SpO2 ниже 92% при дыхании атмосферным воздухом и др.);
2) прогрессирующее поражение легких по результатам компьютерной томографии (КТ);
3) повышение уровня СРБ выше 50 мг/л.
Пациентам с длительной лихорадкой и прогрессирующими изменениями в легких на уровне КТ 1–2 без ДН рекомендованы средние дозы ГКС: преднизолон — 90–120 мг и выше или дексаметазон — 12 мг в сутки в течение трех дней.
У больных с длительной лихорадкой и прогрессирующим поражением легких на уровне КТ-3–4 с признаками ДН, уровнем СРБ более 70 мг/л рекомендовано использование более высоких доз ГКС — пульс-терапия метилпреднизолоном по 250–500 мг в сутки в течение 2–3 дней или применение моноклональных антител — тоцилизумаба, сарилумаба (табл. 2).
У пациентов с сохраняющимися массивными изменениями по данным КТ (участки консолидации, ретикулярные изменения) с ДН (эпизоды десатурации ниже 93% при физической нагрузке), требующей длительной оксигенотерапии, возможно применение метилпреднизолона
per os в дозе 0,5 мг/кг в течение 2–3 недель с последующим снижением до полной отмены. По нашим клиническим наблюдениям данный подход также демонстрирует улучшение показателей газообмена, повышение толерантности к физической нагрузке.
Антибактериальная терапия назначается только при наличии убедительных признаков присоединения бактериальной инфекции (повышение ПКТ более 0,5 нг/мл, появление гнойной мокроты) — табл. 3.
В качестве симптоматической терапии использовались жаропонижающие средства по показаниям — парацетамол, у 68,9% больных, по данным нашего исследования, отмечался, как правило, непродуктивный кашель, купировавшийся при использовании противокашлевых препаратов (преноксдиазин, Ренгалин, бутамират). В данном контексте стоит отметить, что в ряде случаев при коронавирусной инфекции кашель может быть причиной жизнеугрожающих осложнений, в двух наблюдениях у пациентов с надсадным кашлем развился спонтанный пневмоторакс, потребовавший дренирования плевральной полости.
Алгоритм действий врача при приеме пациента с COVID-19:
При ведении больного необходимо обращать внимание на выраженность гастроинтестинального синдрома (диарея, рвота), проводить мониторинг электролитов и принимать меры по коррекции водно-электролитных нарушений (Регидрон и др.).
При прогрессировании заболевания (см. критерии) важно начать упреждающую терапию блокаторами ИЛ-6 — тоцилизумаб, сарилумаб или ГКС.
Необходимость противовоспалительной терапии (ГКС) должна быть рассмотрена при сохраняющейся лихорадке выше 38–39 °С в течение 5–7 дней при наличии как минимум одного из следующих критериев:
1) появление признаков ДН (падение SpO2 ниже 92% при дыхании атмосферным воздухом и др.);
2) массивное (прогрессирующее) поражение легких по результатам КТ (поражение более 3 сегментов в каждом легком, субтотальное поражение одного легкого, значимое прогрессирование — более 50% объема легочной ткани);
3) повышение уровня СРБ выше 50 мг/л.
Противопоказания к назначению ингибиторов рецепторов ИЛ-6: сепсис, нейтропения менее 0,5 × 109 /л, тромбоцитопения (менее 50 тыс.), повышение АСТ, АЛТ более 5 норм, сопутствующие заболевания с прогнозируемым неблагоприятным исходом.
При неэффективности (повышение уровня ПКТ), развитии нозокомиальных осложнений выбор режима антимикробной терапии необходимо осуществлять на основании выявления факторов риска, резистентных возбудителей, анализа предшествующей терапии, результатов микробиологической диагностики (пиперациллин/тазобактам, цефепим/сульбактам, меропенем, дорипенем, имипенем/циластатин, цефтолозан/тазобактам, цефтазидим/авибактам, тигециклин, азтреонам, амикацин и др.).
Литература/References
* ФГБУ ГВКГ им. Н. Н. Бурденко, Москва
** НМИЦ ССХ им. А. Н. Бакулева, Москва
Практический опыт ведения пациентов с новой коронавирусной инфекцией COVID-19 в стационаре (предварительные итоги и рекомендации)/ А. А. Зайцев, С. А. Чернов, Е. В. Крюков, Е. З. Голухова, М. М. Рыбка
Для цитирования: Лечащий врач № 6/2020; Номера страниц в выпуске: 74-79
Теги: коронавирус, поражение легких, интерстициопатия, воспаление


_575x.gif)
_575x.gif)
_575x.gif)