цитология и биопсия шейки матки в чем разница
Биопсия
Биопсия это получение образца ткани из патологического очага с целью последующего изучения при помощи микроскопии и обработки различными химическими веществами.
Зачем проводится биопсия
Современные методы медицинской визуализации, такие как УЗИ, кольпоскопия, МРТ и КТ не могут в полной мере дать ответ о структуре того или иного подозрительного очага в теле человека. Все возможности современных методов диагностики ограничиваются описанием формы, размеров, консистенции, локализации, кровоснабжения и других важных параметров. Специалист высокого уровня, используя данные этих параметров вполне может заподозрить определенное патологическое состояние и даже поставить верный диагноз. Но даже самый опытный специалист не в состоянии описать клеточный состав описываемой патологии. Биопсия служит для диагностики клеточного строения тканей, извлеченных из патологического очага. Иногда только благодаря биопсии можно установить правильный диагноз.
Как проводится биопсия
Другая методика забора – аспирация (отсасывание) эндометрия из полости матки. Процедура является альтернативой диагностическому выскабливанию. При диагностическом выскабливании осуществляется расширение канала шейки матки и забор материала ведется кюреткой – инструментом похожим на петлю с острым краем. Безусловно, такая процедура проводится под общим наркозом и является достаточно длительной, а клетки, получаемые в результате, часто повреждены. При аспирационной биопсии используются специальные насадки, которые вводятся в полость матки без расширения цервикального канала. Процедура не требует наркоза и довольно проста. При аспирации содержимое полости матки набирают в шприц.
Чем отличается биопсия от цитологии
Цитологическое исследование, или цитология, также является методикой визуализации клеток при помощи микроскопа. При цитологическом исследовании материал представляет собой поверхностный соскоб клеток с шейки матки и из цервикального канал. При этом методе исследования невозможно определить глубину распространения патологического процесса. Например при подозрении на дисплазию необходимо выполнять биопсию, а не цитологическое исследование. Цитологическое исследование может быть неинформативным, если при заборе материала не были захвачены глубокие слои.
Прежде всего биопсию необходимо делать при подозрении на дисплазию шейки матки. При этом во время кольпоскопии лишь отмечаются измененные подозрительные зоны. Чтобы дать заключение и определиться с тактикой лечения необходимо проведение биопсии.
Биопсия шейки выполняется при исследовании полипов шейки матки. Полип шейки матки как правило доброкачественное образование, которое потенциально способно к озлокачествлению. Биопсия полипа может выполняться и после его удаления.
При любых кровотечениях из матки возникает необходимость в проведении биопсии. Маточное кровотечение часто является симптомом гиперплазии эндометрия или рака матки. Поэтому для определения тактики лечения необходимо выполнить исследование тканей из полости матки. Биопсия матки также осуществляется после операций, когда материалом служат удаленные участки органа.
Иногда необходимо проводить биопсию у беременных женщин. Показанием для проведении биопсии является высокий риск развития врожденных аномалий плода. Прежде всего это различные виды анэуплоидий. Для диагностики под контролем УЗИ совершается забор кусочков ворсин хориона или делается амниоцентез – прокол плодного яйца и отсасывание небольшого количества околоплодных вод.
Проведение биопсии в практике уролога
Самым частым показанием для проведения биопсии в урологической практике является биопсия предстательной железы при подозрении на рак простаты. Современная методика диагностики рака предстательной железы основана на применении пальцевого ректального обследования простаты, определения уровня ПСА(простатоспецифического антигена) и на выполнении ТРУЗИ (трансректального узи предстательной железы). В последнее время очень большой вклад в диагностику рака предстательной железы вносит применение эластографии. Все же, даже несмотря на высокую диагностическую ценность комплекса этих методов, остается необходимость в проведении биопсии предстательной железы. Существуют формы рака предстательной железы, которые невозможно увидеть при проведении трансректального ультразвукового исследования. В этих случаях, когда уровень ПСА высок и есть признаки, полученные при пальцевом исследовании, показано проведение биопсии. Если при узи предстательной железы выявляются подозрительные участки, проведение биопсии может быть необходимо даже если уровень ПСА лежит в пределах нормы.
Достаточно часто в урологической практике осуществляют биопсию яичка. Биопсия яичка осуществляется для диагностики причин бесплодия. В частности при азооспермии, когда в сперме отуствуют сперматозоиды. В результате проведения биопсии яичка становится ясно, на каком уровне локализовано поражение и можно строить тактику лечения мужского бесплодия.
Могут ли быть ошибки при проведении биопсии
К сожалению, как и везде, при проведении биопсии могут возникать ошибки. Для того, чтобы их минимизировать биопсию берут по определенным правилам. Также очень много значит опыт врача, который делает заключение при исследовании материала.
в акушерстве и гинекологи мы работаем по таким направлениям как:
Лечим такие проблемы:
Цитологическое исследование и его значение в онкологии
Что такое цитологическое исследование
Цитологическое исследование — одно из самых востребованных в онкологии. С его помощью врач оценивает состояние клеточных элементов и делает заключение о злокачественной или доброкачественной природе новообразования. Изучаются особенности строения клеток, клеточный состав органов, тканей, жидкостей организма человека. Цитологическое исследование применяется при диагностике предраковых заболеваний и злокачественных новообразований различных органов: шейки и тела матки, молочной железы, щитовидной железы, легких, кожи, мягких тканей и костей, желудочно-кишечного тракта, лимфатических узлов и др. Для цитологического исследования берут мазки свода влагалища и шейки матки, мокроту, мочу, экссудаты из полостей и т.д.
Когда назначается цитологическое исследование?
В большинстве случаев врачи – терапевты, гинекологи, онкологи и другие специалисты — прибегают к цитологической диагностике при подозрении на опухолевое заболевание.
Цитологический метод применяется для исследования новообразований в различных органах – кожа, молочная железа, лёгкие, средостение, печень, почки, забрюшинные образования, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, слюнные железы, мягкие ткани, кости и др.
Наибольшее распространение цитологические исследования получили в области гинекологии. Это доступный и быстрый метод скрининга, доказавший свою эффективность в диагностике предраковых заболеваний и раннего рака шейка матки.
Нередки случаи, когда цитологическое исследование помогало обнаружить рак желудка, легкого, мочевого пузыря и др. на самых ранних стадиях, когда рентгенологические и эндоскопические исследования не выявили изменений.
В период лечения опухолевого заболевания необходимо постоянно контролировать эффективность проводимой терапии. Для этого необходимы быстрые и эффективные методы диагностики. Цитологическое исследование в этих случаях позволяет оперативно получить ответы на большинство возникающих у врачей вопросов по поводу течения болезни. Цитологическое исследование широко используется также и после окончания специализированного (хирургического, химиотерапевтического или лучевого) лечения для контроля течения заболевания и раннего выявления возможного рецидива или прогрессирования опухоли (исследование лимфатических узлов, плеврального экссудата и т.д.).
Основные области применения цитологических исследований в онкологии:
В чем отличие цитологии от гистологического исследования?
Отличие цитологического исследования от гистологического, в первую очередь, заключается в том, что изучаются именно клетки, а не срезы тканей. Для гистологического исследования требуется либо операционный материал, либо забор материала методом трепан-биопсии. Для цитологического же исследования достаточно мазка со слизистой оболочки, соскоба с поверхности опухоли или материала, полученного тонкой иглой.
Подготовка гистологического препарата требует больше усилий и времени, нежели подготовка для цитологического анализа.
Как выполняется цитологическое исследование?
Для анализа используют различный биоматериал.
Эксфолиативный материал, то есть полученный методом «слущивания»:
Пункционный материал:
Операционный материал:
Эндоскопический материал:
Цитологическое исследование — наиболее щадящий метод диагностики. Обычно забор материала для анализа протекает безболезненно, в амбулаторных условиях, без травматического воздействия на органы и ткани.
Взятый для анализа клеточный материал в цитологической лаборатории переносят на предметные стекла, окрашивают и исследуют под микроскопом.
Цитоморфолог использует в своей работе совокупность признаков атипии клетки, критически оценивая их наличие и степень выраженности. Результат анализа напрямую зависит от профессионализма специалиста, проводящего исследование: как в части подготовки материала, так и в части его исследования под микроскопом.
На поверхности опухолевых клеток есть особые белки – антигены. Причем, каждая опухоль экспрессирует свой собственный набор антигенов. При необходимости с помощью специальных реактивов для иммуноцитохимического исследования врач-цитолог может не только установить наличие злокачественно трансформированных клеток в исследуемом образце, но и определить гистотип опухоли, ее органную принадлежность, факторы прогноза и чувствительность к лечению.
Достоинства цитологического метода:
Обычно для проведения исследования требуется несколько часов. Интраоперационное цитологическое исследование может быть выполнено в течение 10 минут.
За счет его безвредности, цитологический метод незаменим для оценки динамики морфологических изменений в клетках опухоли во время лечения, для определения терапевтического эффекта проводимого лечения. Для таких пациентов он имеет несомненные преимущества перед другими, более инвазивными методами исследования.
Методы цитологических исследований постоянно совершенствуются. Развитие эндоскопической техники позволяет целенаправленно получать материал для исследования из внутренних органов, ранее недоступных для морфологического анализа без оперативного вмешательства.
Таким образом, цитологическое исследование, благодаря сочетанию высокой информативности, безвредности для пациента и скорости проведения, при отсутствии травматизации тканей, имеет огромное значение в онкологии.
Авторская публикация:
Михетько Андрей Александрович
заведующий лабораторией цитологии НМИЦ онкологии им.Н.Н. Петрова,
врач клинической лабораторной диагностики (цитолог) высшей квалификационной категории, кандидат медицинских наук.
Чем отличается биопсия от цитологии?
Биопсия предусматривает собой процедуру, при которой проводят забор биологического материала и его дальнейшее исследование – гистологическое или же цитологическое. Биопсия представляет собой дополнительную процедуру диагностики и позволит точно поставить диагноз, опровергая или подтверждая предварительные прогнозы.
Зачем проводят биопсию.
Сегодня методы визуализации – УЗИ или же КТ, МРТ не дают в полной мере картину строения органов и систем, консистенцию их структур и клеток. В этом случае биопсия и ее результаты позволят диагностировать отклонение в форме и размере, консистенции пораженных систем. При трактовке полученных результатов исследования биопаа специалист может судить о наличии или отсутствии патологии, поставить точный диагноз и назначить эффективный курс лечения. Как отмечают сами врачи – именно биопсия позволит поставить точный диагноз.
Цитология – что это такое.
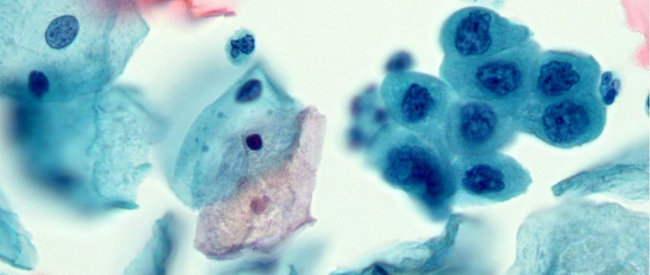
В процессе цитологического исследования исследуют не так саму ткань, а именно клетки забранного при помощи биопсии биологического материала с поверхности самого новообразования. Представленный метод диагностики помогает точно установить характер самой опухоли – злокачественный либо доброкачественный, раковое воспаление или же врач имеет дело с предраковым состоянием.
При проведении цитологического исследования – клетки биопата обрабатывают и помещают на предметное стекло и изучают под микроскопом. Как отмечалось ранее – предметом исследований есть клетки органов и систем. А вот получить их можно несколькими путями:
Главное правильно провести предварительную подготовку биоматериала – в этом случае важна квалификация и опыт врача, который будет проводить исследование и в будущем расшифровывать результаты гистологии. Как видим, отличие состоит в том, что биопсия это способ забора биопата, а цитология – метод его исследования.
Направление
Гинекология
Власов Роман Сергеевич
Гладкова Ольга Викторовна
Новоселова Анна Александровна
Жидкостная цитология или традиционная?
Когда и кому нужны такие скрининги?
Согласно современным клиническим рекомендациями, скрининг рака шейки матки с проведением цитологического исследования рекомендован всем женщинам с 21 года. Вообще его рекомендуют начинать спустя 3 года после первого полового контакта. Так что раннее вступление в интимную жизнь – основание для раннего начала профилактических гинекологических осмотров. В первые 2 года скрининг на рак шейки матки проводят ежегодно. В последующем, при отрицательных результатах повторных цитологических исследований, профилактические осмотры становятся более редкими и проводятся 1 раз в 2-3 года. После 65 лет частота скрининговых исследований определяется индивидуально. Поводом для проведения жидкостной цитологии является наличие у женщины фоновых и предраковых заболеваний шейки матки (эрозия шейки матки, изменения шейки матки, выявленные при осмотре, атипическая кольпоскопическая картина-исследование шейки матки под увеличением, наличие вируса папилломы человека высокого канцерогенного риска-(12 видов), тк доказана связь между наличием вируса и развитием рака шейки матки, предраковые изменения по традиционной онкоцитограмме) При этом пациентку относят к группе высокого риска по развитию рака, а цитологическое исследование гинекологических мазков проводят ей ежегодно. Дополнительные скрининговые мероприятия осуществляют в период подготовки женщины к зачатию.
Как подготовиться к исследованию.
Подготовка к жидкостной цитологии шейки матки начинается за 2-3 дня до теста и включает: половой покой 2-3 дня, отказ от спринцеваний, прекращение использования любых средств для вагинального введения.
Когда лучше делать скрининг?
Цитологическое исследование не проводят во время менструации, за 5 дней до нее и 5 дней после. Предпочтение отдается первой половине менструального цикла, хотя эта рекомендация не является строгой.Если пациентке была проведена кольпоскопия, цитологическое исследование допустимо не ранее чем через 24 часа после нее. А в случае биопсии шейки матки – лишь по истечении 3 недель. Методика проведения и преимущества: автоматизированная подготовка цитопрепарата. Включает вакуумную фильтрацию порции суспензии из пробирки, центрифугирование, нанесение полученного клеточного осадка равномерным слоем на стекло-слайд, окраску по методу Папаниколау с использованием влажной фиксации. Микроскопия цитопрепарата. ПАП-тест на основе жидкостной цитологии осуществляется по тем же принципам, что и в случае традиционной методики. Но при этом учитываются особенности окраски, положения и размеров клеток после влажной фиксации цитопрепарата. При традиционном онкоцитологическом исследовании информативность зависит от многих факторов- человеческого (глаз врача может просто «замыливаться», качества и адекватность забора материала и приготовления препарата в лаборатории. Расшифровка результатов анализа производится только гинекологом или онкологом. Ответ из лаборатории может быть получен через 5-10 дней после забора материала. Но нередко этот срок удлиняется до 2-3 недель. При необходимости проводят экспресс-исследование, в этом случае врач узнает результат уже в течение первых 24 часов.
А что после исследования?
Период восстановления после жидкостной цитологии принципиально не отличается от такового при взятии обычного мазка на онкоцитологию или биопсии шейки матки. В течение 1,5 недель рекомендуется выдерживать половой покой, отказаться от использования вагинальных тампонов и спринцеваний. В первые дни после теста допустимы необильные кровянистые выделения из влагалища, поэтому женщине желательно пользоваться гигиеническими прокладками. Повышение температуры тела, продолжительные или обильные кровянистые выделения, боли внизу живота – тревожный признак. Появление таких симптомов требует скорейшего обращения к врачу.
Чем отличается жидкостная цитология от обычной?
К ключевым различиям этих скрининговых методик относят: при обычном цитологическом исследовании образцы тканей забирают прицельно, участки для исследования выбирается врачом на основании визуальных изменений слизистой оболочки. В случае жидкостной методики материал у любой женщины получают со всей окружности шейки матки. Это существенно снижает вероятность, что какой-либо измененный участок будет пропущен. При проведении обычной цитологии биоматериал перед отправкой высушивают на стекле в условиях комнатной температуры. А при жидкостной цитологии его помещают в особую пробирку (флакон) со специальной стабилизирующей средой, что продлевает допустимый срок транспортировки и хранения полученного образца. Помещенный в пробирку биоматериал пригоден для исследования в течение нескольких месяцев и не требует создания особых условий. При традиционной методике не проводится фильтрация. Поэтому при наличии в мазке воспалительных элементов, большого количества слизи и других примесей результат цитологического исследования оказывается недостаточно достоверным и обычно требует повторного проведения ПАП-теста после лечения. Этого недостатка лишена жидкостная методика.При традиционной методике далеко не весь объем полученной ткани попадает на стекло и подвергается последующему исследованию. Жидкостная цитология проводиться автоматизированным методом. При традиционной онкоцитологии до 35-40% клеток остается на инструменте и перчатках врача. Это создает вероятность, что имеющиеся озлокачествляющиеся ткани останутся не диагностированными. При жидкостной методике такой потери биоматериала не происходит! Это обеспечивается помещением цитощетки в стабилизирующую и суспензирующую среду, последующим автоматизированным центрифугированием образца и формированием специального цитопрепарата со стандартизированным ровным слоем клеток на стекле-слайде. При традиционном взятии мазка на онкоцитологию клетки на предметном стекле располагаются обычно в несколько слоев, накладываясь друг на друга и тем самым ухудшая визуализацию. Жидкостная цитология лишена этого недостатка, получаемый цитопрепарат является монослойным. Возможность проведения повторного анализа того же биоматериала или других исследований при использовании жидкостной цитологии. Ведь суспензия в пробирке не теряет своих свойств в течение нескольких месяцев, а ее объема достаточно для получения нескольких цитопрепаратов. При традиционной методике исследуемые ткани ничем не защищены, и имеется высокий риск их повреждения при хранении. В целом жидкостная цитология с использованием автоматического скрининга является существенно более информативной методикой по сравнению с традиционным забором мазков с шейки матки на онкоцитологию. И основное ее достоинство – малый процент ложноотрицательных результатов онкогинекологического скрининга, что обеспечивается прогрессивными технологическими особенностями теста при строгом соблюдении правил забора биоматериала. Диагностические возможности: жидкостной цитологический скрининг направлен на выявление разнообразных клеточных атипий на ранних стадиях, что показывает наличие у женщины предракового состояния или рака шейки матки. Однослойность и однородность цитопрепарата обеспечивают высокую степень визуализации, позволяя врачу-лаборанту достоверно определять характер изменений. Это минимизирует вероятность диагностических ошибок и ложноотрицательных результатов. Наличие суспензии и ее достаточный объем позволяют по показаниям дополнительно проводить другие исследования: анализ на онкомаркеры; любые ПЦР-исследования; ВПЧ-тестирование; иммуноцитохимические исследования с определением маркеров пролиферации. Жидкостная цитология рекомендуется ВОЗ, FDA и мировыми противораковыми сообществами в качестве «золотого стандарта» для ранней диагностики рака шейки матки в виду высокой эффективности метода.
Если врач нашел «эрозию»: часть 2
Поделиться:
К сожалению, несмотря на мое негодование, большинство акушеров-гинекологов в повседневной практике продолжает использовать определение «эрозия шейки матки».
Это не значит, что они плохо учились или чего-то не знают, но проблема в том, что такой диагноз порой вводит пациенток в заблуждение, а объяснять зачастую некогда.
Так что же делать, если сакраментальные слова в ходе осмотра все-таки прозвучали?
— Не могли бы вы посмотреть, нет ли у меня эрозии?
— Конечно. Нам понадобится мазок «на раковые клетки» и кольпоскопия.
— А что, просто посмотреть, как другие врачи смотрят, и просто сказать, есть эрозия или нет, вы не можете?
Не могу. Дело тут не в перфекционизме и не в том, что меня корежит от термина «эрозия». Дело в том, что любое «непонятное красное пятно» на шейке матки требует обязательного проведения цитологии и кольпоскопии. Потому что я точно знаю: самая розовая и гладкая шейка может оказаться больной. Цитологию необходимо брать у всех сексуально активных женщин, достигших 20-летнего возраста (при ранних половых дебютах — раньше), вне зависимости от того, привиделась доктору «эрозия» или нет.
Впрочем, если во время осмотра доктор безапеляционно заявляет: «У вас на шейке эрозия!», это не значит, что пора бежать без оглядки. Скорее всего, доктору просто лень или некогда углубляться. Не важно, что он говорит. Гораздо важнее, что он будет делать дальше.
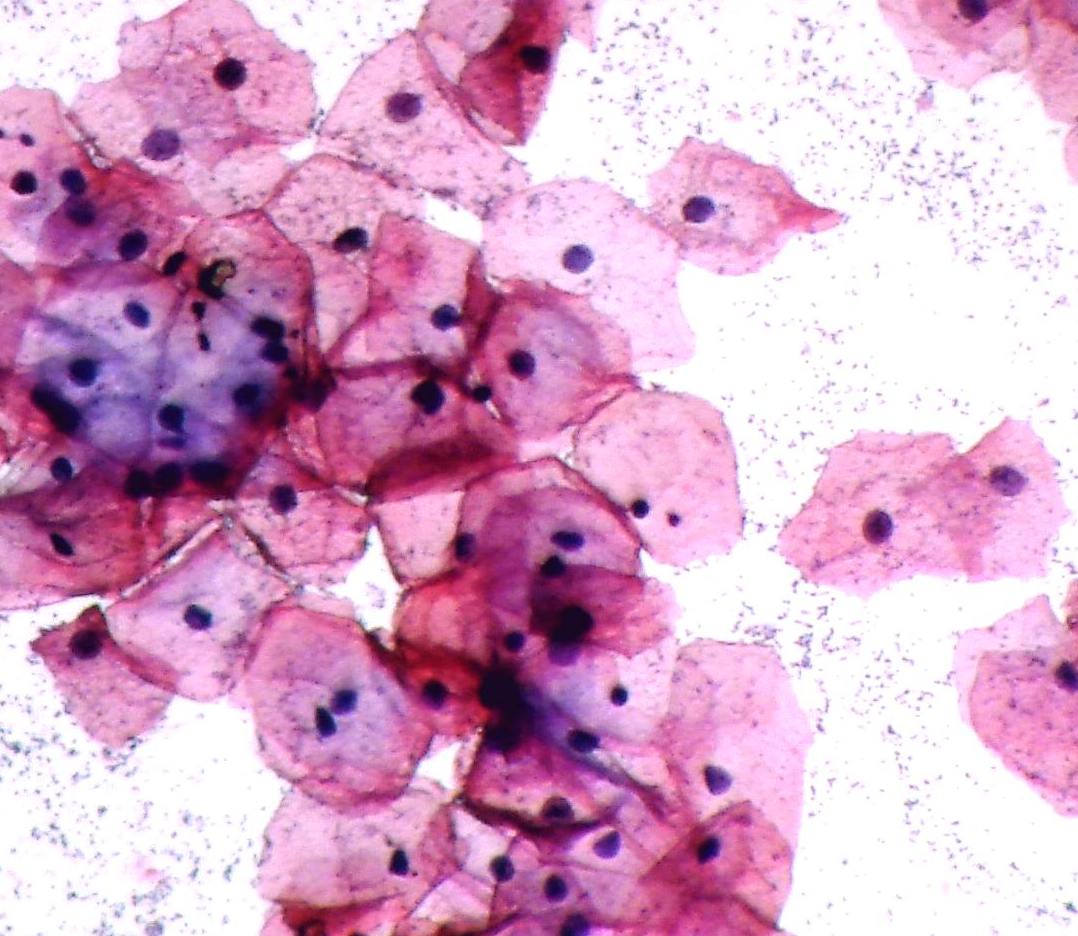
Шаг 1. Врач возьмет «мазок на раковые клетки» — цитологическое исследование
Цитологическое исследование мазков с поверхности шейки и цервикального канала позволяет находить раковые и предраковые изменения на шейке матки задолго до того, как они станут видны невооруженным глазом. Греческий ученый, Георгиос Папаниколау (1883–1963) разработал революционную методику ранней диагностики патологии шейки матки, которую мы используем и по сей день. Еще в 1928 году он опубликовал первые результаты цитологического изучения мазков с шейки матки, которые были приняты весьма скептически. Однако ученый был упорен. В 1943 году он изложил свои наблюдения в монументальном труде «Диагноз рака матки при помощи мазков» (Diagnosis of Uterine Cancer by the Vaginal Smear) и стал родоначальником нового направления медицинской науки.
Недорогое и несложное цитологическое изучение мазков позволило проводить масштабные скрининговые исследования. По какому бы поводу ни пришла женщина к гинекологу, она всегда пришла за цитологическим мазком. Именно ради цитологического мазка «загоняются на кресло» женщины на профосмотрах.
По мнению ВОЗ, массовое проведение цитологического скрининга в масштабах национальных программ среди женщин в возрасте 25–64 лет с интервалом в 5 лет позволяет снизить смертность от рака шейки матки на 84 %.
Шаг 2. Врач выполнит кольпоскопию

«Тот, кто привык изучать шейку матки при 10-кратном увеличении, никогда более не удовлетворится обычным осмотром»
Ганс Гинзельман
В большинстве случаев у молодых женщин красное пятно на шейке окажется эктопией цилиндрического эпителия.
«Эктопия» переводится как «расположенный снаружи». Это то самое нормальное состояние, присущее юношескому типу развития шейки матки. Цилиндрический эпителий расположен на эктоцервиксе и может быть окружен нормальной зоной трансформации. Эктопия — это не болезнь и даже не фактор риска развития болезни. Никакое лечение простой эктопии цилиндрического эпителия не требуется. Исключением будет только очень большой размер эктопии с переходом на своды влагалища и сопутствующий хронический воспалительный процесс, не поддающийся правильному и упорному консервативному лечению.
К моему глубочайшему сожалению, бессмысленный диагноз «эрозия шейки матки» трансформировался в еще более нелепый — «эктопия шейки матки». Шейка матки никуда не торчит и не «расположена снаружи», это — неудачная калька с cervical ectopia (к счастью, большинство думающих клиницистов уже перестраивается и произносит верное «цервикальная эктопия»). И уж совсем невообразимо, когда заключение «эктопия шейки матки» выставляется вообще без кольпоскопического исследования, просто на глаз.

Кольпоскопическое заключение — важнейшая составляющая диагностики. Если кольпоскопист описывает нормальную картину, в большинстве случаев никакой активности не требуется. Аномальные кольпоскопические картины — прямое подозрение на предстадии рака. Здесь требуется внимание и уточняющие действия.
Шаг 3. Врач возьмет биопсию с подозрительных участков
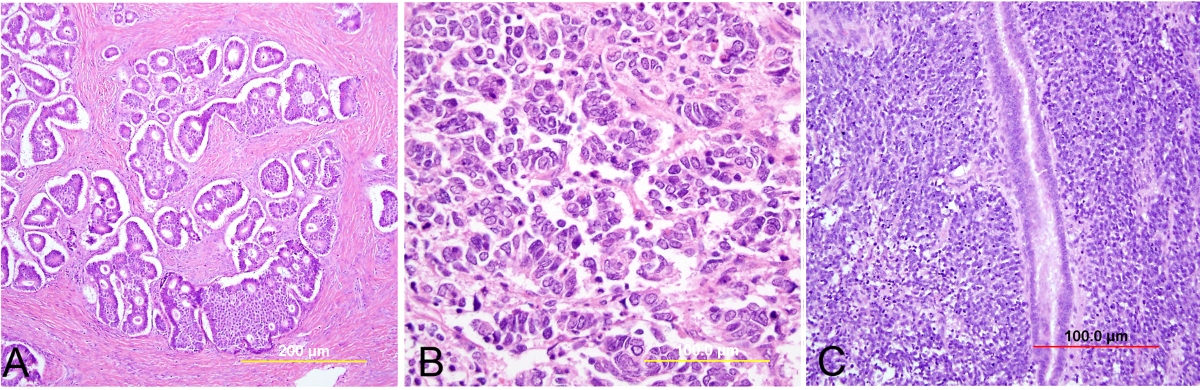
Биопсию шейки матки следует брать со всех подозрительных участков, найденных при кольпоскопии. Кусочек тканей можно отщипнуть с помощью биопсийных щипцов или отсечь петелькой радиоволнового аппарата. Материал отправляют на гистологическое исследование. Кусочки ткани поступают в патологоанатомическую лабораторию, где их обрабатывают, заливают парафином, нарезают на тончайшие полоски и фиксируют на предметных стеклах. Врач-патологоанатом (да, именно тот, который вскрывает трупы) будет внимательно рассматривать стекла под микроскопом, думать, сравнивать, ругать плохо взятый материал, но все-таки даст подробное описание. Именно патологоанатом формулирует окончательное заключение о том, что же такое мы видели в кольпоскоп.
Биопсия шейки матки вполне могла бы стать золотым стандартом диагностики, если бы не пресловутый человеческий фактор. Во-первых, врач может промахнуться, даже если биопсия выполняется под контролем кольпоскопа. Во-вторых, материал может быть взят недостаточно глубоко или с поврежденными краями. В этом случае рассчитывать на точное заключение не приходится, патологоанатом — не волшебник.
Цитология в порядке, заключение кольпоскопии — «эктопия цилиндрического эпителия», биопсия хорошая — можем прижигать!
Увы, подобные истории нередки. Конечно, хочется задать вопрос, откуда брали биопсию, если кольпоскопист не видел подозрительных участков. И что конкретно собрались лечить «прижиганием», если цитология, кольпоскопия и биопсия не нашли патологических изменений. Беспощадная борьба с цервикальными эктопиями под знаменем профилактики рака шейки матки идет в нашей стране более сорока лет. Выросло уже несколько поколений врачей-«прижигателей», уверенных в том, что они делают благое дело.
Медленно и со скрипом приходит осознание — долгие годы мы безжалостно лечили совершенно здоровых женщин. Это было бы не так ужасно, если бы мы при этом не умудрялись пропускать тех, кому действительно требовалась помощь. До сих пор существует заблуждение, что мазки на онкоцитологию следует брать только у тех, у кого есть «эрозия».
К сожалению, безобидно выглядящие розовенькие шейки бывают очень коварными. Не так давно, я делала кольпоскопию 26-летней девушке и пришла к заключению H-SIL (выраженное кольпоскопическое поражение, вероятнее всего это CIN II-III — дисплазия тяжелая или средней тяжести).
— Почему мне об этом раньше никто не говорил? Почему этого никто раньше не видел?
— Вероятно, потому, что вам никто не делал кольпоскопию. Абсолютно любой акушер-гинеколог может это повторить и при последовательной обработке растворами уксусной кислоты и йода увидеть грубый белесый эпителий, мозаику и непрокрашенные йодом участки.
Шаг 4. Врач увидит нестыковки
Бывает так, что результаты обследования не складываются в единую картину. Цитология хорошая, кольпоскопия невнятно-подозрительная, биопсия неинформативная. Тогда для принятия решения потребуется еще один «кирпичик» — результаты ВПЧ-тестирования. Если тест выявит высокоонкогенные ВПЧ (особенно агрессивны ВПЧ-16 и ВПЧ-18), специалист выберет более агрессивную тактику ведения. Если ВПЧ не найден, более верным будет просто продолжать наблюдение.
Шаг 5. Врач поставит диагноз
Используя полный арсенал диагностических возможностей, врач, уверенно разбирающийся в патологии шейки матки, легко перейдет от невнятной «эрозии» к абсолютно конкретному заключению. «Эрозия» может оказаться рубцовой деформацией после родов, эктропионом (послеродовым выворотом), эндометриозом, полипом, кондиломой, лейкоплакией. Для каждого случая существует конкретный алгоритм действий. Как только врач выяснит, с какой «эрозией» он столкнулся на этот раз, он получит ясный и однозначный ответ на вопрос «Что же делать?».