цитологическая картина папиллярной карциномы щитовидной железы что это
Щитовидная железа
Оглавление
1. Папиллярная карцинома щитовидной железы
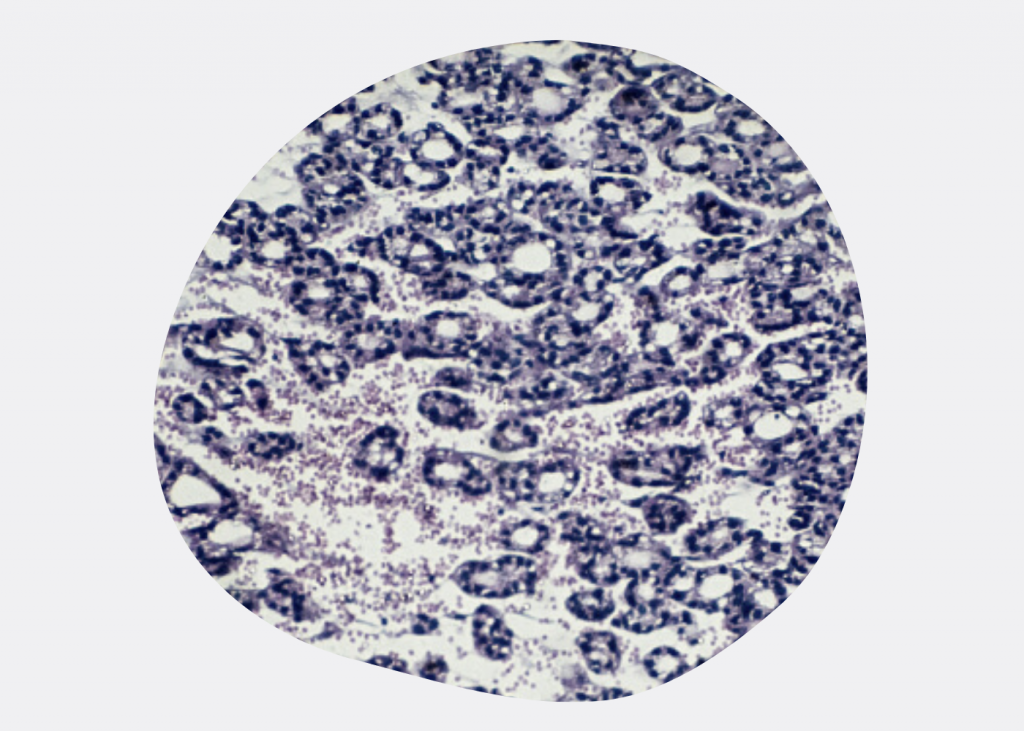
Цитоморфология папиллярной карциномы щитовидной железы ( ПК ) с кистозными изменениями и атипичными гистиоцитоидными клетками
Подводные камни папиллярной карциномы щитовидной железы ( ПК ) с кистозными изменениями и атипичными гистиоцитоидными клетками:
Папиллярный рак щитовидной железы ( ПК ) с кистозными изменениями и атипичными гистиоцитоидными клетками
Ссылки:
5. Факвин В.К., Сибас Е.С., Реншоу А.А. «Атипичные» клетки при тонкоигольной аспирационной биопсии образцов доброкачественных кист щитовидной железы. Cancer (Cancer Cytopathol) 2005; 105: 71-79
1.1. Папиллярный рак щитовидной железы, клинический случай
Цитоморфология папиллярного рака щитовидной железы (ПР):
Ловушки
Папиллярная карцинома щитовидной железы
Последующее молекулярное тестирование :
A. Мутация BRAF V600E ИДЕНТИФИЦИРОВАНА.
B. Мутации в NRAS61, HRAS61, KRAS12 / 13 НЕ ИДЕНТИФИЦИРОВАНЫ.
C. Результаты теста FISH отрицательны для перегруппировки RET / PTC .
Рекомендуемое Чтение / Ссылки:
2. Фолликулярного новообразования из клеток Гюртля
Цитоморфология фолликулярного новообразования из клеток Гюртля
Подводные камни фолликулярного новообразования из клеток Гюртля
3. Цитоморфология плазмоцитомы щитовидной железы
Мазки очень клеточные, с простынями и одиночными диско-гистическими лимфоидными клетками промежуточного размера (в 3-5 раз больше эритроцита) с обильной синей цитоплазмой и заметным разнообразием по размеру и форме.
Лимфоидные клетки показывают эксцентрично расположенные ядра, содержащие грубо сгруппированный хроматин и 1-3 ядрышки. Изредка встречались двуядерные формы.
Экстрамедуллярные плазмоцитомы возникают как единичное поражение массы (первичные экстрамедуллярные плазмоцитомы) или как проявление прогрессирующей множественной миеломы (вторичная экстрамедуллярная плазмоцитома). Они представляют 3% всех новообразований плазмоцитов.
В то время как у 80% экстрамедуллярных плазмоцитом присутствует ротоносоглотка и околоносовые пазухи, на них приходится менее 1% всех злокачественных опухолей головы и шеи.
Первичные экстрамедуллярные плазмоцитомы прогрессируют в множественную миелому в 15% случаев.
Лечение первичной экстрамедуллярной плазмоцитомы обычно проводится с помощью лучевой терапии (если поражение не было полностью удалено во время диагностического обследования), а 5-летняя выживаемость при опухолях, расположенных в области головы и шеи, составляет 60-82%.
Гистологический вид опухолевых клеток может быть прогностически важным, так как 82% «низкосортных» первичных плазмоцитом достигли местного контроля с помощью облучения, в то время как только 17% «высокосортных» (определяется более «бластным» внешним видом с базофильной цитоплазмой и отмеченный плеоморфизм) аналогичным образом контролировались в течение 5 лет.
Вторичная экстрамедуллярная плазмоцитома связана с плохим прогнозом.
Цитоморфология плазмоцитомы щитовидной железы:
Клеточность от умеренной до высокой, состоящая преимущественно из большого количества плазмоцитоидных лимфоцитов с эксцентрично расположенными ядрами среди умеренной или обильной синей цитоплазмы.
Лимфоциты атипичны по внешнему виду, с грубо сгруппированным хроматином, заметными ядрышками, с редкими парануклеарными клиринговыми и двуядерными формами, наблюдаемыми во многих случаях.
Бледно-голубые внутрицитоплазматические (тельца Рассела) и / или внутриядерные (тельца Датчера) включения можно увидеть в пятнах на основе Райта (вкрапления, часто красные на пятнах гематоксилин / эозин).
Могут быть видны клетки Мотта (плазмоцитоидные лимфоциты с мультивакуолизированной цитоплазмой, содержащие сразу много иммуноглобиноподобных тел Расселла).
Высококачественные случаи могут демонстрировать глубоко базофильную цитоплазму, крупные ядрышки и выраженный плеоморфизм.
Иммуногистохимия на срезах клеточных блоков будет положительной для CD138, EMA (часто) и будет показывать ограничение легкой цепи каппа или лямбда. Многие примеры головы и шеи являются положительными для цитоплазматического IgA.
Дифференциальный диагноз включает другие неходжкинские лимфомы, особенно лимфоплазмацитарную лимфому. Лимфоплазмоцитарная лимфома (связанная с гаммаглобулинемией Вальденстрема) показывает смешанную популяцию мелких атипичных лимфоцитов, только некоторые из которых демонстрируют дифференцировку плазматических клеток и реактивность CD138. Они часто демонстрируют цитоплазматический IgA. Лимфоплазмоцитарная лимфома также характерно для циркулирующих лейкозных клеток, костного мозга, лимфатических узлов и селезенки.

4. Метастатический рак
Мазки являются клеточными с двумя отчетливыми злокачественными эпителиальными популяциями на фоне крови с редким коллоидом.
Очевидной аномалией является большая дискогезия к слабо связным клеткам в клетке с увеличенным, эксцентричным, гиперхроматическим ядром («плазмоцитоидный» вид) с нерегулярными контурами ядер и обильной цитоплазмой.
Метастазирование одной злокачественной опухоли в субстанцию другой неродственной опухоли (метастазирование опухоли в опухоль) встречается очень редко.
Наиболее часто встречающейся опухолью-реципиентом является почечно-клеточный рак (ПКР, 40-70%), за которым следуют саркома, менингиома, новообразование щитовидной железы и аденома гипофиза.
References:
Публикации в СМИ
Опухоли щитовидной железы
Главными предрасполагающими факторами считают: длительную стимуляцию ткани железы за счёт повышенного уровня содержания ТТГ; ионизирующее облучение, особенно в молодом возрасте; наличие аутоиммунных процессов.
• Наследственность и рак щитовидной железы. Некоторые карциномы щитовидной железы имеют наследственный характер, например •• Папиллярный рак (*188550, мутация гена D10S170, 10q11–q12, Â ) •• Фолликулярный рак (188470, Â ) •• Медуллярный рак (#155240, мутация онкогена RET, 10q11.2, Â ).
• Лучевое воздействие •• Рентгеновское облучение головы и шеи терапевтическими дозами увеличивает частоту рака щитовидной железы в 5–10 раз. Облучение проводят по поводу различных заболеваний (например, увеличение вилочковой железы у ребёнка, врождённые гемангиомы головы и шеи, болезнь Ходжкена) •• Латентный период между облучением и появлением опухоли зависит от возраста, в котором больному проводили лучевую терапию ••• У облучённых в детском возрасте опухоль наблюдали через 10–12 лет ••• У облучённых в подростковом возрасте опухоль наблюдали через 20–25 лет ••• Если железа была облучена у взрослого, латентный период до образования опухоли — около 30 лет.
Классификация. Наиболее часто встречаются следующие гистологические варианты рака щитовидной железы: папиллярный (79,9%), фолликулярный (14,2%), медуллярный (3,7%), из клеток Хюртля (2,7%), недифференцированные (анапластические — 1,6%).
• Папиллярный рак • Характеристика •• Характерен медленный рост опухоли. Метастазы в регионарных лимфатических узлах — у 50% пациентов. Гематогенные метастазы — менее чем у 5% •• Размеры опухоли очень вариабельны: от скрытых (менее 1,5 см в диаметре) до значительных (поражает одну или обе доли) •• У 40% пациентов опухоль имеет многоочаговый характер •• Опухоли хорошо отграничены или отграничены слабо и прорастают в прилегающие ткани • Прогноз •• Наиболее благоприятен при скрытых и хорошо инкапсулированных первичных очагах, локализованных в глубине паренхимы железы. В этих случаях 20-летняя выживаемость больных превышает 90% •• Прогноз неблагоприятный при отсутствии капсулы и прорастания в окружающие ткани. 20-летняя выживаемость менее 50% •• Неблагоприятный прогноз также у больных старше 40 лет.
• Фолликулярный рак часто регистрируют в областях, эндемичных по йоддефицитному зобу •• Поражает женщин в 2 раза чаще •• Вероятность заболевания увеличивается в возрасте старше 40 лет • Характеристика •• Опухоль гистологически напоминает нормальную ткань щитовидной железы, часто функционирует как эндокринная железа, захватывая йод по ТТГ-зависимому типу •• Опухоль растёт медленно и обычно унифокальна (представлена одним узлом). Метастазирует гематогенным путём. Она редко поражает лимфатические узлы (исключение составляют опухоли, врастающие в окружающие ткани, в т.ч. околощитовидные железы) •• Иногда в тканях фолликулярного рака обнаруживают цилиндрические клетки, характерные для папиллярной карциномы. В таких случаях биологические особенности опухоли аналогичны папиллярном раке • Прогноз •• Фолликулярный рак злокачественнее папиллярного ; эта опухоль часто метастазирует в кости, лёгкие и печень. 10-летняя выживаемость — 50% •• При отсутствии метастазов прогноз хороший: 20-летняя выживаемость >80% •• При диссеминации опухоли 20-летняя выживаемость после операции
Код вставки на сайт
Опухоли щитовидной железы
Главными предрасполагающими факторами считают: длительную стимуляцию ткани железы за счёт повышенного уровня содержания ТТГ; ионизирующее облучение, особенно в молодом возрасте; наличие аутоиммунных процессов.
• Наследственность и рак щитовидной железы. Некоторые карциномы щитовидной железы имеют наследственный характер, например •• Папиллярный рак (*188550, мутация гена D10S170, 10q11–q12, Â ) •• Фолликулярный рак (188470, Â ) •• Медуллярный рак (#155240, мутация онкогена RET, 10q11.2, Â ).
• Лучевое воздействие •• Рентгеновское облучение головы и шеи терапевтическими дозами увеличивает частоту рака щитовидной железы в 5–10 раз. Облучение проводят по поводу различных заболеваний (например, увеличение вилочковой железы у ребёнка, врождённые гемангиомы головы и шеи, болезнь Ходжкена) •• Латентный период между облучением и появлением опухоли зависит от возраста, в котором больному проводили лучевую терапию ••• У облучённых в детском возрасте опухоль наблюдали через 10–12 лет ••• У облучённых в подростковом возрасте опухоль наблюдали через 20–25 лет ••• Если железа была облучена у взрослого, латентный период до образования опухоли — около 30 лет.
Классификация. Наиболее часто встречаются следующие гистологические варианты рака щитовидной железы: папиллярный (79,9%), фолликулярный (14,2%), медуллярный (3,7%), из клеток Хюртля (2,7%), недифференцированные (анапластические — 1,6%).
• Папиллярный рак • Характеристика •• Характерен медленный рост опухоли. Метастазы в регионарных лимфатических узлах — у 50% пациентов. Гематогенные метастазы — менее чем у 5% •• Размеры опухоли очень вариабельны: от скрытых (менее 1,5 см в диаметре) до значительных (поражает одну или обе доли) •• У 40% пациентов опухоль имеет многоочаговый характер •• Опухоли хорошо отграничены или отграничены слабо и прорастают в прилегающие ткани • Прогноз •• Наиболее благоприятен при скрытых и хорошо инкапсулированных первичных очагах, локализованных в глубине паренхимы железы. В этих случаях 20-летняя выживаемость больных превышает 90% •• Прогноз неблагоприятный при отсутствии капсулы и прорастания в окружающие ткани. 20-летняя выживаемость менее 50% •• Неблагоприятный прогноз также у больных старше 40 лет.
• Фолликулярный рак часто регистрируют в областях, эндемичных по йоддефицитному зобу •• Поражает женщин в 2 раза чаще •• Вероятность заболевания увеличивается в возрасте старше 40 лет • Характеристика •• Опухоль гистологически напоминает нормальную ткань щитовидной железы, часто функционирует как эндокринная железа, захватывая йод по ТТГ-зависимому типу •• Опухоль растёт медленно и обычно унифокальна (представлена одним узлом). Метастазирует гематогенным путём. Она редко поражает лимфатические узлы (исключение составляют опухоли, врастающие в окружающие ткани, в т.ч. околощитовидные железы) •• Иногда в тканях фолликулярного рака обнаруживают цилиндрические клетки, характерные для папиллярной карциномы. В таких случаях биологические особенности опухоли аналогичны папиллярном раке • Прогноз •• Фолликулярный рак злокачественнее папиллярного ; эта опухоль часто метастазирует в кости, лёгкие и печень. 10-летняя выживаемость — 50% •• При отсутствии метастазов прогноз хороший: 20-летняя выживаемость >80% •• При диссеминации опухоли 20-летняя выживаемость после операции Copy
Цитологическая диагностика заболеваний щитовидной железы
Щитовидная железа – обильно кровоснабжаемый орган и в связи с возможными осложнениями трепанобиопсию с целью дооперационной гистологической диагностики не используют. Цитологическое исследование материала, полученного методом тонкоигольной аспирационной пункции щитовидной железы – простой, безопасный, дешевый, безболезненный дооперационный метод морфологической верификации патологического процесса, который при необходимости можно повторить. Кроме того, цитологическое исследование можно применять при срочной интраоперационной диагностике, обычно параллельно с гистологическим.
Цель цитологического исследования при заболеваниях щитовидной железы – уменьшение количества неоправданных хирургических вмешательств у пациентов с неопухолевыми процессами и выявление больных с опухолями для своевременного оперативного лечения и предотвращения или ранней диагностики злокачественных поражений.
Основным показанием к ТАБ является узловой зоб: все солитарные или доминантные узлы диаметром более 1 см, выявленные у эутиреоидных пациентов (при нормальном уровне ТТГ), необходимо пунктировать, желательно под контролем УЗИ. При эутиреозе ТАБ более предпочтительна в качестве начального диагностического исследования тиреоидного узла, чем сканирование. При тиреотоксикозе исследование оптимально начать со сканирования, однако результат сканирования не должен исключать необходимость ТАБ. Одиночные “холодные” узлы нужно пунктировать обязательно.
Контроль УЗИ при выполнении ТАБ необходим при узловых образованиях размером менее 1,5 см, кистозных (сложных) узлах для гарантированной аспирации тканевого компонента; узлах, локализованных по задней стенке или имеющих верхнегрудинное расположение и любых других узловых образований размером более 1 см, которые трудны для пальпации, особенно у пациентов крупного телосложения, с развитым мышечным слоем или с избыточно развитой подкожно-жировой клетчаткой. Естественно, что под контролем УЗИ необходимо проводить ТАБ при многоузловом зобе: при этом выбирают главные (доминантное) узлы (наиболее крупные или “неблагоприятные” с точки зрения лечащего врача или специалиста по ультразвуковой диагностике).
Однако цитологическое исследование способно помочь уточнить план ведения больных и при диффузном нетоксическом зобе, так как позволяет провести дифференциальный диагноз между коллоидным или паренхиматозным зобом и аутоиммунным тиреоидитом.
При четких клинических признаках злокачественного процесса морфологическая верификация также необходима для уточнения плана лечения. В частности, при анаплазированном раке и злокачественной лимфоме оперативное вмешательство не показано, а лечебная тактика различна.
Получение материала
Очень важно, чтобы эндокринологи, хирурги, врачи-радиологи и цитологи работали сообща. Целью их совместной работы должен быть обмен информацией, полученной на разных этапах обследования и лечения, для оптимальной лечебной тактики и непрерывности наблюдения.
Первым этапом обследования является пальпация шеи для исключения образований, не связанных со щитовидной железой. ТАБ должен выполнять опытный врач (хирург или врач ультразвуковой диагностики). Пункция под контролем УЗИ позволяет уменьшить вероятность ошибочных, и, что наиболее важно, ложноотрицательных заключений, связанных с тем, что игла не попадает в патологический очаг. Сведения о результатах УЗИ помогают цитологу правильно трактовать клеточный состав мазков.
Пункцию ЩЖ выполняют в положении больного лежа на спине с небольшой подушкой под шеей и плечами, мышцы шеи расслаблены. Такое положение позволяет обеспечить оптимальный доступ к пунктируемому участку. Пациента нужно предупредить о том, что он во время процедуры не должен разговаривать или глотать. Используют иглы 23 калибра (с наружным диаметром 0,8 мм). Можно использовать местную анестезию лидокаином. Обычно достаточно уколов иглы в двух-трех направлениях, в редких случаях для получения полноценного материала необходимы множественные “пассы”. Значительно улучшаются результаты исследования, если пунктат сразу оценивается цитологом (срочная цитологическая диагностика на наличие клеточного материала); при получении неполноценного материала сразу же выполняется повторная пункция.
Для исключения злокачественного характера поражения считают необходимым не менее двух пункций – при первичном осмотре и в динамике. Материал распределяют на стеклах тонким слоем. Если при пункции щитовидной железы получают обильный кровянистый материал (что бывает достаточно часто), его распределяют на нескольких стеклах, готовя тонкие препараты, как мазки крови. Материал, содержащий жидкость, необходимо центрифугировать и готовить препараты из осадка. Значительно улучшается качество мазков при использовании цитоцентрифуги типа Cytospin, Сellspin, Rotorfix и др.
Приготовление препаратов
Следует помнить о том, что, как правило, при пункции щитовидной железы получается достаточно обильный кровянистый материал, и, если не предполагается использование жидкостной цитологии, следует весь материал распределить на стеклах возможно более тонким слоем, помещая на каждое стекло небольшую каплю и готовя препараты с помощью шпателя или стекла со шлифованным краем, как мазки крови.
Оптимальными методами окрашивания препаратов из щитовидной железы являются модификации метода Романовского: Мая-Грюнвальда-Гимзы, Лейшмана и другие, а если используется жидкостная цитология, до помещения материала в контейнер со стабилизирующим раствором желательно сделать один-два мазка и высушить их на воздухе для последующего окрашивания по Романовскому.
Интерпретация результатов
Цитолог должен интересоваться вопросами тиреоидной цитологии и иметь опыт в этой области. Если опытного в области тиреоидологии цитолога в пределах медицинского учреждения нет, микропрепараты должны быть отосланы опытному врачу, практикующему за пределами данного учреждения. Цитолог должен с готовностью пересматривать микропрепараты вместе с лечащим врачом пациента при возникновении такой необходимости.
Цитологическое исследование материала из щитовидной железы представляет значительные сложности в связи с тем, что критерии диагностики тех или иных доброкачественных и злокачественных патологических процессов отличаются от критериев, используемых при исследовании материала из других органов и тканей. Для того, чтобы освоить цитологическую диагностику поражений щитовидной железы, необходимо иметь достаточный опыт (не менее трех лет) полноценной работы в других разделах клинической цитологии, обучение в специализированных лабораториях, а также накопить опыт самостоятельной работы, консультируя сложные диагностические наблюдения у опытных коллег.
Трактовка цитологического заключения
В настоящее время во многих медицинских учреждениях мира при цитологическом исследовании щитовидной железы используется терминология Bethesda: The Bethesda System for Reporting Thyroid Cytopathology (BSRTS), принятая на конференции Национального Института Рака, 22–23 октября 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
II. Доброкачественные изменения.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
V. Подозрение на злокачественную опухоль.
VI. Злокачественная опухоль.
При получении полноценного материала и возможности более точно интерпретировать полученный клеточный состав, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими (МКБ-О) классификациями (при доброкачественных неопухолевых поражениях – тиреоидит (аутоиммунный, гранулематозный, фиброзный), клеточный или коллоидный зоб и другие поражения, при злокачественных поражениях – уточнение формы рака (папиллярный, фолликулярный, медуллярный, недифференцированный, анапластический), по возможности с результатами молекулярно-биологических и молекулярно-генетических исследований. Заключения цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.), однако не исключают опухолевого процесса, поэтому для уточнения диагноза необходима повторная пункция с более тщательным ее выполнением.
Если ТАБ проведена неадекватно или не обладает диагностической ценностью, повторная ТАБ с более тщательным соблюдением правил пункции часто позволяет получить клеточный материал для постановки диагноза. Предпочтительно, чтобы повторная ТАБ проводилась под контролем УЗИ.
Интеграция различных лабораторных методов
При установлении цитологического диагноза большое значение имеют данные исследования гормонального статуса щитовидной железы. Для уточнения морфологического диагноза используют иммуноцитохимические или другие молекулярные, в том числе молекулярно-генетические исследования. Резко выраженная иммуноцитохимическая реакция опухолевых клеток на мезотелин (HBME) и галектин подтверждает злокачественный характер опухоли. При подозрении на метастазы папиллярного или фолликулярного рака щитовидной железы возможно уточнение природы с помощью определения тиреоглобулина.
Генетическая предрасположенность, нестабильность генома RET/PTC способны “запустить” механизм возникновения злокачественной трансформации, дальнейшие повреждения в геноме (ТР53, CTNNB1 и другие генетические изменения способствуют прогрессии опухоли). В зависимости от молекулярно-генетических находок можно определять фенотипические особенности опухоли и прогноз заболевания.
Гид по раку щитовидной железы: можно ли избежать и как лечить?
Как устроена и зачем нужна щитовидная железа?
Щитовидная железа — это часть эндокринной системы. Она поглощает йод из кровотока для создания гормонов, которые регулируют основной обмен веществ в организме, — гормонов щитовидной железы.
Что такое рак щитовидной железы, и как часто он встречается?
Рак щитовидной железы — наиболее распространенная злокачественная опухоль эндокринной системы. По данным Всемирной организации здравоохранения (ВОЗ) и Международного агентства изучения рака (МАИР), в 2020 году были зарегистрированы 586 202 новых случая заболевания раком щитовидной железы во всем мире и почти 44 тысячи смертей от этой опухоли. При этом женщины в среднем болеют в три раза чаще мужчин. Рак щитовидной железы может возникнуть в любом возрасте, однако чаще всего — в возрасте от 20 до 55 лет.
В России в 2019 году рак щитовидной железы диагностировали у почти 14 тысяч человек, смертность была в 14 раз ниже — по данным Минздрава, составила 967 случаев.
Какие типы рака щитовидной железы бывают? Какой у них прогноз?
Темпы роста рака щитовидной железы и прогноз зависят прежде всего от гистологического типа и стадии.
Прогноз рака щитовидной железы определяется показателем выживаемости за определенный промежуток времени (как правило, за 5 лет) и выражается в процентах.
Пятилетняя выживаемость при локальном (то есть распространенном в пределах органа) папиллярном раке щитовидной железы составляет 100%, при наличии поражения лимфатических узлов шеи — 99%, при наличии отдаленных метастазов — 76%. При медуллярном раке показатели пятилетней выживаемости составляют 100%, 91% и 38%, а при анапластическом — 31%, 10% и 3% соответственно.
Женский пол: по статистике, 3 из 4 случаев рака обнаруживается у женщин.
Возраст: рак щитовидной железы может возникнуть в любом возрасте, однако наиболее часто диагностируется в 40-50 лет у женщин и в 60-70 лет у мужчин.
У большинства людей рак щитовидной железы не связан с семейной историей заболевания или наследственными синдромами. Тем не менее существует ряд наследственных заболеваний, которые могут влиять на развитие различных вариантов рака щитовидной железы. Причем заболевание часто встречается среди людей с необычными генетическими синдромами, такими как:
А медуллярный рак передается по наследству?
Примерно 2 из 10 медуллярных карцином щитовидной железы — результат наследования аномального гена. Эти случаи известны как семейная медуллярная карцинома щитовидной железы, которая может возникать самостоятельно или вместе с другими опухолями.
Сочетание семейной медуллярной карциномы и опухолей других эндокринных желез называется множественной эндокринной неоплазией 2 типа (МЭН 2). Существует два подтипа — МЭН 2a и МЭН 2b, оба вызваны мутациями (дефектами) в гене RET.
Какие факторы риска есть еще?
Диета с низким содержанием йода. Фолликулярный рак щитовидной железы чаще встречается в тех районах мира, где в рационе людей мало йода. С другой стороны, диета с высоким содержанием йода может увеличить риск возникновения папиллярного рака щитовидной железы.
Ионизирующее излучение. Воздействие умеренных доз радиации на область головы и шеи может увеличить риск развития папиллярного и фолликулярного рака щитовидной железы. К таким источникам воздействия относятся:
А гипотиреоз и аутоиммунный тиреоидит? Они не провоцируют развитие рака щитовидной железы.
Какие симптомы должны насторожить?
При раке щитовидной железы обычно бывает мало симптомов, или их нет совсем. Это онкозаболевание часто диагностируется при стандартном осмотре шеи во время общего медицинского осмотра. Рак «щитовидки» также непреднамеренно обнаруживаются с помощью рентгеновского изображения, МРТ, компьютерной томографии, которые выполнены по другим причинам — например, из-за проблем с шейным отделом позвоночника или сосудами шеи (атеросклерозом).
Впрочем, иногда у людей с раком щитовидной железы нет никаких признаков и симптомов, описанных выше.
Эффективного скрининга — то есть выявления онкозаболевания при отсутствии симптомов — для рака щитовидной железы нет.
В настоящее время международные организации, включая Всемирную организацию здравоохранения, не рекомендуют применять скрининговые диагностические тесты для выявления рака щитовидной железы, так как они не снижают смертность, но при этом несут определенные риски.
Какие риски из-за скрининга могут быть?
Резюмируем:
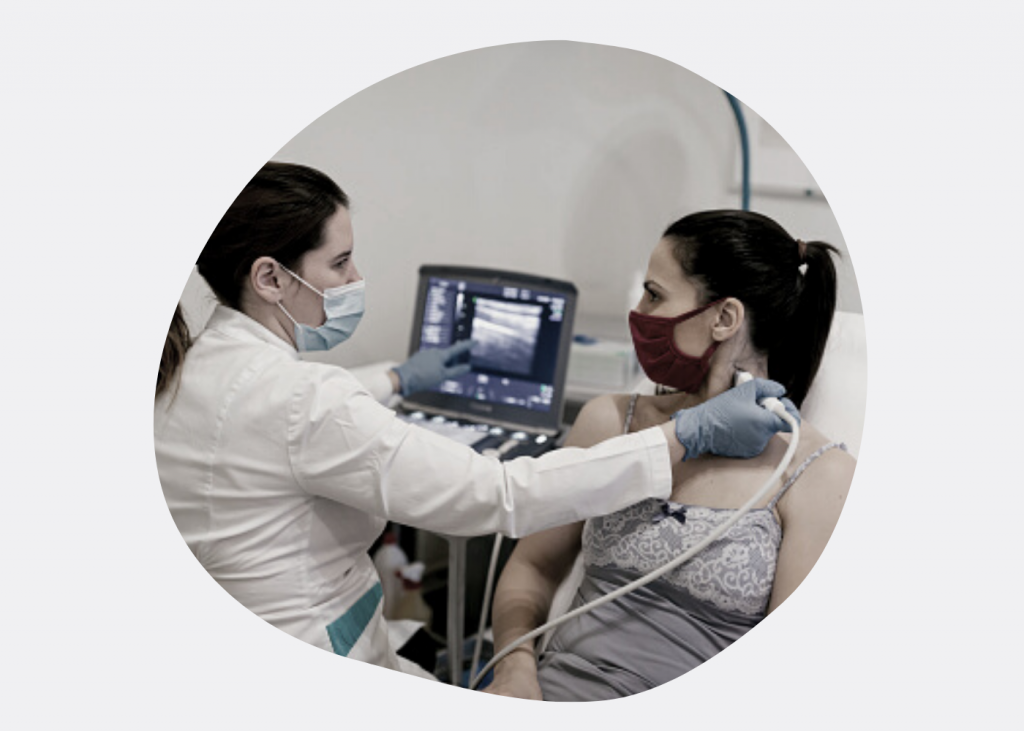
Можно ли увидеть рак на УЗИ? УЗИ — это скрининг? На УЗИ можно увидеть рак — это метод диагностики. УЗИ может быть способом скрининга, только существующие программы скрининга рака щитовидной железы с помощью УЗИ не снижают смертность от заболевания, а, следовательно, не эффективны.
Что делать, если на УЗИ обнаружили узлы? Если на УЗИ обнаружили узлы, их нужно классифицировать по системе Ti-RADS и выставить показания к пункции — тонкоигольной аспирационной биопсии (ТАБ).
Как диагностируют рак щитовидной железы?
Сначала нужно определить характер узлов щитовидной железы. Для этого используют УЗИ щитовидной железы и лимфатических узлов, а также тонкоигольную аспирационную биопсию (ТАБ) узлов щитовидной железы с последующей цитологической оценкой.
Для интерпретации характера узлов по данным УЗИ используют систему TI-RADS (Thyroid Imaging Reporting and Data System). Согласно этой системе, в баллах оценивают следующие параметры узлов: эхоструктура, эхогенность, форма, контур и наличие включения. По сумме баллов каждого параметра выставляется категория:
Что может показать биопсия?
Какие методы диагностики нужны еще?
Есть и лабораторные тесты:
Как лечат рак щитовидной железы?
При лечении рака щитовидной железы могут применяться различные методы, выбор которых зависит от гистологического типа заболевания, стадии и клинической ситуации. Это:
В подавляющем большинстве случаев стиль жизни пациентов после операции не меняется. Единственное, после удаления всей щитовидной железы необходима пожизненная заместительная гормональная терапия — ежедневно утром за 30 минут до еды принимается таблетка (эутирокс или L-тироксин).
Прогноз заболевания после хирургического лечения в 90% случаев крайне благоприятный.
Подробнее о методах диагностики и лечения мы расскажем в следующих материалах.
Если вы или ваш близкий столкнулись с онкологическим заболеванием и нуждаетесь в помощи эксперта, заполните заявку на сайте бесплатной онлайн-справочной «Просто спросить». Специалист поможет узнать больше о диагнозе, корректности назначенной схемы лечения и необходимых обследованиях.