ципрофлоксацин или амоксициллин что лучше при отите
Ципрофлоксацин или амоксициллин что лучше при отите
Острый средний отит (ОСО) является наиболее частой бактериальной инфекцией у детей (1). Однако частота выявления ОСО в России гораздо ниже, чем за рубежом. Если по зарубежным данным на первом году жизни ОСО переносят от 21 до 62% детей, то в России – 3%. В течение первых пяти лет жизни в США и Западной Европе более 90% детей переносят хотя бы один раз ОСО, а у нас только 20%. Все это указывает на низкую выявляемость ОСО у детей, так как маловероятно, чтобы существовали какие-либо объективные причины, обуславливающие такие большие различия. Средний отит является одной из ведущих причин для назначения антибиотиков, нередко необоснованного. Во Франции ежегодно выписывается более 3 миллионов, а в США около 30 миллионов рецептов на антибиотики по поводу острого среднего отита (2).
Несмотря на огромное количество исследований по изучению среднего отита, ряд вопросов до сих пор остается неразрешенным или по ним имеются противоречивые суждения. Ниже мы остановимся только на некоторых из них.
Этиология острого среднего отита
Это один из первых вопросов, который должен задавать себе педиатр и отоларинголог, так как от этого зависит решение о назначении антибиотиков. Три основные группы заболеваний, которые необходимо дифференцировать, – бактериальные, вирусные и аллергические (3). К сожалению, по клиническим признакам нельзя установить этиологию ОСО. Из бактериальных возбудителей наиболее значимыми являются, прежде всего, пневмококки, далее следуют нетипируемые гемофилы и моракселлы. В последние годы появляется все больше сообщений об этиологической роли Chlamydia pneumoniae и РС-вируса. Это открывает новые возможности профилактики и лечения ОСО. Но, тем не менее, при выборе антибактериальной терапии по-прежнему следует ориентироваться на пневмококки и гемофилы.
Антибиотики при среднем отите
Для специалистов, которые занимаются вопросами среднего отита у детей, ответ на этот вопрос является одним из наиболее сложных. С одной стороны, имеются публикации о том, что антибиотики не оказывают влияния на разрешение среднего отита. Результаты метаанализа 33 рандомизированных исследований у 5400 детей, проведенного в 1994 году Rosenfeld с соавт., показали, что применение антибиотиков повышает частоту разрешения ОСО на 13,7% (4). По мнению этих авторов, антибиотики оказывают умеренное, но достоверно положительное влияние на течение ОСО.
В реальной клинической ситуации необходимо также учитывать вероятность развития осложнений ОСО. Так как после любой острой инфекции, особенно если ее очаг сохраняется, возможен переход в хроническую форму с развитием деструктивных процессов в тканях. Инфекция может не ограничиваться локально, а вовлекать по протяжению соседние структуры и являться причиной развития метастатических очагов и сепсиса. Локальными осложнениями ОСО являются перфорация барабанной перепонки, холеастотома, адгезия слуховых косточек или их деструкция, лабиринтит. К «внеушным» осложнениям относятся антрит и мастоидит, абсцесс мозга, менингоэнцефалит, субдуральный абсцесс и др. Летальность у пациентов с внутричерепными осложнениями составляет 18,6% (1). До эры антибиотиков только внутричерепные осложнения развивались примерно в 2% случаев ОСО, в настоящее время такие осложнения встречаются значительно реже – 0,04–0,15%. После начала применения антибиотиков в Швеции частота мастоидитов снизилась с 17% почти до нуля (5). На каких весах мы можем взвесить риск вероятности развития осложнений?
Антибиотики при персистирующем среднем отите
Под персистирующим средним отитом понимают сохранение симптомов отита после 1–2 курсов эмпирической антибактериальной терапии (6). Несмотря на применение антибиотиков, активных in vitro против выделенных из среднего уха микроорганизмов, в 28% случаев не отмечается клиническое выздоровление. Это свидетельствует о том, что помимо чисто инфекционных, следует учитывать и пытаться воздействовать на другие факторы, способствующие поддержанию воспалительного процесса. Наибольший процент неудач при персистирующем среднем отите отмечен при использовании ко-тримоксазола (75%) и амоксициллина (57%), далее следуют цефаклор (37%) и цефиксим (23%). Наиболее эффективным антибиотиком является амоксициллин/клавуланат (12% неудач) (6).
Антибиотики при экссудативном среднем отите
Наличие экссудата в полости среднего уха без наличия каких-либо других локальных или общих симптомов инфекции является одной из частых причин необоснованного назначения антибиотиков, так как они неэффективны при данной форме отита. Однако участие бактерий в его развитии не исключается. В стерильной, при посеве, жидкости среднего уха (ЖСУ), полученной у детей с экссудативным средним отитом (ЭСО), обнаруживается ДНК патогенных бактерий (7). Оставались сомнения в том, не являлась ли эта ДНК «окаменевшим остатком». Для подтверждения того, что ДНК получена из жизнеспособных бактерий было проведено определение в стерильных образцах ЖСУ информационной РНК, которая имеет очень короткий период полужизни (секунды-минуты), и ее синтез может происходить только в интактных микроорганизмах (8). При исследовании 93 образцов ЖСУ гемофильная палочка была выделена у 11,8% детей, что подтверждалось ПЦР и-РНК. В 31,2% образцов была выявлена ДНК и и-РНК гемофильной палочки, что свидетельствует о наличии живых, метаболически активных, интактных возбудителей в некоторых «стерильных» образцах ЖСУ. Возможно, это связано с образованием бактериальной биопленки. В целом с помощью всех методов H.influenzae выявлена в 43% случаев.
Антибактериальная терапия, ввиду низкой эффективности, проводится очень редко, прежде всего, в тех случаях, где имеется снижение слуха после наблюдения за ребёнком в течение не менее 3 месяцев. Наиболее эффективным является применение амоксициллина/клавуланата, что было доказано в контролируемых клинических исследованиях (9).
Условия эффективности антибиотиков при ОСО
В настоящее время достаточно чётко сформулированы три условия эффективности антибиотиков при ОСО: чувствительность возбудителя к антибиотику; концентрация антибиотика в ЖСУ и сыворотке крови выше МПК возбудителя; сохранение концентрации в сыворотке крови выше МПК в течение 40–50% времени между приёмами препарата, что обеспечивает 80–85% эффективность (10).
Пероральными препаратами, обеспечивающими все три условия, являются амоксициллин и амоксициллин-клавуланат. Из всех доступных оральных пенициллинов и цефалоспоринов, включая II–III поколение, амоксициллин является наиболее активным против пенициллин-резистентных пневмококков. Альтернативой амоксициллину, особенно при рецидивах отита или неэффективности терапии, может быть амоксициллин/клавуланат, цефуроксим аксетил или цефтриаксон (внутримышечно, 1–3 инъекции).
Длительность антибактериальной терапии
В последнее время пересмотрены взгляды на длительность антибактериальной терапии у детей с ОСО. Согласно последним рекомендациям Американской академии педиатрии (1998) антибиотики рекомендуют применять у детей в течение 5–7 дней (11). Это совпадает с европейской точкой зрения, ибо ранее в США антибиотики рекомендовали принимать в течение 10–14 дней.
Альтернативы антибиотикам
Наиболее реальным является внедрение недавно разработанной конъюгированной пневмококковой вакцины. В настоящее время проводятся ее клинические испытания. Однако внедрение такой вакцины в нашей стране должно опираться на отечественные данные о серотипах S.pneumoniae, вызывающих ОСО. Пока, к сожалению, таких сведений практически нет. Наряду с вакцинацией, альтернативой антибиотикам потенциально могут быть фитопрепараты и даже гомеопатические средства. Но следует твердо помнить, что эффективность любых лекарственных средств должна быть доказана в контролируемых клинических испытаниях (рандомизированных, сравнительных, для отита – обязательно двойных слепых, с достаточной статистической мощностью). О том, что возможны альтернативы антибиотикам, говорит следующий пример. Показано, что ксилит (ксилитол), природный 5-атомный спирт, ингибирует in vitro Streptococcus mutans и S.pneumoniae. Использование жевательной резинки (5 раз в день) с ксилитом на 1/3 уменьшает частоту ОСО (12).
Ошибки при лечении среднего отита
Ниже мы попытались обобщить наиболее типичные недочеты, которые встречаются при лечении среднего отита:
Заключение
Таким образом, можно сформулировать принципы разумного применения антибиотиков при среднем отите:
Антибиотики нового поколения: за и против
Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
По составу
Антибактериальные препараты делят на 6 групп:
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.
Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Сравнительная характеристика полусинтетических пенициллинов (ампициллина и амоксициллина/клавулановой кислоты) и фторхинолонов (пефлоксацина и ципрофлоксацина) при лечении больных внебольничной пневмонией
МЕДИКАМЕНТЫ И ФАРМПРЕПАРАТЫ Е.В. Кривциов, Е.А. Прохорович, А.А. Алексанян, А.С. Макарян, А.А. Чибикова
В последнее время постоянно повышается частота внебольничных пневмоний в структуре временной нетрудоспособности, инвалидности и смертности населения. Это связано с увеличением количества штаммов, резистентных к наиболее широко используемым антибиотикам. В связи с этим возрастает интерес к фторхинолонам и ПСП, потенциированным ингибиторами бета-лактазам.
Целью нашего исследования явилось определение клинической эффективности и безопасности полусинтетических пенициллинов ( А/КК и АМП) и фторхинолонов (ПЕФ и ЦИПР) при лечении внебольничных пневмонией.
В связи с этим перед нами были поставлены следующие задачи:
1. Проследить динамику клинических проявлений пневмонии под влиянием А/КК, АМП, ПЕФ, ЦИПР
2. Оценить эффективность и безопасность терапии выбранными препаратами по данным рентгенологического, бактериологического, иммунологического методов исследования
3. Провести сравнительную характеристику клинической и бактериологической эффективности А/КК, АМП. ПЕФ, ЦИПР
Общая характеристика больных
Все больные в соответствии с получаемой терапией были разделены на 4 сопоставимые по полу и возрасту группы
Всем больным помимо ежедневного клинического наблюдения проводили общий и биохимический анализ крови; рентгенологическое исследование грудной клетки; бактериологическое исследование мокроты с определением чувствительности возбудителя к антибиотикам дискодиффузионным методом; исследование иммунного статуса с определением количества Т- и В- лимфоцитов, уровней Ig класса А, М и G, определение фагоцитарной активности нейтрофилов.
Схема лечения
Терапию проводили в соответствии с тяжестью заболевания.
В группе со среднетяжелым и тяжелым течением пневмонии абактал вводили по 0,4 г внутривенно капельно на 250 мг 5% раствора глюкозы в течение 3-5 дней с последующим переводом на прием препарата внутрь. При легком течении пневмонии абактал назначали по 0,4 г 2 раза в день перорально.
Ампициллин вводили по 1,0 г внутримышечно 4 раза в день.
При тяжелом и среднетяжелом течении пневмонии ципролет вводили по 0,5 г 2 раза в сутки инфузионно в течение 3-5 дней с последующим переводом на прием препарата внутрь. При легком течении пневмонии ципролет назначался по 0,5 г 2 раза в день перорально.
Кроме антибактериальной терапии больные во всех группах получали отхаркивающие препараты. Пациенты с ХНЗЛ и признаками дыхательной недостаточности получали препараты теофиллина.
Этиологическая структура возбудителей
Таким образом, рассматриваемые нами внебольничные пневмонии были вызваны в основном грамположительными кокками. Чем тяжелее заболевание, тем чаще встречались грамотрицательные палочки и ассоциации микроорганизмов.
Чувствительность возбудителей к исследуемым препаратам
К амоксиклаву оказались чувствительными как грамположительные, так и грамотрицательные микроорганизмы, однако наблюдалась умеренная чувствительность к некоторым штаммам клебсиеллы и золотистого стафилококка. Почти все штаммы пневмококка были чувствительными к амоксиклаву, в то время как 3 из 8 штаммов пневмококка оказались резистентными к ампициллину. В отличие от амоксиклава почти все грамотрицательные микроорганизмы были резистентны к ампициллину. К абакталу и ципролету оказались чувствительными большинство штаммов грамположительных и грамотрицательных микроорганизмов, однако золотистый стафиллокок был более чувствителен к абакталу. В исследовании отмечалась высокая резистентность пневмококка к абакталу, что, вероятно, явилось причиной неэффективности препарата при лечении пневмоний, вызванных этим возбудителем.
Таким образом, исследуемые антибиотики обладают широким антимикробным спектром и высокой бактериологической активностью в отношении грамположительных кокков и некоторых грамотрицательных палочек.
Оценку клинической эффективности препаратов мы проводили в соответствии с Европейским руководством по клинической оценке противомикробных лекарственных средств.
Терапию при пневмонии считали эффективной при полном исчезновение всех субъективных и объективных клинических признаков заболевания и при исчезновении рентгенологических и лабораторных признаков воспалений.
Динамика клинических проявлений у больных 1 группы
Переходя к данным динамики клинических проявлений в группах необходимо отметить, что в процессе обследования у некоторых больных был был изменен диагноз в связи с чем эти больные выбыли из исследования. В некоторых случаях антибиотик был отменен в связи с неэффективностью.
Динамика клинических проявлений у больных 2 группы
Динамика клинических проявлений у больных 3 группы
Динамика клинических проявлений у больных 4 группы
Таким образом, под влиянием всех исследуемых антибактериальных препаратов уже через 72 часа у большинства больных была отмечена положительная клиническая динамика, выражающаяся в нормализации или снижении температуры, уменьшении субъективных и объективных признаков воспаления. Клиническое улучшение в первые сутки применения было более выражено в группах больных, получающих амоксиклав и фторхиолоны, чем у больных, получающих ампициллин.
В периферической крови до начала лечения во всех группах отмечался лейкоцитоз с палочкоядерным сдвигом, ускорение СОЭ. После лечения во всех группах достоверно снизилось количество лейкоцитов, п/я нейтрофилов, снизилась СОЭ.
Биохимические показатели крови до лечения были в пределах физиологической нормы. Достоверных изменений биохимических показателей выявлено не было.
Рентгенологическое исследование
При контрольном рентгенологическом исследовании у 11 больных, получавших абактал, на фоне клинического улучшения была выявлена незначительная рентгенологическая динамика или ее отсутствие, в связи с чем препарат был отменен. После окончания лечения инфильтративных изменений не было выявлено у 16 больных, у 9 из них были выявлены участки ограниченного пневмосклероза.
Таким образом, у большинства больных пневмонией во всех группах при контрольном рентгенологическом исследовании отмечалось исчезновение или улучшение рентгенологических признаков воспаления, более выраженная в группе амоксиклава и ципролета. При повторном рентгенологическом исследовании у 4 больных было изменение диагноза, что указывает на необходимость дополнительного обследования больных с неэффективной антибиотикотерапией при выявлении экссудативного плеврита или деструкции легочной ткани для исключения специфического заболевания легких.
Динамика иммунологических показателей
До лечения иммунный статус больных характеризовался снижением абсолютного числа лимфоцитов; снижением числа Т-лимфоцитов; дисбалансом иммунорегуляторных клеток в сторону усиления супрессии. Было отмечено понижение показателей фагоцитарной активности нейтрофилов. На фоне лечения амоксиклавом, абакталом и ципрофлоксацином было выявлено повышение числа Т-лимфоцитов, снизилась супрессивная активность.отмечалось снижение уровня IgG, повышение фагоцитарной активности нейтрафилов. На фоне лечения ампициллином достоверных изменений показателей иммунного статуса выявлено не было.
Таким образом, применение амоксиклава, абактала и ципролета у пациентов с исходными нарушениями иммунитета ведет к улучшению показателей иммунного статуса.
Бактериологическая эффективность
Бактериологическая эффективность ампициллина уступала бактериологической эффективности амоксиклава (соотв. 78,9 % и 86,9 %). Бактериологическая эффективность абактала и ципрофлоксацина статистически не отличалась друг от друга и была достаточно высокой (87,5 % и 89,2 % соотв.)
Таким образом, все исследуемые антибактериальные препараты обладают высокой бактериологической эффективностью.
Клиническая эффективность
Продолжительность лечения
Побочные явления
Побочные действия при применении ампициллина были отмечены у 9 больных в виде подташнивания, нарушения аппетита, однако эти явления не были выражены и не потребовали отмены препарата.
Побочные действия при применении ципролета были отмечены у 4 больных в виде тошноты, невыраженной изжоги, нарушения аппетита, но они не были выраженными и не требовали отмены препарата.
Антимикробная терапия острого среднего отита в педиатрической практике
Острый средний отит (ОСО) является одним из частых воспалительных заболеваний у детей младшего и среднего возраста [2, 5, 7]. По числу осложнений ОСО занимает второе место среди ЛОР-патологии [4, 10, 11], у 30% детей приобретает затяжное течение и склонно
Острый средний отит (ОСО) является одним из частых воспалительных заболеваний у детей младшего и среднего возраста [2, 5, 7]. По числу осложнений ОСО занимает второе место среди ЛОР-патологии [4, 10, 11], у 30% детей приобретает затяжное течение и склонность к рецидивированию [1]. Острый средний отит — это остро развившееся воспаление полостей среднего уха (барабанной полости, сосцевидного отростка, слуховой трубы), проявляющееся одним или несколькими симптомами (боль в ухе, повышение температуры тела, выделения из уха, у маленьких детей понос, тошнота).
Довольно часто ОСО являются так называемым бактериальным осложнением острых респираторных вирусных инфекций (ОРВИ). При этом может отсутствовать болевой синдром и снижение слуха, а симптомы наблюдающейся общей интоксикации нередко расцениваются врачом как клиническое проявление основного заболевания. Острое воспаление среднего уха выявляется у 19,7% детей, больных ОРВИ (обследовано 3567 пациентов) [8].
При типичном остром среднем отите воспалительный процесс в полостях среднего уха не выходит за рамки выстилающей их слизистой оболочки. Отражающая этот процесс патолого-анатомическая картина достаточно типична и характеризуется отеком, капиллярной гиперемией и лейкоцитарной инфильтрацией слизистой оболочки, особенно ее субэпителиального слоя. А в эпителиальном, покровном слое отмечается некоторое увеличение числа продуцирующих слизь бокаловидных клеток, поэтому в экссудате, образующемся при остром воспалении среднего уха, всегда есть та или иная примесь слизи. В совокупности указанные изменения приводят к выраженной гиперплазии слизистой оболочки среднего уха, особенно в барабанной полости, где ее толщина способна увеличиваться в 30 раз и более. Происходит накопление экссудата, который поначалу может быть серозным, затем серомукозным и далее — мукозно-гнойным и гнойным. Слуховые косточки, которые оказываются погруженными в утолщенную слизистую оболочку барабанной полости и скопившийся в ней экссудат, в значительной степени теряют свою подвижность, что вместе с тугоподвижностью воспалительно-измененной барабанной перепонки обусловливает существенное ухудшение слуховой функции. При увеличении количества экссудата в среднем ухе, давление, оказываемое им на барабанную перепонку, повышается, и это приводит к нарушению микроциркуляции, трофическим и некротическим изменениям барабанной перепонки, следствием которых является образование ее перфорации и появление трансмеатальной отореи.
В детском возрасте острый средний отит имеет ряд особенностей и возникает чаще, чем у взрослых, прежде всего из-за анатомо-физиологических особенностей: более широкая, короткая и горизонтально расположенная слуховая труба, наличие аденоидных вегетаций, более быстрое нарушение функции мерцательного эпителия при воспалении. Несформированный иммунитет может приводить к реактивному и часто осложненному течению детских инфекционных заболеваний. В младенческом возрасте увеличивается риск развития внутричерепных осложнений из-за незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Следует отметить, что диагностика отита у детей раннего возраста осложнена из-за ограниченного вербального контакта и затруднений при отоскопии [3].
Основными профилактическими мероприятиями острого среднего отита являются предупреждение и своевременное лечение простудных заболеваний, обучение правильному туалету носа (поочередно правой и левой половин).
Лечение острого среднего отита должно быть комплексным и включать адекватные терапевтические мероприятия, которые можно разделить на местные и общие. Для уменьшения отека в области носоглоточного устья слуховой трубы и восстановления ее вентиляционной и дренирующей функций используют назальные сосудосуживающие капли (Нафтизин, Тизин и т. п.), которые необходимо закапывать в нос при запрокинутой назад голове. Обязательным является лечение сопутствующего ринита или риносинусита. Препараты, вводимые в слуховой проход, должны быть комбинированными и обладать противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В ряде случаев, в частности при тяжелом течении отита, необходимо прибегать к антибиотикам системного действия.
При выборе лекарственного средства следует учитывать эпидемиологическую ситуацию, особенности клинической картины, возраст пациента, наличие сопутствующих заболеваний, сведения о ранее проводимой антибактериальной терапии и переносимости лекарственных препаратов.
Антибиотик, применяемый для терапии отитов, должен обладать не только высокой эффективностью, широким спектром антибактериального действия и хорошим проникновением в очаг воспаления, но и низкой токсичностью, удобством приема.
Микробиологическая диагностика средних отитов основана на бактериологическом исследовании содержимого среднего уха, полученного при парацентезе или тимпанопункции. Исследования, проведенные в США, Европе и Японии, показали, что самым распространенным возбудителем острого среднего отита является Streptococcus pneumoniae, на втором месте — нетипируемые штаммы Haemophilus influenzae, на третьем месте — Moraxella catarrhalis. Менее чем 10% ОСО вызываются другими микроорганизмами, например стрептококками группы А и Staphylococcus aureus. Этиология ОСО не может быть установлена по клинической картине, однако следует отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к развитию осложнений и не склонен к саморазрешению. Из 90 серотипов S. pneumoniae только несколько вызывают ОСО. Наиболее распространены из них серотипы 19, 23, 6, 14, 3 и 18. Использование вакцины, содержащей капсульные полисахариды 7–8 наиболее часто встречаемых серотипов S. pneumoniae, способно предотвратить более чем 80% ОСО пневмококковой этиологии. Большинство штаммов H. influenzae, вызывающих ОСО, являются нетипируемыми. По современным данным, около 20–50% H. influenzae, выделяемых при ОСО, продуцируют бета-лактамазы [9].
Результаты многочисленных многолетних исследований сходны с результатами зарубежных авторов и показывают, что наиболее вероятными возбудителями острого среднего отита в России являются St. aureus, St. epidermidis, S. pneumoniae и H. influenzae, несколько реже Streptococcus pyogenes, S. viridans, M. catarrhalis анаэробы.
В лечении ОСО многочисленными исследованиями достоверно доказана эффективность цефалоспоринов как антибактериальных препаратов широкого спектра действия, в частности Cупракса (цефиксима) — представителя 3-го поколения цефалоспоринов. Супракс обладает высоким уровнем антибактериальной активности, улучшенными фармакокинетическими свойствами, расширенным, по сравнению с цефалоспоринами предыдущих поколений, спектром действия. Бактерицидное действие препарата обусловлено ингибированием пептидогликана — основного структурного компонента клеточной стенки бактерий. Биодоступность препарата (около 50%) позволяет исключить парентеральный путь введения. Максимальная концентрация в крови достигается уже через 4 ч. Супракс хорошо проникает в место инфицирования. Период полувыведения зависит от дозы и составляет 3–4 ч, а в тканях препарат задерживается на более длительный срок, что позволяет принимать его 1 раз в сутки. Препарат хорошо переносится больными. Эти свойства Супракса позволяют считать целесообразным его применение в детской оториноларингологической практике.
Было проведено обследование и лечение 30 детей с ОСО 7–12 лет (девочек — 14, мальчиков — 16). Всем пациентам проводили лечение Супраксом из расчета 5 мг/кг 2 раза в сутки в течение 6 дней.
В качестве контрольных использовали результаты, полученные при наблюдении за аналогичной в количественном и возрастном отношении группой детей, получавших амоксициллина клавуланат (2 дозировочные ложечки по 5 мл (312 мг) 3 раза в сутки парентерально в течение 6 дней).
Обследование включало: ЛОР-осмотр, аудиометрию, тимпанометрию, компьютерную томографию околоносовых пазух, рентгенографию височных костей по Шюллеру и Майеру, клинический анализ крови, бактериологическое исследование отделяемого из слухового прохода при наличии перфорации барабанной перепонки.
По данным микробиологического исследования отделяемого, полученного из слухового прохода у 18 детей обеих групп, среди возбудителей преобладал S. pneumoniae — у 11 детей, реже встречались St. aureus — у 4, H. influenzae — у 2 пациентов, в одном случае роста микрофлоры получено не было.
В результате лечения зафиксировано уменьшение клинических проявлений и положительная динамика объективных критериев заболевания у детей из основной и контрольной групп (тимпанометрия, аудиометрия, клинический анализ крови). Эффективность Супракса была сравнимой с амоксициллина клавуланатом, считающимся препаратом выбора при ОСО [6].
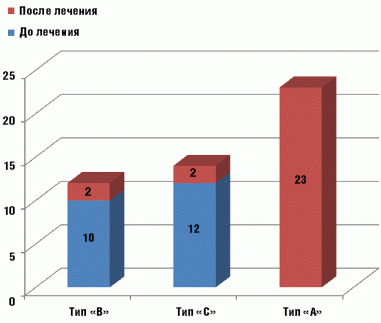
В основной группе до начала лечения у всех детей зарегистрирована кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 10, «С» у 12 детей, 8 детям тимпанометрия не проводилась из-за наличия перфорации. По окончании курса лечения Супраксом кондуктивная тугоухость сохранялась у 7 пациентов, тимпанограмма «А» зафиксирована у 23, «В» у 2 и «С» у 2 пациентов, 3 детям тимпанометрия не проводилась из-за наличия перфорации (рис. 1).
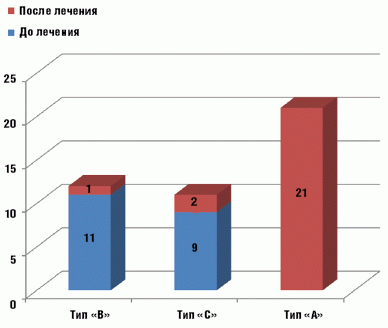
В контрольной группе до начала лечения у всех детей зарегистрирована кондуктивная тугоухость, тимпанограмма типа «В» выявлена у 11, «С» — у 9 больных, 10 детям тимпанометрия не проводилась из-за наличия перфорации. По завершении 6-дневного курса терапии амоксициллина клавуланатом кондуктивная тугоухость сохранялась у 9 пациентов, тимпанограмма типа «А» зафиксирована у 21, «В» — у 1, «С» — у 2 детей, 6 пациентам тимпанометрия не проводилась из-за наличия перфорации (рис. 2).
Нежелательных эффектов, требующих отмены препаратов, ни в одной из групп зафиксировано не было.
Таким образом, подтверждена высокая эффективность и безопасность препарата Супракс при остром среднем отите у детей. Супракс может быть рекомендован для широкого применения в детской оториноларингологической практике.
Литература
О. В. Зайцева, кандидат медицинских наук
ФГУ НКЦ оториноларингологии ФМБА России, Москва