цервикальный канал сомкнут что это значит на узи опасно ли
Стеноз цервикального канала
Стеноз цервикального канала — врожденное или приобретенное анатомическое сужение канала шейки матки с нарушением его проходимости. В репродуктивном возрасте проявляется олигоменореей, аменореей, альгоменореей, бесплодием, диспареунией. В менопаузе и постменопаузе может протекать бессимптомно. Диагностируется с помощью гинекологического осмотра, зондирования маточной полости, УЗИ органов малого таза, МРТ, КТ. Для восстановления проходимости эндоцервикса выполняют его бужирование, лазерную или радиоволновую реканализацию, конизацию шейки, другие трахелопластические операции.
Общие сведения
Сужение (стеноз) цервикального канала — частое последствие воспалительных, диспластических, неопластических заболеваний шейки, приводящее к возникновению шеечного бесплодия. Врожденное сужение эндоцервикса при его частичной атрезии обычно диагностируют у девочек подросткового возраста. Приобретенный стеноз воспалительного и посттравматического генеза, как правило, выявляют у пациенток в возрасте 25-35 лет. По мнению специалистов в сфере акушерства и гинекологии, распространенность генитальных инфекций и раннее начало половой жизни способствуют омоложению заболевания. После 40 лет к сужению эндоцервикса чаще приводят объемные новообразования, инволютивное сужение или заращение.
Причины стеноза цервикального канала
Возникновению патологии способствуют заболевания и инвазивные вмешательства, при которых происходят структурные изменения эндоцервикса. Временный цервикальный стеноз развивается за счет отека и набухания слизистой при воспалительных процессах, стойкое сужение обычно обусловлено деформацией вследствие рубцевания или разрастания соединительной ткани. Одним из вариантов заболевания считается неполная врожденная цервикальная атрезия, вызванная наследственными или дизэмбриогенетическими причинами. Этиофакторами приобретенного стеноза шеечного канала являются:
Патогенез
Механизм стенозирования цервикального канала определяется причинами, которые вызвали заболевание. Воспаление, травматические повреждения приводят к структурным изменениям тканей эндоцервикса, в первую очередь — к замещению шеечного эпителия менее эластичной соединительной тканью и образованию стриктур. Ложный стеноз при опухолях нижнего сегмента и шейки матки обусловлен наличием механического препятствия в области внутреннего маточного зева или сдавливанием канала новообразованием. В основе инволютивного сужения эндоцервикса лежат естественные диффузные и атрофические изменения органа.
Симптомы стеноза цервикального канала
Клиническая симптоматика расстройства зависит от возраста пациентки. Наиболее характерным проявлением у менструирующих женщин является уменьшение или полное прекращение кровянистых выделений во время месячных. Нарушение естественного оттока крови из маточной полости сопровождается общим недомоганием, появлением циклических схваткообразных болей в нижней части живота, иррадиирующих в пах, крестец, поясницу. В межменструальный период наблюдаются небольшие контактные или спонтанные кровянистые выделения, которые могут иметь неприятный запах. Половые акты иногда становятся болезненными. Крайне редко растянутая кровью матка пальпируется как опухолевидное образование в брюшной полости. Зачастую пациентки со стенозом шеечного канала не могут забеременеть. Женщины в постменопаузе жалоб обычно не предъявляют, стеноз становится случайной находкой во время планового УЗИ.
Осложнения
Одним из наиболее серьезных последствий стеноза является нарушение репродуктивной функции. Бесплодие обычно обусловлено нарушением проходимости шеечного канала для сперматозоидов. При наступлении беременности чаще наблюдаются самопроизвольные выкидыши и преждевременные роды вследствие истмико-цервикальной недостаточности. В родах шейка раскрывается медленно, возможна слабость и дискоординация родовой деятельности. Сужение эндоцервикса в зависимости от возраста больной осложняется серозометрой, гематометрой, гематосальпинксом, аденомиозом, эндометриозом. При нагноении содержимого матки возникают пиометра, пиосальпинкс, повышается вероятность развития пельвиоперитонита и формирования спаек в малом тазу. У некоторых пациенток формируется эктропион.
Диагностика
При наличии типичной клинической картины, позволяющей заподозрить стеноз цервикального канала, назначают обследования для подтверждения сужения и оценки степени проходимости эндоцервикса. Поскольку заболевание не всегда сопровождается видимыми морфологическими изменениями, ведущими становятся инструментальные методы. План обследования обычно включает:
Для своевременного выявления неоплазий, сопровождающихся сужением шеечного канала, рекомендована цитология соскоба с шейки (пап-тест). Возможные инфекционно-воспалительные заболевания диагностируют при помощи микроскопии цервикального мазка, его бактериологического посева, ПЦР, РИФ, ИФА. Стеноз дифференцируют с полной врожденной цервикальной атрезией и других аномалиями развития шейки, эндоцервицитом, цервицитом, рубцовой деформацией маточной шейки, наличием перегородки во влагалище, заболеваниями, сопровождающимися нарушением менструального цикла. При необходимости пациентку консультируют онколог, эндокринолог, инфекционист, венеролог.
Лечение стеноза цервикального канала
Коррекция расстройства показана при нарушении оттока менструальной крови и наличии бесплодия. При бессимптомном течении стеноза рекомендовано динамическое наблюдение с профилактическим осмотром гинеколога и УЗИ-мониторингом каждые 6 месяцев. Восстановление проходимости эндоцервикса осуществляется с использованием консервативного и хирургического подходов:
Прогноз и профилактика
Прогноз при стенозе эндоцервикса зависит от причин, вызвавших заболевание, своевременности диагностики и правильности выбранного метода лечения. В большинстве случаев грамотно выполненное бужирование шеечного канала, конизация маточной шейки позволяют полностью восстановить проходимость органа и репродуктивную функцию. Для профилактики стеноза рекомендовано планирование беременности с использованием методов современной контрацепции и отказом от абортов, ранняя диагностика и адекватное лечение генитальных инфекций, опухолевых процессов. Важную роль в предупреждении сужения шейки матки играют бережное ведение родов и обоснованное назначение гинекологических инвазивных процедур.
Цервикальный канал шейки матки
Содержание
Женский организм природа создала как идеально продуманную систему. У любой системы есть задача. Задача женского организма – произвести на свет потомство.
Желание любой женщины – иметь здорового и красивого ребёнка. Для того чтобы это стало возможным, каждая женщина должна следить за собой, знать особенности своего организма, быть здоровой. И тогда вы почувствуете самую большую радость в своей жизни – радость быть мамой.
Репродуктивная система женского организма похожа на отлаженный оркестр. Дирижирует тут центральная нервная система, где ведущий дирижёр – маленький, но очень важный орган, гипофиз. Гипофиз выделяет гормоны, управляющие другими участниками механизма, позволяющего женщинам иметь детей. В основном эти органы расположены в малом тазу. Это матка с придатками (яичники и маточные трубы), шейка матки и влагалище.
Важнейшее значение в беременности и родах имеет шейка матки, если быть точнее, канал шейки матки. Матка переходит в шейку, которая соединяет матку с влагалищем. Шейка матки, цилиндрической или конической формы, имеет в своём центре сквозное отверстие, или канал шейки матки, который соединяет полость матки и верхнюю часть влагалища. В среднем длина цервикального канала 3-4 см. Цервикальный канал открывается наружным зевом во влагалище, внутренним в полость матки.
Физиология и функции цервикального канала
Основные функции цервикального канала – это защита от инфекций и обеспечение попадания сперматозоидов в полость матки именно в период овуляции, т.е. тогда, когда возможна беременность.
Во влагалище присутствует огромное число микробов и грибков. Полость матки стерильна. Как это возможно? В слизистой оболочке канала есть большое число клеток, вырабатывающих слизь. Физические и химические свойства слизи зависят от уровня женских половых гормонов. В начале и конце менструального цикла вырабатываемая слизь имеет кислую среду, она очень вязкая и перекрывает цервикальный канал наподобие пробки. Как известно, микробы погибают в кислой среде. Более того, в кислой среде сперматозоиды быстро теряют подвижность и способность к оплодотворению. Кислая среда, создаваемая слизью, препятствует попаданию инфекции и сперматозоидов в полость матки. Когда в середине цикла уровни эстрогенов, женских половых гормонов, максимальны, эта слизь приобретает щёлочную среду, становится более жидкой. И только несколько дней, в середине цикла, сперматозоиды получают возможность попасть на свидание с яйцеклеткой для того, чтобы начать новую жизнь.
После наступления зачатия, яичники начинают продуцировать прогестерон – гормон, делающий слизь в цервикальном канале ещё более вязкой и прочной. Она застывает в канале и теперь будущий человечек надёжно защищён от болезнетворных микробов. Внутренний зев плотно смыкается и удерживает малыша.
Врождённые аномалии
В случае неправильного формирования органов возможны отклонения в развитии и возникновение аномального органа. В отношении цервикального канала имеют значения:
Атрезиями называют такой вариант развития, при котором нарушено правильное сообщение между органами или частями органа. Следовательно, атрезия цервикального канала – это состояние, при котором нет сообщения полости матки с влагалищем. Основными проблемами будет:
Любая атрезия цервикального канала требует хирургического лечения. Проводят реконструктивные операции, восстанавливающие сообщение между маткой и влагалищем. К сожалению, после операции возможно патологическое сужение, и может потребоваться повторная операция или процедура под названием бужирование цервикального канала.
Частые патологии цервикального канала
Теперь рассмотрим частые болезни и состояния, связанные с цервикальным каналом. К ним относятся:
После идентификации возбудителя определяют, какой антибиотик будет наиболее эффективным. Лечение таким методом, как правило, более эффективно, чем приём антибиотиков наугад, тем более, если заниматься самолечением.
Опухоли цервикального канала бывают доброкачественные и злокачественные.
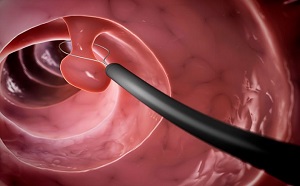
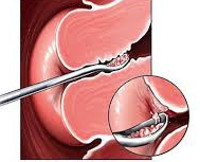
При обнаружении любых подозрительных образований, как правило, проводят выскабливание цервикального канала. Диагностическое выскабливание цервикального канала – простая процедура, заключающаяся в соскобе слизистого слоя на участке с видимой патологией. Собранные клетки отправляют на гистологический анализ, позволяющий определить, какой процесс идёт в организме.
Также используют специальный инструмент – эндоскоп. С его помощью проводят диагностическую процедуру – гистероскопию. Устройство позволяет визуально осмотреть внутренние половые органы и цервикальный канал в том числе, взять образцы на анализ.
Злокачественные опухоли канала шейки матки. Аденокарцинома или рак может начаться в цервикальном канале. Агрессивная опухоль проявляется резким похуданием, анемией, болями в низу живота, возможны кровянистые выделения. Ежегодно рак женских половых органов убивает десятки тысяч человек. При своевременном обнаружении возможно эффективное лечение в начальной стадии заболевания. Каждая женщина 1-2 раза в год посещающая врача – гинеколога имеет больше шансов на раннее обнаружение и лечение гинекологических заболеваний, рака в том числе.
Эндометриоз – заболевание, при котором клетки эндометрия, слизистой оболочки матки, мигрируют в другие части внутренних половых органов, и даже другие органы (например, легкие и головной мозг), считается предраковым состоянием.
Травмы шейки матки и цервикального канала. Часто возникают после родов, абортов, гинекологических исследований. После родов разрывы шейки матки – частое явление. В случае больших разрывов возможно наложение швов, небольшие разрывы заживают сами. Чаще разрывы наблюдаются при быстрых родах, частых воспалительных заболеваниях, сужении цервикального канала. Серьёзные травмы шейки матки могут быть причиной истмико-цервикальной недостаточности.
Истмико-цервикальная недостаточность. После травм шейки матки, полученных в ходе родов, абортов или медицинских процедур, перешеек матки и внутренний зев цервикального канала оказываются неспособны надёжно удерживать плодное яйцо во время беременности. В некоторых случаях это состояние может быть не связанно с травмами и зависит от особенностей анатомии и течения беременности. Например, при многоплодной беременности, шейка матки не может противостоять большому весу и объёму плодного пузыря. Перешеек матки и внутренний зев открываются, плодные оболочки под весом околоплодных вод выдавливаются в цервикальный канал и разрываются. Происходит выкидыш. Основной симптом истмико-цервикальной недостаточности – повторяющиеся самопроизвольные аборты в начале второго триместра беременности (12-14 недели). Лечение возможно как консервативное (ношение специального бандажа), так и оперативное, во время беременности.
Сужение и стриктура шейки матки
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/55.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/55.jpg?fit=825%2C550&ssl=1″ />
Шейка матки, соединяющая матку и влагалище, имеет отверстие – цервикальный (шеечный) канал: через него вытекает менструальная кровь, происходит оплодотворение и выход плода в родах.
| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
При некоторых заболеваниях просвет канала сужается, в этом случае говорят о стриктуре (рубцовой деформации) или стенозе (сужении, вызванном врождённым дефектом или другими причинами).
Сужение бывает частичным и полным. При полной закупорке шеечного канала менструальная кровь остается внутри матки, начинается гнойное воспаление, приводящее к заражению крови. Это настолько опасное состояние, что матку приходится ампутировать, а пациентку спасать от гибели.
Почему возникают стриктура и сужение шейки матки
Заболевание начинается по разным причинам. Иногда это врожденное состояние, связанное с недоразвитием матки или всей половой системы. Гораздо чаще патология возникает из-за травм, ожогов и грубых швов, полученных при родах, абортах, гинекологических операцях и при прижигании эрозии.
Внутреннее сужение вызывают перекрывающие цервикальный канал шейки опухоли, полипы, кисты, отеки при ЗППП. Внешнее — злокачественные и доброкачественные новообразования соседних органов, сдавливающие шейку.
Еще одна причина стенозов и стриктур — гормональные проблемы при климаксе, способствующие видоизменению тканей внутренних половых органов.
Что чувствует женщина при сужении цервикального канала
Симптомы зависят от степени развития патологии.
Если лечение не начато, происходит заброс скопившейся менструальной крови в малый таз, нагноение содержимого матки и брюшины. Эти осложнения опасны для жизни. Гной вызывает отравление организма: лихорадку, нестерпимую боль, сердцебиение, озноб, тошноту и рвоту. Без лечения прогноз неутешительный, а в случае выздоровления репродуктивную функцию женщины восстановить сложно или невозможно.
Лечение сужений и стриктур шейки матки
Диагноз доктор поставит после двуручного и ректального исследования матки, но точные параметры патологических изменений получают, только проведя кольпоскопию (влагалищное исследование прибором-кольпоскопом с встроенным микроскопом и подсветкой), зондировании канала и УЗИ внутренних половых органов (гистеросальпингоскопия).
Если у гинеколога возникли сомнения, он направит на магнитно-резонансную томографию — современная методика послойного сканирования органов, с получением 3D-снимков.
Для восстановления проходимости шейку бужируют специальными расширителями (бужами). Сначала вводят тонкий, потом – потолще. Таким образом восстанавливается естественная проходимость цервикального канала. В зависимости от степени сужения, операция проводится под местным или легким внутривенным обезболиванием.
Оперируют после окончания месячных, а при задержке крови в полости матки – экстренно.
Современный метод лечения сужения и стриктуры шейки – лазерная реканализация. Процедура назначается сразу после окончания менструации. С помощью лазерного луча «выпаривают» ткани, закрывающие шеечный просвет. Слизистая восстанавливается за четыре недели. Для предотвращения инфекции после операции назначают антибиотики.
Восстановление проходимости не решает проблему полностью. Остальные этапы лечения планируются в зависимости от причины патологии:
Профилактика заключается в своевременной диагностике и лечении женских болезней, выборе опытного гинеколога для гинекологических операций и хорошо оснащенного роддома при родах.
Шейка матки во время беременности: какие могут быть изменения?
После зачатия ребенка в организме женщины начинают происходить множественные изменения, цель которых – сделать его вынашивание и рождение наиболее вероятными. Они проявляются на всех уровнях, начиная от анатомии половых органов и заканчивая обменом веществ и гормональным фоном. Одним из важных аспектов являются изменения шейки матки во время беременности. Не знающая о них женщина часто может принять происходящие с ней нормальные процессы за патологические и наоборот.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.