Новорожденный запрокидывает голову назад во сне лежа на боку
Новорожденный запрокидывает голову назад во сне лежа на боку
Синдром двигательных нарушений
Что такое синдром двигательных нарушений и при чем здесь массаж?
Что такое синдром двигательных нарушений и как он проявляется?
Синдром двигательных нарушений (СДН) – это патология, связанная с нарушениями двигательной активности. Выражаться этот синдром может по-разному – это будет зависеть от того, сопровождается заболевание гипертонусом или гипотонусом мышц.
При гипертонусе ребенок может:
При гипотонусе ребенок может:
Как не пропустить заболевание?
Как правило, синдром двигательных нарушений диагностируется уже на втором – четвертом месяце жизни малыша. Родителям следует обращать внимание на то, насколько своевременно развивается ребенок: во время ли он начинает держать головку, переворачиваться, присаживаться, ползать и так далее. Если вас что-либо настораживает, никогда не будет лишним проконсультироваться со специалистом. Важно знать, что синдром двигательных нарушений вовсе не приговор – при своевременной диагностике и правильном лечении заболевание очень успешно корректируется, ребенок полностью выздоравливает. Однако следует помнить и том, что отсутствие лечения может стать причиной развития более опасного заболевания!
Каковы причины развития синдрома двигательных нарушений?
Самой распространенной причиной СДН является перинатальная энцефалопатия. Кроме того, на развитие этой патологии могут оказывать воздействие следующие факторы:
Лечение синдрома двигательных нарушений
Лечение синдрома двигательных нарушений должно быть комплексным и многоэтапным. Как наиболее эффективный метод лечения отлично зарекомендовал себя лечебный массаж, но при условии, что он проводится профессионалом. (Никакой самодеятельности – это может только усугубить патологию!) Для достижения результата рекомендуется провести 15–20 сеансов массажа. Если заболевание было диагностировано до того, как ребенку исполнился год, то требуется в среднем 3 курса массажа. Более подробно о количестве посещений массажиста расскажет лечащий врач, исходя из индивидуальных особенностей заболевания. Еще один важный метод – это лечебная физкультура, которая по эффективности немного уступает массажу, но, тем не менее, также является неотъемлемым элементом успешного лечения. Еще один дополнительный метод коррекции синдрома двигательных нарушений – физиотерапевтические процедуры. При необходимости может быть назначено медикаментозное лечение.
Что является противопоказанием для проведения массажа?
Массаж нельзя проводить в следующих ситуациях:
Как проводится массаж при синдроме двигательных нарушений?
Исходное положение – ребенок лежит на спине, ногами к массажисту. Сначала массируются стопы и ноги. Одной рукой специалист держит ногу малыша в области голени, второй – массирует стопу. После массажа стоп он переходит непосредственно к массажу ног. Двигается по задне-наружной поверхности от стопы к бедру, обходя коленную чашечку. Затем движения направляются к паховой складке. После этого массируется живот. Специалист идет по кругу, вокруг пупка, по часовой стрелке. На животе применяется также прием встречного поглаживания, выполняемый двумя руками одновременно. Далее массируются косые мышцы живота, после чего – грудь. Движения выполняются от середины груди вверх и в стороны – по направлению к подмышечным впадинам. Массаж боковых поверхностей грудной клетки проводится наоборот – от грудины вниз и в стороны. Затем специалист переворачивает ребенка и выполняет массаж спины и ягодиц. Массажные приемы используются вверх и вниз по всей спине. Массаж ягодиц проводится в направлении от крестца и копчика к паховым лимфатическим узлам. После этого массажист снова переворачивает ребенка на спину и выполняет ему массаж рук, при этом правую руку малыша специалист держит левой и наоборот. Движения производятся от кисти к плечу и подмышечной складке. После этого специалист приступает к массажу кистей рук.
Доктор Комаровский о неврологических проблемах у детей
Особенности детской нервной системы
Нервная система у новорожденного претерпевает самые существенные изменения в процессе роста. Дети рождаются с незрелой нервной системой, и ей еще только предстоит сформироваться, окрепнуть. Самые интенсивные изменения приходятся на период новорожденности и первый год жизни, а потому найти те или иным неврологические симптомы у малыша в 2 месяца или в 6 месяцев любому доктору-неврологу не составит никакого труда.
В период становления функций нервной системы не все идет гладко, говорит Евгений Комаровский, отсюда и непонятный крик по непонятному поводу, спазмы и тики, икание и срыгивание, которые доставляют столько переживаний родителям и богатую пищу для деятельности докторов.
Если мамы поймут всю серьезность происходящих с ребенком процессов, вопросов, страхов и сомнений станет значительно меньше.
Головной мозг новорожденного по сравнению с телом довольно большой, по мере роста чада пропорции меняются, усложняется структура мозга, появляются дополнительные борозды.
Самые активные перемены происходят в период с рождения до 5 месяцев.
Спинной мозг и позвоночник у крохи растут неравномерно, и их рост выравнивается в своих темпах только к 5-6 годам. Скорость передачи нервных импульсов в нервной системе ребенка иная, чем у взрослого, и в соответствие с маминой и папиной она придет только к 6-8 годам.
Некоторые рефлексы, которые есть у новорожденного, уходят со временем и уже к году от них не остается следа, им на смену приходят рефлексы постоянные. Органы чувств у новорожденных функционируют с первых минут после появления на свет, но не так, как у взрослых. К примеру, четко видеть малыш начинает примерно в 1,5-2 месяца, а хорошо слышать он может уже на третий день после рождения.
Неврологические проблемы
Когда мамы с жалобами на дрожащий подбородок чада, на трясущиеся ручки или регулярную икоту приходят к врачу, тот прекрасно понимает, что в 99% случаев такие симптомы являются вариантом нормы, учитывая интенсивный процесс совершенствования нервной системы. Доктор знает, что эти маленькие «неприятности», скорее всего, пройдут сами по себе, и возможно, уже очень скоро. Но он, по мнению Комаровского, не хочет брать на себя ответственность за вашего ребенка, а потому ему проще сказать, что трясущийся подбородок — неврологический симптом, и назначить определенное лечение, от которого вреда не будет (массаж, плавание в надувном круге на шею, витамины).
Реальные проблемы неврологического плана, конечно, существуют, и они все без исключения являются очень серьезными, говорит Комаровский, но встречаются они всего у 4% детей.
Поэтому большинство неврологических диагнозов, поставленных малышам неврологами в поликлинике на очередном плановом осмотре, мало что общего имеют с настоящими заболеваниями.
Хуже всего, если доктор назначает ребенку медикаменты для устранения неврологических симптомов, которые по большому счету существуют только на бумаге.
Реальных ситуаций, когда такие таблетки нужны — не более 2-3% от всех установленных диагнозов. Но принимают их все, кому они прописаны.
Эффективным медикаментозное лечение Комаровский считает только для детей первого месяца жизни, если у них действительно в процессе родов возникли серьезные нарушения. Затем даже им показаны только массаж и физиопроцедуры.
Когда проблема действительно существует?
Внутричерепное давление — диагноз, который очень любят ставить детям в российских поликлиниках. Тогда, когда оно действительно есть, ребенок нуждается в срочной госпитализации, а не в домашнем лечении таблетками, говорит Комаровский. Если ребенок весел, бодр, активен, общителен, не надо лечить ему внутричерепное давление, поскольку его с огромной долей вероятности, вообще нет.
С этого в большинстве случаев и начинается поиск заболевания, которое, скорей всего, будет найдено.
Комаровский призывает мам перестать искать болезни у чада и просто понять, что для крика у ребенка есть масса других причин — голод, жара, желание общаться, желание обратить на себя внимание, неудобный подгузник и так далее. Все эти причины не имеют никакого отношения к неврологическим заболеваниям.
К больным причисляют очень активных детей, им немедленно ставят диагноз «гиперактивность», нездоровыми считают и спокойных и медлительных ребятишек, им ставят клеймо «заторможенность», неврологическими проблемами пытаются объяснить плохой сон и аппетит. Делать этого не надо, говорит Евгений Комаровский, поскольку настоящие неврологические болезни случаются редко, и звучат они грозно, пробиотики и гимнастика их не лечат.
К ним относятся эпилепсия, детский церебральный паралич, неврозы разной степени выраженности, болезнь Паркинсона, энцефалопатия, патологические непроизвольные нервные тики и другие состояния, многие из которых имеют врожденный характер.
Советы доктора Комаровского
Не нужно сравнивать своего ребенка с другими детьми и существующими в теории нормами развития малышей. Ваш ребенок — личность, которая развивается в соответствии со своими внутренними «настройками», они сугубо индивидуальны.
Длительные и регулярные прогулки, купание, закаливание, разумное питание (без перекорма), удобный для мамы и ребенка режим дня, который неукоснительно соблюдается, укрепляющий массаж каждый день, помогут справиться и с гиперактивностью, и с дрожащим подбородком, и нарушениями сна у ребенка.
Не допускайте передозировки кальция и витамина D, поскольку такие состояния действительно могут вызывать определенные проблемы с нервной системой. Об этом более детально следует поговорить с лечащим педиатром, который определит необходимые дозировки для вашего конкретного ребенка, учитывая возраст, вес и состояние здоровья малыша.
Кривошея у ребенка
Содержание статьи
Диагноз “кривошея” говорящий: даже если вы никогда не сталкивались с этим заболеванием, вы можете представить, о чем идет речь. У малыша с кривошеей голова повернута набок и в сторону. Такое положение она принимает чаще всего из-за повреждения мышц, отвечающих за повороты и наклон головы, или же из-за неправильного развития шейных позвонков.
Распространено мнение о том, что кривошея у младенца формируется, потому что он постоянно лежит на одном боку и на одной руке у мамы. Но в раннем возрасте чаще это врожденное заболевание. Оно развивается или внутриутробно, или как следствие родовых травм.
Как определить, есть ли у ребенка кривошея
Кривошея проявляется не сразу. В первые дни и даже недели жизни новорожденный свободно поворачивает голову в стороны. Но уже с третьей недели можно заметить, что ребенок не держит ее ровно: голова всегда повернута в одну сторону, может быть немного наклонена. При попытке повернуть ему голову в другую сторону, малыш может беспокоиться, плакать – эти действия будут причинять ему неудобство или даже боль.
Опытный специалист сможет нащупать утолщение с одной стороны на грудинно-ключично-сосцевидной мышце. Это именно та мышца, которая отвечает за кивание, наклоны и повороты головы.
Это важно!
Чем дольше заболевание будет развиваться без лечения, тем сильнее будут проявляться его признаки: изменения в пораженной мышце станут явными не только для врача, голова ребенка будет зафиксирована в одном положении, начнется деформация черепа и появится асимметрия лица.
К счастью, таких тяжелых последствий можно успешно избежать: в большинстве случаев при своевременно начатом лечении кривошея проходит без следа за несколько месяцев.
К какому специалисту обратиться, если у ребенка признаки кривошеи
Если вы засомневались, нет ли у малыша кривошеи, в первый месяц его жизни, когда вас еженедельно на дому навещает участковый педиатр, поделитесь с ним своими опасениями. При необходимости он направит вас к узким специалистам.
Если же тревожные признаки вы заметили позже, не ждите планового визита в детскую консультацию. Чем раньше вы начнете лечение, тем быстрее и успешнее оно будет.
В идеале малыша нужно показать детскому ортопеду. Он осмотрит ребенка, поставит диагноз и назначит лечение. Возможно, порекомендует получить консультацию невролога.
Если же в вашей поликлинике детского ортопеда нет, обратитесь к детскому хирургу или – для начала – к педиатру. Как минимум вам подтвердят или опровергнут наличие болезни и дадут направление в профильную больницу или более крупную клинику.
Для уточнения вида кривошеи и ее причины малышу может потребоваться ультразвуковое исследование или рентгенография шейного отдела. На дополнительную диагностику, если она будет необходима, направит врач – после того как осмотрит ребенка, прощупает здоровую и пораженную мышцу.
Лечение кривошеи у детей
При кривошее подходящее для конкретного случая лечение может назначить только врач. Не пытайтесь самостоятельно делать малышу массаж по роликам или статьям в интернете. Неумелыми действиями можно сильно навредить ребенку и ухудшить ситуацию.
Методы лечения кривошеи
Если кривошея не связана с повреждением шейных позвонков, методы лечения будут консервативными, то есть терапевтическими:
В редких случаях, когда кривошея вызвана неправильным строением шейных позвонков, или если консервативные методы лечения не помогают, может быть назначено оперативное лечение кривошеи.
Неврологическое развитие ребенка первого года жизни. Осмотр «Фундаментальный»
Развитие ребенка первого года жизни происходит в определенных временных рамках. Ко второму месяцу жизни ваш ребенок хорошо держит голову, следит за предметом, гулит, улыбается; в 3-3,5 месяца – переворачивается на бочок; в 4,5-5 – осуществляет поворот со спины на живот, берет игрушки; в 7 месяцев – сидит, ползает с 8, в 10-11 – встает у опоры и начинает самостоятельно ходить до полутора лет.
В целом по общепринятым представлениям – отсутствие темповой задержки развития важный показатель здоровья. Но бывает и так, что при относительно неплохом психомоторном развитии возникают некоторые нарушения в общей гармонии движений, «дискомфорт», который настораживает внимательных родителей. Диапазон жалоб очень широк – от стойкого наклона головы в одну сторону с 1,5-2 месяца до значительной ассиметрии в движениях, нарушения походки после года. Конечно, грубые аномалии выявляются уже в роддоме. Например, врожденная мышечная кривошея, поражения нервов плечевого сплетения (ручка малыша «вялая», разогнута во всех суставах, приведена к туловищу), врожденная деформация стоп и т. п.
Многие другие заболевания нервно-двигательной системы, как правило, диагностируются на протяжении первого года жизни, обычно при тесном сотрудничестве невролога и ортопеда. Поэтому сейчас даже пытаются выделить нейроортопедию как самостоятельную область в медицине.
Раннее распознавание нейроортопедических проблем, нарушений в развитии костей и функций суставов очень существенно, так как по мере роста и развития ребенка проявление этих состояний может усиливаться и соответственно – больше лечебных мер потребуется, чтобы справиться с болезнью.
Первое обследование происходит, в среднем, от 1,5 до 3 месяцев. Этот осмотр «фундаментальный». Тщательно собираются сведения о течении беременности и родов, оцениваются жалобы, ребенок осматривается (не удивляйтесь, что сам осмотр занимает не так много времени – здесь длительность может утомить ребенка и угнетать его ответные реакции). Если возникают подозрения на нарушения в двигательной сфере, то при последующем осмотре (например, через 1 месяц) – самое главное, понять, усугубляются ли эти признаки. К тому же часто нам помогают и дополнительные инструментальные методы диагностики – УЗИ шейного отдела позвоночника и головного мозга, УЗИ тазобедренных суставов, рентгенография (по строгим показаниям), электронейромиографическое исследование (анализ активности мышечных и нервных волокон). Но еще раз повторяю, что многие аномалии формы тела и функций движения у маленького ребенка диагностируются четко и окончательно путем сравнения в динамике.
Остановимся на основных моментах: «на что обратить внимание?» (частый вопрос родителей). Очень трудно дать ответ в простой форме, но, чтобы было понятно, пусть звучит так:
Приведу примеры.
Когда малыш лежит на спине – его голова предпочтительно повернута в одну сторону (вынужденное положение?) В норме – голова по отношению к средней линии туловища меняется попеременно, может быть слегка согнута к груди.
Плечики малыша симметричны с двух сторон. У ребенка до 3-х месяцев предплечия могут быть слегка согнуты, кисти сжаты в кулачок, это норма. Но если при подтягивании за ручки, можно чувствовать ослабление сгибания с 2-х сторон или снижение мышечной силы на одной стороне – это нормой уже не является.
Так же обращаем внимание на ножки ребенка – не согнуты ли они сильно в тазобедренных и коленных суставах, нет ли сильного сопротивления при переодевании, пеленании, или наоборот – отмечается вялость, слабость, «переразгибание».
Вот малыш начинает переворачиваться и постоянно на один бочек (как – будто щадит другую половину тела). Берет игрушки смелее и четче одной рукой (другая «отстает»). Особенно это хорошо заметно после 5,5 – 6 месяцев.
Многим известна «поза фехтовальщика» (зависимость мышечного тонуса от поворота головы) – разогнута одна ручка и приподнята ближе к лицу, одновременно другая согнута, разница в ногах слабее, но тоже есть. В норме этот рефлекс исчезает в период от 4 до 6 месяцев жизни. Длительная его сохранность выходит за рамки нормы.
Когда малыш лежит на животе – в 4 месяца верхняя часть туловища опирается на предплечья и раскрытые ладони, ножки разогнуты в тазобедренных и согнуты в коленных суставах. К 6-ти месяцам, ножки уже разогнуты полностью. При патологии эти временные рамки значительно нарушаются.
Если грудного ребенка ставить вертикально, поддерживая «подмышки», то в 4-5-6 месяцев ножки могут быть разогнуты, и ребенок «стоит» на кончиках пальцев. Но к концу 6-7 го месяца ребенок уже опирается на всю стопу. Если же имеется переразгибание нижних конечностей со значительным их приведением, способность «стоять» на кончиках пальцев после 8 месяцев сохраняется – это симптомы заболевания.
Ребенок сидит, но мы видим, что это требует большого напряжения мышц-разгибателей – нас настораживает такая поза.
Взрослый держит ребенка за бедра и дает возможность «падать» вперед верхней части туловища. Ребенок «падает» на вытянутые ручки, в большинстве случаев с раскрытыми ладошками. В норме, проверяя это к 10-11 месяцам.
Можно многое перечислять в деталях, но основное, что надо понимать – реакции удержания туловища, реакции равновесия, четкие, целенаправленные движения, должны формироваться в определенной последовательности.
И вот наступает главное достижение ребенка – он пошел! Не только окреп его скелет и мышцы, но и ум дозрел, появилась потребность расширить границы своего «кругозора». Когда он самостоятельно, без поддержки пройдет метров 20-30 – оцениваем походку и если все хорошо, не ограничиваем потребность ходить, бегать, лазать, не забывая о постоянном чутком контроле (профилактика травм).
В дальнейшем здоровому малышу осмотры невролога и ортопеда потребуются на более 1 раза в год.
Ему предстоит теперь осваивать сложные двигательные навыки, во многом сознательно учится красоте и ловкости движений.
внутричерепное давление
о проблеме
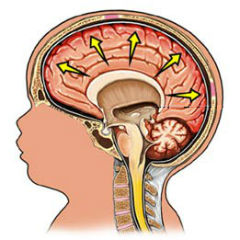
Внутричерепное давление (ВЧД, внутричерепная гипертензия) – это повышение давления в полости черепа.
Внутри черепа есть жидкость (ликвор), которая образуется из артериальной крови и омывает головной мозг, циркулируя по специальным ликворным путям, затем вновь всасывается в кровеносное русло.
Повышение давления внутри черепа происходит тогда, когда ликвора в черепе становится больше, чем в норме. Избыток ликвора образуется в случае его повышенной выработки, либо когда имеются препятствия для его свободного оттока.
Отток ликвора затрудняется из-за застоя в венах головы и позвоночника, куда он должен в норме всасываться. Накапливаясь в полости черепа, ликвор оказывает давление на мягкие ткани мозга.
Причиной задержки ликвора часто являются спазмированные мышцы шеи и смещенные шейные позвонки, которые сдавливают сосуды, обеспечивающие отток крови и ликвора из полости черепа. Спазм мышц и смещение позвонков возникает при различных травмах шеи и головы, чаще всего родовых (подвывих атланта), шейном остеохондрозе.
У ребенка симптомы внутричерепного давления (ВЧД) после перенесенной родовой травмы могут появляться и нарастать постепенно через несколько месяцев после родов. У малыша появляются: беспокойство, нарушение сна, повышенная потливость, беспричинный подъем температуры и вздрагивания. Ребенок может «таращить глазки», либо появляется легкое косоглазие. При беспокойстве наблюдается дрожание подбородка и ручек, посинение или покраснение головки или резкая мраморность кожи, иногда происходит кратковременная остановка дыхания. Во время сна ребенок запрокидывает голову назад, лучше засыпает и спит на руках, трётся головой или раскачивает ее вперед-назад.
Взрослого человека, при наличии внутричерепного давления, могут беспокоить: головные боли; кратковременное и легкое головокружение; частая рвота, не приносящая облегчения; внутриглазное давление; снижение зрения; ощущение «тяжелой» головы; постоянное утомление; заложенность или шум в ушах; снижение слуха; раздражительность; депрессивные состояния.
Длительно существующее внутричерепное давление с годами приводит к атрофии коры головного мозга и выраженному нарушению функции центральной нервной системы.
стандартное лечение
Для снижения внутричерепного давления назначается медикаментозная терапия: мочегонные, сосудорасширяющие и успокаивающие средства; препараты для улучшения тонуса сосудистой стенки вен и стимулирующие мозговую деятельность; витаминные комплексы и гомеопатические препараты.
Для некоторых видов патологии показаны физиопроцедуры, иглоукалывание, массаж, специальные гимнастические упражнения.
При неэффективности медикаментозного лечения и высоких показателях ВЧД назначается оперативное лечение.
наше лечение
В нашем центре проводится лечение, направленное на устранение причин, приведших к повышению внутричерепного давления.
Эффективные методики лечения разработаны для всех возрастных групп.
Детям проводится специализированное лечение с использованием запатентованного ортопедического изделия (Патент № 2587960).
Для устранения ВЧД у взрослых после перенесенных травм черепа и шейного отдела позвоночника, после ушибов головы и сотрясений головного мозга или при наличии остеохондроза мы используем собственный запатентованный метод лечения (Патент № 2571234).
При необходимости для восстановления правильной биомеханики в шейном отделе позвоночника назначаются остеопатические сеансы.
стоимость лечения
Стоимость лечения в нашем центре рассчитывается индивидуально, в зависимости от степени тяжести заболевания, его давности и наличия осложнений.
Каждому пациенту назначается комплексное последовательное лечение в виде курса индивидуально подобранных процедур.
В лечебный курс, помимо процедур, входит бесплатный контрольный приём.
Первичный и повторный приёмы, а также назначаемые врачом препараты оплачиваются отдельно. Стоимость первичного приёма составляет 3 000 руб.
При единовременной оплате лечебного курса предоставляется скидка 10 %.
начало лечения
Лечение внутричерепного давления в нашем центре начинается с приёма вертеброневролога. Первичный приём проводит кандидат медицинских наук, главный врач медицинского центра «Динамика» Людмила Ивановна Мажейко.
На приеме вертеброневролог проведет обследование шейного отдела позвоночника и определит тонус шейных мышц, при необходимости назначит дополнительные обследования (УЗДГ, ТКДГ, МРТ, КТ, ЭЭГ, М-Эхо, у детей до 1 года НСГ, осмотр глазного дна).
На основании результатов обследований врач разработает индивидуальный план лечения.
Приём вертеброневролога осуществляется по предварительной записи. Для начала лечения запишитесь на приём.
Позволяет определить наличие внутричерепного давления у ребёнка