Новорожденный ребенок закидывает во сне голову назад
Почему у детей до года появляется кривошея. Симптоматика заболевания. Упражнения для укрепления мышц шеи
Иногда голова малыша развивается не так, как должна: может не поворачиваться в стороны или же поворачиваться только в одну. Как же понять, что у ребенка есть какое-то заболевание позвоночника, и можно ли справиться с ним самостоятельно?
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
В современной диагностике выделяют несколько видов болезни Гризеля (или кривошеи):
Также внутри данной классификации, есть и еще одна, которая детализирует проявления болезни. Выделяют левостороннюю и правостороннюю патологию мышц шеи (когда головка наклонена либо в одну сторону, либо в другую). Также существует приобретенная кривошея или установочная, когда из-за неправильного ухода его головка постоянно находится в одном положении, что приводит к спазму шейных мышц.
Если вы будете предельно внимательны к поведению своего ребенка, то вы сможете отличить настоящую болезнь Гризеля от ложной.
Данное заболевание подлежит классификации по причинам проявления, периода возникновения, а также диагностике всевозможных патологий тканей. Если начать лечение не своевременно, то ребенок может значительно отстать в росте от своих сверстников.
Очень многое зависит от того, какое участие в процессе лечения принимали родители. Очень важно заниматься ребёнком, превращая каждый этап лечения в увлекательную игру.
К сожалению, никто до сих пор так и не может четко ответить, почему дети рождаются с кривошеей. Однако есть несколько гипотез относительного того, как начинает формироваться данная болезнь:
Приобретенную кривошею малыш может заполучить в том случае, если большую часть времени его голова расположена в одной позе. Поэтому очень важно следить за тем, чтобы ваш ребенок проявлял активность и часто менял свое положение.
Симптомы кривошеи
С причинами заболевания мы разобрались. Теперь перейдем к разговору о том, по каким симптомам определить, что у ребенка кривошея? К признакам болезни Гризеля относят:
Лечение кривошеи
Если вы заподозрили рассматриваемое заболевание у своего ребенка, то стоит безотлагательно обратиться ко врачу. В качестве лечения современная медицина предлагает всевозможные массажи, которые снимают спазм мышц без головной боли.
Чтобы понять как делать лечебный массаж, необходимо записаться ко врачу, который и научит вас делать его самостоятельно дома. Но, если вы боитесь проводить массажную процедуру самостоятельно или не имеете на него времени, то можете обратиться к профессионалам, которые сделают все за вас.
Эффективные упражнения при кривошее
Эффективные упражнения, выполнение которых не составит для вас труда:
Внимание! Первый сеанс лечебной физкультуры лучше пройти вместе со специалистом, чтобы убедиться в том, что все упражнения вы выполняете верно.
Другие приемы, позволяющие предупредить развитие кривошеи
Однако одними упражнениями лечение не заканчивается. Для наиболее эффективного избавления от болезни нужно стараться обустраивать внешнее пространство малыша так, чтобы ему всегда было интересно быть в движении и разглядывать окружающую обстановку. Вешайте красочные картинки и игрушки со здоровой стороны малыша, чтобы побуждать его акцентировать свое внимание на нужной стороне и поворачивать голову.
Если вы заметили, что ребенок со временем утрачивает интерес к ярким предметам, то замените их на другие, не менее привлекающие внимание. Пока малыш бодрствует, то не ленитесь брать его и располагать на своих коленях животом вниз. Малыш обязательно захочет вас увидеть, и будет предпринимать попытки повернуться. Для более качественного эффекта лечения вы можете записаться в бассейн и на электрофорез.
Однако, если вы видите, что лечение не приносит никаких результатов на протяжении длительного промежутка времени, то стоит обратиться к специалисту, который назначит хирургическую операцию.
В целом, можно сказать, что прогноз для лечения болезни Гризеля весьма положительный. Если диагностика прошла своевременно, а упражнения делались регулярно и качественно, то на лечение уйдет от месяца – до года.
Гродненская областная детская клиническая больница
Как распознать судороги у новорожденных и детей раннего возраста
У детей первого года жизни судороги наблюдаются при различных заболеваниях нервной системы, врожденной патологии обмена веществ, электролитных нарушениях. Они могут появиться на фоне уже имеющихся неврологических нарушений и задержки психомоторного развития или возникают как первый симптом, свидетельствующий о поражении мозга. Клиническая картина судорожного синдрома зависит как от характера заболевания, так и от возраста ребенка.
Так что такое судороги? Судороги – непроизвольные мышечные сокращения, связанные с патологическими электрическими разрядами в головном мозге.
Признаки судорожного состояния зависят от причин, которые спровоцировали реакцию. При нарушениях нервной системы данное явление сопровождаются временной потерей сознания. Перед этим непроизвольно вытягиваются ноги и руки, на время остаются парализованными мышцы лица, малыш запрокидывает голову назад и как будто бы отстраняется от внешнего мира. Припадок может вызывать подергивания конечностей, обильное слюноотделение и даже рвоту.
У новорожденных могут быть также очаговые клонические припадки, захватывающие одну половину тела или одну конечность. Иногда они протекают в виде поворотов головы, глаз, тонических отведении рук в сторону поворота головы, оперкулярных пароксизмов (гримасы, сосание, жевание, причмокивание). Двигательный компонент припадка часто сопровождается вазомоторными нарушениями в виде бледности, цианоза, покраснения лица, слюнотечения. Реже наблюдают у новорожденных судороги миоклонического типа, которые характеризуются очень быстрыми одиночными или множественными подергиваниями верхних или нижних конечностей с тенденцией к их сгибанию. Они могут проявляться также общими вздрагиваниями с последующим крупноразмашистым тремором рук. Иногда эти судороги сопровождаются вскрикиваниями, вегетативно-сосудистыми нарушениями. В легких случаях патологические движения, которые возникают при судорогах, можно ошибочно принять за спонтанные движения новорожденного и пропустить истинное начало судорожного синдрома.
У младенцев на фоне высокой температуры(выше 38 градусов) могут возникать так называемые фебрильные судороги, которые не являются симптомом поражения ЦНС.
Как могут выглядеть судороги при гипертермии у ребенка:
В таком состоянии малыш может находиться до 15 минут, потом мышечные спазмы должны пройти. Чтобы ускорить реакцию, необходимо сбить температуру (дать жаропонижающее).
В медицине различают тонические и клонические судороги. Тонические проявляются как мышечное напряжение – спазм. Клонические подразумевают непроизвольные подергивания мышц, которые происходят при смене мышечного тонуса.
Хаотическим движением ног и рук характеризуются клонические судороги у детей. Во время приступа малыш не контролирует движения, подергиваться могут даже веки. Чаще всего клонические реакции возникают во сне, когда дети лежат на животе.
Одним из вариантов судорог у новорожденного ребенка может быть кратковременная остановка дыхания- апноэ, проходящая после тактильной стимуляции.
При подергиваниях мышц рук, ног, всего тела, выгибании ребенка, закатывании глаз, сжимании зубов, особенно сопровождающимися цианозом, нужно вызывать скорую помощь.
Врач анестезиолог- реаниматолог отделения реанимации новорожденных УЗ «ГОДКБ» Митюль О.П.
Неврологическое развитие ребенка первого года жизни. Осмотр «Фундаментальный»
Развитие ребенка первого года жизни происходит в определенных временных рамках. Ко второму месяцу жизни ваш ребенок хорошо держит голову, следит за предметом, гулит, улыбается; в 3-3,5 месяца – переворачивается на бочок; в 4,5-5 – осуществляет поворот со спины на живот, берет игрушки; в 7 месяцев – сидит, ползает с 8, в 10-11 – встает у опоры и начинает самостоятельно ходить до полутора лет.
В целом по общепринятым представлениям – отсутствие темповой задержки развития важный показатель здоровья. Но бывает и так, что при относительно неплохом психомоторном развитии возникают некоторые нарушения в общей гармонии движений, «дискомфорт», который настораживает внимательных родителей. Диапазон жалоб очень широк – от стойкого наклона головы в одну сторону с 1,5-2 месяца до значительной ассиметрии в движениях, нарушения походки после года. Конечно, грубые аномалии выявляются уже в роддоме. Например, врожденная мышечная кривошея, поражения нервов плечевого сплетения (ручка малыша «вялая», разогнута во всех суставах, приведена к туловищу), врожденная деформация стоп и т. п.
Многие другие заболевания нервно-двигательной системы, как правило, диагностируются на протяжении первого года жизни, обычно при тесном сотрудничестве невролога и ортопеда. Поэтому сейчас даже пытаются выделить нейроортопедию как самостоятельную область в медицине.
Раннее распознавание нейроортопедических проблем, нарушений в развитии костей и функций суставов очень существенно, так как по мере роста и развития ребенка проявление этих состояний может усиливаться и соответственно – больше лечебных мер потребуется, чтобы справиться с болезнью.
Первое обследование происходит, в среднем, от 1,5 до 3 месяцев. Этот осмотр «фундаментальный». Тщательно собираются сведения о течении беременности и родов, оцениваются жалобы, ребенок осматривается (не удивляйтесь, что сам осмотр занимает не так много времени – здесь длительность может утомить ребенка и угнетать его ответные реакции). Если возникают подозрения на нарушения в двигательной сфере, то при последующем осмотре (например, через 1 месяц) – самое главное, понять, усугубляются ли эти признаки. К тому же часто нам помогают и дополнительные инструментальные методы диагностики – УЗИ шейного отдела позвоночника и головного мозга, УЗИ тазобедренных суставов, рентгенография (по строгим показаниям), электронейромиографическое исследование (анализ активности мышечных и нервных волокон). Но еще раз повторяю, что многие аномалии формы тела и функций движения у маленького ребенка диагностируются четко и окончательно путем сравнения в динамике.
Остановимся на основных моментах: «на что обратить внимание?» (частый вопрос родителей). Очень трудно дать ответ в простой форме, но, чтобы было понятно, пусть звучит так:
Приведу примеры.
Когда малыш лежит на спине – его голова предпочтительно повернута в одну сторону (вынужденное положение?) В норме – голова по отношению к средней линии туловища меняется попеременно, может быть слегка согнута к груди.
Плечики малыша симметричны с двух сторон. У ребенка до 3-х месяцев предплечия могут быть слегка согнуты, кисти сжаты в кулачок, это норма. Но если при подтягивании за ручки, можно чувствовать ослабление сгибания с 2-х сторон или снижение мышечной силы на одной стороне – это нормой уже не является.
Так же обращаем внимание на ножки ребенка – не согнуты ли они сильно в тазобедренных и коленных суставах, нет ли сильного сопротивления при переодевании, пеленании, или наоборот – отмечается вялость, слабость, «переразгибание».
Вот малыш начинает переворачиваться и постоянно на один бочек (как – будто щадит другую половину тела). Берет игрушки смелее и четче одной рукой (другая «отстает»). Особенно это хорошо заметно после 5,5 – 6 месяцев.
Многим известна «поза фехтовальщика» (зависимость мышечного тонуса от поворота головы) – разогнута одна ручка и приподнята ближе к лицу, одновременно другая согнута, разница в ногах слабее, но тоже есть. В норме этот рефлекс исчезает в период от 4 до 6 месяцев жизни. Длительная его сохранность выходит за рамки нормы.
Когда малыш лежит на животе – в 4 месяца верхняя часть туловища опирается на предплечья и раскрытые ладони, ножки разогнуты в тазобедренных и согнуты в коленных суставах. К 6-ти месяцам, ножки уже разогнуты полностью. При патологии эти временные рамки значительно нарушаются.
Если грудного ребенка ставить вертикально, поддерживая «подмышки», то в 4-5-6 месяцев ножки могут быть разогнуты, и ребенок «стоит» на кончиках пальцев. Но к концу 6-7 го месяца ребенок уже опирается на всю стопу. Если же имеется переразгибание нижних конечностей со значительным их приведением, способность «стоять» на кончиках пальцев после 8 месяцев сохраняется – это симптомы заболевания.
Ребенок сидит, но мы видим, что это требует большого напряжения мышц-разгибателей – нас настораживает такая поза.
Взрослый держит ребенка за бедра и дает возможность «падать» вперед верхней части туловища. Ребенок «падает» на вытянутые ручки, в большинстве случаев с раскрытыми ладошками. В норме, проверяя это к 10-11 месяцам.
Можно многое перечислять в деталях, но основное, что надо понимать – реакции удержания туловища, реакции равновесия, четкие, целенаправленные движения, должны формироваться в определенной последовательности.
И вот наступает главное достижение ребенка – он пошел! Не только окреп его скелет и мышцы, но и ум дозрел, появилась потребность расширить границы своего «кругозора». Когда он самостоятельно, без поддержки пройдет метров 20-30 – оцениваем походку и если все хорошо, не ограничиваем потребность ходить, бегать, лазать, не забывая о постоянном чутком контроле (профилактика травм).
В дальнейшем здоровому малышу осмотры невролога и ортопеда потребуются на более 1 раза в год.
Ему предстоит теперь осваивать сложные двигательные навыки, во многом сознательно учится красоте и ловкости движений.
Тики у детей
Тики, или гиперкинезы, — это повторяющиеся неожиданные короткие стереотипные движения или высказывания, внешне схожие с произвольными действиями. Характерной чертой тиков является их непроизвольность, но в большинстве случаев пациент может воспроизводить
Тики, или гиперкинезы, — это повторяющиеся неожиданные короткие стереотипные движения или высказывания, внешне схожие с произвольными действиями. Характерной чертой тиков является их непроизвольность, но в большинстве случаев пациент может воспроизводить или частично контролировать собственные гиперкинезы. При нормальном уровне интеллектуального развития детей заболеванию нередко сопутствуют когнитивные нарушения, двигательные стереотипии и тревожные расстройства.
Распространенность тиков достигает приблизительно 20% в популяции.
До сих пор не существует единого мнения о возникновении тиков. Решающая роль в этиологии заболевания отводится подкорковым ядрам — хвостатому ядру, бледному шару, субталамическому ядру, черной субстанции. Подкорковые структуры тесно взаимодействуют с ретикулярной формацией, таламусом, лимбической системой, полушариями мозжечка и корой лобного отдела доминантного полушария. Деятельность подкорковых структур и лобных долей регулируется нейромедиатором дофамином. Недостаточность работы дофаминергической системы приводит к нарушениям внимания, недостаточности саморегуляции и поведенческого торможения, снижению контроля двигательной активности и появлению избыточных, неконтролируемых движений.
На эффективность работы дофаминергической системы могут повлиять нарушения внутриутробного развития вследствие гипоксии, инфекции, родовой травмы или наследственная недостаточность обмена дофамина. Имеются указания на аутосомно-доминантный тип наследования; вместе с тем известно, что мальчики страдают тиками примерно в 3 раза чаще девочек. Возможно, речь идет о случаях неполной и зависимой от пола пенетрации гена.
В большинстве случаев первому появлению у детей тиков предшествует действие внешних неблагоприятных факторов. До 64% тиков у детей провоцируются стрессовыми ситуациями — школьной дезадаптацией, дополнительными учебными занятиями, бесконтрольными просмотрами телепередач или продолжительной работой на компьютере, конфликтами в семье и разлукой с одним из родителей, госпитализацией.
Простые моторные тики могут отмечаться в отдаленном периоде перенесенной черепно-мозговой травмы. Голосовые тики — покашливания, шмыгания носом, отхаркивающие горловые звуки — нередко встречаются у детей, часто болеющих респираторными инфекциями (бронхитами, тонзиллитами, ринитами).
У большинства пациентов существует суточная и сезонная зависимость тиков — они усиливаются вечером и обостряются в осенне-зимний период.
К отдельному виду гиперкинезов следует отнести тики, возникающие в результате непроизвольного подражания у некоторых повышенно внушаемых и впечатлительных детей. Происходит это в процессе непосредственного общения и при условии известного авторитета ребенка с тиками среди сверстников. Такие тики проходят самостоятельно через некоторое время после прекращения общения, но в некоторых случаях подобное подражание является дебютом заболевания.
Клиническая классификация тиков у детей
По этиологии
Первичные, или наследственные, включая синдром Туретта. Основной тип наследования — аутосомно-доминантный с различной степенью пенетратности, возможны спорадические случаи возникновения заболевания.
Вторичные, или органические. Факторы риска: анемия у беременных, возраст матери старше 30 лет, гипотрофия плода, недоношенность, родовая травма, перенесенные травмы головного мозга.
Криптогенные. Возникают на фоне полного здоровья у трети больных тиками.
По клиническим проявлениям
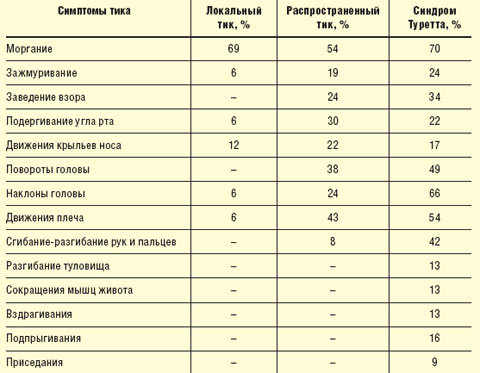
Локальный (фациальный) тик. Гиперкинезы захватывают одну мышечную группу, в основном мимическую мускулатуру; преобладают учащенные моргания, зажмуривания, подергивания углов рта и крыльев носа (табл. 1). Моргание является самым устойчивым из всех локальных тикозных расстройств. Зажмуривание отличается более выраженным нарушением тонуса (дистонический компонент). Движения крыльев носа, как правило, присоединяются к учащенному морганию и относятся к неустойчивым симптомам лицевых тиков. Единичные лицевые тики практически не мешают больным и в большинстве случаев не замечаются самими пациентами.
 |
| Таблица 1 Виды моторных тиков (В. В. Зыков) |
Распространенный тик. В гиперкинез вовлекаются несколько мышечных групп: мимические, мышцы головы и шеи, плечевого пояса, верхних конечностей, мышцы живота и спины. У большинства больных распространенный тик начинается с моргания, к которому присоединяются заведение взора, повороты и наклоны головы, подъемы плеч. В периоды обострений тиков у школьников могут возникать проблемы при выполнении письменных заданий.
Вокальные тики. Различают вокальные тики простые и сложные.
Клиническая картина простых вокальных тиков представлена преимущественно низкими звуками: покашливанием, «прочисткой горла», хмыканием, шумным дыханием, шмыганием носом. Реже встречаются такие высокие звуки, как «и», «а», «у-у», «уф», «аф», «ай», визг и свист. При обострении тикозных гиперкинезов вокальные феномены могут изменяться, например покашливание переходит в хмыкание или шумное дыхание.
Сложные вокальные тики отмечаются у 6% больных синдромом Туретта и характеризуются произнесением отдельных слов, ругательствами (копролалией), повторением слов (эхолалией), быстрой неровной, неразборчивой речью (палилалией). Эхолалия является непостоянным симптомом и может встречаться в течение нескольких недель или месяцев. Копролалия обычно представляет собой статусное состояние в виде серийного произнесения ругательств. Нередко копролалия значительно ограничивает социальную активность ребенка, лишая его возможности посещать школу или общественные места. Палилалия проявляется навязчивым повторением последнего слова в предложении.
Генерализованный тик (синдром Туретта). Проявляется сочетанием распространенных моторных и вокальных простых и сложных тиков.
В таблице 1 представлены основные виды моторных тиков в зависимости от их распространенности и клинических проявлений.
Как видно из представленной таблицы, при усложнении клинической картины гиперкинезов, от локального к генерализованному, тики распространяются по направлению сверху вниз. Так, при локальном тике насильственные движения отмечаются в мышцах лица, при распространенном переходят на шею и руки, при генерализованном в процесс вовлекаются туловище и ноги. Моргание встречается с одинаковой частотой при всех видах тиков.
По тяжести клинической картины
Тяжесть клинической картины оценивают по количеству гиперкинезов у ребенка в течение 20 мин наблюдения. При этом тики могут отсутствовать, быть единичными, серийными или статусными. Оценка степени тяжести используется для унификации клинической картины и определения эффективности лечения.
При единичных тиках их количество за 20 мин осмотра составляет от 2 до 9, чаще встречаются у больных локальными формами и в стадии ремиссии у больных с распространенным тиком и синдромом Туретта.
При серийных тиках за 20 мин осмотра наблюдается от 10 до 29 гиперкинезов, после которых наступают многочасовые перерывы. Подобная картина характерна при обострении заболевания, встречается при любой локализации гиперкинезов.
При тикозным статусе серийные тики следуют с частотой от 30 до 120 и более за 20 мин осмотра без перерыва в течение дня.
Аналогично моторным тикам, вокальные тики также бывают единичными, серийными и статусными, усиливаются к вечеру, после эмоциональной нагрузки и переутомления.
По течению заболевания
Согласно диагностическому и статистическому руководству по психическим расстройствам (DSM–IV), выделяют преходящие тики, хронические тики и синдром Туретта.
Преходящее, или транзиторное, течение тиков подразумевает наличие у ребенка моторных или голосовых тиков с полным исчезновением симптомов заболевания в течение 1 года. Характерно для локальных и распространенных тиков.
Хроническое тиковое нарушение характеризуется моторными тиками продолжительностью более 1 года без вокального компонента. Хронические вокальные тики в изолированном виде встречаются редко. Выделяют ремиттирующий, стационарный и прогредиентный подтипы течения хронических тиков.
При ремиттирующем течении периоды обострений сменяются полным регрессом симптомов или наличием локальных единичных тиков, возникающих на фоне интенсивных эмоциональных или интеллектуальных нагрузок. Ремиттирующий подтип является основным вариантом течения тиков. При локальных и распространенных тиках обострение длится от нескольких недель до 3 мес, ремиссии сохраняются от 2–6 мес до года, в редких случаях до 5–6 лет. На фоне медикаментозного лечения возможна полная или неполная ремиссия гиперкинезов.
Стационарный тип течения заболевания определяется наличием стойких гиперкинезов в различных группах мышц, которые сохраняются на протяжении 2–3 лет.
Прогредиентное течение характеризуется отсутствием ремиссий, переходом локальных тиков в распространенные или генерализованные, усложнением стереотипий и ритуалов, развитием тикозных статусов, резистентностью к терапии. Прогредиентное течение преобладает у мальчиков с наследственными тиками. Неблагоприятными признаками является наличие у ребенка агрессивности, копролалии, навязчивостей.
Существует зависимость между локализацией тиков и течением заболевания. Так, для локального тика характерен транзиторно-ремиттирующий тип течения, для распространенного тика — ремиттирующе-стационарный, для синдрома Туретта — ремиттирующе-прогредиентный.
Возрастная динамика тиков
Чаще всего тики появляются у детей в возрасте от 2 до 17 лет, средний возраст — 6–7 лет, частота встречаемости в детской популяции — 6–10%. У большинства детей (96%) тик возникает до 11 лет. Наиболее частое проявление тика — моргание глазами. В 8–10 лет появляются вокальные тики, которые составляют примерно треть случаев всех тиков у детей и возникают как самостоятельно, так и на фоне моторных. Чаще первоначальными проявлениями вокальных тиков являются шмыгания носом и покашливания. Для заболевания характерно нарастающее течение с пиком проявлений в 10–12 лет, затем отмечается уменьшение симптоматики. В возрасте 18 лет приблизительно 50% пациентов самопроизвольно освобождаются от тиков. При этом нет зависимости между тяжестью проявления тиков в детстве и во взрослом возрасте, но в большинстве случаев у взрослых проявления гиперкинезов менее выражены. Иногда тики впервые возникают у взрослых, но они характеризуются более мягким течением и обычно продолжаются не более 1 года.
Прогноз для локальных тиков благоприятный в 90% случаев. В случае распространенных тиков у 50% детей отмечается полный регресс симптомов.
Синдром Туретта
Наиболее тяжелой формой гиперкинезов у детей является, без сомнения, синдром Туретта. Частота его составляет 1 случай на 1000 детского населения у мальчиков и 1 на 10 000 у девочек. Впервые синдром описал Жиль де ля Туретт в 1882 г. как «болезнь множественных тиков». Клиническая картина включает моторные и голосовые тики, дефицит внимания и обсессивно-компульсивное расстройство. Синдром наследуется с высокой пенетратностью по аутосомно-доминантному типу, причем у мальчиков тики чаще сочетаются с синдромом дефицита внимания и гиперактивностью, а у девочек — с обсессивно-компульсивным расстройством.
Общепринятыми в настоящее время являются критерии синдрома Туретта, приведенные в классификации DSM III пересмотра. Перечислим их.
Клиническая картина синдрома Туретта зависит от возраста пациента. Знание основных закономерностей развития болезни помогает выбрать правильную тактику лечения.
Дебют заболевания развивается в 3–7 лет. Первыми симптомами являются локальные лицевые тики и подергивания плеч. Затем гиперкинезы распространяются на верхние и нижние конечности, появляются вздрагивания и повороты головы, сгибание и разгибание кисти и пальцев, запрокидывание головы назад, сокращение мышц живота, подпрыгивания и приседания, один вид тиков сменяется другим. Вокальные тики часто присоединяются к моторным симптомам в течение нескольких лет после дебюта заболевания и усиливаются в стадии обострения. У ряда больных вокализмы являются первыми проявлениями синдрома Туретта, к которым в последующем присоединяются моторные гиперкинезы.
Генерализация тикозных гиперкинезов происходит в период продолжительностью от нескольких месяцев до 4 лет. В возрасте 8–11 лет у детей отмечается пик клинических проявлений симптомов в виде серий гиперкинезов или повторных гиперкинетических статусов в сочетании с ритуальными действиями и аутоагрессией. Тикозный статус при синдроме Туретта характеризует тяжелое гиперкинетическое состояние. Для серии гиперкинезов характерна смена моторных тиков вокальными с последующим появлением ритуальных движений. Больные отмечают дискомфорт от избыточных движений, например боль в шейном отделе позвоночника, возникающую на фоне поворотов головы. Наиболее тяжелый гиперкинез представляет собой запрокидывание головы — при этом пациент может повторно ударяться затылком о стену, нередко в сочетании с одновременными клоническими подергиваниями рук и ног и появлением мышечных болей в конечностях. Продолжительность статусных тиков колеблется от нескольких суток до нескольких недель. В некоторых случаях отмечаются исключительно моторные или преимущественно вокальные тики (копролалия). Во время статусных тиков сознание у детей полностью сохранено, однако гиперкинезы не контролируются пациентами. Во время обострений заболевания дети не могут посещать школу, у них затрудняется самообслуживание. Характерно ремиттирующее течение с обострениями длительностью от 2 до 12–14 мес и неполными ремиссиями от нескольких недель до 2–3 мес. Длительность обострений и ремиссий находится в прямой зависимости от тяжести тиков.
У большинства больных в 12–15 лет генерализованные гиперкинезы переходят в резидуальную фазу, проявляющуюся локальными или распространенными тиками. У трети больных с синдромом Туретта без обсессивно-компульсивных расстройств в резидуальной стадии наблюдается полное прекращение тиков, что можно рассматривать как возрастзависимую инфантильную форму заболевания.
Коморбидность тиков у детей
Тики нередко возникают у детей с уже имеющимися заболеваниями со стороны центральной нервной системы (ЦНС), такими как синдром дефицита внимания с гиперактивностью (СДВГ), церебрастенический синдром, а также тревожные расстройства, включающие генерализованное тревожное расстройство, специфичные фобии и обсессивно-компульсивное расстройство.
Примерно у 11% детей с СДВГ встречаются тики. Преимущественно это простые моторные и вокальные тики с хроническим рецидивирующим течением и благоприятным прогнозом. В отдельных случаях затруднен дифференциальный диагноз между СДВГ и синдромом Туретта, когда гиперактивность и импульсивность появляются у ребенка до развития гиперкинезов.
У детей, страдающих генерализованным тревожным расстройством или специфичными фобиями, тики могут быть спровоцированы или усилены волнениями и переживаниями, непривычной обстановкой, длительным ожиданием какого-либо события и сопутствующим нарастанием психоэмоционального напряжения.
У детей с обсессивно-компульсивными расстройствами голосовые и моторные тики сочетаются с навязчивым повторением какого-либо движения или занятия. По всей видимости, у детей с тревожными расстройствами тики являются дополнительной, хотя и патологической формой психомоторной разрядки, способом успокоения и «переработки» накопившегося внутреннего дискомфорта.
Церебрастенический синдром в детском возрасте является следствием перенесенных черепно-мозговых травм или нейроинфекций. Появление или усиление тиков у детей с церебрастеническим синдромом нередко провоцируется внешними факторами: жарой, духотой, изменением барометрического давления. Характерно нарастание тиков при утомлении, после длительных или повторных соматических и инфекционных заболеваний, увеличении учебных нагрузок.
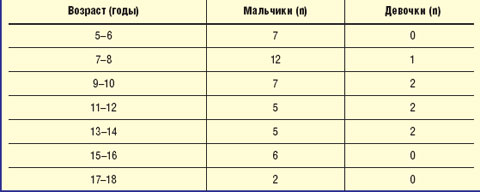
Приведем собственные данные. Из 52 детей, обратившихся с жалобами на тики, было 44 мальчика, 7 девочек; соотношение «мальчики : девочки» составило «6 : 1» (табл. 2).
 |
| Таблица 2 Распределение детей с тиками по возрасту и полу |
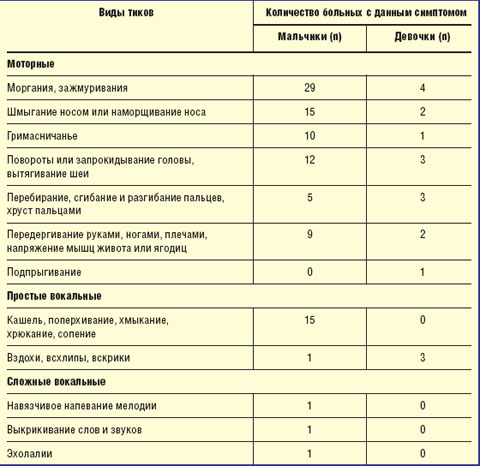
Итак, наибольшее число обращений по поводу тиков отмечалось у мальчиков в возрасте 5–10 лет с пиком в 7–8 лет. Клиническая картина тиков представлена в табл. 3.
 |
| Таблица 3 Виды тиков у пациентов группы |
Таким образом, чаще всего отмечались простые моторные тики с локализацией преимущественно в мышцах лица и шеи и простые вокальные тики, имитирующие физиологические действия (кашель, отхаркивание). Подпрыгивания и сложные вокальные высказывания встречались гораздо реже — только у детей с синдромом Туретта.
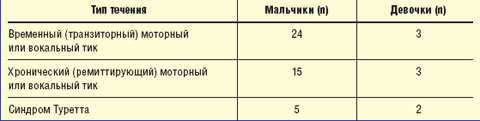
Временные (транзиторные) тики продолжительностью менее 1 года наблюдались чаще, чем хронические (ремиттирующие или стационарные). Синдром Туретта (хронический стационарный генерализованный тик) отмечался у 7 детей (5 мальчиков и 2 девочки) (табл. 4).
 |
| Таблица 4 Распределение пациентов по типу лечения тиков |
Лечение
Основным принципом терапии тиков у детей является комплексный и дифференцированный подход к лечению. До назначения медикаментозной или иной терапии необходимо выяснить возможные причины возникновения заболевания и обсудить с родителями способы педагогической коррекции. Необходимо разъяснить непроизвольный характер гиперкинезов, невозможность контроля их усилием воли и, как следствие этого, недопустимость замечаний ребенку по поводу тиков. Нередко выраженность тиков снижается при уменьшении требований к ребенку со стороны родителей, отсутствии фиксации внимания на его недостатках, восприятии его личности в целом, без вычленения «хороших» и «плохих» качеств. Терапевтический эффект оказывают упорядочение режима, занятия спортом, особенно на свежем воздухе. При подозрении на индуцированные тики необходима помощь психотерапевта, поскольку подобные гиперкинезы снимаются внушением.
При решении вопроса о назначении медикаментозного лечения необходимо учитывать такие факторы, как этиология, возраст пациента, тяжесть и выраженность тиков, их характер, сопутствующие заболевания. Медикаментозное лечение необходимо проводить при тяжелых, выраженных, упорных тиках, сочетающихся с нарушениями поведения, неуспеваемостью в школе, влияющих на самочувствие ребенка, осложняющих его адаптацию в коллективе, ограничивающих его возможности самореализации. Лекарственная терапия не должна назначаться, если тики беспокоят только родителей, но не нарушают нормальную активность ребенка.
Галоперидол: начальная доза составляет 0,5 мг на ночь, затем ее повышают на 0,5 мг в неделю до достижения терапевтического эффекта (1–3 мг/сут в 2 приема).
Флуфеназин назначается в дозе 1 мг/сут, затем дозу увеличивают на 1 мг в неделю до 2–6 мг/сут.
Рисперидон относится к группе атипичных нейролептиков. Известна эффективность рисперидона при тике и связанных с ним нарушениях поведения, особенно оппозиционно-вызывающего характера. Начальная доза — 0,5–1 мг/сут с постепенным ее повышением до достижения положительной динамики.
Тиаприд (Тиапридал): детям 7–12 лет рекомендуется по 50 мг (1/2 таблетки) 1–2 раза в день.
При выборе препарата для лечения ребенка с тиками следует учитывать наиболее удобную для дозирования форму выпуска. Оптимальными для титрования и последующего лечения в детском возрасте являются капельные формы (галоперидол, рисперидон), позволяющие наиболее точно подобрать поддерживающую дозу и избежать неоправданной передозировки лекарства, что особенно актуально при проведении длительных курсов лечения. Предпочтение также отдается препаратам, обладающим относительно низким риском развития побочных эффектов (рисперидон, тиаприд).
Метоклопрамид (Реглан, Церукал) является специфическим блокатором дофаминовых и серотониновых рецепторов триггерной зоны ствола мозга. При синдроме Туретта у детей применяется в дозе 5–10 мг в день (1/2–1 таблетка), в 2–3 приема. Побочные действия — экстрапирамидные расстройства, проявляющиеся при превышении дозы 0,5 мг/кг/сут.
Для лечения гиперкинезов в последние годы применяют препараты вальпроевой кислоты. Основной механизм действия вальпроатов заключается в усилении синтеза и высвобождении γ-аминомасляной кислоты, которая является тормозным медиатором ЦНС. Вальпроаты являются препаратами первого выбора при лечении эпилепсии, однако интерес представляет их тимолептический эффект, проявляющийся в уменьшении гиперактивности, агрессивности, раздражительности, а также положительное влияние на выраженность гиперкинезов. Терапевтическая доза, рекомендуемая для лечения гиперкинезов, значительно ниже, чем при лечении эпилепсии, и составляет 20 мг/кг/сут. Из побочных эффектов отмечены сонливость, повышение массы тела, выпадение волос.
При сочетании гиперкинезов с обсессивно-компульсивным расстройством положительный эффект оказывают антидепрессанты — кломипрамин, флуоксетин.
Кломипрамин (Анафранил, Кломинал, Клофранил) является трициклическим антидепрессантом, механизм действия — торможение обратного захвата норэпинефрина и серотонина. Рекомендованная доза у детей с тиками — 3 мг/кг/сут. К побочным эффектам относятся преходящие нарушения зрения, сухость во рту, тошнота, задержка мочи, головная боль, головокружение, бессонница, возбудимость, экстрапирамидные расстройства.
Флуоксетин (Прозак) — антидепрессивное средство, селективный ингибитор обратного захвата серотонина, обладающий низкой активностью по отношению к норэпинефриновой и дофаминергической системам головного мозга. У детей с синдромом Туретта хорошо устраняет беспокойство, тревогу, страх. Начальная доза в детском возрасте составляет 5 мг/сут 1 раз в день, эффективная — 10–20 мг/сут 1 раз утром. Переносимость препарата в целом хорошая, побочные эффекты возникают относительно редко. Среди них наиболее значимыми являются тревожность, нарушения сна, астенический синдром, потливость, снижение массы тела. Препарат также эффективен в комбинации с пимозидом.
Литература
Н. Ю. Суворинова, кандидат медицинских наук
РГМУ, Москва






