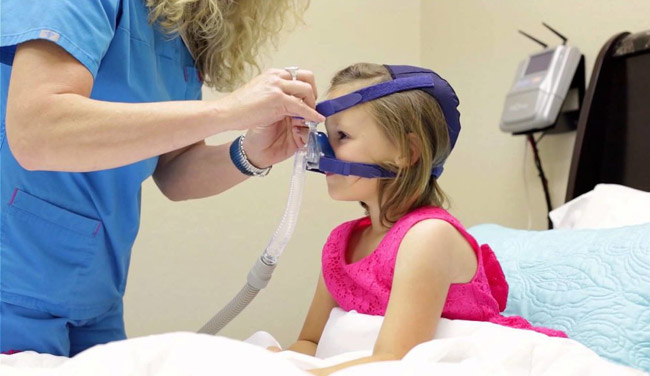
Неравномерное дыхание у ребенка во время сна
Неравномерное дыхание у ребенка во время сна
Нарушения сна у детей могут быть весьма разнообразными. К ним относится храп, остановки дыхания (апноэ), которые замечают родители, внезапные глубокие вдохи, поты, беспокойный сон, энурез. Необходимо документировать частоту эпизодов апноэ и внезапных глубоких вдохов, а также продолжительность апноэ.
В отличие от взрослых, у которых синдром обструктивного апноэ во сне (СОАС) проявляется дневной сонливостью, дети чаще становятся гиперактивными и невнимательными, появляются расстройства поведения, трудности в учебе.
Некоторые состояния повышают риск развития синдрома обструктивного апноэ во сне (СОАС), среди них аномалии развития костей черепа (синдром Тричера Коллинза, Пьера Робена), нейромышечные заболевания, проявляющиеся снижением тонуса мускулатуры глотки (церебральный паралич, синдром Дауна).
а) Осмотр ребенка с нарушением дыхания во сне. Рост и вес ребенка измеряются, сравниваются с возрастными нормами. Необходимо обращать внимание на любые аномалии органов головы и шеи (ретрогна-тия, микрогнатия, расщепленная губа или небо, макроглоссия). Оценивается размер миндалин.
При помощи фиброскопии оценивается проходимость полости носа, наличие аденоидов или других аномалий дыхательных путей (например, ларингомаляции). Необходимо обращать внимание на внешний вид и длину мягкого неба, особенно у детей с относительно небольшими небными и глоточной миндалинами.
б) Диагностика. Если ребенок не готов сотрудничать с врачом, для оценки размера аденоидов можно выполнить боковую рентгенографию глотки в боковой проекции глотки. Полисомнография обсуждается ниже.
в) Нарушения дыхания во сне у детей. Расстройства дыхания во сне у детей могут варьировать от простого храпа до угрожающего жизни синдрома обструктивного апноэ во сне (СОАС). Диагностика и лечение нарушений дыханий во сне значительно отличаются у детей и у взрослых.
У взрослых апноэ во сне определяется как прекращения дыхания на 10 секунд и дольше, у детей же апноэ диагностируется уже при прекращении дыхания на время двух полных вдохов. Гипопноэ определяется либо как уменьшение воздухообмена на 50% и больше, либо как повышение дыхательной нагрузки во время сна, либо как повышение парциального давления углекислого газа в выдыхаемом воздухе (норма 40 мм рт.ст.).
Около 10% детей храпят во сне. Тем, у кого храп не сопровождается остановками дыхания, выставляется диагноз первичного храпа. Лечение в данном случае не требуется. Если у храпящего ребенка имеются признаки частичной обструкции дыхательных путей, например, частые пробуждения вследствие повышенной дыхательной нагрузки, но не отмечается истинных эпизодов апноэ и гипопноэ, выставляется диагноз повышенной сопротивляемости дыхательных путей. Из-за частых пробуждений, в течение дня их могут беспокоить те же жалобы, что и детей с СОАС.
г) Синдром обструктивного апноэ во сне у детей. Синдром обструктивного апноэ во сне (СОАС) встречается у 1-3% детей и определяется как обструкция дыхательных путей во время сна (апноэ и/или гипопноэ), ведущее к гипоксемии и гиперкапнии. У взрослых тяжелый СОАС ведет к развитию легочной гипертензии и легочного сердца.
И хотя тучные дети страдают синдромом обструктивного апноэ во сне (СОАС) чаще, большинство пациентов имеет нормальный вес, и может даже отставать в росте или прибавке в весе.
У детей диагноз обычно ставится на основе анамнестических данных, касающихся состояния сна, и жалоб. Большой объем информации о физиологии сна можно получить в результате выполнения полисомнографии.
Стандартное полисомнографическое исследование включает в себя электроэнцефалографию, с помощью которой определяются фазы сна, электромиографию, фиксирующую эпизоды пробуждения и регистрирующую движения конечностей, грудной клетки и мышц брюшного пресса, пульсоксиметрию, измерение парциального объема кислорода в выдыхаемом воздухе, измерение ороназального потока воздуха.
Также при помощи полисомнографии измеряется количество эпизодов апноэ и гипопноэ в час (индекс респираторных нарушений, ИРН), степень гипоксии (падение сатурации кислорода
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ребенок задерживает дыхание во сне. Как быть и что это значит?
Если дети во сне задерживают дыхание – это не может не насторожить родителей. Статистика показывает, что с этим сталкивается более 17% ребят. При такой ситуации, не высыпающиеся также и их родители.
Безусловно, здесь важно вовремя принять меры, дабы не допустить отставания в развитии малыша.
Родителям на заметку!
Нормативы допустимой частоты дыхания: для новорожденных – от 39 до 62 вдохов в течение 1-й минуты, в один-два месяца – 33–48, у трехлетних детей – 27–36, до 9-ти лет – от 23–32, до 12-ти лет – 17–21.
Источники расстройств сна
Сразу следует отметить, что чаще всего периодическое дыхание появляться у младенцев, которым еще нет полугода. Для таких крох это вполне нормально. Вмешательства врачей здесь не требуется, даже если до 7-8 процентов ночного времени приходиться на паузы. В случае с апноэ сна лечить его надо незамедлительно.
Что же касается более взрослых детей, то дыхание в неравномерном режиме может появиться в таких ситуациях:
Кроме того, основанием для расстройств дыхания могут быть аденоиды и ожирение, сахарный диабет и нервные заболевания, наследственность и родовые травмы.
Виды дыхательных расстройств
Стратегия лечения
После комплексного обследования ребенка разрабатывается терапевтическая программа. С учетом тяжести нарушений часто применяются такие технологии:
Профилактические меры
Чтобы задержки дыхания предотвратить, важно соблюдать такие правила:
Помните, что правильно оценить состояния воздухоносных путей, сосудов и сердца под силу только доктору.
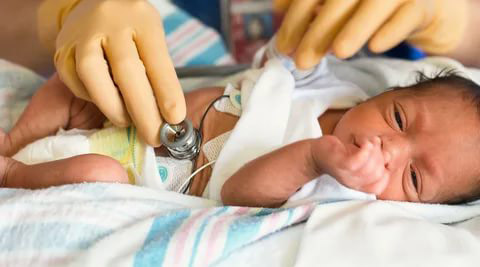
Синдром апноэ у новорожденных и недоношенных малышей: почему грудничок задерживает дыхание во сне
По статистике, 2% родителей сталкиваются с апноэ у новорожденных – с такими нарушениями, при которых грудничок на 20 и более секунд перестает дышать. Апноэ у недоношенных детей возникает чаще. По разным оценкам, от СОАС (синдрома обструктивного апноэ сна) страдает от четверти до половины малышей, рожденных на 37-42 неделе.
Норма
Неравномерное дыхание у новорожденных во сне не всегда является проблемой. Родителям не стоит переживать, если остановки дыхания:
Если же дыхание малыша вызывает беспокойство, стоит найти время и посетить детского сомнолога – врача, который лечит нарушения сна.
Младенческое апноэ – что это такое? Специалисты различают несколько видов данной патологии.
У грудничка, рожденного в срок, может наблюдаться апноэ следующих типов:
У недоношенных новорожденных может возникнуть:
Для вторичного апноэ характерна не только остановка дыхания, но также снижение давления и общее ослабление мышечного тонуса. Это состояние может спровоцировать в дальнейшем развитие осложнений.
Симптомы
Главным тревожным сигналом становятся сбои в дыхание или его остановка длительностью более 20 секунд. Срочно записаться на прием к врачу следует, если характер дыхания не укладывается в понятие нормы, а также наблюдается хотя бы один из следующих симптомов:
Из-за постоянного недосыпания малыш становится капризным, постоянно плачет, раздражается.
К основным симптомам апноэ у детей, появившихся на свет раньше срока, относят:
Врачам хорошо известно, когда проходит апноэ у недоношенных, если нет осложняющих факторов. Это происходит к 40-45 недели жизни по мере окончательного формирования нервной и дыхательной системы, а также центра регуляции дыхания.
Понять, до какого возраста продлится проблема, сложнее. Приступы могут возникать как у младенцев первых недель жизни, так и у детей старше полугода. Прогноз дается только после полной диагностики.
Причины и последствия
У новорожденных патология может развиться из-за проблем:
У недоношенных синдром часто развивается из-за несформированной нервной системы. Причинами также может стать:
Кроме того, апноэ нередко является осложнением наследственных болезней, а также заболеваний, которыми ребенок уже успел переболеть – менингита, воспаления аденоид, асфиксии, кислородного голодания и пр.
Проблемы с дыханием крайне опасны для здоровья малыша. Они также могут угрожать его жизни. При остановках дыхания на 20 секунд начинается гибель нейронов. При более длительном отсутствии кислорода начинаются необратимые проблемы со всеми жизненно важными органами – сердцем, легкими, бронхами.
У малышей старше полугода при хроническом апноэ развиваются неврологические проблемы. Ребенок не может сконцентрироваться. Ухудшается память. При гиперактивности малышу крайне трудно находить контакт с другими детьми. Возникают проблемы с социализацией на детской площадке или в яслях.
Диагностика
Ночное апноэ – не приговор, и чтобы понять, как его лечить, достаточно обратиться к врачу. Родителям недоношенного малыша следует записаться на прием к неонатологу. Остальным – к педиатру, который направит к узкому специалисту. Задачей отоларинголога, невролога, пульмонолога, кардиолога станет выявление причин, спровоцировавших нарушения.
У новорожденных
Полисомнография – основной метод, помогающий выявить патологию у детей, рожденных в срок Диагностика осуществляется во сне. К телу малыша подсоединяются электроды и датчики, которые фиксируют работу органов дыхания. Врач визуально контролирует остановки дыхания, их количество, частоту и продолжительность.
Для выявления причин проводятся дополнительные обследования. Например, при подозрении:
Также врач может назначить МРТ, КТ, энцефалограмму мозга и другие обследования.
У недоношенных
При выявлении отклонений назначается люмбальная пункция. С ее помощью в мозге ищут кровоизлияния или воспаления.
Что делать при апноэ: первая помощь
Во время приступа родители должны оказать малышу первую доврачебную помощь, выполнив нехитрые действия:
Если дыхание малыша не восстановилось, сделайте искусственное дыхание:
Лечение
При госпитализации врачи выполняют необходимые манипуляции, чтобы стабилизировать состояние малыша. Недоношенные младенцы помещаются в инкубатор. Если приступы и там повторяются, то ребенка подключают к аппарату ИВЛ.
Медикаментозные назначения и клинические рекомендации делаются с учетом причин развития заболевания. Например, для лечения младенческого апноэ, вызванного чрезмерно увеличенными аденоидами, лор назначает операцию по их удалению.
Профилактика
Предотвратить развитие апноэ в младенческом возрасте помогут простые рекомендации:
Для контроля сна ребенка в первые месяцы жизни стоит поставить его кроватку в спальню родителей.
Заключение
Чтобы не будить уснувшего ребенка храпом, предлагаем родителям воспользоваться инновационной капой Сонайт. Изучайте особенности уникальной разработки против храпа и апноэ у взрослых, проверяйте наличие противопоказаний и заказывайте капу Сонайт на нашем сайте.
Нарушение дыхания во сне у детей
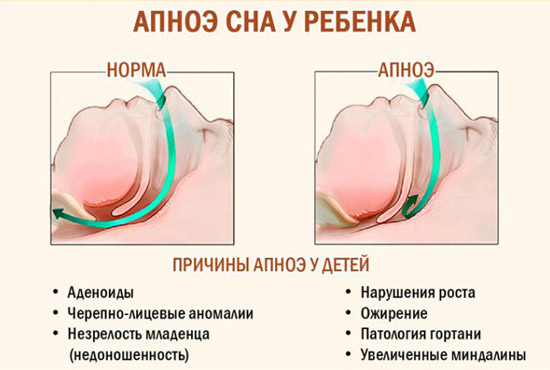
Обструктивные нарушения дыхания во сне можно предположить, когда у ребенка родителями или родственниками замечены остановки дыхания в период ночного сна. Сокращение периода дыхания обычно вызвано блокадой дыхательных путей. Тонзиллит и аденоиды могут у детей вырастать до размеров больших, чем просвет дыхательных путей ребенка. Воспаление и инфицирование лимфоидной ткани носоглотки, расположенной по бокам и задней стенке глотки, приводят к их росту и блокаде просвета дыхательных путей.
Во время эпизодов блокады дыхания ребенок может выглядеть как старающийся вдохнуть (грудная клетка вздымается и опускается в фазах дыхания), но воздух при этом не проникает в легкие. Часто эти эпизоды сопровождаются спонтанным преждевременным пробуждением ребенка для того, чтобы компенсировать недостаточность дыхания. Такие периоды блокады дыхания (обструкций) возникают несколько раз за ночь и являются причиной нарушения физиологии сна ребенка.
Иногда, из-за невозможности проведения воздуха и кислорода в легкие для обеспечения полноценного дыхания, возникает снижение уровня оксигенации крови. Если эти ситуации продолжительны – возникает риск выраженного нарушения функции сердца и легких.
Обструкция ночного дыхания чаще всего выявляется у детей в возрасте от 3-х до 6 лет. Часто наблюдается у детей с синдромом Дауна и при других врожденных патологиях, вызывающих нарушение движение воздуха по дыхательным путям (например, при увеличении размера языка или аномальном уменьшении нижней челюсти).
Какие причины обструктивного апноэ сна у детей?
У детей наиболее частой причиной обструкции дыхательных путей во время сна являются увеличенные миндалины и аденоиды, препятствующие нормальному потоку воздуха на уровне верхних дыхательных путей. Инфекционные процессы способствуют увеличению размеров этих лимфоидных образований. Большие аденоиды могут даже полностью блокировать носовые проходы и сделать невозможным свободное дыхание через нос.
Существует множество различных мышц в структуре головы и шеи, которые помогают поддерживать в бодрствовании дыхательные пути открытыми для прохождения воздуха при дыхании. Когда же ребенок засыпает, тонус мышц физиологически снижается, таким образом позволяет тканям спадаться и нарушать дыхание. Если дыхательный поток частично перекрыт (увеличенными миндалинами) в период бодрствования, то во время сна дыхательные пути могут быть полностью закрытыми для воздуха.
Ожирение так же может приводить к обструкции дыхательных путей во время сна. В то время как у взрослых это основная причина, у детей ожирение реже вызывает апноэ сна.
Редкой причиной обструктивного апноэ сна у детей являются опухолевые процессы или разрастание других тканей в дыхательных путях. Некоторые синдромы или врожденные дефекты, такие как синдромы Дауна или Пьерра-Робена, могут также вызывать обструктивные апноэ сна.
Какие симптомы обструктивного апноэ сна у детей?
Можно указать на самые типичные симптомы обструктивного апноэ сна, но у каждого ребенка эти симптомы могут проявляться по-разному.
Симптомы апноэ сна включают:
Симптомы обструктивного апноэ сна могут напоминать другие состояния или медицинские проблемы. Вам необходимо всегда проконсультироваться у врача для точной постановки диагноза.
Метод лечения обструктивного апноэ сна будет выбран вашим врачом на основании некоторых моментов:
Лечение обструктивного апноэ сна базируется на причинах его возникновения. Поскольку наиболее частой причиной является увеличение аденоидов и миндалин, лечение состоит в их хирургическом удалении. Ваш врач отоларинголог обсудит с вами этапы лечения, риски и необходимость того или иного лечения.
Следует обратиться к врачу за обследованием, если у вашего ребенка шумное дыхание во время сна или храп становятся заметными. Вам может быть рекомендована консультация врача-отоларинголога.
В дополнение к общему клиническому обследованию, диагностическим процедурам может быть рекомендовано:
Во время сна будут записаны все эпизоды апноэ или гипопноэ:
Основывающееся на лабораторном тесте, апноэ сна становится значительным у детей, если более 10 эпизодов наблюдается за ночь, или один или более эпизод каждый час. Некоторые эксперты определяют проблемы как значительные если комбинация одного или более эпизодов апноэ и/или гипопноэ зарегистрированы каждый час.
Симптомы обструктивного апноэ сна могут отражать другие состояния или медицинские проблемы. Необходима в любом случае консультация врача-педиатра.
Синдром обструктивного апноэ сна у ребенка 3 года. Клиническое наблюдение. Письмо матери и комментарий Р.В. Бузунова
Я этим отзывом хочу не только выразить неизмеримую благодарность Бузунову Роману Вячеславовичу и Латышевой Елене Николаевне, но и, возможно, помочь родителям, ребёнку или доктору, которые могут столкнуться с подобной историей, как наша.
Начну, пожалуй. Родила я своего сына в срок, без патологий или каких-либо отклонений, с оценкой 8/9 по шкале Апгар, вес 3000 гр. и рост 53 см. В роддоме я обратила внимание, что мой ребёнок – не как другие, он как будто хрюкает. Медперсонал спешил успокоить, что такое бывает и быстро проходит. Это не проходило, но меня сильно не пугало. Рос и развивался мой малыш по возрасту. Единственная неприятность – это левосторонняя кривошея, но с ней мы справились быстро.
В возрасте 9-10 месяцев мой сын начал храпеть. Не просто сопеть, как до этого всё время, а прямо храпеть. И тут начались наши походы по ЛОР-врачам… В 10 месяцев после приёма нас отправили домой с противовоспалительной системой лечения (капли, ингаляции и т.д.). Храп проходил только на время лечения, дальше по кругу. Летом были улучшения на небольшие промежутки времени.
В полтора года я уже не на шутку запереживала, т.к. храп стал громче, мешал уже всем. Не скажу, что ребёнок был не активный. Будем говорить, что он был нормальный, неплохо учился всему новому. На очередном походе в ЛОР-кабинет я, начитавшись Интернета, попросила посмотреть моему ребёнку аденоиды эндоскопом. Нас пригласили в Детскую областную больницу, провели обследование и подтвердили наличие аденоидов, но очень маленьких, как сказал доктор. Назначили очередное лечение всё теми же противовоспалительными препаратами. Правда, добавили к этой системе пульмикорт. Могу сказать, что долгосрочного эффекта не было, только облегчение на время лечения.
Когда Максиму исполнилось 2 года, у нас в Калининграде выдалось жаркое лето, и мой ребёнок не болел порядка 2-3 месяцев, это было просто чудо. Он на этот промежуток времени перестал храпеть. Казалось, мы уже привыкли, что он спит нормальным сном, не издавая этот шум.
Но нет, с приходом осени всё началось снова. Опять походы по врачам, одно и то же лечение, а толку ноль. Диагноз ставили аденоидит. А степень увеличения аденоидов по мере роста Макса меняли, каждый раз на большую. Больше его никто не обследовал, а просто отправляли домой со словами, что храп – это не страшно, аденоиды оперировать рано, не переживайте и не волнуйтесь. К тому времени я родила ещё дочь, и беготня по больницам с Максимом прекратилась. Мы решили и правда подождать и немного успокоились.
В возрасте 2 года и 9 месяцев после несколько раз подряд перенесенных ОРВИ на очередном походе к педиатру у мальчика обнаружили деформацию грудной клетки. В тот же день мы уже были у ортопеда: заключение – килевидная деформация грудной клетки с левой стороны. Врач пытался успокоить, что это только косметический недостаток, на качество жизни моего сына не повлияет. Началась новая история – к нашим аденоидам 2-3 степени добавилась килевидная деформация грудной клетки. Ночами никто уже толком не спал, храп стал невыносим. Не помогали ни смена положения тела, ни наклон головы, ни приподнятость матраса. Просто ничего не помогало!
Я ждала лета, чтобы, как и год назад, мой ребёнок снова “прогрелся”. И вот оно, долгожданное, наступило, но его мы не забудем никогда! Не могу точно сказать, когда, но я начала замечать, что храп стал прерываться. “Радость-то какая”, – думаю. Но как-то подошла, прислушалась, посмотрела на ребенка, и страх меня одолел! Не хочу это говорить, но я никогда так не пугалась. Мой ребёнок просто не дышал по полминуты. А чтобы сделать вдох, просыпался, шумно вдыхал – и так снова, и снова. Рот открыт, губы пересохли, за ночь раза 2 мог помочиться в постель, постоянно плакал, кашлял. По задней стенке носоглости текла слизь зелёного цвета, началась каждую ночь рвота.
Конечно, после первых таких симптомов я уже с сыном была в Детской областной больнице г. Калининграда. Начали лечить антибиотиками (это вообще наши “друзья” последних лет). Отлечившись так 2-3 недели (получив на это время небольшое улучшение), мы стали не каждую ночь рвать, а через одну. Приступы апноэ стали чуть реже.
Меня это не устроило. Я видела, как мой мальчик тает. Он стал вялый, малоактивный, постоянно хотел спать, аппетит на нуле. Вес стал не то чтобы стоять на месте, а уменьшаться. Когда я, уже собирая документы на операцию, взвесила ребёнка, меня одолела паника. Он весил 12,8 кг в свои 3 года и 4 месяца с ростом 99 см. Это была просто кожа и кости, круги синие под глазами и желание всегда спать. Анализы крови и мочи, которые мы сдавали регулярно, были, можно сказать, в пределах нормы по всем показателям.
12 октября 2017 г. Максиму под общим трахеальным наркозом слепым методом удалили аденоиды. Ткани убрали много, сказал доктор, нос теперь задышит, и всё будет хорошо. Я ждала, но то, что начало твориться с Максом после операции, я вспоминаю с ужасом! Сон ребёнка стал не просто с приступами апноэ, а скорее наоборот, одно сплошное апноэ с редким нормальным дыханием! Он вообще, закрывая глаза, не дышал нормально!
Я звонила доктору, просила помощи. Меня в ответ просили подождать и дать время пройти отёку. Интернет мне велел делать то же самое в течение 10 первых дней после операции. Ночами я не спала, а просто сидела и выла в голос у кровати своего сына, с тазиком в руках. Моего ребёнка тошнило, и кости на груди начинали трещать! Я думала, что просто сойду с ума! Я молила Бога, чтобы Максим просто не умер. Он спал по 16-18 часов в день. Кормила я его с ложки, он мало говорил уже. Видела, что силы его покидают, что это не просто ОТЁК ПОСЛЕ ОПЕРАЦИИ.
Привезла я его на осмотр через 7 дней после операции. Занесла на руках. Нас осмотрели, назначили антибиотики, т.к. на гландах был белый налёт. Начали лечение в домашних условиях, но сыну не становилось лучше! После следующего посещения ЛОР-врач сказала, что это не по её части. Значит, у нас всё в порядке: аденоиды удалили, гланды не увеличены, единственный нюанс – это раздвоенный небный язычок (могу сказать, что, заглянув себе в рот, я увидела то же самое, но я не страдала никогда подобным).
Началась беготня по всему городу по педиатрам. Дошло дело до рентгена, т.к. малыш не давал дотронуться до киля грудной клетки. И вот в одну очередную ночь, при очередном визите в Детскую областную больницу, педиатр, не осмотрев сына, услышав, что есть боль в области грудной клетки, отправила его на рентген лёгких. В это время мой ребёнок не кашлял, принимал неделю антибиотик Зиннат, температуры не было, анализы крови и мочи в норме.
Рентген лёгких показывает бронхопневмонию в нижнем правом отделе лёгкого, но незначительную. На просьбу о госпитализации нам отказывают. Мольба о том, что ему плохо, и он уже не живёт нормально последние пару месяцев, особо никого не впечатлила. Смотрят на него и говорят: не придумывайте, сидит хороший малыш, поезжайте в инфекционную больницу, если хотите госпитализации. Мы поехали туда. Там нас с ног до головы осмотрели. Я уже, как полудоктор, запаслась результатами свежесданных анализов крови, в них норма. На меня смотрят и говорят: “Девушка, вы под общим наркозом сделали сыну операцию и хотите, чтобы он бегал через 2 недели? Дайте ему восстановиться, он здоров, хрипов нет, состояние удовлетворительное. Не паникуйте, езжайте домой к дочери и мужу”.
Мы с сумками и пакетами приехали домой. Ночь была адовая, я уже начинала пристанывать от бессилия, выла в голос! На следующий день, полная решимости, я с мужем и всё теми же пакетами опять поехали обивать пороги больниц. 4 педиатра, включая бронхопульмонолога, никаких признаков пневмонии у Максима не обнаружили.
Заручившись двумя направлениями на госпитализацию в детскую областную больницу, приехали туда. Дежурный педиатр, узнав о нашей истории, созвонилась с ЛОР-доктором, которая Максиму делала операцию. Нам сказали приехать завтра с вещами на осмотр.
На следующий день нас осмотрели, ничего странного не обнаружили. Взяли снова анализы, всё хорошо с ними. Нас положили. Сон Максима дежурившую медсестру, наверное, поверг в шок. Мы плакали с ней вместе. Трещавшие на груди хрящи медленно убивали моё материнское сердце.
Наутро мы сдали ЭЭГ, его результаты хорошие. Консультация ортопеда тоже ничего особенного не дала. Успокоили меня. Единственное, врач и сам заметил, что деформация груди прогрессирует.
Забыла добавить, что, столкнувшись с хладнокровием на словесное описание сна ребёнка, я засняла сон на видео и показывала врачам. Что говорили врачи на всё это?! Да ничего особенного. Хотя нас осматривали ортопед, хирург (у него мы были, т.к. мой воспаленный мозг напридумывал, что, возможно, у моего ребёнка опухоль на груди, т.к. шишка болела), пульмонолог, педиатр, челюстно-лицевой хирург (подозревали расщелину – не подтвердилось).
В общем, все мне сочувствовали и отправляли к ЛОРу. Та, переговорив со всеми, посмотрев нас ещё раз эндоскопом, приняла решение начать нам колоть гормоны (дексаметазон). Еще нам до этого в течение 3 дней делали очищающие капельницы. Максим стал себя чувствовать лучше, даже играл. Но диагноз оставался неясным, и ничего кардинального доктора не предлагали. При таком подходе к лечению я поняла, что должна что-то делать сама!
И мой друг Интернет мне помог. Я нашла отзыв одной женщины, как две капли воды схожий с моей историей. Суть была в том, что ребёнок страдал апноэ из-за гланд. Эта мысль мне больше не давала покоя! Я просила доктора ещё раз оценить состояние небных миндалин. Но меня расстроили и сказали, что они совершено ни при чём, размер их совсем не большой. Но в этом отзыве был номер телефона того самого профессора, которого эта женщина благодарила.
Набравшись смелости и наглости, я позвонила доктору на мобильник. Бузунов Роман Вячеславович меня выслушал, сразу заподозрил апноэ сна и попросил сбросить информацию на почту. Так началось наше общение. Я отправила всё, что было на тот день и, конечно же, видео, как спит Максим. На следующий день Роман Вячеславович написал письмо, что у моего ребенка подозрение на тяжелое апноэ сна, и обещал помочь. В этот же день со мной вышли на связь из Научного центра здоровья детей г. Москвы. Вы представляете, не я нашла, а со мной сами связались!
Хочу сказать, что Максиму от гормона стало лучше. Он почти не храпел вообще. Я поспешила обрадоваться и написала Роману Вячеславовичу о такой радости, на что мне было сказано быстрее ехать в Москву, и что гормоны нашу проблему не решат… И действительно, через 5 дней после окончания уколов дексаметазона начался снова ад. Максим опять начал ночами задыхаться. Я жила только одной мыслью поскорее оказаться в Москве.
Я спешно собирала анализы для госпитализации в Москву, где нас уже ждали в назначенную дату. Врать не буду, направление из нашей поликлиники нам дали сразу, лишь бы уже отвязались от них со своей проблемой. Всё это время со мной были на связи Роман Вячеславович и Елена Николаевна. Приехав в Москву, тащила вечно спящего Максима и чемодан, но мысль, что нам помогут, придавала силы.
Научный центр здоровья детей – это чудо-место, всё быстро, чётко, точно и без промедления. Елена Николаевна не то что в документах и анализах помогла разобраться, а меня прямо в шок повергло, что она объясняла, как нам лучше добраться из аэропорта. Нас отвели на запись сна (полисомнографию). Молодой человек нарядил нас в костюм “робота”, шутливо успокаивал сына, чтобы тот не боялся. Макс уснул, а доктор начал запись сна. Я поняла, что он сам был немного в шоке. На следующий день уже были готовы результаты: 1098 остановок дыхания, сатурация снижена…
Елена Николаевна предупредила, что сына будут на следующий день погружать в медикаментозный сон. Необходимо обследовать его во время сна с помощью камеры и, установив причину обструкции, оперировать, погрузив в более глубокий наркоз. Я столько ждала этого дня! Елена Николаевна удалила гланды и подрезала небный язычок. Мой малыш, выехав из операционной, ещё спал и не ХРАПЕЛ! Я не верила! Я ревела от вида этой молодой красивой девушки, которая спасла моему ребёнку жизнь!
Вышел из наркоза спокойно, на следующий день бегал по отделению, хотя я ему говорила, что доктор не велела. Он не слушал. Счастливый, он кушал хорошо, ни на что не жаловался. Я, конечно, видела, что глотать ему больно, но он говорил, что здоровенький.
Вот такая история! А теперь к самому приятному, к словам благодарности! В первую очередь, спасибо Роману Вячеславовичу. Это Человек с большой буквы! Он не только сразу поставил правильный диагноз, он дал контакты клиники, где вылечили Максима, помогал и поддерживал на всех этапах.
Огромная благодарность Елене Николаевне Латышевой и всему персоналу Научного центра здоровья детей! Я говорю Вам спасибо большое за всё, за доброту, заботу и понимание. За то, что спасли мне ребёнка. Семья у нас не богатая, я в декрете со вторым ребёнком, муж один пока работает, ипотека. Да и уровень жизни и цен с Москвой в разы отличается. Это я к тому, что нам подсказали, как все сделать бесплатно в рамках ОМС.
Мой сын сейчас спит сладким сном. Стал хорошо кушать, за месяц поправился на целый килограмм. Ему 3 года и 7 месяцев, он стал говорить в 2 раза лучше и больше. Скачок в развитии удивляет всех знакомых. Он ничего не вспомнит, но, когда вырастет, мне будет, что ему рассказать, а ему – кого благодарить. Вот так вот простой молодой маме 27 лет помогли такие хорошие люди, профессионалы своего дела. Наша семья будет помнить вас всю жизнь, это без преувеличений! Спасибо в тысячный раз!
Могу добавить, что по приезде домой Калининградский Минздрав вернул мне на счёт деньги за проезд и обследование сына, т.к. данная услуга не предоставляется на территории нашей области.
Может, кому-то моя поэма будет полезна, может, кого направит в правильное русло, как меня направил отзыв той женщины, которая так же обивала безуспешно пороги больниц. Могу сказать, что по возвращении в Калининград, я была в нашей детской областной больнице, но не с целью ругаться или выяснять, почему они сами не направили меня за более высококвалифицированной помощью, а просто пришла и рассказала, что было с нами, что сделали и какой результат. Может, наши врачи в следующий раз лучше помогут ребенку с апноэ сна.
Не болейте, будьте здоровы!
Комментарий Бузунова Романа Вячеславовича
Президента Общероссийской общественной организации “Российское общество сомнологов”, заведующего Центром медицины сна ФГБУ “Клинический санаторий “Барвиха” УД Президента РФ, Заслуженного врача РФ, профессора, доктора медицинских наук, https://www.buzunov.ru/
Эта история началась со звонка мамы больного ребенка 30 октября 2017 года. Она сказала, что ее ребенок громко храпит и не дышит во сне, а врачи в детской областной больнице г. Калининграда не могут ему помочь. Еще она сказала, что читала отзыв одной из мам, которая ко мне обращалась по аналогичному поводу. Описание сна в этом отзыве было как две капли воды похоже на проблему у ее ребенка.
Я предположил, что это обструктивное апноэ сна, и попросил ее прислать видео, на котором ее сын спит. На следующий день я получил это видео.
Видео 1. Повторяющиеся обструктивные апноэ сна. Отмечаются неэффективные дыхательные усилия в периоды апноэ с последующими громкими всхрапываниями (публикуется с разрешения мамы).Я написал маме, что с высокой степенью уверенности можно говорить о тяжелой степени синдрома обструктивного апноэ сна и что ей необходимо проконсультировать ребенка в ЛОР-отделении Национального медицинского исследовательского центра здоровья детей (НМИЦЗД, http://www.nczd.ru/lor.htm), которое специализируется на диагностике и лечении храпа и апноэ сна у детей. Параллельно я переслал письмо мамы и видео заведующему ЛОР-отделением профессору Русецкому Юрию Юрьевичу (http://rusetsky.pro/), с которым мы же много лет успешно сотрудничаем. Он обещал помочь с организацией обследования и лечения.
С мамой оперативно связалась сотрудник ЛОР-отделения НМИЦЗД Латышева Елена Николаевна и обговорила порядок направления в Центр.
27.11.2017г. мама с ребенком поступили в Центр. Мальчику был проведен осмотр глотки гибким эндоскопом. Была выявлена гипертрофия небных миндалин и раздвоенный небный язычок (рисунок 1).
Далее ребенку была проведена полисомнография. Выявлена тяжелейшая степень синдрома обструктивного апноэ сна: индекс апноэ/гипопноэ – 141,3 в час (при норме до 1 в час), максимальная длительность апноэ – 37 секунд. Средняя сатурация – 89.1% (норма >94%), минимальная сатурация – 58%. Фрагменты полисомнограммы представлены на рисунке 2.
Рис. 2. Фрагменты полисомнограммы ребенка (развертка 5 минут). Отмечаются циклические обструктивные апноэ сна, сопровождающиеся значительными падениями сатурации и выраженными колебаниями ЧСС.
Тренды регистрируемых параметров и суммарные данные за все время исследования представлены на рисунке 3.
Рис. 3. Полисомнография. Суммарные данные за весь период исследования (476 минут).
Таким образом, был подтвержден диагноз гипертрофии миндалин 1 степени, установленный оториноларингологом в Калининградской детской областной больнице. Однако там решили воздержаться от тонзиллэктомии, мотивируя это небольшим размером миндалин. Вероятно, врачи руководствовались тем, что только резко увеличенные (2-3 степени) миндалины требуют удаления. Кроме этого, очевидно была недооценена клиническая значимость нарушений дыхания во сне, скорее всего, в связи с отсутствием технической возможности проведения полисомнографии или других исследований ночного сна ребенка, которые позволили бы поставить диагноз синдрома обструктивного апноэ сна и определить степень его тяжести.
Здесь хотелось бы сказать несколько слов о клинической значимости синдрома храпа и обструктивного апноэ сна у детей и осведомленности отечественных врачей о данной проблеме.
Храп отмечается у 10-14% детей в возрасте 2-6 лет. Распространенность апноэ сна составляет от 1 до 3% у детей дошкольного и школьного возраста. В подавляющем большинстве случаев причинами апноэ сна у детей являются аденоиды и гипертрофия небных миндалин. Наиболее часто СОАС отмечается в возрасте от 2 до 6 лет.
Основными клиническими проявлениями апноэ сна у детей являются:
Приблизительно в 25% случаев причиной синдрома дефицита внимания и гиперактивности у детей является СОАС. Эти дети не могут нормально учиться и усваивать новые знания. Из-за выраженного нарушения структуры сна возникают проблемы с долговременной памятью, которая формируется во сне. Это, в свою очередь, существенно ухудшает адаптацию ребенка к внешней среде.
У детей с аденотонзиллярной гипертрофией со временем формируется «аденоидное» лицо с характерным «птичьим» носом, ретро- и микрогнатией. Это приводит к формированию узкой глотки и дальнейшему прогрессированию апноэ сна.
При СОАС нарушается продукция гормона роста (соматотропина), дети плохо растут и физически развиваются. Соматотропин продуцируется ночью в глубоких стадиях сна, а при тяжелой степени СОАС структура сна резко нарушается, уменьшается представленность глубоких стадий сна, соответственно, падает и продукция соматотропина. Если же удалить гипертрофированные миндалины, устранить СОАС и нормализовать сон, то отмечается рикошет продукции соматотропного гормона, ребенок начинает быстро расти и физически развиваться.
Я вспоминаю лекцию по апноэ сна, которую читал оториноларингологам в Красноярске в 2013 г. После лекции встала одна пожилая ЛОР-врач и сказала, что она только теперь поняла патогенетический смысл фразы, которую услышала у своего преподавателя по ЛОР-болезням в конце 50-х годов: «А ты удали у ребеночка миндалины, и он начнет быстро расти».
К сожалению, до настоящего времени основная рекомендация отечественных оториноларингологов и педиатров – подождать, когда с возрастом наступит инволюция аденоидов и миндалин. Она, может, когда-нибудь и наступит, но нелеченный ребенок вырастет недостаточно интеллектуально и физически развитым, с выраженными дефектами развития челюстно-лицевого скелета, которые обеспечат сохранение апноэ сна и во взрослом состоянии.
Указанные клинические проявления и осложнения обуславливают агрессивность тактики лечения обструктивного апноэ сна у детей, обусловленного аденотонзиллярной гипертрофией. Практически все международные стандарты и консенсусы указывают, что наличие тяжелой степени СОАС у детей с аденотонзиллярной гипертрофией является абсолютным показанием к хирургическому лечению вне зависимости от возраста ребенка.
Я как-то прочитал отчет одного из госпиталей Великобритании, в котором было сказано, что в период с 2003 по 2010 г. тонзиллэктомия была проведена у 1627 детей в возрасте от 4 мес до 17 лет. Из них 999 (61.4%) имели диагноз нарушений дыхания во сне или синдрома обструктивного апноэ сна. Т.е. практически у двух третей детей врачи так или иначе учитывали наличие храпа или СОАС при принятии решения о тонзиллэктомии.
Еще несколько лет назад, когда я интересовался у педиатров или отоларингологов, сколько они направили детей на аденотонзиллэктомию из-за наличия апноэ сна, обычно ответ был “нисколько”. Хотя надо сказать, что в последние годы врачи начали чаще диагностировать апноэ сна у детей и оперировать их по этому поводу. Но, видимо, в детских лечебных учреждениях г. Калининграда информированность докторов до сих пор оставляет желать лучшего. В отзыве вы прочитали, что ребенка смотрели десятки врачей, и НИКТО не заподозрил у него СОАС. И это при том, что мама записала сон ребенка на видео и показывала его нескольким врачам!
Более подробно клинические проявления, диагностика и лечение храпа и СОАС у детей описаны в моей видеолекции:
Видео 3. Лечение храпа и синдрома обструктивного апноэ сна у детей.
Выявленные критические нарушения дыхания у ребенка во сне требовали неотложных мер. При этом, если вспомнить письмо мамы, то доктора в Калининграде в один голос рекомендовали ей не беспокоиться и подождать, когда ребенок перерастет эту проблему. При тяжелейшем апноэ сна у этого ребенка «светлое будущее» могло и не наступить.
Как уже было отмечено выше, у мальчика была выявлена гипертрофия миндалин 1 степени. В последние годы было доказано, что даже немного увеличенные небные миндалины (гипертрофия 1 ст.) могут являться причиной обструктивного апноэ (в т.ч. и тяжелой степени). При этом определить степень обструкции и определить показания к тонзиллэктомии можно только при проведении слипвидеоэндоскопии (осмотр дыхательных путей фиброскопом на спонтанном дыхании во время медикаментозного сна). Пациенту была проведена слипвидеоэндоскопия.
Протокол исследования:
После индукции севораном под в/в наркозом (пропофол) фиброскопом проведен осмотр верхних дыхательных путей. Нижние носовые раковины отечные, перегородка носа существенно не искривлена, хоаны свободны, в своде носоглотки рубцы, островки лимфоидной ткани. Мягкое небо прилежит в задней стенке глотки (первый уровень обструкции), просвет появляется при поднятии нижней челюсти, далее имеется обструкция на уровне небных миндалин (второй уровень обструкции), нижние полюса – до уровня надгортанника. Язычная миндалина, корень языка – не увеличены, надгортанник и гортань без изменений и обструкции.
На основании данных слипвидеоэндоскопии был определен необходимый объем операции: эндоскопическая реаденотомия, двусторонняя тонзиллотомия и увулотомия.
29 ноября 2017 г. Латышева Е.Н. выполнила соответствующее оперативное вмешательство (рисунок 4).
Рис. 4. Фото глотки после операции (состояние после удаления небных миндалин и увулотомии). Отмечается существенное увеличение просвета глотки.
Была отмечена выраженная положительная динамика в состоянии пациента. Апноэ практически исчезли уже во время сна в послеоперационном периоде, сохранялся невыраженный храп.
Через 7 дней, 6 декабря 2017 г., ребенку был проведен контрольный кардио-респираторный мониторинг: индекс апноэ/гипопноэ составил 2,3 в час (норма до 1 в час), максимальная длительность апноэ – 20 секунд. Средняя сатурация – 98,7% (норма >94%), минимальная сатурация – 86% (рисунок 5).
Рис. 5. Рисунок вверху: Фрагмент записи кардиореспираторного мониторинга ребенка (развертка 5 минут). Отмечается нормальное дыхание, сатурация и пульс в норме.
Рисунок внизу: Тренды параметров за все время сна.
Данные по индексу апноэ/гипопноэ еще не пришли к абсолютной норме. Но только вдумайтесь, что индекс снизился за 7 дней с 141,3 до 2,3 в час! При этом средняя сатурация полностью нормализовалась.
Дальнейшую положительную динамику состояния ребенка мама весьма красочно описала в своем письме. В начале января 2018 г. мама прислала новое видео ребенка, который спокойно спит без храпа и апноэ. Как говорится, почувствуйте разницу (видео 3).
Видео 3. Сон ребенка через месяц после операции.
Через 2 месяца после операции (26 января 2018 г) ребенку была сделана контрольная полисомнография.
Рис. 6. Рисунок вверху: Фрагмент полисомнограммы через 2 месяца после операции (развертка 5 минут). Отмечается нормальное дыхание, сатурация и пульс в норме.
Рисунок внизу: Тренды параметров за все время сна.
По сравнению с исходной ПСГ от 27.11.2017 отмечено снижение индекса апноэ/гипопноэ с 141,3 до 0.8 в час (норма до 1 в час), средняя сатурация увеличилась с 89.1% до 98% (норма >94%), минимальная сатурация увеличилась с 58% до 92%. Таким образом, достигнута полная нормализация показателей дыхания и насыщения крови кислородом. Ребенок был излечен от тяжелой степени синдрома обструктивного апноэ сна.
Надеюсь, что данная история послужит хорошим уроком для врачей, которые недостаточно уделяют внимания диагностике и лечению синдрома обструктивного апноэ сна у детей.
Советую родителям, которые подозревают апноэ сна у своих детей, не откладывать визит к врачу. Если же у вас возникнут проблемы с обследованием и лечением ребенка в вашем городе или лечебном учреждении, обращайтесь напрямую в ЛОР-отделение Национального медицинского исследовательского центра здоровья детей (http://www.nczd.ru/lor.htm). Там работают замечательные врачи Русецкий Юрий Юрьевич и Латышева Елена Николаевна, которые эффективно помогут вашему ребенку.
Рис. 7. Через 2 месяца после операции. Счастливая мама с выздоровевшим ребенком и врачи, которые принимали участие в лечении ребенка. Слева направо: Русецкий Юрий Юрьевич, Латышева Елена Николаевна, мама и сын, Бузунов Роман Вячеславович.
Отменить ответ
Здравствуйте, Роман Вячеславович.
Моему сынишке сейчас 3,5года. С самого рождения у него плохой сон, всхлипывания во время сна. Спрашивали у педиатров при плановых осмотрах, они удивлённо на нас смотрели и говорили, что “с лёгкими всё впорядке”. И вот я наткнулась на вашу статью про АПНОЭ и у меня есть большие подозрения, что у моего сына апноэ сна. Сейчас во сне прослеживаются вслипывания, храп(не всегда и не сильный), вздрагивания, он сам не просыпается пописать(при этом может пописать ночью 2-3раза). Сдали анализ на гормон соматотропин, показатель занижен — 0,21.
До года часто был насморк.
У моего сына было незакрыто овальное окно. Бегали по кардиологам, делали узи сердца. Когда сыну исполнилось 1,5года, делали последнее узи, сказали, что заросло. Но что-то мне подсказыаает, что это не всё по данной истории. Т.к. при сильных физических нагрузках(он у нас гиперактивный), у него немного синеет ротовой треугольник и губы багровеют.
Так же к нашему СДВГ есть задержка речевого развития ЗРР.
Вот с ЗРР и началось моё “расследование” причин неправильной работы мозга.
Помогите пожалуйста разобраться🙏
Может всему виной апноэ?
Здравствуйте, Виктория! По поводу апноэ у ребенка можно обратиться сюда: https://nczd.ru/specialist/?498 к Русецкому Юрию Юрьевичу.
Здравствуйте, Роман Вячеславович!
А операцию ребёнку сделали по омс?
Мы в Москве проживаем, и у нас аденоиды 3 степени, говорят операция порядка 70000 в этом центре.
Здравствуйте, Сергей! Данный вопрос лучше уточнить в самом центре. Удаление аденоидов у детей является довольно распространенной операцией. И по показаниям наверняка может проводиться по ОМС по направлению ЛОРа по месту жительства.



Уважаемые коллеги! Рад сообщить, что возобновляется проведение очных мастер-классов по обучению методам диагностики и лечения синдрома обструктивного апноэ сна. Ниже приведена информация о мастер-классах компаний «Медоксима» и «Спиро Медикал». Можете выбрать подходящее для себя обучение в зависимости от того, на какое диагностическое или лечебное оборудование вы ориентированы. Обращаем Ваше внимание, что количество мест на каждый […]
Уважаемые коллеги! Приглашаем Вас на дистанционный цикл тематического усовершенствования врачей «Диагностика и лечение нарушений сна»