Могут ли статины влиять на сон
Новые споры о холестерине
Когда на самом деле нужно снижать холестерин и кто может долго жить с высокими показателями? Материал об этом, подготовленный КП, попал в топ самых читаемых на сайте газеты.
ГЛАВНЫЙ ВЫЗОВ ДЛЯ ВРАЧЕЙ
ПРОВЕРЬ СЕБЯ
Какой у вас риск сердечно-сосудистых заболеваний
Человек находится в группе низкого риска, если у него:
а) нет повышенного давления. То есть давление не выше, чем 130/80 мм рт. ст. в возрасте до 65 лет и не выше 140/80 после 65 лет;
б) нет лишнего веса. То есть индекс массы тела не выше 29 (как его посчитать, мы рассказывали в первой части публикации);
в) нет сахарного диабета;
г) нет атеросклероза.
В группу высокого и очень высокого риска (в зависимости от количества факторов риска и степени «запущенности») человек попадает, если:
2) повышенное давление (см. пункт «а» выше);
3) есть диагноз сахарный диабет (ставится, по общему правилу, при уровне сахара в крови выше 6,7 ммоль/л на голодный желудок);
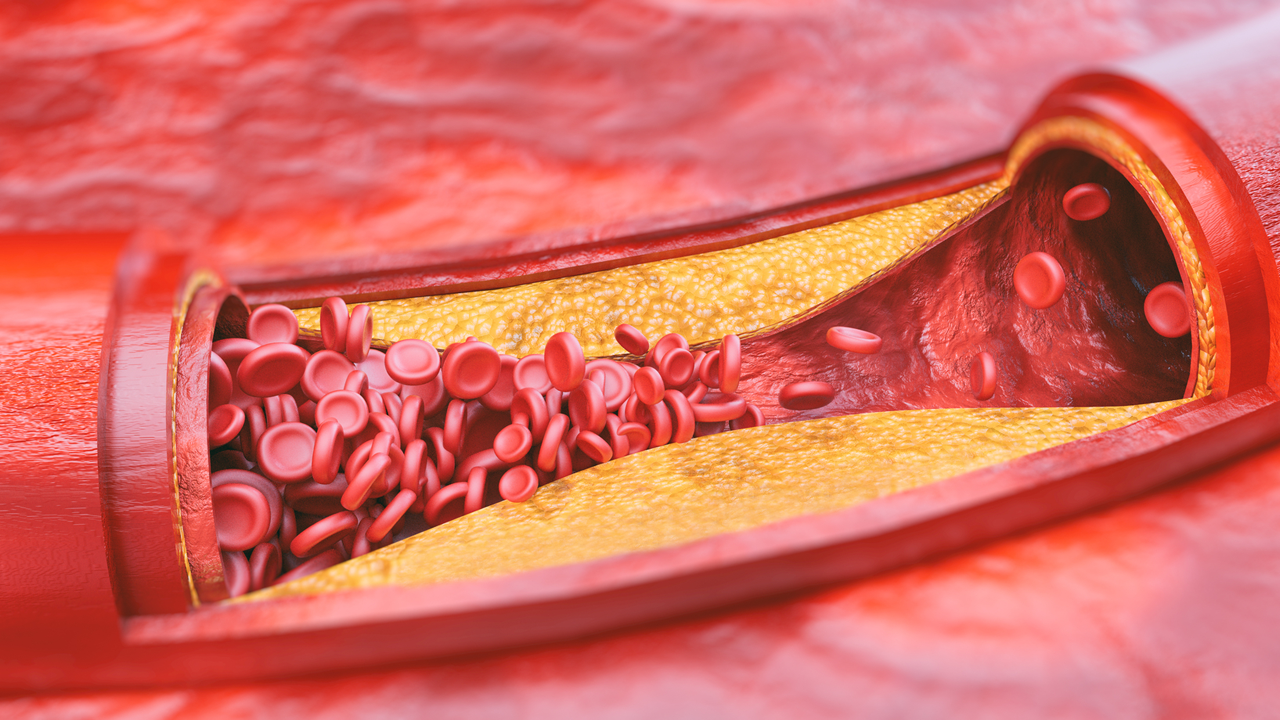
ХОЛЕСТЕРИНОВАЯ БЛЯШКА БЛЯШКЕ РОЗНЬ
— Если я не вхожу в группу высокого или даже среднего риска, это значит, что можно безгранично есть продукты с животными жирами – сливочное масло, жирное мясо и т.д.?
— Вопрос непростой. Когда мы начинаем налегать на продукты, богатые животными жирами, это при современном малоподвижном образе жизни зачастую оборачивается ожирением. Вы получаете как минимум один фактор риска и из более «благополучной» группы переходите в менее благополучную, с более высоким риском. И вообще, нужно признать: регуляция системы выработки и обмена холестерина в организме еще частично остается для ученых загадкой. Мы знаем про нее далеко не все.
— В чем их опасность?
— Как минимум половина инфарктов миокарда происходит из-за бляшек, которые не сужают просвет в кровеносных сосудах или сужают его меньше, чем 50%. Такие бляшки имеют тонкую пленочку-покрышку и жидкое ядро, где постоянно идет воспаление. В конце концов покрышка попросту разрывается. На этом месте образуется тромб, он перекрывает просвет сосуда. И все, что ниже по течению крови, начинает отмирать.
ТРЕНИРОВАТЬСЯ ИЛИ НЕ НАПРЯГАТЬСЯ?
НА ЗАМЕТКУ
Как определить безопасную интенсивность физнагрузок
ВОПРОС-РЕБРОМ: КОМУ НУЖНЫ СТАТИНЫ?
— Существует внутрисосудистый метод, когда мы заводим в сосуд специальный датчик и с помощью ультразвука или оптической когерентной томографии определяем структуру бляшки.
— Нужно проверять каждую бляшку?
— Да. И датчик, к сожалению, дорогостоящий. Другой подход – компьютерная томография. Кладем пациента в компьютерный сканер и делаем рентгенологическое исследование с контрастом сосудов сердца. Разрешающая способность компьютерных томографов сегодня позволяет рассмотреть, какая это бляшка – стабильная или нестабильная.
Третий подход – по анализу крови. Сейчас он активно развивается. Ведутся очень интересные исследовательские работы по микроРНК, то есть малым молекулам, которые ответственны за воспаление, развитие атеросклероза. По их наличию, концентрации и комбинации пытаются строить диагностические системы для выявления нестабильных бляшек.
— Какие-то из этих методов применяются в России?
ПОЗДРАВЛЯЕМ!
«Комсомолка» поздравляет Сеченовский университет и желает новых научно-медицинских прорывов!
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.
Целесообразность назначения статинов больным с артериальной гипертонией
Заболевания сердечно-сосудистой системы в РФ, как и в индустриально развитых странах, занимают первое место. В настоящее время (по данным Euro Heart Survey) в РФ от сердечно-сосудистых заболеваний ежегодно умирает 830 человек на 100 тысяч населения, при э
Заболевания сердечно-сосудистой системы в РФ, как и в индустриально развитых странах, занимают первое место. В настоящее время (по данным Euro Heart Survey) в РФ от сердечно-сосудистых заболеваний ежегодно умирает 830 человек на 100 тысяч населения, при этом среди мужчин эта цифра достигает 1100. В странах Восточной Европы соотношение сердечно-сосудистой и общей смертности составляет 60%, тогда как в западноевропейских странах это соотношение равно лишь 35%.
Артериальная гипертония (АГ) достаточно часто сочетается с другими факторами риска сердечно-сосудистых заболеваний (ССЗ), что увеличивает риск неблагоприятных исходов (прежде всего инфаркта миокарда и мозгового инсульта). Сочетание факторов риска ССЗ в большей степени увеличивает частоту неблагоприятных исходов, нежели простое сложение влияния таких факторов риска, как АГ или гиперлипидемия по отдельности [1]. Кроме того, большинство сердечно-сосудистых событий развивается у лиц с умеренно выраженными факторами риска, чем у лиц с ярко выраженным единичным фактором риска.
Как известно, основная цель лечения АГ — максимальное снижение долговременного сердечно-сосудистого риска. Это возможно лишь при воздействии на все модифицируемые факторы риска, в том числе и нарушение липидного обмена.
Среди препаратов, влияющих на обмен липидов (общий холестерин сыворотки, его фракции, а также триглицериды), бесспорным лидером являются статины. В крупных исследованиях (MRFIT, 4 S, CARDS, WOSCOPS, ASCOT-LLA, JUPITER) была показана их бесспорная эффективность.
Как известно, механизм действия статинов обусловлен ингибицией ГМК-КоА-редуктазы, фермента, определяющего скорость синтеза холестерина на раннем этапе превращения гидроксиметил-глютарил коэнзима-А в мевалоновую кислоту. В результате развивающегося относительного дефицита внутриклеточного холестерина печеночная клетка увеличивает число апоВ-Е-рецепторов на своей мембране. Эти рецепторы связывают холестерин липопротеидов низкой плотности (ХС ЛПНП) и снижают его концентрацию в крови [2]. Итогом этих процессов является снижение в крови содержания общего холестерина, ЛПНП, триглицеридов, в то же время повышается содержание антиатерогенных липопротеидов высокой плотности (ЛПВП).
Сочетание статинов с антигипертензивными препаратами повышает активность последних. В связи с этим возникает вопрос: могут ли статины сами по себе оказывать гипотензивный эффект. Известно, что лица с нормальным артериальным давлением (АД) и гиперхолестеринемией в ответ на ментальный стресс отвечают избыточным повышением АД [3]. В экспериментальной работе [4] в опытах на крысах со спонтанной гипертензией (но нормальным липидным профилем) назначение статинов приводило к снижению АД с 204 ± 6 мм рт. ст. до 184 ± 5 мм рт. ст., что сопровождалось улучшением эндотелиальной функции и снижением вазоконстрикции, индуцируемой ангиотензином II, уменьшением экспрессии рецепторов АТ1 в стенке аорты на 50%. Активность клеточной NO-синтетазы увеличивалась на 209 ± 46% по сравнению с контролем. В исследовании Brisighela Heart Study [5] 1356 больных с гиперхолестеринемией рандомизировали и лечили в течение 5 лет либо диетой с низким содержанием жиров, либо холестирамином, либо гемфебразилом или правастатином. Отмечено, что особенно большим было снижение АД в группе больных, получавших правастатин (13%), в то время как у больных в группах, отличных от статинов, снижение АД было лишь на 10%. Эффект снижения АД у больных, получающих статины, не является стойким. Milionis H. J. [6] в своем обзоре, посвященном анализу антигипертензивного действия статинов, отметил, что влияние статинов на АД варьировало от нейтрального до благоприятного (снижение систолического АД (САД) = 8–13 мм рт. ст., диастолического АД (ДАД) = 5–7,8 мм рт. ст.). Как указывает Ю. М. Лопатин [7], еще в 1999 г. на небольшой группе пациентов с АГ и гиперхолестеринемией было отмечено достоверное усиление антигипертензивного действия эналаприла и лизиноприла при их сочетании с правастатином или ловастатином [8]. Кроме того, полагают, что статины усиливают антигипертензивный эффект ингибиторов ангиотензинпревращающего фермента (иАПФ), антагонистов кальция (АК), но не атенолола и диуретиков [9]. В исследовании ASCOT-LLA прием аторвастатина в суточной дозе 10 мг у больных АГ обеспечил снижение частоты всех коронарных событий на 21%, фатальных и нефатальных инсультов на 27%, случаев развития стабильной формы стенокардии на 41%. В исследовании ЭЛАСТИКА [10] убедительно показана эффективность комбинации статинов и лизиноприла у больных АГ и нарушениями липидного обмена. В обстоятельной публикации [11] показана целесообразность назначения статинов у больных АГ, сочетающейся с гиперлипидемией.
Антигипертензивный эффект статинов связывают с их плейотропным действием, которое традиционно рассматривается как влияние статина на эндотелий в виде нормализации его функции — восстановлении барьерной функции, увеличении синтеза оксида азота (мощной вазодилятирующей субстанции). Кроме того, плейотропное действие статинов включает антитромботический эффект (снижение агрегации форменных элементов крови, повышение активности фибринолиза), антипролиферативный эффект (в отношении гладких мышечных волокон сосудов), противоспалительное и антиаритмическое действие, регресс гипертрофии левого желудочка и ряд других [12]. Снижение АД гипотетически связывают с дополнительным эффектом статинов в виде уменьшения изопреноидных промежуточных продуктов холестерина и снижением долихолов, герантилгераноевой и фарсенилфарсеноевой кислоты. Таким образом, назначение статинов оказывает весьма благоприятный эффект у лиц с АГ, сочетающейся с гиперлипидемией (естественно, при продолжающейся антигипертензивной терапии) или же без липидных нарушений (но с высоким риском сердечно-сосудистых осложнений). В Европейских рекомендациях по лечению АГ (2007) по этому поводу безапелляционно сказано: «Гиполипидемические средства показаны всем больным АГ, страдающим сердечно-сосудистыми заболеваниями или сахарным диабетом 2-го типа с целью снижения сывороточных уровней общего холестерина и холестерина ЛПНП до 2,3 ммоль/л соответственно), целесообразно присоединение эзетимиба [13] или других препаратов. К сожалению, в реальной клинической практике мы сталкиваемся с недостаточно частым назначением статинов больным ишемической болезнью сердца (ИБС) (в том числе и после перенесенного инфаркта миокарда), не говоря уж о больных с АГ. Между тем своевременное назначение статинов существенно снижает вероятность неблагоприятных сердечно-сосудистых событий, хотя этот эффект достаточно отсрочен. Вероятно, ожидание быстрого эффекта и является одной из причин редкого назначения статинов (в том числе и при ИБС). С другой стороны, преувеличенная боязнь врачей (и пациентов) появления возможных нежелательных эффектов (повышения АСТ, АЛТ и КФК) также сдерживает назначение статинов (в том числе и в полной дозе). Статины хорошо переносятся, но тем не менее следует помнить о возможности повышения ферментов печени и развития миопатии (рабдомиолиза). Рекомендуется выполнять тесты, позволяющие оценить функцию печени (АСТ, АЛТ, гамма-ГТ), а также уровень КФК перед началом терапии, и повторять эти исследования через 1 месяц, 3 месяца, а затем через каждые полгода. На практике серьезное нарушение функции печени в сравнении с плацебо встречается довольно редко (Heart Protection Study Group // Lancet. 2002; 360: 7–22). В ходе довольно крупного исследования с включением 10000 пациентов в течение 5 лет миопатия (с определением ферментов, в том числе и КФК) отмечалась только у 0,11% пациентов в сравнении с 0,06% в контрольной группе (Staffa et al. // N Engl J Med 2002; 539–540).
Больным с АГ очень высокого риска или же при сочетании АГ и гиперлипидемии статины следует принимать неограниченно долго, так как их отмена вновь закономерно приведет к росту холестерина, ЛПНП, триглицеридов.
Литература
В. И. Маколкин, доктор медицинских наук, профессор
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, Москва
Статины – старые мифы и новые факты
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: статины, розувастатин, профилактика сердечно-сосудистых осложнений, приверженность терапии.
Для цитирования: Смирнова М.Д., Агеев Ф.Т. Статины – старые мифы и новые факты. РМЖ. 2017;20:1421-1428.
Research Institute of Clinical Cardiology of National Medical Research Center of Cardiology, Moscow
Statins are the most well studied group of cardiovascular drugs, which reduce cardiovascular morbidity and mortality and occupy one of the leading places in Russian and international clinical recommendations for the treatment and prevention of cardiovascular diseases. The article is devoted to common misconceptions concerning statins, their side effects, intaking and influence on the patients’ compliance to the therapy. The article considers the most popular misconceptions in order to provide cardiologists, therapists, and neurologists with the tools to increase the patients’ compliance to statin therapy. The common misconceptions and research data are compared. New data on the use of statins in different categories of patients, their connection with oncology, liver diseases, dementia and the risk of developing diabetes and cataracts on the background of statins therapy are discussed. The comparative characteristic of efficiency and pharmacodynamic features of various statins is given. New data on «additional» effects of statins are presented.
Статья посвящена распространенным среди пациентов заблуждениям, касающимся статинов, их побочным эффектам, особенностям приема и их влиянию на приверженность терапии
Миф 7. «Это очень дорого»
Да, действительно, статины, особенно оригинальные, стоят недешево. Однако это ситуация, когда «скупой платит дважды». Доказано, что улучшение приверженности терапии приводит не к увеличению, а к снижению расходов на лечение [21]. В уже упоминаемом нами фармакоэкономическом исследовании 2011 г. [15], в котором анализировалось влияние симвастатина, аторвастатина и оригинального розувастатина на прямые медицинские затраты у пациентов с высоким риском развития ССО, было показано: использование всех трех статинов приводит к снижению использования медицинских ресурсов. Наибольшая экономия достигнута при применении розувастатина, что связано с более высокой эффективностью препарата. Исследователи отметили, что, учитывая высокую клиническую значимость осложнений ССЗ и их значительное финансовое бремя для системы здравоохранения, дополнительные затраты на все три статина не превышают «порог готовности платить», определенный в Российской Федерации на момент проведения исследования, и являются фармакоэкономически обоснованным выбором при вторичной профилактике ССЗ у пациентов с высоким риском. Как ни удивительно, затраты на достижение целевых значений ХС ЛНП меньше при использовании оригинального препарата Крестор по сравнению с, казалось бы, более дешевыми дженерическими аторвастатином (на 31%) и симвастатином (на 36%), что показали опубликованные в 2004 г. результаты еще одного российского фармакоэкономического исследования [23].
Миф 8. «Статины надо периодически менять, чтобы к ним не привыкнуть»
Делать этого не следует, что показало, в частности, наше собственное исследование [24]. В исследование было включено 163 пациента с высоким / очень высоким риском ССО по шкале SCORE и 173 пациента c ИБС. В качестве гиполипидемического препарата в течение 1-го года все пациенты принимали оригинальный розувастатин, который выдавался бесплатно. Через 1 год были достигнуты снижение уровня общего ХС, ТГ, ХС ЛПНП, повышение уровня ХС ЛПВП. Отмечены также статистически значимое повышение приверженности терапии в обеих группах и улучшение качества жизни пациентов. В начале 2-го года больным было предложено перейти на терапию дженерическим аторвастатином, который выдавался также бесплатно. Часть больных не захотела менять лечение и оставалась на терапии Крестором, который они покупали уже самостоятельно. В результате замены препаратов 66,7% пациентов вообще прекратили прием статинов к концу 2–го года, 16,3% остались на терапии Крестором, и только 17% реально принимали выдаваемый им бесплатно аторвастатин. В дальнейшем у пациентов, которые перешли на прием аторвастатина, была отмечена отрицательная динамика достигнутых показателей, а именно достоверное повышение уровня общего ХС (p=0,004) и ХС ЛПНП (p=0,002). У пациентов, продолжающих прием розувастатина, уровень общего ХС не изменился, однако было отмечено незначительное, но статистически значимое повышение уровня ХС ЛПНП. Главной причиной снижения эффективности при смене препарата было не качество дженерического препарата, а назначение неадекватных доз и резкое снижение приверженности терапии. Таким образом, при достаточной эффективности и хорошей переносимости препарата замена его нецелесообразна, поскольку провоцирует прекращение терапии вообще и потерю достигнутого гиполипидемического эффекта.
Миф 9 (самый главный). «Они очень вредные»
Миф этот очень популярен. Так, при подготовке статьи на одном из «медицинских» интернет-ресурсов мы прочитали следующее: «Врачам хорошо известен эффект, когда лечение медикаментами одного заболевания может спровоцировать другое. К таким коварным препаратам, вне всякого сомнения, стоит отнести и средства для лечения кардиологических заболеваний – статины. Анализ имеющихся данных показывает, что их прием повышает риск заболевания раком и может привести к слабоумию…. У некоторых пациентов, регулярно принимающих статины, наблюдались кратковременные провалы в памяти, депрессии и перепады настроения. Более ранние исследования доказали, что статины могут вызывать нарушение деятельности печени, острую почечную недостаточность, катаракты и мышечную миопатию». Оставим на совести журналистов очевидные стилистические и логические ошибки. Действительно ли статины настолько коварны?
Начнем с самого актуального.
2. Рабдомиолиз и миопатия.
3. Статины и онкопатология.
4. Статины и деменция.
5. Статины и катаракта.
6. Статины и СД 2-го типа
.
Повышение риска развития СД 2 – это, пожалуй, единственный побочный эффект приема статинов, который не был опровергнут в ходе клинических исследований. Статины подавляют синтез убихинона (коэнзима Q10), что ведет к уменьшению продукции аденозинтрифосфата (АТФ) и секреции инсулина бета-клетками. Хотя, например, в HOPE-3, включавшем 12,7 тыс. больных, не выявлено возрастания рисков развития СД. Но все же метаанализ, в который вошли результаты 13 рандомизированных клинических исследований с участием 91 140 человек [40], показал небольшое, но статистически значимое увеличение относительного риска развития СД 2 на 9%. При этом надо понимать, что абсолютный риск увеличивается в течение 4 лет при приеме любого статина по сравнению с плацебо всего на 0,4%, т. е. надо лечить статинами 250 человек в течение 4 лет, чтобы один из них заболел СД 2 раньше, чем он бы это сделал, не принимая эти препараты. При этом мы предупредим у этих же людей развитие 5,4 случая смерти. Риск развития диабета не для всех пациентов одинаков. Особенно велик он, по всей видимости, у пожилых женщин (старше 75 лет) [41], т. е. в той группе, где назначение статинов в любом случае требует особого подхода. В исследовании JUPITER среди больных, у которых в группе розувастатина развился СД 2, в 77% случаев при включении в исследование отмечалась нарушенная толерантность к глюкозе. Риск развития СД 2 зависит от дозы. При назначении высоких доз он повышается на 12% по сравнению со средними [42].
В заключение приведем новые данные о «дополнительных» эффектах статинов, имеющие пока статус «информации к размышлению»:
• Пациенты, не получавшие статины, имеют почти вдвое выше риск смерти от гриппа в сравнении с находящимися на гиполипидемической терапии. В исследовании использовались данные о госпитализации взрослого населения 10 штатов Северной Америки в сезон гриппа 2007–2008 гг. Включены 3043 пациента с лабораторно подтвержденным диагнозом «грипп» старше 18 лет [43].
• Статины снижают риск венозного тромбоза [44]. Вывод был сделан после анализа 36 исследований с участием более 3,2 млн человек. Снижение риска оценивается в 15–25%.
• Розувастатин снижает риск контраст-индуцированной нефропатии у пациентов с СД и ХБП [45].
• У больных хронической обструктивной болезнью легких (ХОБЛ) использование статинов ведет к снижению общей смертности и смертности от ХОБЛ, уменьшению количества обострений, замедлению снижения легочной функции, уменьшению случаев госпитализации, повышению толерантности к нагрузке [46]. Возможное объяснение – противовоспалительный эффект статинов.
• Розувастатин сокращает сроки амнезии и дезориентации при травматическом поражении мозга (снижение риска амнезии по сравнению с контрольной группой на 46%, p Литература
Только для зарегистрированных пользователей