какую систему лечебных диет применяют в санаторно курортных учреждениях
Организация диетического питания в современном санаторно-курортном комплексе

В основу современной диетологии положена концепция сбалансированного питания, разработанная на основе базовых диет.
В современном СКК предусмотрены самые разнообразные программы питания — от множества вариантов лечебного питания до общего. Этому вопросу уделяется особое внимание: и лечебные бальнеологические процедуры, и курортный отдых приносят пользу только при комплексном подходе. Грамотно выстроенная и отлично воплощенная программа питания способствует максимальной эффективности лечения.
Основной отличительной чертой организации питания является использование новых технологий, в которых преобладает приготовление на низких температурах с использованием программ европейского оборудования.
В современном СКК применяется нестандартный авторский подход в питании и сервисе с его продуманными сегментами до мельчайших тонкостей, где каждый гость имеет возможность оценить не только вкус и свежесть, но и пользу «умных» продуктов. В меню широко применяется оригинальные методики, такие как гипоаллергенное детское меню и др.
Концепция питания в СКК построена на пяти основных принципах:
Эти принципы подразумевают, прежде всего, использование сбалансированных по составу традиционных пищевых рационов, функционального питания, специализированных продуктов питания. Цель такого питания заключается в том, чтобы содействовать процессам санаторно-курортного лечения тех или иных заболеваний и не вызывать обострения сопутствующих.
Ессентукские минеральные воды — тот самый элемент, который объединяет в себе питание и лечение. Они могут входить в состав лечебной диеты или просто дополнять привычный рацион. Количество воды и ее вид определяется в каждом случае индивидуально и только после осмотра врача.
Политику питания на вышеописанном курорте определяют минеральные воды:
Согласно современным представлениям основными звеньями механизма действия питьевых минеральных вод являются: повышение чувствительности тканей к инсулину, снижение активности перекисного окисления липидов, наращивание резервов функционирования стресслимитирующей системы и восстановление толерантности к углеводам.
Хорошо известно, что именно эти нарушения лежат в основе распространенного ныне метаболического синдрома, который является фоном для развития главных болезней современного человека — атеросклероза, ишемической болезни сердца и мозга, диабета, ожирения, опухолей.
Питьевые минеральные воды влияют на секреторную и моторную функции ЖКТ, как непосредственно (контактно и быстро) за счет полостного эффекта, связанного с химическим, физическим и механическим раздражением слизистой оболочки, так и опосредованно, за счет стимуляции выработки гастроинтестинальных гормонов, информационного влияния на органы-мишени, центральную нервную систему, гормональные блоки высокого уровня биологической интеграции (гипоталамо-гипофизарно-надпочечниковую, тиреоидную системы, выработку эндогенных опиоидов и др.). В результате повторяемости этих эффектов формируются не только краткосрочные, сколько долговременные адаптационные реакции, выводящие органы ЖКТ на новый уровень функционирования, близкий к физиологическому, т.е. минеральные воды выступают в роли ремодулятора и адаптогена.
Учитывая действие минеральной воды на желудочно-кишечный тракт: желчегонное, мочегонное, усиливающие перистальтику кишечника, стимулирующие ферментативную функцию пищеварительного тракта и т.д. и зная воздействие овощей, фруктов, орехов, а также блюд, содержащих резко сокогонные свойства на ЖКТ — можно сделать выводы о том, что сочетание минеральной воды и вышеперечисленных продуктов в большом количестве может вызвать состояние напряжения пищеварительного тракта, а именно: метеоризм, изжогу, диспепсию и другие нарушения работы желудочно-кишечного тракта.
Основные принципы диетического питания в современном санатории:
В результате мы можно предложить гостям полноценное питание, отличающиеся отменным вкусом.
«Лечебное питание является важной составной частью комплексной курортной терапии. Цель лечебного питания заключается в обеспечении физиологических потребностей организма в пищевых веществах и нормализации функционального состояния различных органов и обменных процессов, нарушенных в связи с заболеванием.»
При назначении лечебного питания используются две системы: элементная и диетная.
Элементная система предусматривает разработку для каждого гостя индивидуальной диеты с конкретным перечислением показателей каждого из элементов суточного пищевого рациона. Диетная система характеризуется назначением гостю в индивидуальном порядке той или иной заранее разработанной и апробированной диеты.
Диетические рационы рассматриваются как методы, тренирующие и стимулирующие компенсаторные механизмы.
С развитием диетологии как части комплексной терапии на первый план выходит актуальная проблема — определение критериев эффективности проведения диетотерапии. Помимо стандартных способов стабилизации патологического процесса, таких как объективный осмотр пациента, инструментальное и лабораторное исследование показателей функционирования органов и систем, в практической диетологии появились новые методики определения состава тела человека, которым присущи наиболее объективные критерии оценки пищевого статуса пациента. Теперь, применяя эти современные методы, врач-диетолог может максимально точно определить эффективность назначенного лечебного питания.
В санаторно-курортном комплексе должен быть организован диагностический кабинет диетпитания, который оснащен согласно приказу МЗРФ от 24.06.2010 № 474н «Об утверждении Порядка оказания медицинской помощи населению по профилю « диетология».
В перечне оборудования, необходимого для использования врачом-диетологом в данном кабинете, имеется:
Биоимпедансный анализ состава тела основан на существенных различиях удельной электропроводности жировой ткани и тощей массы тела, которые оказались примерно в 25 раз больше соответствующих различий плотности. Приемлемая точность и высокая воспроизводимость результатов измерений, портативность оборудования, сравнительно невысокая стоимость оборудования и обследования, комфортность процедуры измерений для пациента и удобство автоматической обработки данных сделали биоимпедансометрию одним из наиболее популярных методов определения состава тела. Преимущество метода заключается в возможности одновременной оценки таких клинически значимых параметров, как активная клеточная масса и основной обмен.
Данные виды исследования в практике врача-диетолога позволяют на любом этапе скорректировать лечение и диету, анализировать риск развития патологических состояний. А проведение повторных обследований позволяет в динамике оценить правильность проводимой терапии.
Авторы: Ольга Аверьянова, к. м. н. главный врач СКК «Русь», г. Ессентуки,
Михаил Кочиашвили, Эксперт профилактической медицины,
Татьяна Лялюева, врач-диетолог высшей категории,
Алексей Камбулатов, руководитель службы питания СКК «Русь»
Материал был опубликован в журнале «Санаторно-курортная отрасль» №2(16) 2013 г.
Какую систему лечебных диет применяют в санаторно курортных учреждениях
Организация лечебного питания в санаторно-курортных учреждениях
3. Прием в санаториях бальнеологических и грязевых процедур требует изменений режима питания (см. «Режим питания»).
4. Значительные ассигнования на питание в санаториях, превышающие таковые в больницах, позволяют расширить ассортимент продуктов и блюд в диетах и организовать питание по полуресторанной системе с предварительным заказом блюд.
5. Питание в санаториях сконцентрировано в больших обеденных залах (см. Устройство пищевого блока и диетических столовых»), что облегчает контроль за его проведением.
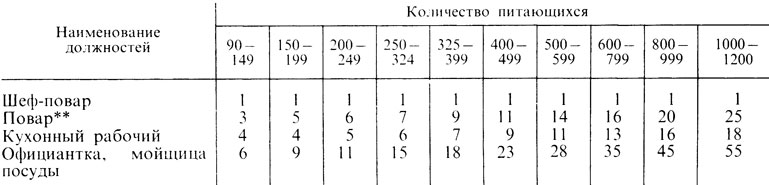
6. Штаты пищеблока санаториев отличаются от больниц, в частности обслуживание осуществляют официантки.
Должностные обязанности диетсестры, шеф-повара и повара санатория соответствуют таковым для больниц (см. «Руководство, штаты и обязанности диетологической службы»).
На крупных курортах создают пищевые технологические лаборатории, которые контролируют качество сырья, полуфабрикатов и готовых блюд, полноту вложения, химический состав рационов, соблюдение рецептур блюд, а также проводят работу по повышению квалификации поваров. Поступающему в санаторий врач приемного отделения назначает ориентировочную диету по одному из дежурных столов (№ 1, 5, 9, 15). Одновременно оформляется заказ на питание, пересылаемый диетсестре. Для поступающих после ужина следует организовать в столовой или приемном отделении вечерний чай (хлеб с маслом, печенье, чай с сахаром). Окончательная диета назначается лечащим врачом с учетом характера заболевания и состояния питания больного. Назначение диеты отмечают в истории болезни и в санаторно-курортной книжке. В обеденном зале диетсестра закрепляет за прибывшими места и информирует о порядке работы столовой.
Таблица 50. Штаты работников кухни и столовой санаторно-курортных учреждений *
** ( В санаториях для лечения заболевания органов пищеварения с числом коек 100 и более добавляют 1 должность повара)
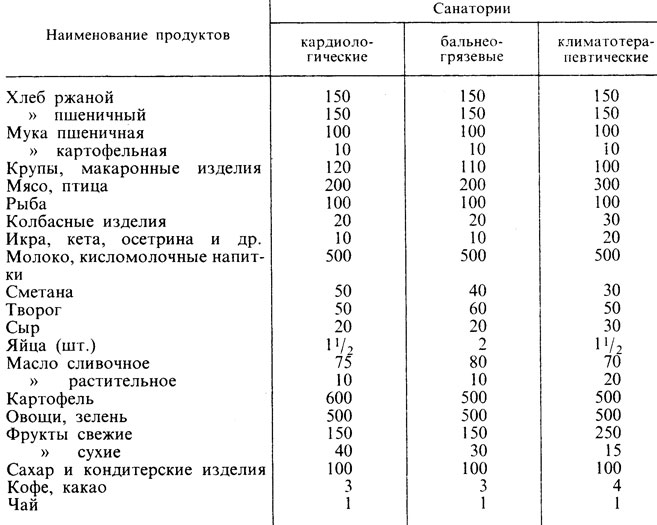
Сезонные 7-дневные меню разрабатывают на основе характеристик номерной системы диет (см. «Характеристика основных лечебных диет»), ассигнований на питание для различных санаториев и рекомендуемых наборов продуктов. Представленные в табл. 51 и 52 примерные продуктовые наборы составлены с учетом инструкции «Организация диетического питания в санаторно-курортных учреждениях», утвержденной Министерством здравоохранения УССР 21.08.79 г. Продуктовые наборы являются ориентировочными и могут изменяться в зависимости от диеты и местных условий. Не обязательно, чтобы ежедневно в меню вводился весь рекомендуемый набор продуктов. Важно, чтобы за 7 дней количество продуктов в среднем соответствовало этому набору.
Таблица 51. Примерный продуктовый набор на 1 человека в день (в г) для санаторно-курортных учреждений
Таблица 52. Примерная норма выдачи буфетных продуктов на 1 человека в день (в г) для различных диет санаторно-курортных учреждений
Нормы буфетных продуктов по каждой диете утверждаются главным врачом санатория. В зависимости от динамики массы тела в период пребывания в санатории (еженедельно отмечается медсестрой в санаторно-курортной книжке) энергоценность диет изменяют прежде всего за счет буфетных продуктов. Это особенно важно при болезнях обмена веществ, С учетом предварительных заказов в недельном меню предусматривают не менее трех предлагаемых блюд по каждой диете. Эти блюда должны иметь сходный химический состав, одновременно удовлетворяя вкусы и запросы больных и отдыхающих. Для облегчения труда персонала кухни одно блюдо можно включать в ряд диет. Желательно отразить в меню национальные и местные особенности питания. Для праздничных дней целесообразно иметь отдельное меню с более нагрузочным питанием, включением деликатесных продуктов. Недопустимо завышение энергоценности рационов, в частности за счет сахарсодержащих продуктов. Следует учитывать, что отдыхающие нередко докупают именно кондитерские изделия.
Значительные ассигнования на питание в санаториях требуют разумного их использования при составлении меню. Если стоимость рациона оказалась ниже нормы, то следует добавить в диету прежде всего свежие фрукты, ягоды, овощи, их соки или мед вместо сахара. Надо организовывать в обеденном зале «витаминные столы» («зеленую горку»): на отдельном столике помещают овощные и фруктовые салаты, зелень, соки овощей и плодов, которые можно брать не нормированно. Следует использовать в питании новые продукты повышенной пищевой ценности и специальные диетические продукты (см. раздел II). Характеристика режима питания в санаториях дана в разделе «Режим питания».
Лечебно-профилактическое питание в санаторно-курортных учреждениях: проблемы и перспективы
Лечебно-профилактическое питание в санаторно-курортных учреждениях: проблемы и перспективы
Авторы
В. Н. Сергеев, д.м.н, главн. научн. сотрудник отдела соматической реабилитации, репродуктивного здоровья и активного долголетия.
О.М. Мусаева, к.м.н., ст. научный сотрудник отдела соматической реабилитации, репродуктивного здоровья и активного долголетия
Основная проблема в рационах питания
Основной принцип современной курортотерапии – комплексные программы с включением в них методов курортной терапии, механизм саногенеза (лат. sano – лечу, греч. genesis – происхождение) в которых учитываются все звенья патогенеза (греч. pathos – болезнь) заболевания. Санаторно-курортное лечение, являясь ведущим направлением реабилитационной помощи, занимает особое место в системе здравоохранения. Здравницы сегодня являются эффективными стационарами для долечивания и проведения реабилитационных мероприятий. Курортное лечение – это эффективная медицинская реабилитация и профилактика (первичная, предупреждающая развитие заболевания, и вторичная, предупреждающая обострение болезни). Лечение в санаторно-курортных учреждениях предполагает, прежде всего, использование живительных сил природы: климата, минеральных вод, лечебных грязей, с помощью которых люди лечились издревле, задолго до появления современной медицины, весь арсенал средств которой в необходимом объёме в санаторно-курортных учреждениях также применяется. Кроме того, пребывание на курорте даёт возможность сменить привычные бытовые условия или вырваться из больничной обстановки, что также является важным психологическим фактором улучшения состояния здоровья.
В настоящее время установлено, что основными причинами роста и распространения хронических неинфекционных заболеваний (атеросклероз, ожирение, инсулинонезависимый сахарный диабет, артериальная гипертония, метаболическая иммунодепрессия, психическая депрессия, аутоиммунные и онкологические заболевания, заболевания системы пищеварения и пр.), занимающих ведущее место в структуре заболеваемости и среди причин смертности населения России, являются постоянные, круглогодичные дефициты в рационах питания всех категорий россиян эссенциальных микронутриентов. То есть хронические неинфекционные заболевания можно отнести к категории алиментано-зависимых заболеваний, а факторами, инициирующими их развитие, являются постоянные воздействия на организм современного человека комплекса экопатогенов окружающей среды, психоэмоциональных стрессов, современная индустрия производства продуктов питания, не всегда аргументированное использование синтетических фармакологических препаратов, рекомендации врачей, направленные на снижение энергоемкости пищевых рационов на фоне гиподинамии, что усугубляет полинутриентные дефициты эссенциальных микронутриентов в рационах питания.
Рассмотрение пищи как сложного химического комплекса, содержащего тысячи основных и минорных компонентов (А. М. Покровский), способных оказывать разнообразные физиологические эффекты, дает возможность использовать отдельные компоненты диеты или рацион в целом, а также продукты заданного химического состава для восстановления нарушенной биохимической адаптации.
Сформировался порочный круг, когда, с одной стороны, для восстановления нарушенной функции адаптационных приспособительных и регуляторных механизмов для восстановления и поддержания здоровья требуется повышенная обеспеченность организма эссенциальными макро- и микронутриентами, с другой стороны, невозможность осуществления этого только за счет традиционных, хотя и разнообразных по ассортименту, высококачественных и сбалансированных пищевых рационов. Ключом к решению вопроса о восполнении дефицитных для организма эссенциальных макро- и микронутриентов, является, регулярное включение в рационы питания всех категорий россиян функциональных, специализированных продуктов и пищевых добавок, содержащих дефицитные макро и микронутриенты.
Концепция сбалансированного питания
В настоящее время в большинстве санаторно-курортных учреждений при организации лечебно-профилактического питания преобладает концепция сбалансированного питания. Согласно ей, обеспечение нормальной жизнедеятельности организма возможно только при условии снабжения его достаточным количеством энергии и белка и соблюдения жестких пропорций между незаменимыми факторами питания: белками, жирами, углеводами, витаминами, микроэлементами и пр. На основании этих физиологических норм, в большинстве санаторно-курортных учреждений России, питание организуется по 15 лечебным столам (диетам), рекомендованных Институтом питания РАМН с учетом энергетической ценности рационов питания, их химического состава, механических и температурных компонентов. Определенные позитивные перемены в совершенствование санаторно-курортного питания вносит новый прогрессивный приказ Минздрава РФ № 330 от 5 августа 2003 года «О мерах по совершенствованию организации лечебного питания в лечебно-профилактических учреждениях РФ». В соответствии с настоящим приказом введена новая номенклатура диет (система стандартных диет), которая строится по принципу химического состава и объединяет ранее применявшиеся диеты номерной системы с использованием нозологического подхода и группового принципа организации диетического питания (диеты 1-15). Рекомендуемые для внедрения в ЛПУ стандартные диеты различаются по количественному и качественному составу основных пищевых веществ и микронутриентов, энергетической ценности, технологии приготовления блюд и среднесуточному набору продуктов и включают пять вариантов стандартных диет.
Памятка по диетическому питанию
Здравствуйте, друзья! Неоднократно на страницах нашего сайта вы в той или иной форме могли встречать посыл о том, что здоровое сбалансированное питание – это неотъемлемая часть эффективного курса лечения заболеваний желудка, кишечника, печени, желчевыводящих путей, нервной системы, сахарного диабета, ожирения, мочекаменной болезни, туберкулеза и нескончаемого ряда других болезней, нарушений и патологий. Также в описании санаториев и в видео вы могли слышать про номерную систему диет, про безглютеновые, щадящие, низкопуриновые и другие виды диет. Пришло время осветить этот вопрос подробно, дабы наши клиенты всегда под рукой имели полезную памятку и легко ориентировались в основах диетотерапии.
Номерные системы диет
В основу диетического питания положено рациональное питание здорового человека, которое качественно и количественно видоизменяется в зависимости от заболевания. Задача диетического питания заключается в корректировке обменных процессов в организме, которая нужным образом влияет на течение болезни. Повлиять на обмен веществ помогают так называемые принципы щажения. В диетологии выделяют три типа щажения:
Также при назначении диетического питания часто практикуется дробное питание, когда прием пищи осуществляется в малых объемах 4-6 раз в день с целью снижения нагрузки на пищеварительный тракт.
Диета по Певзнеру
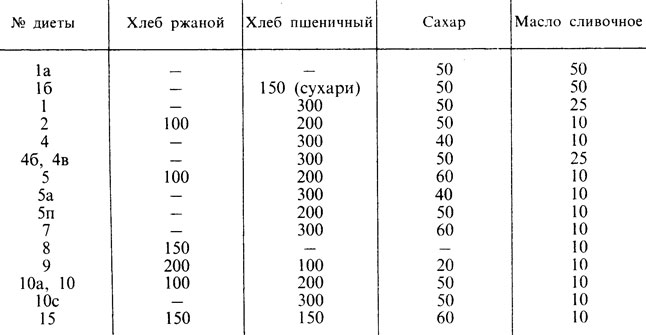
В России, странах постсоветского пространства и странах Восточного блока (Чехия, Словакия, Польша, Венгрия, Болгария и др.) сохранилась приверженность к системе лечебного питания, разработанной еще в 20-х годах прошлого века терапевтом, профессором, основоположником отечественной диетологии и клинической гастроэнтерологии Мануилом Певзнером. Более 30 лет своей жизни он посвятил изучению вопросов влияния питания на работу различных органов и систем жизнедеятельности человека, что в итоге позволило создать систему из 15 диет по группам заболеваний. Система Певзнера, номерная система диет, диетические столы, система щадящих диет – все это разные названия системы диет, разбитой на 15 групп/столов по особенностям воздействия на организм. Подробно остановимся на каждой из диет.
Диета №1
Назначается при гастритах с повышенной кислотностью, язве желудка и двенадцатиперстной кишки. Целью диеты является нормализация секреторной и моторной функций желудка, стимуляция процессов заживления и восстановления слизистой оболочки. Выделяют диеты 1а и 1б: первая показана в периоды обострения язвы или гастрита, вторая – в период затихания обострения. Диета №1 задействует все типы щажения, рекомендуется 5-разовое дробное питание с маленькими порциями и небольшими интервалами между приемами пищи. Суточная норма 2800-3000 ккал.
В рацион входит блюда, сваренные в воде или на пару, измельченные и протертые, мясо строго без сухожилий и хрящей, рыба и птица без кожи. Исключается употребление крепких бульонов, кислых, соленых и квашеных продуктов, пряностей, крепкого чая и кофе, жареных блюд. Основу питания составляют протертые молочные, овощные и крупяные супы; обработанные овощи; протертые каши на масле или молоке; паровые котлеты; отварное мясо, нежирная рыба и курятина; сливочное и растительные масла; вареные яйца; творог; белый черствый хлеб; сладкие ягоды и фрукты, ягодные соки, кисели и компоты; слабозаваренный чай, какао с молоком; не более 8 г соли в сутки. Пищу тщательно пережевывают, не подают очень горячей или холодной.
Диета №2
Показана при диагностировании гастрита с пониженной кислотностью, хронического энтерита и колита. Диета призвана нормализовать секреторную функцию кишечника, устранить процессы гниения и брожения в ЖКТ. В рамках этого диетстола действует запрет на панировку, тяжело перевариваемые блюда, продукты, вызывающие раздражение слизистой, брожение (цельное молоко, капуста, ржаной хлеб, сладкое и т. д.) и гниение (мясные жареные блюда). Применяется умеренное щажение всех типов, рекомендуется 5-разовое, в некоторых случаях 4-разовое, питание с суточной нормой в 2800-3000 ккал.
Активизировать секреторную функцию помогают мясные, рыбные и грибные бульоны с низким содержанием жира, сваренные на их основе крупяные и овощные супы. Приветствуется рубленое, жареное нежирное мясо; отварная курятина; паровые, тушены, слегка обжаренные без жесткой корки котлеты. В рацион добавляется нежирная сельдь, черная икра. Из молочных продуктов разрешается молоко (при нормальной переносимости), сливочное масло, кефир, простокваша, сливки, сметана, свежий творог, протертые сыры неострых сортов. На диетическом столе появляются сваренные всмятку яйца, жареный омлет, разваренные или протертые каши, мучные изделия (кроме сдобных), черствый белый и серый хлеб, сухари, фрукты и овощи, натуральные соки, чай, кофе, какао на воде с молоком, мармелад, сахар. Суточная норма соли составляет 12-15 г.
Диета №3
При спастических запорах, сопровождаемых повышенной перистальтикой кишечника, ограничиваются все продукты, содержащие клетчатку (допускаются небольшие порции протертых, сырых и вареных овощей).
Диета №4
Назначается пациентам с острыми заболеваниями кишечника и хроническими заболеваниями в период обострения, сопровождаемыми сильной диареей. Характеризуется диета сниженной до 2000 ккал энергетической ценностью за счет жиров и углеводов. Питание дробное, 5-6 раз в день, максимально ограничивается поваренная соль, в рацион вносятся витамины C, B1, B2 и PP.
Меню при диете №4 наполняется полужидкими и жидкими блюдами, обязательно в измельченном виде. Рекомендованный рацион: пшеничные сухари; супы на слабом мясном и рыбном бульоне; нежирные мясо и рыба в составе паровых котлет и фрикаделек; свежий творог; перетертые каши; овощные отвары; ягодные и фруктовые кисели; зеленый чай, черный кофе, ягодные отвары.
Из меню данного диетстола исключаются все хлебобулочные и мучные изделия (кроме сухарей); жирные бульоны, сорта мяса, рыбы и птицы; копчености; консервы; молочные продукты; бобовые; свежие овощи, ягоды и фрукты; сладкое; кофе и какао с молоком; газированные и холодные напитки.
Диета №5
Показана пациентам с хроническим холециститом, желчнокаменной болезнью и гепатитом вне стадии обострения, острым холециститом и гепатитом, циррозом печени без ее недостаточности. Соблюдение диеты №5 способствует нормализации работы печени и желчного пузыря, предотвращает образование камней. Ограничивается или полностью исключается употребление тугоплавких жиров, продуктов, богатых пуринами, экстрактивными веществами, холестерином, щавелевой кислотой. С другой стороны, увеличивается потребление липотропных веществ, клетчатки, пектиновых веществ и жидкости. Питание при этой диете 5-разовое, малыми порциями в строго фиксированное время.
При хроническом панкреатите назначается стол №5а, при которой повышается объем употребляемых белков и липотропных веществ на фоне ограничения углеводов и жиров. Также выделяют диеты №№5в, 5п, 5щ, 5ж, 5р, что определяется врачом.
Диета №6
Назначается при подагре, мочекаменной болезни (уратурии). В основе диеты лежит исключение пуриносодержащих продуктов, щавелевой кислоты, увеличение объема ощелачивающих продуктов и обильное питье (2-3 л). Рекомендуется: хлебобулочные изделия из муки 1-го и 2-го сорта; вегетарианские супы; нежирные мясо, птица, рыба; крупы; молочные продукты; овощи, фрукты и ягоды в любом виде; мармелад, пастила, мед, варенье. Добавляют витамины C и B1.
Суточный прием поваренной соли ограничивается 6-8 г. Из рациона исключают пряности, мясные отвары и бульоны, печень, почки, жареное и копченое мясо, сало, сардины, анчоусы, сардины, сельдь, бобовые, кофе, какао, шоколад.
Диета №7
Показанием к назначению диеты служит острый нефрит в период выздоровления и хронический нефрит вне стадии обострения без признаков почечной недостаточности. Результатом диеты должно стать щажение почек, выведение из организма лишней жидкости и азотистых шлаков. Все блюда приготовлены без соли, до 4 г выдают пациенту на руки. Потребление жидкости снижается до 800-1000 мл в сутки. Исключаются блюда с высоким содержанием экстрактивных веществ, щавелевой кислотой, эфирными маслами. Режим питания 5-разовый или 4-разовый.
Состав: вегетарианские супы; нежирные мясо, птица, рыба; молочные продукты; крупы; картофель и овощи; фрукты и овощи; бессолевой хлеб; мучные блюда; 1 яйцо в день; зелень. Ограничивается прием сливок, сметаны, лука, чеснока, грибов, шоколада, крепкого кофе, какао.
Стол №7а показан при остром нефрите или обострении хронической формы. Рацион сужается до протертых вареных овощей, фруктов (особенно курага, урюк и изюм, содержащие соли калия), малых порций крупяных и мучных блюд, чая, бессолевого хлеба, 70 г сахара и 30 г сливочного масла в день. Добавляют витамины C, K, Bгруппу, ограничиваются жидкость до 600-800 мл, полностью исключается соль. Стол №7б является переходным между №7 и №7а, назначается при стихании острых воспалительных процессов. Реже назначаются диеты №№7в, 7г и 7р.
Диета №8
Диета назначается людям с ожирением, как основным заболеванием. Либо в случае, если ожирение является сопутствующим заболеванием, но основное не требует назначения диетического питания. Главное свойство диеты №8 – сниженная за счет углеводов и частично белков энергетическая ценность рациона до 1700-1800 ккал. Ограничивается свободная жидкость, поваренная соль и прием продуктов, улучшающих аппетит. Цель диеты очевидна – уменьшить вес пациента, восстановить нормальный обмен веществ. На короткий срок иногда назначаются диету №8а, отличающуюся сильным ограничением калорийности пищи.
В меню при соблюдении данной диеты будут входить: ржаной, отрубяной и пшеничный хлеб; овощные супы, борщи, окрошка; 2-3 раза в неделю супы на легком мясном или рыбном бульоне с фрикадельками; отварное, запеченное или тушеное мясо (птица, рыба); морепродукты; молоко, творог, нежирные сорта сыра; сырые овощи и фрукты. Диета для похудения исключает употребление сдобных изделий и изделий из муки высшего и первого сорта; крупяных, бобовых, картофельных супов; колбас, копченостей, консервов; сливок, риса, манной и овсяной крупы; сахара, меда, кондитерских изделий, какао и сладких плодов и ягод; жирных и острых соусов, майонеза, специй.
Диета №9
Назначается пациентам с сахарным диабетом легкой и средней тяжести. Из рациона исключаются легкоусвояемые углеводы и животные жиры, снижается потребление крахмала и продуктов с холестерином и экстрактивными веществами, сахар заменяется ксилитом или сорбитом. Увеличивается потребление липотропных веществ, пищевых волокон, витаминов группы B и C, суточная норма составляет 2300-2500 ккал.
Диетический стол №9 может предложить ржаной, пшеничный и хлеб с отрубями; овощные супы; слабые мясные и рыбные бульоны; нежирные сорта мяса, рыбы и птицы; молоко и кисломолочные продукты; крупы; бобовые, картофель и овощи; свежие фрукты и ягоды кисло-сладких сортов. Из рациона исключаются: сдобные булочные изделия, соленая рыба, колбасы, сливки, рис, манная крупа, виноград, варенье, изюм, лимонады, конфеты, сладкие соки.
Диета №10
Показана при заболеваниях сердечно-сосудистой системы (гипертония, ишемия сердца, атеросклероз, состояние после инфаркта миокарда, сердечная недостаточность степени I-IIА). Диетический стол характеризуется некоторым ограничением жиров и углеводов, отказом от хлоридов и продуктов, возбуждающих сердечно-сосудистую и центральную нервную системы. Соблюдение диеты помогает нормализовать кровообращение, функции печени и почек, замедлить или остановить развитие атеросклероза. Ограничивается потребление соли и воды, рекомендуется 4-5-разовое питание с энергоценностью 2500-2600 ккал. При наличии показаний врач может назначить один из подвидов диеты №№10а, 10б, 10с, 10р, 10г или 10и.
На время диеты следует отказаться от крепкого чая, кофе, какао, шоколада, наваристых бульонов, острых блюд, копченостей и продуктов с высоким содержанием холестерина. Также запрещаются продукты, провоцирующие приступы метеоризма: редька, капуста, чеснок, лук, фасоль, горох и другие бобовые. Рекомендуется наполнять рацион блюдами и продуктами, богатыми солями калия, магния и кальция, витаминами C, E, P, каротинами и йодом. В меню диетстола вчерашний хлеб, несдобные булочные изделия, вегетарианские супы, нежирные сорта мяса, рыбы и птицы, молоко, кисломолочные продукты, крупы, макаронные изделия, отваренные и запеченные овощи, мягкие фрукты и ягоды, мед, варенье.
Диета №11
Назначается пациентам с туберкулезом костей, лимфоузлов и суставов при постепенном обострении или затухании; при истощении после инфекционных заболеваний, операций, травм. Для диеты №11 свойственна повышенная энергетическая ценность рациона за счет белков. Суточная норма повышается до 3200-3500 ккал. Ограничиваются жирные сорта мяса и птицы, кулинарные жиры, торты и пирожные, изобилующие кремом. Упор делается на блюдах и продуктах с высоким содержанием молочных белков, витаминов и минералов. Других особенностей у диеты нет.
Диета №12
Назначается людям с функциональными заболеваниями нервной системы. Питание полноценное, исключаются лишь те продукты и блюда, которые повышают возбудимость ЦНС: алкоголь, крепкий чай, кофе, острые приправы, наваристые супы, копчености, жирные, жареные блюда, в особенности мясные. Особо стоит налегать на печень, язык, молочные продукты и бобовые, богатые солями фосфора.
Диета №13
Назначают стол №13 пациентам с острыми инфекционными заболеваниями. Питание характеризуется повышенным содержанием витаминов и уменьшенной за счет жиров и углеводов до 2200-2300 ккал энергетической ценностью.
Из рациона при соблюдении диеты №13 исключается свежий хлеб, сдобные изделия; жирные бульоны, жирные сорта мяса, птицы и рыбы; цельное молоко и сливки, сыры, жирная сметана; макароны, пшено; белокочанная капуста, редис, лук, чеснок, огурцы, бобовые; плоды с высоким содержанием клетчатки; шоколад, пирожные, какао. И, наоборот, рекомендуется употреблять в еду кисломолочные продукты, творог, перетертые рисовые, гречневые и манные каши; обезжиренные бульоны; слизистые и овощные супы; подсушенный пшеничный хлеб; цветную капусту, морковь, картофель, помидоры, спелые мягкие фрукты и ягоды; отвары; сахар, мед, варенье, повидло, мармелад.
Диета №14
Назначается при мочекаменной болезни (фосфатурии). Диета представляет собой полноценное питание с ограниченным содержанием в блюдах ощелачивающих и богатых кальцием продуктов. Энергоценность рациона составляет 2800-3000 ккал.
Диета №15
Стол №15 назначается при заболеваниях, не требующих особого диетического питания. Практически ничем не отличается от обычного сбалансированного рационального питания. Суточный рацион состоит из 90-95 г белков, 100-105 г жиров и 400 г углеводов, энергетическая ценность – 2800-2900 ккал. Ограничиваются трудноперевариваемые и острые продукты, тугоплавкие животные жиры, жирные сорта мяса и птицы, перец и горчица.
Система стандартных диет
В санаториях и других лечебно-профилактических учреждениях Российский Федерации приказом Министерства здравоохранения от 5 августа 2003 года введена новая номенклатура диет, т.н. система стандартных диет. Согласно новой классификации, выделяется 5 вариантов стандартных диет, которые объединены по энергоценности и химическому составу:
Специализированные диеты
В санаториях и спа отелях нередко врачами назначаются диеты, не подпадающие под классификацию по Певзнеру, особенно это касается европейских лечебно-оздоровительных учреждений. Рассмотрим наиболее популярные специализированные диеты.
Гипоаллергенная диета
Назначается пациентам с пищевой аллергией. Если аллерген известен, то назначают диету на срок до 10 дней. Но гипоаллергенная диета назначается не только для профилактики, но и с целью выявления аллергена, для чего в течение 2-3 недель из рациона исключают то один, то другой продукт. Если за эти 2-3 недели наступило облегчение, то исключенные ранее продукты с промежутком в 3 дня вводят обратно в рацион. При появлении симптоматики становится известен аллерген.
Диета характеризуется ограничением потребления соли до 7 г, при отеках ограничивается прием жидкости. Энергетическая ценность диеты составляет 2800 ккал. В рационе только отварные блюда, с трехкратной сменой бульона при приготовлении мяса, рыбы или курицы. Исключаются из рациона пищевые аллергены: мясо, морепродукты и рыба, цитрусовые, фрукты красных сортов, шоколад, кофе, соленые продукты, копчености, майонез, кетчуп, мед. Следует на время диеты отказаться от полуфабрикатов и блюд быстрого приготовления, консервов и кондитерской продукции из-за возможного содержания аллергенов. Исключаются продукты, содержащие гистамин и тирамин: сыры, алкоголь, консервированная рыба, квашеная капуста, колбаса сырого копчения, сосиски, сардельки. Организм может остро реагировать на морковный, цитрусовые и ягодные соки, рыбий жир, от них стоит отказаться вовсе или внимательно следить за изменениями: при малейших проявлениях аллергической реакции резко ограничить их потребление.
Наоборот, приветствуется употребление мяса индейки и кролика, капусты, кабачков, картофеля, огурцов, круп, растительного и сливочного масла, кефира, ряженки, йогурта, негазированной минеральной воды, чая, яблочных и грушевых компотов.
Диета при плевритах
Суть диеты заключается в сниженном употреблении пищи с углеводами, так как те являются хорошей средой для размножений бактерий. Для достижения эффект угасания воспалительных процессов достаточно снизить суточное содержание углеводов до 240-260 г. Энергетическая ценность диеты составляет 2600-2700 ккал, потребление свободной жидкости снижается до 700 мл, исключается поваренная соль.
Диета после операций на пищеводе
Пациентам, перенесшим операции на пищеводе, в период амбулаторного восстановления назначается особая высокобелковая диета, в которой ограничены механические и химические раздражители. На слизистые оболочки и рецепторный аппарат ЖКТ негативно влияют азотистые экстрактивные вещества, тугоплавкие жиры и продукты расщепления жира, поэтому они исключаются из рациона вместе со стимуляторами секреции поджелудочной железы и желчеотделения. На время диеты надо отказаться от соли (максимум 5-6 г в сутки), все блюда готовятся на пару и протираются, суточная норма свободной жидкости – 1500 мл, нельзя есть пищу горячее 60°C и холоднее 15°C, калорийность диеты 2800-3000 ккал.
В послеоперационный период ограничивается употребление хлебобулочных изделий из сдобного и горячего теста; грибных и рыбных супов, борща, щей; солений, копчений, маринадов, острых и соленых блюд, острых приправ и пряностей; консервов; копченой колбасы; холодных и газированных напитков; шоколада, какао, мороженого; алкогольных напитков; капусты, бобовых, шпината, грибов, редиса, лука, чеснока, кислых сортов ягод и фруктов.
К употреблению рекомендуются: вчерашний пшеничный хлеб, сухари из него, хлеб только спустя 1,5 месяца после операции; овощные и крупяные супы; блюда из нежирных сортов мяса и рыбы; одно яйцо в день; молоко и молочные продукты; протертые отварные овощи и зелень; фрукты и ягоды в виде несладких компотов, киселей, желе, муссов; протертые крупяные и макаронные изделия; топленое, сливочное, рафинированное подсолнечное масло в натуральном виде; слабый чай, суррогатный кофе на воде и с молоком, отвар шиповника, несладкие разбавленные соки из фруктов, ягод и овощей.
Диета Карреля
Назначается в виде разгрузочной диеты на 2-3 дня (каждый рацион, с I по IV) при недостаточности кровообращения, обладает диуретическим (мочегонным) эффектом. Характеризуется диета Карреля сильно уменьшенной энергетической ценностью, ограничением соли, свободной жидкости и частым дробным питанием. Выделяют 4 рациона диеты Карреля: I – 450 ккал, II – 1000 ккал, III – 1250 ккал, IV – 1550 ккал. Основа диеты – это 100 г теплого молока каждые 2 часа, которые со временем дополняются бессолевым хлебом, рисовой кашей, яйцом, картофельным пюре, печеными яблоками. В день рекомендуется съедать не менее 100 г кураги, изюма или других фруктов, в изобилии содержащих соли калия.
Калиевая диета
Назначается при гипертонии и сердечной недостаточности, также разделена на 4 рациона. Первые два рациона назначают на 1-2 дня, последние два – на 2-3 дня. Пациенту назначают питание, изобилующее продуктами с калием, при этом исключается поваренная соль и ограничивается свободная жидкость. Такая диета оказывает мочегонный эффект и усиливает выведение натрия из организма. Используется 6-разовое питание. В рацион включают: картофель (печеный, суп-пюре, котлеты), отвар шиповника, морковное пюре, фруктовое желе, бессолевой хлеб, рисовый плов с фруктами или рисовый суп, пшеничная каша с сухофруктами, сырники, курага, изюм, бананы, чернослив.
Магниевая диета
Назначается лечебная диета при гипертонии, атеросклерозе, болезнях желчного пузыря, запорах, особенно в сочетании с ожирением. В рационе продукты богатые магнием, исключается соль, применяют морковный, свекольный, вишневый, черносмородиновый соки, другие фрукты и ягоды. В рацион добавляют гречневую кашу с отрубями, тертую морковь, вегетарианские щи и борщ, овсяный суп, пшенную кашу с курагой, овсяную кашу, морковно-яблочные котлеты, бессолевой хлеб, отвар шиповника, чай с лимоном, чернослив, сухофрукты, салат из свежей капусты, творожное суфле.
Разгрузочные диеты/дни
Назначаются разгрузочные дни пациента с ожирением, сахарным диабетом, атеросклерозом и другими заболеваниями, требующими придерживаться стандартных диет. Назначаются разгрузочные диеты на 1-2 дня не чаще 1-2 раз в неделю. Такие дни нужны для обеспечения щадящего режима внутренних органов и систем, для нормализации метаболизма, эти разгрузочные диеты способствуют выведению продуктов обмена веществ и повышению общей эффективности диетотерапии.
Разгрузочные диеты условно разделяют на белковые (молочная, творожная, мясная, рыбная), углеводные (сахарная, яблочная, арбузная, картофельная, огуречная, овсяная и др.), жировые (сметанная, со сливками) и жидкостные (соковая, чайная). Иногда классифицируют диеты не по содержанию пищевых веществ, а по преобладающим в диете продуктам: вегетарианские, молочные, сахарные, мясные, рыбные, жидкостные.
Подводя итоги
В данной статье мы вообще не касались темы «Модных диет» и других технологий диетического питания, не признанных медициной. Но существует еще немало лечебных диет, не описанных в статье, но они, как правило, либо являются аналогами приведенных здесь, либо назначаются в редких случаях. Вы можете услышать о безглютеновой, диабетической, низкопуриновой, панкреатической, низкосолевой, низкохолестериновой, зондовой, кетогенной, вегетарианской, средиземноморской диетах, DASH диете или редукционной диете. Все они назначаются в индивидуальном порядке лечащим врачом санатория или спа отеля, и вам в любом случае подробно о них расскажут. Соблюдайте режим, правильно питайтесь, следуйте рекомендациям врача и положительный эффект на заставит себя ждать. Sanatoriums.com шлет всем привет и желает крепкого здоровья!
Служба поддержки
Вы не уверены, по каким критериям выбрать курорт или санаторий?
Не знаете как забронировать?
Позвоните нам и сотрудники службы поддержки помогут вам.