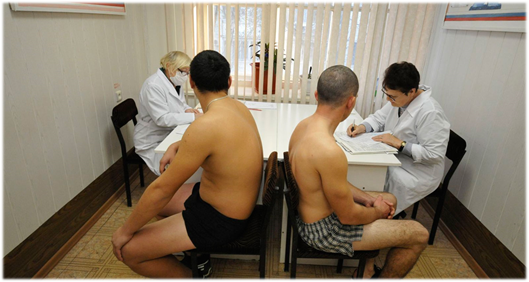
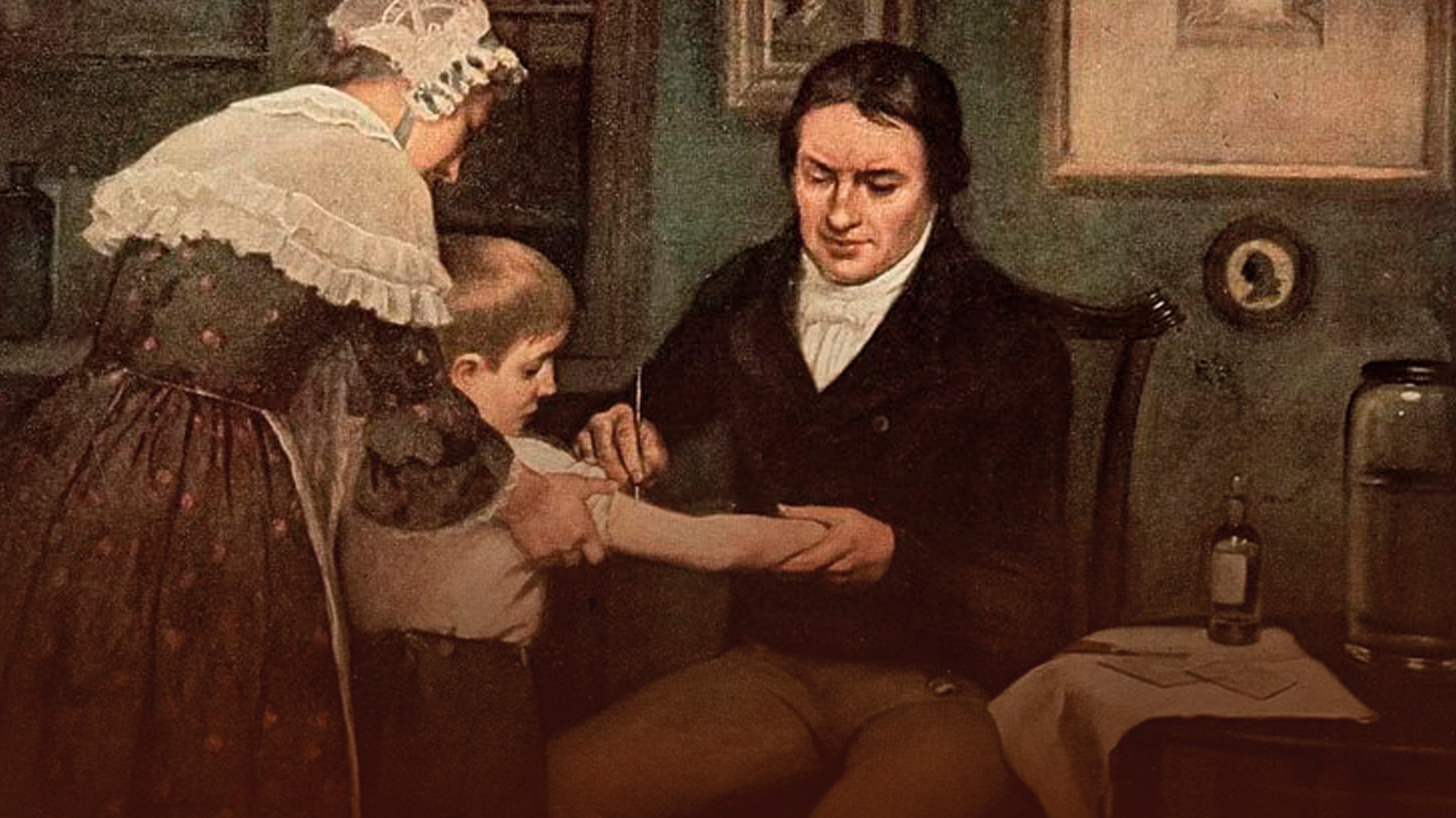какую прививку делают в армии в плечо
Какую прививку делают в армии в плечо
Иммунизация лиц призывного возраста
Ежегодно в Российской Федерации на военную службу призываются граждане мужского пола в возрасте от 18 до 27 лет. Призыв осуществляется два раза в год (весенний и осенний призывы).
Перед тем как отправиться в армию, призывники подлежат обязательному медицинскому освидетельствованию.
В период адаптации новобранцев к новым условиям, к военной службе и строгой дисциплине, на молодой организм воздействует ряд факторов: несбалансированное питание, переохлаждение, высокие физические нагрузки, психоэмоциональное напряжение и др. Эти факторы способны провоцировать снижение иммунитета в первые месяцы службы и риск заболевания инфекциями.
Для предотвращения развития эпидемий в армии каждый призывник или военнослужащий должен иметь необходимые прививки.
В соответствии с приказом Министерства здравоохранения Российской Федерации от 21 марта 2014 года № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» лица призывного возраста подлежат обязательной иммунизации против гриппа в рамках Национального календаря профилактических прививок, а также иммунизации по эпидемическим показаниям против ветряной оспы, менингококковой, пневмококковой инфекций и клещевого энцефалита.
По плану Национального календаря профилактических прививок перед армией призывникам делаются следующие прививки:
В зависимости от эпидемиологической обстановки проводится иммунизация призывников:
Во время воинской службы проводится плановая вакцинация в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов против:
Какую прививку делают в армии в плечо
История вакцинации также, как и история человечества неразрывно связана с эпидемиями инфекционных болезней, которые на протяжении многих веков уносили миллионы человеческих жизней. В поисках защиты от инфекционных заболеваний люди испробовали многое – от заклинаний и заговоров до дезинфекционных и карантинных мер. Однако, только с появлением вакцин началась новая эра борьбы с инфекциями.
Прививки в нашей стране делают более 250 лет. Как это происходило в Российской империи и в СССР?
Как Екатерина Вторая стала первой
Принято считать, что первая в российской истории прививка была сделана 23 октября 1768 года Екатерине II. Прививка была от оспы – страшного заболевания, которое сейчас побеждено именно благодаря вакцинации. А в Х веке эпидемии оспы выкашивали население Европы и России. В отдельные годы от оспы умирало более 1 миллиона человек. Болезнь не щадила никого, не делая различий между сословиями. Не миновала оспа и российский трон. В 1730 году от оспы в 14-летнем возрасте скончался царь Петр II. И не было действенного способа борьбы с этой напастью.
Императрица Екатерина II обратилась за помощью к специалисту из Великобритании Томасу Димсдейлу, который сделал прививку от оспы императрице и наследнику престола, будущему императору Павлу I. В память об этом важном событии была выбита серебряная медаль с изображением Екатерины Великой, надписью «Собою подала пример» и датой знаменательного события. На лицевой стороне медали «За прививание оспы», которой в ХIХ веке награждали врачей, прививавших от оспы. Сам врач в благодарность от императрицы получил титул наследного барона, звание лейб-медика, чин действительного статского советника и пожизненную ежегодную пенсию.
Кроме того, приглашенный в Россию итальянский балетмейстер Гаспаро Анжиолини поставил на тему прививки императрицы балет «Побежденное предрассуждение», где аллегорические фигуры науки боролись с фигурами суеверий.
Как Н.В. Склифосовский открыл в Москве пастеровскую станцию
До открытия Луи Пастером вакцины с бешенством в России боролись заговорами, выжиганием ран каленым железом и прочими, имеющими мало отношения к науке методами. Например, в «Правительственном вестнике» вышла статья «О лечении водобоязни баней».
Открытие Пастером в 1885 году стало настоящим спасением. В Париж потянулись укушенные бешеными животными люди. Среди первых избежавших благодаря вакцине смерти 2500 человек были 16 из 19 покусанных бешеным волком жителей Смоленской области.
Сохранилась резолюция Александра на письме обер-прокурора Святейшего синода Константина Победоносцева, просившего выделить средства на эти поездки во Францию: «Получите от Танеева 700 рублей. Очень желательно хотя самых опасных послать в Париж к Пастеру, который очень интересуется именно укушениями бешеного волка, так как еще не имел у себя подобного больного». Впоследствии император пожертвовал на открытие Института Пастера в Париже около 199 тысяч франков.
А пастеровские станции вскоре начали открываться по всему миру, и Россия стала одной из передовых в этом отношении стран. Первая станция прививок против бешенства в Российской империи (и вторая в мире) появилась в Одессе 11 июня 1886 года, а уже через месяц такая же была создана в Москве. К её открытию Луи Пастер прислал свой портрет с автографом. Он до сих пор хранится в Московском научно-исследовательском институте вакцин и сывороток им. И.И. Мечникова, открытом на её базе. Одним из инициаторов создания московской станции стал Николай Васильевич Склифосовский. К 1912 году пастеровских станций в России было уже 28, а к 1938 году в СССР – 80 (не считая нескольких сот филиалов). Московская станция стала ведущим центром по борьбе с бешенством в СССР. Тысячи жизней были спасены с того времени с помощью антирабических вакцин.
Как советские ученые победили полиомиелит
В середине ХХ века мир постигла новая катастрофа – полиомиелит. Около 10% заболевших погибали и еще 40% становились инвалидами. От него пострадали президент США Франклин Делано Рузвельт. Писатель-фантаст Артур Кларк, режиссер Фрэнсис Форд Коппола.
В Советском Союзе первые эпидемии начались в 1949 году в Прибалтике, Казахстане, Сибири. Болезнь ежегодно уносила около 12 тысяч жизней.
В 1955 году в США наладили производство вакцины от полиомиелита – вакцины Солка. Тогда же вирусолог Альберт Сэбин создал другую вакцину – более дешевую, эффективную и безопасную. Но испытать её в Америке не было возможности, так как уже была создана хорошая вакцина. В США были командированы советские ученые – Михаил Чумаков и Анатолий Смородинцев. Сэбин и Чумаков договорились продолжить разработку вакцины в Москве. В обычном чемодане из США привезли несколько тысяч доз вакцины и начали делать первые прививки. Испытания вакцины проводились на коллегах, родственниках, на детях и внуках разработчиков. И никто из родственников не был против, все понимали опасность полиомиелита и верили, что вакцина защитит детей от болезни.
М.П. Чумаков и А.А. Смородинцев
Но с разрешением в Минздраве возникли большие сложности – чиновники сомневались, почему американцы отказались от вакцины, а мы должны ее испытывать? Разорвать этот замкнутый круг помогла случайность: оставленный без присмотра телефон кремлевской связи. Михаил Чумаков набрал номер Анастаса Микояна, курировавшего здравоохранение. Микоян спросил: «Это хорошая вакцина?». Чумаков ответил – «Хорошая». «Прививайте». У Микояна тоже были внуки…
За 1,5 года с эпидемией в стране было покончено. В 1960 году этой вакциной в СССР были привиты 77,5 миллионов человек.
В 1963 году Михаил Чумаков и Анатолий Смородинцев получили Ленинскую премию. На ежегодный симпозиум в Институт полиомиелита и вирусных энцефалитов АМН СССР приезжали ведущие ученые мира из США, Японии, Европы и Китая. Вакцину, произведенную институтом, импортировали более 60 стран.
Как японские матери требовали советскую вакцину
В Японии в 50-60-е годы ХХ века разворачивалась настоящая трагедия: в маленькой стране были зарегистрированы тысячи случаев заболевания полиомиелитом. Остановить эпидемию могла только живая вакцина, производимая в СССР. Но регистрация и выдача разрешения на её использование было очень затруднено. Тогда матери больных полиомиелитом детей вышли на улицы, требуя разрешить импорт советской вакцины. Они добились своего: 20 миллионов японских детей были спасены от угрозы заболевания.
По мотивам этой истории в 1988 году режиссер Александр Митта снял советско-японский двухсерийный фильм «Шаг» с Леонидом Филатовым и Комаки Курихарой в главных ролях. Вместе с ними играли Олег Табаков, Елена Яковлева, Владимир Ильин, Гарик Сукачев. В фильме звучит его песня «Моя маленькая бэйба».
По сюжету: Япония, 1959 год, эпидемия. Применяемая в стране вакцина Солка эффективна лишь в 60% случаев, кроме того, её не хватает. Японка Кейко, потерявшая старшего сына, хочет во что бы то ни стало защитить от полиомиелита младшего и решает поехать в СССР, чтобы привезти в Японию новую советскую вакцину.
В Советском Союзе Кейко получает вакцину для себя и покупает еще несколько доз для соотечественников, однако, на таможне её конфискуют: по японским законам любое ввозимое в страну лекарство должно пройти длительную проверку, занимающую два года. Японские матери устраивают акции протеста и требуют ввезти советскую вакцину немедленно, но этому препятствуют бюрократы обоих государств. Усилиями Кейко и других матерей, с одной стороны, и советского доктора Гусева, с другой, удается отправить вакцину в Японию.
Как конфеты стали лекарством
В 50-60-е годы на кондитерской фабрике имени Марата выпускали конфеты против полиомиелита.
Михаил Чумаков искал лучший способ доставки вакцины в кишечник, чтобы вирус не терялся во рту, где он не размножается, а в большей степени попал по назначению. В итоге он придумал сделать вакцину в форме драже. Уже в марте 1959 года было изготовлено по заказу института антиполиодраже – капсулы из сахара и крахмальной патоки с восковым покрытием. Конфеты весили один грамм и хранились в холодильнике. Дети их полюбили, а квалифицированный персонал для введения вакцины теперь даже и не требовался.
Иногда страшные вирусы и заболевания, оставшиеся в прошлом, напоминают о себе
Известный художник – плакатист Алексей Кокорекин в 1959 году путешествовал по Индии. После возвращения из поездки он почувствовал себя плохо, был госпитализирован в Боткинскую больницу, где впоследствии и умер. Диагноз поставили не сразу: в Индии художник заразился натуральной оспой, которую в СССР искоренили ещё в 1936 году. Спецслужбы вычислили все потенциальные контакты умершего – их оказалось около 9 тысяч. Тысячу человек с наибольшим риском заражения изолировали в Боткинскую больницу, а практически все население Москвы (на тот момент это более 6 миллионов человек) срочно вакцинировали. Вспышку удалось локализовать за 19 дней, заболели 46 человек, умерли от оспы – трое – приемщица комиссионного магазина (куда родственники Кокорекина сдали привезенные художником из Индии вещи), санитарка в инфекционном корпусе и врач-инфекционист.
Оспа считается полностью побежденной с 1980 года – случаев заболевания этой болезнью с того времени нет. Но вирус оспы до сих пор хранится в немногих научных лабораториях.
Эпидемия паралитического полиомиелита в Чечне началась в конце мая 1995 года и закончилась в ноябре того же года. Нормализация ситуации связана с массовым применением вакцины на территории республики в 1995 году. Вспышке полиомиелита в Чечне предшествовало полное прекращение вакцинопрофилактики, длившееся три года. Это свидетельствует о том, что нарушение плановой иммунизации в течение нескольких лет ведет к развитию эпидемии.
Допрививочная эра дифтерии
Масштабные антипрививочные кампании, к которым присоединяется все большее число молодых родителей, массовая антипрививочная истерия в СМИ на фоне слабо раздающихся голосов защитников вакцинации побуждают ещё раз напомнить о важности профилактических прививок.
В 1974 году Всемирная организация здравоохранения запустила программу иммунизации от дифтерии, результаты которой проявились моментально. Эпидемии стали редкостью.
В начале 1990-х годов в России медицинские чиновники решили пересмотреть существовавший ещё с советских времен список противопоказаний к вакцинации против дифтерии. Он был значительно расширен и в результате этих намерений в 1994 году возникла эпидемия дифтерии. Тогда дифтерией заболели около 40 тысяч человек. Для сравнения в относительно спокойный 1990-й год было зафиксировано всего 1211 случаев заболевания.
Туберкулез
Вакцина против туберкулеза была создана французскими учеными в 1919 году. Массовая вакцинация новорожденных детей против туберкулеза была начата во Франции только в 1924 году. В СССР такая иммунизация была введена только с 1925 года. Проведение вакцинации позволило значительно снизить заболеваемость туберкулезом среди детей.
Столбняк
Благодаря массовой вакцинации опасность заболеть столбняком приняла гипотетический характер. Так, в 2012 году в России было зарегистрировано всего 30 случаев заболевания, причем 12 из них имели летальный исход. Около 70% заболевших – люди старше 65 лет, не привитые от столбняка.
В СССР прививочная кампания поводилась повсеместно. Многие помнят мультфильм 1966 года «Про бегемота, который боялся прививок». По сюжету трусливый бегемот оказался единственным из зверей, сбежавшем из поликлиники. Сначала серый и веселый, затем белый от страха, потом желтый, так как заболел желтухой, а в конце красный от стыда за то, что испугался прививки. Этот забавный мультфильм посмотрели миллионы советских людей.
Какие прививки делали им в то время?
Все родившиеся в то время были привиты от туберкулеза, дифтерии и полиомиелита. Со временем добавились прививки от коклюша, столбняка, кори и паротита. Детей, родившихся до 1979 года, прививали от оспы, а с 1980 года оспа стала считаться ликвидированной во всем мире, и прививку отменили.
В конце 1990-х годов в Национальный календарь ввели двукратную прививку против краснухи, повторную от кори и прививку от гепатита В, а в 2010 годы к ним добавилась прививка от гемофильной инфекции для детей из групп риска и прививка от пневмококковой инфекции.
Массово прививать от ГРИППА в России начали с 1996 года. Теперь вакцинация от гриппа включена в Национальный календарь профилактических прививок и проводится в государственных медицинских организациях бесплатно. Обязательной вакцинации против гриппа подлежат: дети, начиная с 6 месяцев, школьники, обучающиеся в образовательных организациях среднего профессионального и высшего образования, взрослое население, работающее по отдельным профессиям и должностям(работники медицинских организаций, транспорта, торговли, коммунальной сферы),призывники, беременные женщины, лица, старше 60 лет, лица с хроническими заболеваниями (сердечно-сосудистыми, заболеваниями легких,, метаболическими нарушениями и ожирением).
По данным Роспотребнадзора за период с 1996 по 2018 годы, только благодаря вакцинации, заболеваемость гриппом в России снизилась в 196 раз. В 2019 году за счет бюджета запланировано привить от гриппа 45% россиян.
Человечество прошло долгий путь к пониманию природы болезней и понесло значительные потери, пока разрабатывались способы защиты от них. И тем не менее мы справились. Природа постоянно бросает нам новые вызовы, то в виде ВИЧ, то лихорадки Зика. Грипп мутирует каждый год, а герпес умеет прятаться в организме и ждать подходящего момента, никак себя не проявляя. Но работа над новыми вакцинами идет, и скоро мы услышим новости с «фронтов» о победе над новыми и старыми врагами.
В последнее время появилась масса кампаний, направленных на принижение роли профилактических прививок против инфекционных заболеваний. Извращая факты, распространители этой пропаганды внушают населению, что вред от прививок многократно превышает их пользу. Но реальность подтверждает обратное. Глобальные исследования, проводимые в различных странах мира, очевидно подтверждают, что именно внедрение вакцинопрофилактики привело к резкому снижению и даже полной ликвидации многих заболеваний.
Прививка БЦЖ детям
Содержание статьи
Прививка БЦЖ ставится в роддоме сразу после рождения малыша. Очень часто у родителей возникает закономерный вопрос – что такое БЦЖ-прививка, когда ее делают и сколько раз, стоит ли вводить ее малышу так рано и не будет ли осложнений.
Туберкулез – серьезная проблема для всех стран мира, хотя заболеваемость этой инфекцией различается в зависимости от уровня медицины и экономического развития государства. До введения вакцинации туберкулез встречался гораздо чаще, и у детей могли возникать серьезные поражения не только легких, но и внутренних органов, костей и головного мозга, нервной системы. Многие годы ученые разрабатывали эффективную вакцину, которая появилась в 1921 году. Но ее активное применение в нашей стране началось только с 1950 года. Рассмотрим, от чего новорожденным ставится прививка БЦЖ, какова расшифровка этого названия и что стоит знать о вакцинации.
Прививка БЦЖ: от чего защищает, в каком возрасте ставится
Свое название вакцина получила от английской аббревиатуры – BCG (Бацилла Кальмета-Герена). В нее входит живой ослабленный штамм туберкулезной палочки крупного рогатого скота. Эта бактерия не опасна для людей, но формирует иммунную защиту от тяжелых форм туберкулёза (поражения костей позвоночника, менингита, тяжелых поражений внутренних органов) и перехода скрытого носительства бацилл в активную форму инфекции (легочный туберкулез). Источник:
Д.Т. Леви, Н.В. Александрова
Вакцинопрофилактика туберкулеза // БИОпрепараты. Профилактика, диагностика, лечение, 2015, с. 4-8
Сегодня эту прививку ставят в родильном доме, на 4 сутки жизни доношенного ребенка, если нет противопоказаний. Ставится прививка БЦЖ и недоношенным детям, но они должны весить более 2500 г и не иметь проблем со здоровьем. В последующем ревакцинация БЦЖ проводится в возрасте 7 и 14 лет по результатам туберкулиновых проб (Манту).
В нашей стране вакцинация БЦЖ внесена в график обязательных прививок национального календаря – ее рекомендовано делать всем детям. Но не все страны поддерживают идею о всеобщей вакцинации от туберкулеза в раннем возрасте. Часть стран Европы и США отказались от массовой вакцинации, они применяют прививку только детям из группы риска. Это объясняют низкой заболеваемостью туберкулезом в этих странах.
Вакцинация от туберкулеза: за и против
Споры относительно вакцинации БЦЖ ведутся не один год. Сомнения вызывают несколько вопросов:
Известно, что чем раньше произойдет контакт с туберкулезными палочками, тем выше риск осложнений инфекции. Поэтому вакцинация показана так рано, чтобы иммунная система уже успела выработать антитела к опасным бациллам.
Проведение БЦЖ: по календарю и индивидуально
Прививка ставится на 3-4 сутки после рождения, только с письменного согласия родителей. Если у ребенка имеются противопоказания (временные или постоянные), ему дается медотвод с отметкой в обменной карте. В дальнейшем, если противопоказаний уже нет, ребенка иммунизируют по индивидуальному графику. Прививка делается отдельно от всех других вакцин, в отдельный день. Важно провести ее как можно раньше на первом году, чтобы начала формироваться иммунная система.
Есть два варианта вакцины – БЦЖ и БЦЖ-М (в ней доза вдвое уменьшена). БЦЖ-М рекомендуют для ослабленного или ребенка с низким весом, прививают по индивидуальному календарю, спустя некоторое время.
Особенности вакцинации
Родителям нужно знать, куда делают укол, и как затем изменяется место прививки по мере формирования иммунных реакций. Вакцина ставится в плечо, в верхней его трети, тонкой иглой, препарат вводится внутрикожно. Иммунитет формируется постепенно, по мере того, как в месте прививки возникает иммунная реакция на введенных ослабленных возбудителей. Через 6-8 недель в месте укола возникает реакция: сначала – узелок, который приподнимается над поверхностью кожи, становясь похожим на укус комара; затем по центру возникает пузырек, который заполнен желтой жидкостью. Родители думают, что прививка БЦЖ гноится, но это вполне закономерная реакция. Образуется корочка, которая потом отлетает, в итоге остается рубчик.
Но почему остается шрам и можно ли избежать подобной реакции? Врачи говорят, что это нормальный иммунный процесс, и область прививки со временем остается практически незаметной. Чтобы рубчик был небольшим, не нужно трогать болячку, сдирать корку или мазать ее зеленкой или йодом.
Родителей волнует, можно ли купать ребенка при появлении пузырька и корки? Все гигиенические процедуры проводятся в обычном режиме, но место прививки не нужно усиленно тереть, просто аккуратно промыть мылом и водой.
Противопоказания к проведению
Как и для любой прививки, для БЦЖ существуют противопоказания. К ним относят массу тела менее 2500 г, тяжелые травмы в родах, гемолитическую болезнь новорожденных и общие инфекционные патологии. Для ревакцинации в возрасте 7 и 14 лет противопоказания следующие:
Осложнения после прививки
Переносится БЦЖ хорошо, осложнения после прививки возникают редко. Если введение вакцины было не внутрикожным, а подкожным, возможно развитие гнойничка в тканях. Наблюдается синюшность кожи, образование размером с горошину и реакции лимфоузлов. Важно обращать внимание на динамику процесса и сообщать об этом педиатру.
Источники:
Вакцина БЦЖ ставится только в роддомах.
Детский медицинский центр «СМ-Клиника» не проводит вакцинацию БЦЖ.
Техника вакцинации
Пути введения вакцин
Аэрозольный, интраназальный
Считается, что подобный путь введения вакцин улучшает иммунитет во входных воротах воздушно-капельных инфекций (корь, грипп, краснуха и т.д.) за счет создания иммунологического барьера на слизистых оболочках. В то же время, созданный таким образом иммунитет не является стойким, и в то же время общий (т.н. системный) иммунитет может оказаться недостаточным для борьбы с уже проникшими через барьер на слизистых в организм бактериями и вирусами.
Типичным примером интраназальной вакцины является одна из отечественных противогриппозных вакцин.
Техника аэрозольной вакцинации: несколько капель вакцины закапываются в нос либо распыляются в носовых ходах с помощью специального устройства.
Преимущества такого пути введения вакцины очевидны: как и для пероральной вакцинации, для аэрозольного введения не требуется специального образования и подготовки; такая вакцинация создает отличный иммунитет на слизистых оболочках верхних дыхательных путей.
Недостатками перорального введения вакцин следует считать существенный разлив вакцины, потери вакцины (часть препарата попадает в желудок), недостаточный общий иммунитет.
Пероральный
Классическим примером пероральной вакцины является ОПВ — живая полиомиелитная вакцина. Обычно таким образом вводятся живые вакцины, защищающие от кишечных инфекций (полиомиелит, брюшной тиф). Впрочем, сейчас разрабатываются пероральные вакцины, которые будут защищать не только от кишечных инфекций — вакцина против ВИЧ-инфекции на бактериальном носителе (сальмонелла).
Техника пероральной вакцинации: несколько капель вакцины закапываются в рот. Если вакцина имеет неприятный вкус, ее закапывают либо на кусочек сахара, либо печенья.
Преимущества такого пути введения вакцины очевидны: для такой вакцинации не требуется специального образования и подготовки, простота метода, его быстрота, экономия на привлечении квалифицированного персонала.
Недостатками перорального введения вакцин следует считать разлив вакцины, неточность дозировки вакцины (часть препарата выводится с калом, не сработав), экономические потери на необходимости повторных введений вакцины и ее разливе.
Внутрикожный и накожный
Классическим примером вакцины, предназначенной для внутрикожного введения, является БЦЖ. Примерами вакцин с внутрикожным введением являются живая туляремийная вакцина и вакцина против натуральной оспы. Как правило, внутрикожно вводятся живые бактериальные вакцины, распространение микробов из которых по всему организму крайне нежелательно. Однако в последнее время, внутрикожное введение вакцин в ряде стран стало использоваться в целях экономии вакцины (для такой вакцинации требуется меньший объем вакцины) — так, например, в некоторых странах прививают против бешенства. И ВОЗ, идя навстречу пожеланиям медработников, разработала рекомендации по внутрикожному введению антирабических вакцин. Для других вакцин, кроме названных, внутрикожный путь введения пока не рекомендован.
Техника: Традиционным местом для накожного введения вакцин является либо плечо (над дельтовидной мышцей), либо предплечье — середина между запястьем и локтевым сгибом. Для внутрикожного введения должны использоваться специальные шприцы со специальными, тонкими иглами. Иглу вводят вверх срезом, практически параллельно поверхности кожи, оттягивая кожу вверх. При этом необходимо убедиться, что игла не проникла под кожу. О правильности введения будет свидетельствовать образование специфической «лимонной корочки» в месте введения — белесый оттенок кожи с характерными углублениями на месте выхода протоков кожных желез. Если «лимонная корочка» не образуется во время введения, значит, вакцина вводится неверно.
Преимущества: Низкая антигенная нагрузка, относительная безболезненность.
Недостатки: Довольно сложная техника вакцинации, требующая специальной подготовки. Возможность неправильно ввести вакцину, что может привести к поствакцинальным осложнениям.
Подкожный путь введения вакцин
Довольно традиционный путь введения вакцин и других иммунобиологических препаратов на территории бывшего СССР, хорошо известный всем уколами «под лопатку» (так вводятся гангренозные и стрептококковые анатоксины). В целом, этот путь подходит для живых и инактивированных вакцин, хотя предпочтительно использовать его именно для живых (корь-паротит-краснуха, желтая лихорадка и др.). В связи с тем, при подкожном введении несколько снижается иммуногенность и скорость выработки иммунного ответа, этот путь введения крайне нежелателен для введения вакцин против бешенства и вирусного гепатита В.
Подкожный путь введения вакцин желателен для пациентов с расстройствами свертывания крови — риск кровотечений у таких пациентов после подкожной инъекции значительно ниже, чем при внутримышечном введении.
Техника: Местом вакцинации могут быть как плечо (боковая поверхность середины между плечевым и локтевым суставами), так и передне-боковая поверхность средней трети бедра. Указательным и большим пальцами кожа берется в складку и, под небольшим углом, игла вводится под кожу. Если подкожный слой у пациента выражен значительно, формирование складки не критично.
Преимущества: Сравнительная простота техники, незначительно меньшая болезненность (что несущественно у детей) по сравнению с внутримышечной инъекцией. В отличие от внутрикожного введения, можно ввести больший объем вакцины или другого иммунобиологического препарата. Точность введенной дозы (по сравнению с внутрикожным и пероральным способом введения).
Недостатки: «Депонирование» вакцины и как следствие — меньшая скорость выработки иммунитета и его интенсивность при введении инактивированных вакцин. Большее число местных реакций — покраснений и уплотнений в месте введения.
Внутримышечный путь введения вакцин
Наиболее предпочтительный путь для введения вакцин. Хорошее кровоснабжение мышц гарантирует и максимальную скорость выработки иммунитета, и максимальную его интенсивность, поскольку большее число иммунных клеток имеет возможность «познакомиться» с вакцинными антигенами. Удаленность мышц от кожного покрова обеспечивает меньшее число побочных реакций, которые в случае внутримышечного введения сводятся лишь к некоторому дискомфорту при активных движениях в мышцах в течение1–2дней после вакцинации.
Место введения: Вводить вакцины в ягодичную область крайне не рекомендуется. Во-первых, иглы шприц-доз большинства импортных вакцин недостаточно длинны (15 мм) для того, чтобы достичь ягодичной мышцы, в то время, как известно, и у детей, и у взрослых кожно-жировой слой может иметь значительную толщину. Если вакцина вводится в ягодичную область, то она по сути вводится подкожно. Следует также помнить о том, что любая инъекция в ягодичную область сопровождается определенным риском повреждения седалищного нерва у людей с анатомическими особенностями его прохождения в мышцах.
Предпочтительным местом введения вакцин у детей до 3 лет является передне-боковая поверхность бедра в средней его трети. Это объясняется тем, что мышечная масса в этом месте значительна при том, что подкожно-жировой слой развит слабее, чем в ягодичной области (особенно у детей, которые еще не ходят).
У детей старше двух лет и взрослых предпочтительным местом введения вакцин является дельтовидная мышца (мышечное утолщение в верхней части плеча, над головкой плечевой кости), в связи с небольшой толщиной кожного покрова и достаточной мышечной массой для всасывания0,5–1,0 млвакцинного препарата. У детей младших возрастов это место введения вакцин не используется в связи с недостаточным развитием мышечной массы и большей болезненностью.
Техника вакцинации: Независимо от выбранного места введения вакцины, внутримышечная инъекция должна быть произведена перпендикулярно, то есть под углом 90 °C к поверхности кожи. При введении вакцины в дельтовидную мышцу инъекция производится строго сбоку, положение шприца должно быть строго горизонтальным.
Т.н. техника Z-track состоит в том, что перед инъекцией кожа сдвигается в одном из направлений и отпускается после того, как игла будет выведена. С одной стороны — прохождение иглы через натянутую кожу менее болезненно, с другой стороны, за счет смещения канала, вакцина как бы «запечатывается» в мышце.
Преимущества: хорошее всасывание вакцины и, как следствие, высокая иммуногенность и скорость выработки иммунитета. Меньшее число местных побочных реакций. Точность введенной дозы (по сравнению с внутрикожным и пероральным способом введения).
Недостатки: Субъективное восприятие детьми младшего возраста внутримышечных инъекций несколько хуже, чем при других способах вакцинации.
Полезные советы родителям и врачам по технике вакцинации у детей
ООО «Пермский центр иммунопрофилактики»
г. Пермь, ул. Екатерининская, 224, корп. 2, лит Е
ИНН 5904265793, ОГРН 1125904003785
Лицензия №ЛО-59-01-003286 от 31.07.2015
Разрешение на проведение вакцинации против желтой лихорадки
(Приложение №3 к письму Роспотребнадзора №01/1933-14-32 от 21.02.2014)
Данный интернет сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 (2) Гражданского кодекса Российской Федерации. Для получения подробной информации о стоимости характеристиках услуг, пожалуйста, обращайтесь к администраторам ООО «Пермский центр иммунопрофилактики».