хронический паренхиматозный панкреатит что это такое и как лечить
Паренхиматозный панкреатит
Воспаление поджелудочной железы затяжного, хронического характера носит название паренхиматозный панкреатит. Эта форма болезни очень распространена.
По статистике, ею страдает от 0,4 до 5% населения (у мужчин болезнь диагностируется вдвое чаще, чем у женщин). Патология протекает с частыми рецидивами, а при отсутствии лечения быстро прогрессирует и ведет к атрофии органа.
Определение
Основное коварство болезни – в длительном бессимптомном течении с периодическими обострениями (волнообразное течение). Незаметно поджелудочная железа утрачивает свои функции. Во время обострений в органе активизируется патологический процесс.
В результате страдают внешнесекреторная и внутрисекреторная функции органа, а паренхима постепенно некротизируется. При отсутствии лечения состояние больного становится необратимым. Кроме того, воспалительный процесс, прогрессируя, затрагивает соседние органы, что грозит развитием опасных осложнений.
Заболевание отличается большим разнообразием форм и проявлений. В связи с этим была предложена богатая классификация его видов.
По локализации
По локализации патологического процесса выделяют диффузный и очаговый виды. В случае диффузного панкреатита в патологический процесс вовлечен весь орган. К подобным изменениям приводят болезни гипобилиарной системы, обменно-дистрофические процессы в организме, недостаточность кровообращения. При очаговом характере болезни образуются множественные деструктивные очаги в ткани органа.
По характеру течения
При хронической форме панкреатита обострения имеют различную частоту и интенсивность. Классификация по данному признаку выглядит следующим образом:
При неправильном или неэффективном лечении паренхиматозная ткань поджелудочной железы замещается нефункциональной фиброзной тканью. Это необратимое состояние, при котором орган постепенно утрачивает свои функции.
Причины
Хронический паренхиматозный панкреатит чаще является самостоятельным заболеванием (первичная форма). Главная его причина кроется во внешних факторах. Но болезнь может развиваться на фоне других патологий. В этом случае говорят о вторичной форме панкреатита.
Первичный панкреатит – частое следствие злоупотребления алкогольными напитками (алкоголь оказывает сильное токсическое действие на паренхиму). Другая распространенная причина токсического вида патологии – применение сильнодействующих лекарственных препаратов, таких как кортикостероиды, эстрогены, тиазидные диуретики.
Причина вторичного панкреатита – запущенная острая форма болезни. Состояние поджелудочной железы может ухудшаться при нарушении работы различных органов и систем:
Распространенный вид вторичного паренхиматозного панкреатита – это билиарнозависимый панкреатит. Он развивается как следствие желчекаменной болезни, врожденных дефектов желчевыводящих путей, спазма сфинктера Одди, закупорки желчных путей конкрементами. При нарушении оттока желчи происходит ее обратный заброс в железистые протоки. Это ведет к повреждению протоков и началу воспалительного процесса в железе.
Симптоматика
Болезнь может протекать в трех морфологических формах. Каждая имеет свой характер течения и свою группу клинических признаков. Как будет протекать заболевание в данном конкретном случае, зависит от его причин, состояния иммунной системы, сопутствующих патологий.
Отечная форма
При отечной форме поджелудочная железа воспалена и значительно увеличена в размерах. Данная форма является частым следствием нарушения рациона питания или злоупотребления некачественного алкоголя.
Пациента сопровождают симптомы тяжелой интоксикации. Первым признаком является жгучая опоясывающая боль, к ней присоединяется диспепсия (тошнота, рвота, неустойчивый стул).
Для лечения отечной формы успешно применяются консервативные медикаментозные методы, без хирургического вмешательства. Прогноз заболевания благоприятный.
Склерозирующая форма
Склерозирующая хроническая форма возникает на фоне обтурации (закупорки) железистых протоков или других патологий желудочно-кишечного тракта. Паренхима подвергается склеротической трансформации, протоки существенно расширяются. Пациента мучает сильная боль. Такое состояние осложняется полиурией и повышенной жаждой, возможны аллергические проявления на коже.
Калькулезная форма
Калькулезный или билиарный панкреатит протекает наиболее тяжело. В железистых протоках органа откладываются конкременты, что грозит полным закрытием просвета. В этом случае прогноз значительно хуже. Калькулезная форма опасна также переходом в злокачественный опухолевый процесс.
При данной форме болезни организм пациента недополучает питательные вещества и витамины, что вызывает сильную потерю массы тела. Пациент ощущает режущую боль в левом подреберье. Картину болезни дополняют симптомы интоксикации и слабость.
Зачастую развивается сахарный диабет. Сужение и обтурация протоков могут провоцировать обратный заброс желчи, о чём свидетельствуют механическая желтуха и постоянный привкус горечи.
Диагностика
Для постановки точного диагноза врач назначает ряд лабораторных и инструментальных исследований, помогающих определить состояние поджелудочной железы. В ходе диагностики проводят дифференциацию с энтероколитом, энтеритом, холециститом (эти заболевания, имеют аналогичные симптомы).
Из инструментальных исследований наиболее информативными являются ультразвуковое обследование и магниторезонансная томография. Измененные размеры и неоднородная структура органа свидетельствуют о воспалении. Признаки склерозирования и замещения паренхимы соединительной тканью говорят о начале необратимых изменений. Пациенту необходимо срочное лечение, медикаментозное или хирургическое.
Из лабораторных исследований делают общий анализ крови. Фаза обострения сопровождается гипопротеинемией (снижением концентрации белка в плазме), нейтрофильным лейкоцитозом (увеличением числа лейкоцитов), повышенным уровнем СОЭ.
Для исследования печеночных ферментов проводят биохимическое исследование образцов периферической крови. Увеличенный уровень амилазы, липазы, АсАТ, АлАТ билирубина вызывает настороженность врачей.
Лечение
Лечение направлено на купирование симптомов, а при наступлении ремиссии – на принятие мер для ее стабилизации и продления. В период обострения назначаются симптоматические препараты, значительно облегчающие состояние больного. Это обезболивающие средства (Кетанов), спазмолитики (Но-шпа), ферментативные препараты (Панкреатин, Креон), противосекреторные препараты или блокаторы понтонной помпы (Омепразол).
Если воспалительный процесс находится в стадии прогрессирования, пациент проходит курс антибиотикотерапии. Хирургическое лечение чаще применяют для лечения билиарной формы панкреатита, при наличии конкрементов и патологии сфинктера Одди.
В период ремиссии основной упор делается на лечебную диету. В этот период больному показаны белковые, легкоусваиваемые продукты, приготовленные на пару, с максимальным ограничением жиров и простых углеводов, накладывается запрет на очень соленую, острую и жареную пищу. Рекомендуется дробное питание с большим количеством жидкости.
Гастроэнтерологи подчеркивают, что применять при лечении хронического паренхиматозного панкреатита народные средства можно, но только используя их в качестве дополнительной терапии. Применяют лечебные отвары и настои трав с противовоспалительным и противосекреторным эффектом (аптечная ромашка, зверобой, кукурузные рыльца, тысячелистник).
Больному хроническим паренхиматозным панкреатитом в период стихания симптомов нельзя забывать о постоянной профилактике обострений. Следование здоровому образу жизни и лечебный рацион помогут сделать ремиссию максимально продолжительной, а обострения – менее болезненными и разрушительными.
Хронический панкреатит
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.
Кроме того, к хроническому панкреатиту могут привести следующие факторы 3 :
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать 2,3 :
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами 3 :
Обострение болезни проявляется такими симптомами 3 :
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает 2,3,4 :
Препарат Креон ® 25000 при хроническом панкреатите
Что еще важно знать о ферментных препаратах?
Хронический панкреатит
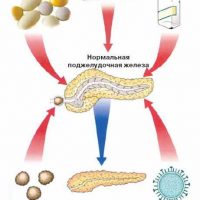
Болезни поджелудочной железы, прежде всего хронический панкреатит, представляют поражение поджелудочной железы разными этиологическими (причинными) факторами, но имеющими прогрессирующее рецидивирующее течение с нарушением внутрисекреторной (гормональной) и внешнесекреторной (ферментативной) функций поджелудочной железы, постепенную атрофию ее и замещение клеток поджелудочной железы соединительной (фиброзной) тканью.
Хронический панкреатит относится к заболеваниям, которые характеризуются разнообразными неспецифическими проявлениями, которые зависят от фазы заболевания, причины, от состояния других органов пищеварения.
Хронический панкреатит. Причины развития
1. Алкогольная интоксикация — алкогольный панкреатит
В развитии хронического панкреатита основную роль играет хроническая алкогольная интоксикация (25-70% случаев).
При прекращении приема алкоголя в большинстве случаев прогноз благоприятный!
2. Состояние желчевыводящей системы — билиарный панкреатит
В 25-40% случаев причиной хронического панкреатита может быть состояние желчевыводящей системы человека (см. раздел сайта, посвященный болезням желчевыводящих путей) – билиарный панкреатит.
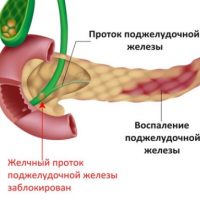
В развитии хронического панкреатита важную роль играет повышение давления в протоке поджелудочной железы вследствие препятствия в конечном отделе общего желчного протока (спазм сфинктера Одди, застой в 12-перстной кишке (дуоденостаз), воспаление дуоденального сосочка (папиллит), конкременты в протоках.
Проток поджелудочной железы и общий желчный проток находятся в анатомической близости и соединяются в зоне фатерова соска (сфинктера Одди), который открывается в 12-перстную кишку.
Неблагополучие в этой зоне в виде воспаления (папиллит), спазма, при явзенной болезни 12-перстной кишки вследствие отека фатерова сосочка развивается затруднение оттока секрета поджелудочной железы, повышение давления в протоках ее, а это в свою очередь приводит к активизации ферментов, обострению хронического панкреатита.
Важным является в силу анатомической особенности возможность заброса желчи (рефлюкс желчи), «густой» желчи (сладжа) из общего желчного протока в проток поджелудочной железы, что вызывает повышение давление в протоках железы и активизацию ферментов в самой железе.
Повышению давления в протоках в условиях затруднения оттока способствует и высокая кислотность желудочного сока.
Своевременное лечение нарушений болезней 12-перстной кишки, желчевыводящей системы и желчного пузыря сохраняет поджелудочную железу.
3. Прием медикаментов — лекарственный панкреатит
Существенную роль в возникновении хронического панкреатита играют и некоторые лекарственные средства через проявление побочного влияния на функцию поджелудочной железы. В клинической практике отмечены такие препараты: гипотиазид, фуросемид, тетрациклин, парацетамол, эстрогены, сульфаниламиды, метронидазол, нестероидные против воспалительные средства (НПВП), кортикостероиды и др.
4. Травмы, врожденные пороки
Причинами хронического панкреатита могут быть: травмы брюшной полости, врожденные пороки развития поджелудочной железы.
5. Наследственный панкреатит
Наследственная предрасположенность к развитию хронического панкреатита известна, но встречается крайне редко и проявляет себя в подростковом возрасте (10-12 лет). У таких больных повышен риск развития рака поджелудочной железы.
В развитии хронического панкреатита могут иметь значение некоторые инфекции (вирусные гепатиты, острые кишечные инфекции, туберкулез и другие), паразитарные инфекции (описторхоз, лямблиоз).
6. Иные причины
К хроническому панкреатиту могут приводить:
Хронический панкреатит. Клинические проявления
Хронический панкреатит у четверти больных протекает бессимптомно, особенно в начальный период.
1. Боли в животе
В дальнейшем в 80-90 % основным характерным признаком является болевой абдомональный синдром (боли в животе).
Боли носят характер рецидивирующих (повторяющихся) приступов — «панкреатические колики» и нередко приобретают постоянный изнуряющий характер.
Локализация болей зависит от поражения различных частей поджелудочной железы, так при поражении головки – боли в правом подреберье, тела – боли в подложечной области, при поражении хвоста железы боли в левом подреберье. При поражении всей железы наблюдаются «опоясывающие» боли, которые встречаются у 30-35% больных.
Часто возникает иррадиация болей в левую лопатку, в левую половину грудной клетки, в область сердца.
Боли обычно возникают через 30-40 минут после обильной, жирной пищи, употребления алкоголя, холодных шипучих напитков, острых приправ, большого количества сырых овощей, цитрусовых.
Боли могут сохраняться от 30 минут до 3 и более часов.
Боли могут провоцироваться психоэмоциональным стрессом, тяжелой физической работой, переохлаждением.
Нередко наблюдаются голодные боли, возникающие через 4-6 часов после приема пищи.
При болях пациенты занимают вынужденное положения, они не могут лежать на спине, облегчение находят только в коленно-локтевом положении или на животе, пациенты переходят на голод и прием щелочных вод.
Первые годы в начальной стадии заболевания боли интенсивные. частые, требующие интенсивной терапии, через 5-10 лет боли ноющего характера, тупые без четкой локализации и иррадиации. Это признак прогрессирования заболевания с развитием ферментативной недостаточности поджелудочной железы. В период развития осложнений, через 7-15 лет (но может случиться в любой стадии заболевания) боли становятся редкими не выраженными и в клинических проявлениях выходят на первый план проявления ферментативной недостаточности (внешне-секреторной недостаточности поджелудочной железы) и нарушения внутрисекреторной функции – нарушения углеводного обмена, может быть сахарный диабет.
2. Диспепсические расстройства
Диспепсические расстройства (синдром дисмоторной желудочно-дуоденальной диспепсии), наблюдаются через 3-5 лет от начала заболевания и включают в себя:
3. Синдром внешнесекреторной недостаточности
Поджелудочная железа вырабатывает мало пищеварительных ферментов, нарушаются процессы переваривания пищи и всасывания пищевых компонентов, и как следствие этого проявляются:
4. Синдром внутрисекреторной недостаточности поджелудочной железы
Они проявляются в виде сахарного диабета (мучает жажда, сухость во рту, повышенное мочеиспускание) у 3-10% больных хроническим панкреатитом.
Признаки панкреатогенного диабета обычно появляется поздно – через 15 и более лет от начала хронического панкреатита. Иногда это может быть единственным проявлением безболевого панкреатита.
5. Синдром вегетативных и психических нарушений
Хронический панкреатит и его осложнения
В любой период течения хронического панкреатита могут возникнуть осложнения хронического панкреатита. Если изменяется клиническая картина заболевания, появляются новые жалобы и проявления болезни, это сигнал к активному поиску осложнений хронического панкреатита.
Наиболее частые осложнения хронического панкреатита подразделяются на местные и общие.
К местным осложнениям хронического панкреатита относится желтуха, которая может возникнуть вследствие сдавления поджелудочной железой общего желчного протока в месте прохождения его через плотную ткань поджелудочной железы или сопутствующих заболеваний печени, например токсического (алкогольного) или вирусного гепатита.
Хронический панкреатит 25% всех больных грозит образованием ложных кист поджелудочной железы. Эти заполненные жидкостью кистозные образования не имеют стенки и выстланы клетками эпителия, представляющими собой фиброзную оболочку. Считается, что они обычно локализуются внутри ткани поджелудочной железы и возникают в результате закупорки протока железы соединительной тканью, белковыми пробками и камнями (кальцинатами), они могут образоваться при обострении хронического панкреатита.
Кисты поджелудочной железы опасны с одной стороны, возможностью сдавить общий желчный проток, что приводит к механической желтухе, и с другой стороны, может возникнуть вторичное инфицирование содержимого кисты поджелудочной железы. Клинически нагноившиеся кисты проявляются самыми разнообразными симптомами, характерными для абсцессов (гнойников) брюшной полости (болями в животе, температурой). Тактика медицинской помощи в этих случаях определяется хирургами.
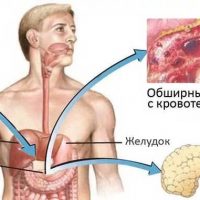
Иногда кисты поджелудочной железы вовлекают в патологический процесс крупные кровеносные сосуды, возникает ложная аневризма (расширение) сосуда, а если киста сообщается с протоком поджелудочной железы и повреждает кровеносный сосуд, то может развиться желудочно-кишечное кровотечение.
Серьезным осложнением кист поджелудочной железы при хроническом панкреатите является возникновение панкреатического асцита (воспаление брюшной полости), которое происходит при разрыве стенки кисты или панкреатического протока, либо при постоянном истечении жидкости из полости кисты. В этих случаях необходимо установить источник появления жидкости в брюшной полости. Лечение проводится в хирургическом стационаре, не исключается оперативное вмешательство.
Хронический панкреатит 5% больных грозит развитием тромбоза (закупорки) селезеночной вены, которая проходит в парапанкреатической ткани (в ткани около поджелудочной железы). В результате воспаления тканей около поджелудочной железы происходит тромбоз селезеночной вены, что приводит к обратному току крови в вены желудка и расширению этих вен, а как следствие могут возникнуть тяжелые кровотечения.
Общие осложнения хронического панкреатита включают последствия нарушения переваривания пищи и всасывания питательных веществ (см. раздел «Клинические проявления» п. 2. Диспептические расстройства) и нарушений углеводного обмена (сахарный диабет).
Диагностика хронического панкреатита и его осложнений
4.1. Ультразвуковое исследование поджелудочной железы является основным диагностическим методом исследования поджелудочной железы и желчевыводящей системы:
4.2. Обзорная ренгенограмма брюшной полости (кальцинаты в протоках поджелудочной железы, дуоденография в условиях гипотонии (определение расположение 12-перстной кишки).
4.3. Эзофагогастродуоденоскопия с осмотром 12-перстной кишки, зоны фатерова сосочка для исключения воспаления, стриктуры (рубцовых сужений) или опухоли его.
4.4. Компьютерная томография брюшной полости (по показаниям).
4.5. Исследование внешнесекреторной функции поджелудочной железы:
Эластаза 1 как маркер экзокринной функции поджелудочной железы. Эластаза 1 — протеолитический фермент, синтезируемый исключительно поджелудочной железой. Этот тест позволяет оценить не только ферментную недостаточность поджелудочной железы, но и оценить в динамике внешнесекреторную функцию поджелудочной железы и более точно назначать ферментные препараты и делать прогноз заболевания. Метод обладает высокой специфичностью и чувствительностью и основан на использовании высокоспецифичных антител к Элактазе 1.
Определение Эластазы 1 показано при всех заболеваниях желудочно-кишечного тракта для определения вовлечения поджелудочной железы в патологический процесс, в случае любых болей в животе и нарушении переваривания.
Характеристика определения Эластазы 1 в кале:
5. Определение бактерий, вирусов, паразитов, которые ассоциируются с хроническими заболеваниями поджелудочной железы.
6. Определение онкомаркеров поджелудочной железы: СА-19-9, КЭА, при повышении этих показателей, которые могут отражать воспалительный процесс, но являться косвенным признаком возможной трансформации в опухолевую форму поражения поджелудочной железы.
Хронический панкреатит. Лечение
В основе успешного лечения хронического панкреатита лежат:
Основные принципы
Снятие и купирование болей спазмалитиками
Купирование панкреатических болей является сложной задачей консервативной терапии. Подходы к сочетанию различных лекарственных средств решаются индивидуально, исходя из особенностей течения и характера нарушений поджелудочной железы у каждого больного.
Важное значение имеет прекращение больным приема алкоголя!
Для купирования панкреатических болей применяются лекарства различных фармакологических групп:
Прием ферментов
Значительное место в лечении хронического панкреатита занимают панкреатические ферментные препараты.
Основным компонентом этих средств является панкреатин – экстракт поджелудочной железы свиньи, содержащий протеазы (в основном трипсин), расщепляющие белки пищи, липазу (переваривающую жиры) и амилазу (переваривающую углеводы).
Ферменты поджелудочной железы, содержащиеся в препаратах, не всасываются в кровь и инактивируются и перевариваются в кишечнике как белки. Существующее в настоящее время мнение, что длительный прием (более 3 недель) прием заместительной ферментной терапии приводит к снижению или утрате собственной ферментообразующей функции поджелудочной железы, не имеет никакого научного доказательства. В то же время, преждевременное прекращение приема препарата может устранить полученный терапевтический эффект и симптомы заболевания возобновятся.
Выбор препарата для заместительной терапии основывается на следующих критериях:
Хронический панкреатит требует заместительной ферментной терапии на всех стадиях развития заболевания.
Показаниями для применения ферментных препаратов являются:
При подборе ферментного препарата для заместительной терапии определяющим является активность липазы. Это связано с тем, что при заболеваниях поджелудочной железы продукция и секреция липазы страдает раньше, чем другие ферменты, поэтому панкреатические ферментные препараты тестируются по липазе – например Креон 10000, Креон-25 000 и др.
Подбор доз и режим приема панкреатических ферментных препаратов больным хроническим панкреатитом проводится индивидуально в зависимости от стадии заболевания, степени экзокринной недостаточности, от сопутствующих заболеваний органов пищеварения.
Так, например, при остром панкреатите или когда хронический панкреатит обостряется, возможен прием Креона 25000 ед. за 30 минут до еды 3 раза в день.
У больных с выраженными болями и панкреатической недостаточностью можно рекомендовать прием Креона 10000 по 2 капсулы 3 раза в день, причем одна капсула принимается натощак за 20 минут до еды (для торможения панкреатической секреции и уменьшения боли), а другую — во время еды для коррекции экскреторной недостаточности
При заместительной терапии ферментные препараты применяются во время еды 1-3 раза в день.
На фоне приема микротаблеток панкреатина, в т.ч. в высоких дозах, не наблюдается развития серьезных побочных эффектов. В первые дни после назначения высокой дозы препарата появляется дискомфорт и легкие боли в животе или тошнота и отрыжка, эти симптомы исчезают в течение 1-2 дней.
Хронический панкреатит с экзокринной недостаточностью поджелудочной железы лечится ферментными препаратами пожизненно.
Причинами неэффективной заместительной ферментной терапии могут быть:
Длительный прием ферментных препаратов показан не только с заместительной целью, но и с целью замедления прогрессирования заболевания, предотвращения обострений и создания необходимых условий для функционального покоя поджелудочной железы. Ферменты помогают улучшить пищеварение в желудочно-кишечном тракте (полостное и пристеночное) и всасывание пищевых компонентов, повысить качество жизни человека.
Лечение нарушений внутрисекреторной функции поджелудочной железы проводится по принципам лечения сахарного диабета.
Как можно облегчить жизнь при хроническом панкреатите коррекцией питания и снять боли травяными сборами, читайте в статье Блога для пациентов «Лечение хронического панкреатита народными средствами«.