хроническая торакалгия что это такое и как
Вертеброгенная торакалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
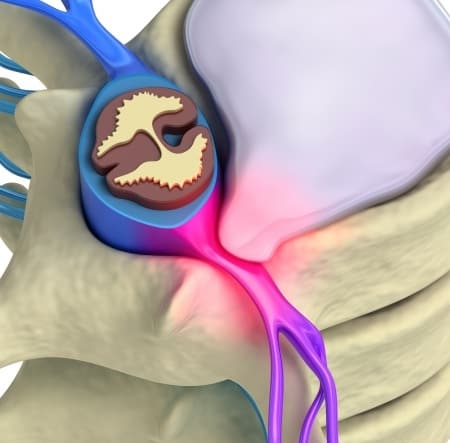
Что такое вертеброгенная торакалгия?
Причины торакалгии можно разделить на вертеброгенные (связанные с патологией позвоночника) и невертеброгенные (связанные с патологией прилежащих структур и органов).
Проявления торакалгии нельзя оставлять без внимания, ввиду того что боль в грудном отделе может быть проявлением жизнеугрожающих состояний со стороны органов грудной клетки: аневризма грудной части аорты, тромбоэмболии лёгочных артерий. Так, например, инфаркта миокарда может ложно трактоваться как вертеброгенная торакалгия слева.
В большинстве случаев болевые ощущения в грудном отделе позвоночника связаны с перенапряжением паравертебральных мышц, т. е. мышц, лежащих вдоль позвоночника, после чего следуют дегенеративно-дистрофические изменения позвоночника (спондилоартроз, спондилёз и остеохондроз), к которым можно отнести патологию рёберно-позвоночных и реберно-поперечных суставов. Ввиду того что грудной отдел позвоночника менее подвижен и имеет прочный реберный каркас, здесь редко встречаются грыжи межпозвонковых дисков.
Причины торакалгии
Перенапряжение паравертебральных мышц
Другой причиной боли в грудном отделе позвоночника является длительное перенапряжение паравертебральных мышц, что распространено среди офисных работников, длительное время сидящих в одной позе перед компьютером. Длительное перенапряжение мышц способствует развитию миофасциального болевого синдрома, для которого характерно наличие триггерных точек. Триггерная точка — это болезненное уплотнение мышечных волокон.
В большинстве случаев триггерные точки можно обнаружить в мышце, поднимающей лопатку, ромбовидной, передней зубчатой мышце. При наличии триггерных точек в этих мышцах пальпация будет вызывать усиление боли, иногда простреливающую боль. Помимо боли, пациент может ощущать чувство жжения, онемения или покалывания в этой области. Боль может пройти самостоятельно после разминочных движений, например, совершать круговые движения плечами, потянуть мышцы спины, максимально разогнуться назад и др., но может сохраняться в течение длительного времени и носить хронический характер.
Дегенеративно-дистрофические изменения
Дегенеративно-дистрофические изменения позвоночника на шейном уровне довольно часто может сопровождаться как односторонней, так и двухсторонней болью в межлопаточной области. С чем это связано? При развитии артроза фасеточных суставов на шейном уровне происходит рефлекторный спазм мышц, которые берут своё начало от шейных позвонков, а другим своим концом крепятся как к лопаткам, так и к самим грудным позвонкам. К ним относятся мышцы поверхностного и глубокого слоёв: трапециевидная мышца, мышца, поднимающая лопатку, длиннейшая мышца головы и шеи, полуостистая мышца головы, ременная мышца головы и шеи. Обычно боль имеет хронический характер с эпизодами обострений и локализуется на уровне верхне- и среднегрудного отдела.
Причиной хронической вертеброгенной торакалгии также является артроз дугоотростчатых (фасеточных) суставов и патология рёберно-поперечных суставов. Как уже было сказано выше, в связи с особенностью строения грудного отдела дегенеративные изменения в этой области встречаются значительно реже, чем в других отделах позвоночника. К развитию артроза фасеточных суставов приводит повышенная нагрузка на суставные поверхности, по всей вероятности свою роль может играть мышечный компонент- повышение тонуса в сегментарных мышцах. Ответом на повышенную механическую нагрузку становится краевое костное разрастание фасеточных суставов для увеличения площади опоры. Боль, испытываемая пациентом, описывается как тупая ноющая, не имеющая четкой локализации. Иногда, при воздействии на корешки нервов, может распространяться по ходу ребра как с одной стороны, так и носить опоясывающий характер. Как показывает практика, снятие с помощью мягких мануальных техник повышенного мышечного тонуса в поверхностных и глубоких сегментарных мышцах приводит к значительному уменьшению болевого синдрома и увеличивает интервал между обострениями.
Следует упомянуть о такой патологии как задний реберный синдром, при котором интенсивная острая боль локализуется в нижнегрудном отделе и усиливается при вращении туловища. Часто такую боль путают с почечной коликой. Любое воздействие на эту область вызывает болезненность. Нередко боль может проявляться на высоте вдоха, поэтому пациент старается дышать поверхностно. Связано это с тем, что XI-XII рёбра являются свободными, т.е. не имеют хрящевого соединения ни с грудиной, ни с соседними рёбрами, что приводит к возможности смещения суставной головки этих рёбер в рёберно-позвоночном суставе, также может сочетаться с локальным спазмом в квадратной мышце поясницы.
Остеопороз
Вертеброгенная торакалгия может являться следствием течения остеопороза. Данная причина более характерна для пациентов старше 50-55 лет. Остеопороз представляет собой прогрессирующее снижение костной массы и изменение внутреннего строения кости, что приводит к повышенной хрупкости кости.
Грудной отдел позвоночника является одной из трёх точек (лучевая кость, шейка бедренной кости), по которой с помощью денситометрии можно выявить остеопороз на ранних его стадиях.
В процессе уменьшения костной массы происходит изменение формы позвонков. За счет воздействия внутреннего давления межпозвонкового диска тело позвонка принимает форму двояковогнутой линзы, а под действием силы тяжести происходит его клиновидная деформация и уменьшение высоты тела позвонка на фоне компрессионного перелома. Компрессионный перелом при остеопорозе характерен для средне- и нижнегрудных позвонков, при локализации его на верхнегрудном уровне требуется онкологическая настороженность.
Клиновидная деформация позвонков приводит к усилению грудного кифоза, а в совокупности с уменьшением высоты тела позвонка становится заметным уменьшение роста человека.
Острая боль в спине, отдающая в область живота, часто спровоцирована компрессионным переломом позвонка, который может быть вызван даже незначительным, на первый взгляд, движением. Такая боль обычно проходит в течение нескольких дней- недель, и пациент возвращается к привычной жизни.
Еще одной причиной боли при остеопорозе является ущемление корешка нерва в межпозвонковом отверстии при уменьшении высоты тела позвонка и его клиновидной деформации. Боль распространяется по ходу межрёберных промежутков и может быть одно- и двухсторонней.
Болезнь Шейермана- Мау (юношеский кифоз)
Первые признаки заболевания начинают проявляться до 10-15 лет, но существует и более позднее начало, после 20 лет. В основе заболевания лежит клиновидная деформация позвонков грудного отдела с множественными грыжами Шморля. Грыжа Шморля — это вдавление участка межпозвонкового диска в тело позвонка. С течением времени появляются тупые ноющие боли в межлопаточной области, усиливающиеся в покое. Движения в грудном отделе приносят облегчение. Заболевание, неуклонно прогрессирующее, приводит к развитию гиперкифоза.
Диагноз ставится по характерной рентгенологической картине. Обнаружение только единичных грыж Шморля не говорит о наличии данного заболевания. В популяции грыжи Шморля выявляются достаточно часто и, как правило, являются случайной находкой, в абсолютном большинстве случаев протекают без болевого синдрома и не требуют никакого лечения.
Основное лечение болезни Шейермана- Мау: мягкие техники мануальной терапии, лечебная физкультура, направленная на укрепление мышц спины, ношение ортопедических корсетов. Хирургическое лечение требуется только в крайних случаях.
Диагностика
Не занимайтесь самодиагностикой! Это может нанести вред вашему здоровью и отнять драгоценное время на лечение!
Для того чтобы диагностировать заболевание и выяснить, чем болен пациент, необходимо правильно дифференцировать симптомы, так как они не отличаются специфичностью и могут свидетельствовать о различных патологиях. Поэтому в диагностике необходим последовательный комплексный подход.
На первичном приёме врач должен тщательно изучить анамнез заболевания. В медицинских выписках пациента могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии, либо пациент сам должен рассказать об имеющихся у него заболеваниях. Выявить первопричину, ключевой фактор появления боли, крайне важно, чтобы правильно продолжать лечение.
Обязательно пальпируется грудной отдел позвоночника, в процессе проведения исследования пациент должен точно описать свои ощущения. Это поможет определить локализацию боли и выявить дополнительные симптомы, если пациент забыл о них указать. Это немаловажно для составления полной картины заболевания.
При необходимости пациенту рекомендуются инструментальные методы исследования:
В большинстве случаев не требуется дополнительных методов диагностики!
Лечение
В большинстве случаев вертеброгенная торакалгия требует консервативного лечения. В повседневной жизни пациент может использовать ортопедические корсеты для поддержания и разгрузки позвоночника.
В терапии боли в спине хорошо зарекомендовали себя мягкие техники мануальной терапии, которые помогают пациенту справиться с болевым синдромом в кратчайшие сроки. По результатам внутреннего наблюдения в нашей клинике, уже после первого сеанса пациент чувствует улучшение своего состояния, выражающееся в уменьшении болевого синдрома, даже если боль мучила пациента длительное время. Мы накопили большой опыт по диагностике и лечению боли в спине.
При хронической вертеброгенной торакалгии в ряде случаев может потребоваться совместная работа врача-вертеброневролога, эндокринолога, психотерапевта и других специалистов.
Хроническая торакалгия
8 клиник рядом
с метро
Работаем ежедневно
с 9:00 до 21:00
Прием ведут более 100
врачей
Хроническая вертеброгенная торакалгия по своей природе является болевым синдромом. Он возникает из-за дистрофических изменений, которым подвергается грудной отдел позвоночника. Чаще всего проблемы начинаются из-за поражения грудино-реберных суставов и соответствующих капсул. Есть версия, что патология развивается еще и при дисфункции мускулатуры. Постепенно синдром переходит в хроническую стадию, во время которой периодически случаются рецидивы.
Причины и симптомы
Установлено, что хроническая спондилогенная торакалгия возникает под влиянием множества самых разных факторов. Однако впоследствии (в процессе развития заболевания) они утрачивают свое значение. Проблему провоцируют:
Пациенты жалуются на тупую ноющую боль в районе груди. Дискомфорт может быть постоянным. Бывает, болезненность беспокоит лишь периодически. Она может появляться при повороте корпуса. Иногда боль беспокоит при глубоких вдохах.
Чаще пациент испытывает дискомфорт с одной стороны грудины. Но бывает и опоясывающая боль. При переохлаждении или при чрезмерной физической нагрузке болезненность усиливается. При торакалгии у пациента есть проблемы с психоэмоциональной сферой.
Диагностика и лечение
При составлении схемы лечения хронической торакалгии принимают во внимание, что конкретно спровоцировало недуг, учитывают особенности его развития, характер болей и их периодичность. Болевой синдром снимают миорелаксантами и анальгетиками, а также противовоспалительными препаратами. Если беспокоят сильные боли, выписывают глюкокортикоиды (стероидные гормоны). Если к болям добавляется подавленное психологическое состояние, назначают седативные средства и антидепрессанты.
Для восстановления функциональных возможностей суставов применяют хондропротекторы. Если обнаружены микроциркуляторные нарушения, помогают средства, активизирующие крово- и лимфоток.
В таком состоянии хорошо помогает физиотерапия. Она способствует снижению болезненности. Процедуры гипоаллергенны, у них не так много противопоказаний.
Пациентам назначают курсы физиотерапии:
Если заболевание стало хроническим, обращаются к парафино-озокеритовым аппликациям. Есть смысл заняться бальнеотерапией, то есть начать принимать минеральные ванны, делать грязевые обертывания. Также показаны остеопатия, ЛФК и массаж.
В нашем Центре есть все необходимое, чтобы провести лечение позвоночника и суставов при хронической тораколюмбалгии и торакалгии. Чтобы обеспечить достойный уровень жизни при таких диагнозах, обязательно проводить противорецидивные мероприятия. При ранней диагностике и регулярной профилактике у подавляющего большинства пациентов улучшается состояние, сокращается частота обострений.
Торакалгия (боль в груди). Причины и проявления
Войцицкий Анатолий Николаевич
Доктор медицинских наук, профессор ВМА МО СПб, руководитель клиники
Торакалгия (боль в груди) — это боль, возникающая в груди вследствие сдавливания или раздражения межреберных нервов окружающими их тканями или вследствие поражения нерва вирусами и другими факторами.
Пораженный нерв перестает выполнять свои функции, возникает мышечный спазм и в результате появляются приступы выраженной боли. Чаще всего причинами торакалгии являются:
Выделяют 4 клинических варианта вертеброгенной торакалгии:
Для торакалгии характерны следующие синдромы:
Очень важно знать, что бывает истинная боль в груди и межрёберная невралгия, также характеризующаяся болевыми ощущениями. Истинная боль в груди может быть проявлением заболеваний сердца, сосудов, лёгких, в некоторых случаях органов желудочно-кишечного тракта. А при межрёберной невралгии болезненность поверхностная, часто сегментарная и выявляется вдоль межрёберных промежутков.
В Клинике доктора Войта решению проблемы и дифференциальной диагностики боли в груди врачи всегда уделяют самое пристальное внимание. Ведь эта боль может быть признаком инфаркта и ишемической болезни сердца, а может быть проявлением остеохондроза. Оберегая Ваше здоровье специалисты центра вертебрологии Клиники доктора Войта в кратчайшие сроки помогут выявить причину Ваших болей в груди и окажут необходимую квалифицированную помощь.
Подробнее о связанных заболеваниях и симптомах:
Нарушение функции дыхания («чувство нехватки воздуха») при патологии позвоночника
Вследствие идентичности клинических проявлений, остеохондроз грудного отдела позвоночника необходимо дифференцировать с заболеваниями органов грудной клетки, а именно: с заболеваниями сердца, щитовидной железы, органов дыхания. Грудной отдел позвоночника относительно малоподвижен, однако при травмах, нестабильности позвонков, наличии краевых костных разрастаний (остеофитов), межпозвонковых грыжах и др., компрессия того или иного корешка может приводить к нарушению иннервации, а, следовательно, и функции различных органов и анатомических образований, соответствующих повреждённым сегментам. подробнее »»
Панические атаки и депрессия при остеохондрозе
Если у человека нет врожденной предрасположенности к депрессивному состоянию, в жизни не произошло значимых событий, которые «выбили из колеи», в 90\% случаев речь идет о проблемах с физическим состоянием систем жизнедеятельности — сердечно-сосудистой и кровеносной. Причиной неконтролируемой паники и нежелания радоваться жизни в случае с остеохондрозом является дистрофия позвоночных хрящей в том или ином виде, которая приводит к нарушению работы окружающих нервных корешков и сосудов. подробнее »»
Депрессия при остеохондрозе: Лечение.
Главная причина для повышенной тревожности, апатии и депрессии при остеохондрозе — это кислородное голодание мозга. При сидячей и стрессовой работе, малоподвижности, отсутствии регулярных физических нагрузок происходит деформация костной ткани в области шеи. подробнее »»
О причинах депрессии
Несмотря на предупреждения врачей, что боль терпеть нельзя, не все прислушиваются к этому совету. И регулярные боли в совокупности со стрессами, гиподинамией и пагубными привычками приводят к состоянию угнетенности. Это и есть первая фаза депрессивного состояния. подробнее »»
Депрессия при остеохондрозе: Причины и предпосылки
Опыт невропатологов показывает, что заболевания физиологического и психологического характера часто взаимосвязаны. Организм не может постоянно работать «как часы», особенно если нет регулярной «подзаводки». Активный образ жизни, физические упражнения, правильное питание, положительные эмоции – этих удовольствий люди лишают себя в погоне за материальным благосостоянием. Результат: дистрофия хрящей, нарушение кровообращения, и связанные с ней последствия: головокружение, неадекватная реакция на психоэмоциональные раздражители, повышенная тревожность, иногда панические атаки. подробнее »»
Почему возникает торакалгия
Статья опубликована: 14.10.2015
Торакалгия – это не отдельное заболевание, а синдром, который характеризуется возникновением разной по интенсивности, локализации, распространенности и характеру боли в грудной клетке и может сопровождать различные заболевания и патологические состояния.
Наиболее частые причины торакалгии
Самой частой причиной боли в грудной клетке является именно поражение позвоночника: протрузии дисков, межпозвоночные грыжи, остеохондроз, искривления позвоночника.
При всех этих заболеваниях может развиваться сдавление нервного корешка, который отходит от спинного мозга, спинномозговых оболочек или других структур. Возникает патологическая импульсация, которая сопровождается выраженной болью, мышечным спазмом, ограничением подвижности, возникновением боли при движениях (в том числе на вдохе и выдохе).
Боль в грудной клетке, которая возникает вследствие патологических изменений в позвоночнике, носит название вертеброгенной торакалгии и по статистике является наиболее распространенной.
Другие причины болевого синдрома в грудной клетке
Боль в грудной клетке хоть и значительно реже, но все же может возникать по причинам, которые никак не связаны с патологией позвоночника. К таким причинам следует отнести:
Диагностические мероприятия при торакалгии
Для ответа на вопрос: «Почему возникает торакалгия?», — всегда необходимо провести детальное обследование пациента и исключить все возможные причины, поскольку даже наличие изменений в позвоночнике не исключает и межреберной невралгии, и инфаркта миокарда.
Только комплексный подход к диагностике, который включает сбор жалоб, анамнеза, детальный осмотр и проведение всех необходимых обследований (рентгенография позвоночника, обзорная рентгенография органов грудной клетки, электрокардиография, лабораторные анализы и другие исследования – по показаниям) дает возможность точно установить причину возникновения болей и назначить правильное лечение.
Лечение торакалгии
Клиника Позвоночника доктора Разумовского специализируется на лечении заболеваний позвоночника, в том числе и на лечении вертеброгенной торакалгии.
Торакалгия причины, способы диагностики и лечения
Торакалгия — боль в грудной клетке, вызванная сдавлением или воспалением нервов. Патологическое состояние может быть обусловлено рядом причин. Торакалгию вызывают как потенциально опасные для жизни состояния, например, приступ стенокардии, расслоение аорты или тромбоэмболия легочной артерии, так и травмы и другие проблемы в опорно-двигательном аппарате, например, межпозвоночные грыжи, воспалительные болезни позвоночника или остеохондроз.
Торакалгия — не самостоятельное заболевание или патология, это симптом другой болезни или травмы. Ее характер зависит от провоцирующего фактора. Боль в груди может быть тупой или острой, сопровождаться покалыванием, прострелами, усиливаться при наклонах туловища, поворотах в сторону. Если болезненные ощущения в области груди возникают периодически, важно обратиться к терапевту и пройти обследование. Если боль появилась после травмы, прогрессирует, сопровождается признаками сердечно-сосудистой или дыхательной недостаточности и нарушением подвижности туловища — следует посетить врача незамедлительно, а лучше вызвать скорую помощь.
Причины торакалгии
Потенциально опасные для жизни заболевания и состояния:
Другие заболевания сердца и внутренних органов:
Заболевания опорно-двигательного аппарата:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 26 Ноября 2021 года
Содержание статьи
Типы торакалгии
Основной критерий разделения торакалгии на виды — характер течения боли. Если болезненные ощущения сильные и возникают резко, диагностируют острую торакалгию. При незначительной, но продолжительной болезненности говорят о хронической форме. Также существуют другие критерии классификации:
По локализации боли
Врачи выделяют правостороннюю и левостороннюю боль в грудной клетке, болезненность шейном отделе — с распространением в надключичную или подключичную ямку, нижнюю челюсть, шею и руку. Часто боль охватывает верхний грудной отдел, лопаточно-реберную область, переднюю грудную стенку.
По происхождению
Болевые ощущения разделяют на костно-мышечные, связанные с заболеваниями и поражениями опорно-двигательного аппарата, психогенную, обусловленную психическими расстройствами, торакалгию у беременных на фоне изменений в строении тела. В отдельную большую группу входит вертеброгенная торакалгия, которая может быть компрессионного, воспалительного или травматического характера.
Проявления торакалгии
Для торакалгии характерны следующие признаки:
Следует незамедлительно вызвать скорую или самому ехать к врачу, если торакалгия сопровождается слабостью в руках, самопроизвольным мочеиспусканием или дефекацией.
Методы диагностики
Клиническая картина торакалгии неспецифична, болевые ощущения в грудном отделе позвоночника могут провоцировать десятки заболеваний и состояний. Поэтому для точной постановки диагноза важно провести комплексную всестороннюю диагностику. Врач проводит детальный опрос пациента, записывает жалобы, изучает историю болезни. После этого специалист рекомендует сдать общий и биохимический анализы крови, мочи, пройти компьютерную и магнитно-резонансную томографию, рентгенографию и другие аппаратные обследования.
В клинике ЦМРТ первичную диагностику проводит терапевт, который может привлечь кардиолога, невролога, ортопеда, онколога или других специалистов. Врачи рекомендуют пациенту пройти следующие обследования: