хориоамнионит в родах что это
Хориоамнионит
Как определить хориоамнионит
Причины хориоамнионита
В основе развития воспалительного процесса лежит ассоциация из нескольких видов бактерий, которые выступают в качестве патогенов или условных патогенов. Среди них наиболее часто выявляют стрептококков группы В, пептострептококков, стафилококков, кишечную палочку, трихомонад, гонококков, гарднерелл и вирусы простого герпеса. К предрасполагающим фактором, создающим почву для воспалительного процесса, относят:
Патогенез
При нормально протекающей беременности препятствуют проникновению инфекции естественные механизмы защиты плаценты. Под действием дезенфинов, ингибиторов протеиназ происходит лизис бактерий. Массивное попадание возбудителя приводит к срыву местного иммунитета, происходит разрыв коллагена в плодных оболочках и оказывается прямое повреждающее действие на плацентарную ткань. Также опосредованно выделяются цитотоксические цитокины, матриксные металлопротеазы и запускается апоптоз. Активный синтез простагландина может приводить к запуску преждевременной родовой деятельности. А в результате заглатывания инфицированной околоплодной жидкости происходит заражение плода. Повреждение фетопоацентарного комплекса проявляется отеком межворсинчатого пространства и образованием тромбов в сосудах децидуальной оболочки.
Симптомы хориоамнионита

Острое течение сопровождается болевым синдромом, который имеет различную интенсивность и локализуется в нижних отделах живота. Боль склонна к иррадиации в область паха и крестец, а ее усиление отмечается при нажатии на переднюю брюшную стенку. Температура тела достигает гектических цифр с ознобом и тахикардией. Общее ухудшение самочувствия проявляется слабостью и быстрой утомляемостью. Может увеличиваться объём выделений из влагалища, которые приобретают зелёный или жёлтый оттенок, в некоторых случаях возможно появление примеси крови.
Осложнения
К наиболее распространённому и опасному осложнению относят фетоплацентарную недостаточность.
Кроме того, женщины с хориоамнионитом склонны к развитию:
Со стороны детей отмечается:
Диагностика хориоамнионита

Методы лечения и профилактики
Пациенткам с хориоамнионитом показана экстренная госпитализация. В случае нарушений со стороны плода или нарушении кровотока в плаценте проводится родоразрешение.
Медикаментозное лечение может включать:
К мерам профилактики относят раннюю постановку на учёт, своевременное лечение генитальных и экстрагенитальных патологий.
Чем может быть опасна внутриутробная инфекция? Все про хориоамнионит при беременности и в родах
Название относится к «хориону» (самой внешней мембране вокруг плода) и «амниону» (самой внутренней мембране или наполненному жидкостью мешку).
Хориоамнионит может привести к преждевременным родам или серьезным инфекциям у матери и плода.
Инфекция осложняет 40-70% преждевременных и 1-13% доношенных родов.
Распознавание и обращение за лечением хориоамнионита может снизить риск осложнений и обеспечить хороший результат для матери и ребенка.
Признаки и симптомы хориоамнионита
Симптомы хориоамнионита изменчивы. Иногда беременные не проявляют признаков, особенно если у них развивается это состояние на ранних сроках беременности.
Симптомы могут включать:
Без лечения у женщины могут начаться преждевременные роды. В редких случаях серьезная инфекция может привести к гибели плода.
Симптомы могут не проявляться до тех пор, пока не начнутся роды. Большинство беременных с хориоамнионитом рожают или имеют разрыв мембран.
Причины хориоамнионита
Хориоамнионит вызван бактериальной инфекцией, которая обычно начинается в органах репродуктивной и мочевыделительной систем. В частности, инфекция может начаться во влагалище, анусе или прямой кишке и переместиться в матку, где развивается плод.
Матка, околоплодные воды и окружающая ребенка среда могут заразиться бактериями.
Распространенные типы бактерий, вызывающих хориоамнионит, включают следующие:
Инфекция вызывает воспаление мембран, что может спровоцировать преждевременные схватки. Это также может привести к преждевременному разрыву воды (также известному как преждевременный разрыв мембран или PPM).
Хориамионит встречается в 94% случаев преждевременных родов на сроке 21-24 недель беременности. в
Постановка диагноза
Хориоамнионит чаще всего диагностируется при физикальном осмотре и после обсуждения симптомов. Врач также может назначить анализы крови и мочи. Эти тесты проверяют наличие бактерий в организме беременной женщины. Полный анализ крови (CBC) проверяет количество лейкоцитов и другие маркеры.
Врач также может использовать ультразвук для проверки здоровья плода.
При подозрении на хориоамнионит до начала родов, врач может назначить амниоцентез и проверить амниотическую жидкость на наличие бактерий. У женщины может быть хориоамнионит, если в околоплодных водах низкая концентрация глюкозы (сахара) и высокая концентрация лейкоцитов и бактерий.
В то время как хориоамнионит можно диагностировать с помощью амниоцентеза и тестирования околоплодных вод, это обычно не делается. Несколько других состояний будут исключены до постановки диагноза хориоамнионита.
Инфекции, возникающие вне матки, могут вызывать лихорадку и боль в животе, как во время родов, так и в отсутствие родов, в том числе:
Если во время родов подозревается хориоамнионит, врач может поставить диагноз и выбрать лечение на основе клинических симптомов.
Лечение хориоамнионита
Поскольку хориоамнионит является серьезной инфекцией, он нуждается в немедленном лечении. Антибиотики являются наиболее распространенным методом. Их обычно вводят внутривенно (через капельницу).
Для снижения температуры тела применяют ацетаминофен.
Если ребенок подхватил инфекцию и состояние не является стабильным, врач может предложить вызвать роды. После появления на свет малыш также будет получить внутривенные антибиотики.
Внутриамниотическая (возникающая в амниотическом мешке) инфекция сама по себе редко, если вообще когда-либо, является показанием для кесарева сечения.
Факторы риска развития хориоамнионита
Возраст, физическое самочувствие, образ жизни или основные состояния здоровья могут увеличить риск развития хориоамнионита.
Другие распространенные факторы риска включают:
Один или несколько из этих факторов могут подвергнуть риску развития хориоамнионита.
Осложнения, вызванные хориоамнионитом
У беременных, у которых есть серьезный случай хориоамнионита или тот, который не лечится, могут развиться значительные осложнения, в том числе:
У ребенка могут развиться следующие краткосрочные или долгосрочные осложнения:
Если инфекция распространилась задолго до того, как был поставлен диагноз, беременность может привести к мертворождению или смерти после родов.
Профилактика хориоамнионита
Иногда можно предотвратить хориоамнионит, но часто это состояние будет развиваться независимо от профилактических мер.
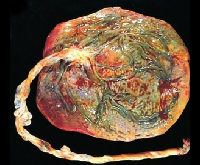
Хориоамнионит — это инфекционное воспаление плодных оболочек и амниотической жидкости, вызванное полимикробными ассоциациями. Проявляется гипертермией, болью в области матки, гнойными или сукровичными выделениями из влагалища. Возможно субклиническое течение заболевания с минимальной симптоматикой. Диагностируется с помощью гинекологического осмотра, КТГ плода, лабораторных исследований, УЗИ малого таза. Тактика ведения беременной предполагает срочное родоразрешение через естественные родовые пути или путем кесарева сечения с одновременным назначением интенсивной антибактериальной, противовоспалительной, инфузионной терапии.
МКБ-10
Общие сведения
Хориоамнионит (интраамниотическая инфекция, амниотический инфекционный синдром) чаще возникает во II триместре и, по данным разных авторов, выявляется у 0,9-10,5% беременных. Развитие заболевания в III триместре обычно связано с длительным безводным периодом после преждевременного излития вод. Патологию чаще обнаруживают у женщин, страдающих хроническими генитальными и экстрагенитальными инфекциями. Актуальность своевременной диагностики и лечения антенатального инфицирования обусловлена тем, что хориоамнионит является одной из наиболее распространенных причин преждевременного прерывания беременности, повышает вероятность возникновения угрожающих жизни осложнений для плода и женщины.
Причины хориоамнионита
Воспаление окружающих плод оболочек — полимикробное инфекционное заболевание, вызванное ассоциацией из двух и более патогенных или условно-патогенных микроорганизмов. Непосредственными возбудителями хориоамнионита могут стать стрептококки группы В, пептострептококки, стафилококки, кишечные палочки, микоплазмы, уреаплазмы, энтерококки, хламидии, трихомонады, гонококки, гарднереллы, кандиды, бактероиды, вирус простого герпеса, цитомегаловирус и др. Для начала воспалительного процесса, как правило, требуется сочетание нескольких предрасполагающих условий, основными из которых являются:
Риск возникновения хориоамнионита также возрастает с началом естественных родов, особенно если в их ходе многократно проводятся пальцевые влагалищные исследования после вскрытия плодных оболочек или выполняется внутренняя кардиотокография плода для получения объективных данных о его состоянии и характеристиках сократительной активности матки.
Патогенез
При нормальном течении беременности развитию воспалительных изменений в хорионе и других плодных оболочках препятствуют естественные плацентарные механизмы защиты, представленные несколькими видами Toll-подобных рецепторов, которые определяют присутствие лигандов микроорганизма и инициируют протективную реакцию в ответ на повреждение эпителия. Выделение дефензинов, секреторных лейкоцитарных ингибиторов протеиназ, элафинов способствует лизису бактерий и инактивации их повреждающих факторов. Массивное восходящее, нисходящее или гематогенное поступление инфекционных агентов провоцирует срыв местного иммунитета, а вырабатываемые ими протеазы разрушают волокна коллагена, входящего в состав плодных оболочек, оказывают прямое повреждающее действие на плаценту.
Опосредованные эффекты, способствующие развитию воспалительного процесса при хориоамнионите, связаны с выделением цитотоксичных цитокинов и матриксных металлопротеаз, апоптозом. Повышенная концентрация микробных фосфолипаз в околоплодной жидкости способствует усиленному синтезу простагландинов из тканевых фосфолипидов, что сопровождается преждевременным началом родовой деятельности. Заглатывая инфицированную амниотическую жидкость, плод внутриутробно заражается. Более чем в 80% случаев заболевания страдает фетоплацентарный комплекс – воспаление распространяется на межворсинчатое пространство, тромбируются сосуды базальной децидуальной оболочки.
Классификация
При систематизации клинических форм хориоамнионита учитывают течение патологического процесса — скорость его развития и выраженность клинических проявлений. С остротой воспаления напрямую связаны морфологические изменения, происходящие в тканях околоплодных оболочек, и вероятность возникновения осложнений. Специалисты в сфере акушерства и гинекологии, различают два вида хориоамнионита:
Симптомы хориоамнионита
При остром течении заболевания у беременной появляются боли различной интенсивности в нижней части живота. Она могут иррадиировать в паховую область, крестец, усиливаться при прощупывании матки через переднюю брюшную стенку. Температура тела зачастую повышена до 38° С и выше, у пациентки возникает выраженный озноб, пульс учащается до 100 сокращений в минуту и выше. Общее самочувствие женщины ухудшается, она испытывает слабость, быструю утомляемость. Могут наблюдаться патологические влагалищные выделения с неприятным запахом — серо-зеленые (гнойные) или с примесью крови. В ряде случаев хориоамнионит протекает бессимптомно и диагностируется после внезапно прервавшейся беременности или по наличию характерных осложнений послеродового периода.
Осложнения
Наиболее серьезными осложнениями хориоамнионита являются фетоплацентарная недостаточность, преждевременный разрыв плодных оболочек, отслоение нормально расположенной плаценты, досрочные роды во 2-3 триместрах. У таких беременных чаще возникают бактериемия, слабость родовой деятельности, атонические послеродовые кровотечения, тромбоэмболии, послеродовые эндометриты, акушерские перитониты, тазовые абсцессы, инфекционные осложнения травматических ран, полученных в родах. Возможны коагулопатии, септический шок, респираторный дистресс-синдром.
Нарушение нормального функционирования фетоплацентарного комплекса при хориоамнионите может спровоцировать задержку развития плода. У новорожденных повышен риск получения травм в родах, развития врожденных неонатальных инфекций (пневмонии, сепсиса, менингита), церебрального паралича и смерти.
Диагностика
Поскольку хориоамнионит представляет серьезную угрозу дальнейшему течению беременности, при подозрении на развитие заболевания все обследования выполняются в экстренном порядке. Диагностический поиск направлен на выявление признаков локального воспаления околоплодных оболочек, оценку состояния плода и определение возможных возбудителей. Наиболее информативны для постановки диагноза:
Дополнительными признаками воспалительного поражения плодных оболочек служат падение уровня эстриола, увеличение содержания хорионического гонадотропина, усиление тромбоагрегации в сочетании с нарушениями плазменного звена гемостаза. После родов наличие воспаления обнаруживается при гистологическом исследовании плодных оболочек. Дифференциальная диагностика проводится с эндометритом, другими воспалительными заболеваниями репродуктивных органов, острой хирургической патологией брюшной полости. При необходимости назначают консультации хирурга, инфекциониста, уролога, неонатолога.
Лечение хориоамнионита
Воспаление оболочек плода является показанием для экстренной госпитализации беременной и ее перевода на постельный режим. Тактика ведения пациентки предполагает как можно более быстрое родоразрешение (стимулированные роды или кесарево сечение) с назначением массивной антибактериальной и симптоматической терапии, которые продолжаются в послеродовом периоде. Выбор метода родоразрешения зависит от выраженности воспалительных изменений, срока безводного периода (при преждевременном излитии околоплодных вод), состояния женщины и плода. Схема медикаментозного лечения направлена на решение таких терапевтических задач, как:
Назначение пациенткам с хориоамнионитом витаминно-минеральных комплексов, иммуностимулирующих средств ускоряет процесс выздоровления и снижает вероятность осложнений. Во время восстановительного периода показано физиотерапевтическое лечение с использованием УВЧ-терапии, инфракрасной лазеротерапии, электроимпульсной терапии.
Прогноз и профилактика
При своевременной постановке диагноза прогноз хориоамнионита для беременной благоприятный. Вероятность положительного исхода для плода повышается по мере увеличения гестационного срока, на котором возникло заболевание. Профилактические мероприятия предполагают раннюю постановку на учет в женской консультации для выявления и лечения генитальных инфекций, экстрагенитальной патологии. Рекомендованы обоснованный подход к назначению инвазивной пренатальной диагностики, экстренная госпитализация и выбор оптимальной тактики ведения беременности и родов при преждевременном отхождении околоплодных вод.
Хориоамнионит в родах что это
Научно-практический рецензируемый ежемеcячный журнал. Орган Министерства здравоохранения Республики Беларусь Журнал издается с 1924 года.
Адрес редакции: 220007 Минск, ул. Фабрициуса, 28-402.
Тел.: 368-21-66 (-67,-48), 368-86-82 Тел./факс: 368-21-66, 368-86-82 E-mail: zdrav@tut.by
Хориоамнионит
Цель настоящего научного обзора — показать современные научные представления об этиологии и патогенезе хорио¬амнионита, возможностях его диагностики и лечения. Проведен анализ русско- и англоязычных научных литературных источников за последние годы. Установлено возрастающее значение микроорганизмов, передаваемых половым путем, в развитии хориоамнионита. Выявлены иммунные факторы синцитиотрофобласта и амниона, влияющие на антиинфекционную защиту плодного яйца. Наряду с клинически выраженными формами имеется гистологический хориоамнионит, который оказывает влияние на состояние плода и новорожденного. Показаны возможности диагностики хориоамнионита путем выявления биологически активных специфических маркеров воспаления. Хориоамнионит — показание для окончания беременности, роды предпочтительно вести естественным путем на фоне антибактериальной терапии.
Хориоамнионит — воспаление хориона и амниона с инфицированием околоплодной жидкости. Применяют термины «амниотический инфекционный синдром», «синдром инфекции околоплодных вод», объединяющие амнионит, хориоамнионит, виллит, плацентит, фуникулит и фетальную инфекцию.
Этиология. При физиологической беременности у 98% женщин амниотическая жидкость стерильна, антимикробную активность она утрачивает при амниотическом инфекционном синдроме [1]. От матери к плоду в течение всего периода внутриутробного развития и/или в родах способны передаваться возбудители инфекционных болезней с преимущественно аэрозольным механизмом передачи (вирусы), контактным (бактерии, кандиды), парентеральным (вирусы гепатита В, С, ВИЧ) [2, 3].
С внутриматочной инфекцией связывают невынашивание беременности. В современных исследованиях установлен спектр наиболее значимых микроорганизмов в этиологии воспаления при невынашивании и возможные механизмы их повреждающего действия. Из образцов амниотической жидкости, амниотической оболочки, плацентарной ткани у 87 из 132 (65,9%) пациенток, родивших ребенка естественным путем или посредством операции кесарева сечения при сроках 23—34 нед, когда терапия для пролонгирования беременности была безуспешной, культуральным методом выделены Ureaplasma urealyticum и облигатно патогенные микроорганизмы, в том числе стрептококки группы В, Escherichia coli, Enterococcus faecalis, Pseudomonas aeruginosa, Acinetobacter spp, Enterobacter spp, Prevotella spp, Bacteroides spp, Gardnerella vaginalis, Candida spp. При этом Ureaplasma urealyticum была выделена у 58 (43,9%) женщин. В группе сравнения у лиц, родоразрешенных досрочно по медицинским показаниям (гестоз, синдром задержки роста плода, патологические показатели кардиотокографии или допплерометрии), частота выделения указанных микроорганизмов была статистически значимо меньше — 12,0% (9 из 75) и 2,7% (2 из 75) соответственно [4]. В плацентах женщин, родивших при сроке 23—27 нед, ПЦР и культуральным методами выявлены микроорганизмы в 68% образцов (333 из 489) при естественных родах и в 41% (363 из 876) при кесаревом сечении. Из инфицированных плацент 30% содержали только аэробные бактерии, 9% — только Ureaplasma/Mycoplasma, при этом содержание последних (4,0±1,11 log10 КОЕ/г) было статистически значимо выше (Р беременность, врожденная инфекция, новорожденный, плацента, плод, преждевременные роды, хориоамнионит
Автор(ы): Барановская Е. И., Воронецкий А. Н., Жаворонок С. В.
Медучреждение: Гомельский государственный медицинский университет, Белорусская медицинская академия последипломного образования
Хориоамнионит в родах что это
Хориамнионит, обозначаемый также как синдром инфекции амниотической жидкости или инфекция во время родов, отражает воспаление плодных оболочек (амниона и хориона) во время беременности и родов. Наличие хориоамнионита способствует развитию не только внутриматочного воспаления, но и преждевременных родов [1, 11], приводя тем самым к тяжелым осложнениям, как матери, так и плода [4, 13]. Хориамнионит, а также вызываемый им синдром воспалительного ответа плода расценивается в качестве одной из основных причин заболеваемости новорожденных [12, 15]. Более того, хориамнионит может быть и причиной гибели плода [16].
Целью работы явилось изучение частоты выявления и роли хориамнионита при мертворождении в Российской Федерации в 2015 году.
Материалы и методы исследования
В основу работы положен анализ статистических форм А-05 Росстата за 2015 год, относящихся к мертворождению. Данные формы А-05 Росстата представляют собой перекрестные таблицы, в которых по горизонтали представлена патология плода или новорожденного (первоначальная причина смерти), а по вертикали – заболевания или состояния матери, осложнения со стороны плаценты, пуповины и оболочек, патология беременности и родов, обусловившие (способствовавшие) гибели. В группу осложнений со стороны последа отдельной строкой входит хориамнионит (Р02.7 МКБ-10), что и явилось предметом настоящего исследования. Значимость различий оценивали при помощи критерия Хи-квадрат Пирсона, в том числе с поправкой Йейтса, и точного критерия Фишера в зависимости от количественных характеристик.
Частота хориоамнионита (абсолютные значения и процент от общего количества в данной группе) при мертворождении мальчиков и девочек в городской и сельской местности Росийской Федерации в 2015 году
Первоначальная причина смерти
Примечания. I – все умершие новорожденные, II – мертвожденные мужского пола, III – мертворожденные женского пола, IV – новорожденные городской местности, V – новорожденные сельской местности, РТ – родовая травма, РН – респираторные нарушения, И – инфекции, ГГН – геморрагические и гематологические нарушения, ЭМН – эндокринные и метаболические нарушения, ВА – врожденные аномалии, ТО – травмы и отравления, НУ – причина гибели не установлена.
Результаты исследования и их обсуждение
Согласно данным статистических форм А-05 Росстата за 2015 год, в целом по Российской Федерации родилось 1940579 живых новорожденных, перинатальные потери составили 16173, включая 11453 мертворожденных и 4720 умерших в первые 168 часов жизни. Соответственно этому значения показателя перинатальной смертности в Российской Федерации в 2015 году составили 8,29 ‰, показателя мертворождаемости – 5,87 ‰ и показателя ранней неонатальной смертности – 2,43 ‰.
Среди всех случаев перинатальной смерти осложнения со стороны плаценты, пуповины и плодных оболочек (Р02 МКБ-10) фигурировали в 5576 (48,7 %) свидетельствах о перинатальной смерти при мертворождении и в 1070 (22,7 %) – при ранней неонатальной смерти. Записи о хориамнионите отмечались в 485 свидетельствах, в том числе 307 (2,7 %) при мертворождении (табл. 1) и 178 (3,8 %) при ранней неонатальной смерти.
Для сравнения в 2010 году, когда статистическому учету подлежали новорожденные на сроке беременности 28 недель и более, родилось живыми 1788948 детей. При этом в перинатальном периоде погибло 13248, включая 8300 мертворожденных и 4948 умерших в первые 168 часов жзни. В результате показатели перинатальной смертности, мертворождаемости и ранней неонатальной смертности составляли 7,37 ‰, 4,62 ‰ и 2,75 ‰ соответственно [7]. Более высокие значения показателей в 2015 году связаны в основном с внедрением новых критериев рождения, расширяющих границы для новорожденных с 22 недель гестации.
В 2010 году записи об осложнениях со стороны плаценты отмечались в 3336 (40,2 %) свидетельствах о перинатальной смерти. При этом указания на хориоамнионит имелись лишь в 113 случаях мертворождения, что составило 1,4 % от общего количества мертворожденных.
То есть изменение критериев живорождения и мертворождения в виде снижения нижней границы времени регистрации с 28 недель до 22 недель гестации сопровождалось увеличением количества мертворожденных (на 38,0 % в 2015 году по сравнению с 2010 годом), а также числа осложнений со стороны последа (на 66,7 %) и частоты хориамнионита (на 54,6 %) в свидетельствах о перинатальной смерти. При этом относительная доля всех осложнений со стороны плаценты повысилась на 21,4 %, а доля хориамнионита – на 92,9 %.
При анализе первоначальных причин смерти среди мертворожденных и их взаимосвязей с патологией последа, в том числе с хориоамнионитом, обращают на себя внимание выраженные межгрупповые различия. В целом по Российской Федерации в 2015 году осложнения со стороны последа в 93,4 % наблюдений фигурировали в случаях гибели от респираторных нарушений. Всего лишь в 3,0 % они регистрировались в группе эндокринных, метаболических и других нарушений, специфичных для перинатального периода, и в 1,8 % – при врожденных аномалиях развития.
Наибольшее количество записей о хориоамнионите как состоянии, способствовавшем гибели плода, в свидетельствах о перинатальной смерти, отмечалось в группе респираторных нарушений, составившее 88,6 % от всех упоминаний о хориамнионите. Основную долю мертворождений в группе респираторных нарушений составляли наблюдения внутриутробной гибели (9244) и смерти во время родов (856), составившие 80,7 % и 7,5 % соответственно от всех случаев мертворождения, что согласуется с данными Росстата за предыдущие годы [8, 9]. В то же время записи о хориамнионите имелись лишь в 2,2 % свидетельств о перинатальной смерти при антенатальной гибели и в 5,6 % – при интранатальной.
Необходимо отметить, что в статистических формах А-05 Росстата врожденная пневмония инфекционного генеза (Р23 МКБ10) также входит в группу респираторных нарушений. В 2015 году в целом по России было зарегистрировано 43 случая мертворождения в результате врожденной пневмонии, в 17 (39,5 %) из которых диагностирован хориамнионит. Для сравнения, в случаях ранней неонатальной смерти воспалительные изменения плаценты фигурировали в 7,6 % наблюдений гибели детей от врожденной пневмонии [10].
Примечательно, что по данным Росстата в 2015 году инфекционные заболевания явились причиной мертворождения только в 6 случаях, при этом в 4 (66,7 %) из них отмечался хориамнионит (табл. 1). В то же время при анализе ранней неонатальной смерти нами было показано, что хориамнионит присутствовал в 16,4 % наблюдений гибели новорожденных от врожденного сепсиса в то время, как среди всех умерших новорожденных он фигурировал в 3,4 % (р 0,05). Наиболее выраженные отличия наблюдались в случаях гибели от врожденных инфекций: все мертворожденные данной группы были мужского пола (табл. 1).
В результате сравнительного анализа показателей мертворождаемости в зависимости от места проживания установлены более высокие их значения у родильниц, проживающих в городской местности, по сравнению с женщинами сельской местности (71,0 % и 29,0 % соответственно от всех мертворожденных, p 0,05). При этом он также преобладал в случаях гибели от геморрагических и гематологических нарушений (табл. 1).
Частота выявления хориамнионита при мертворождении отличалась и в федеральных округах (табл. 2). Чаще всего (в 6,5 % наблюдений) хориамнионит фигурировал в Северо-Западном федеральном округе. Реже всего (в 0,5 %) он упоминался в Северо-Кавказском федеральном округе.
Частота хориоамнионита (абсолютные значения и процент от общего количества в данной группе) при мертворождении в федеральных округах Росийской Федерации в 2015 году