хондроз спины чем лечится
Лечение грудного остеохондроза
Остеохондроз, как самое распространенное заболевание позвоночника, сегодня встречается у людей абсолютно разного возраста, хотя еще не так давно он считался исключительно возрастной болезнью. Для него характерно возникновение в межпозвоночных дисках дегенеративно-дистрофических изменений, что приводит к появлению болей и создает предпосылки для формирования протрузий и межпозвоночных грыж. Заболевание может поражать любой отдел позвоночника, хотя остеохондроз грудного отдела встречается крайне редко. Это и вызывает существенные сложности с его диагностикой, ведь симптомы заболевания имитируют патологии сердечно-сосудистой системы. Тем не менее если диагноз поставлен, важно сразу же приступать к лечению грудного остеохондроза. В противном случае он может стать причиной развития крайне серьезных осложнений и потери работоспособности.
Что такое грудной остеохондроз и особенности его лечения
Остеохондроз грудного отдела позвоночника встречается менее чем в 10% от общего количества случаев диагностирования этого заболевания. Это обусловлено низкой подвижностью грудного отдела позвоночника. Но в этом заключается и основное коварство грудного остеохондроза, поскольку его симптомы во многом напоминают признаки заболеваний сердечно-сосудистой системы. Поэтому нередко больные изначально обращаются к кардиологу или другому специалисту и проходят курсы лечения, которые не приносят результатов, а попадают к неврологу, когда заболевание уже становится запущенным.
В грудном отделе позвоночника насчитывается 12 позвонков. Между ними всеми есть межпозвоночные диски, но чаще остеохондрозом поражаются первые и последние позвоночно-двигательные сегменты этого отдела.
В дальнейшем ситуация может осложняться компрессией спинномозговых корешков, которые попарно выходят на уровне каждого позвонка от спинного мозга и отвечают за регуляцию работы легких, внутренних органов брюшной полости, а также малого таза. В результате будут присоединяться и признаки нарушений их функционирования, а также отдающие под ребра боли, что называют корешковым синдромом.
В целом грудной остеохондроз может проявляться:
При этом сильные боли провоцируют рефлекторное напряжение мышц спины, что вызывает появление неприятных ощущений уже в них самих и повышает риск ущемления нервных структур.
Риск возникновения изменений в работе внутренних органов резко возрастает на поздних стадиях развития грудного остеохондроза, когда уже наблюдается выпячивание межпозвоночных дисков, т. е. формирование протрузий и межпозвонковых грыж. В таких ситуациях патологическое выпячивание будет сдавливать нервные корешки, что и спровоцирует нарушения иннервации соответствующих внутренних органов и развитие их болезней.
Таким образом, грудной остеохондроз хотя и является достаточно редким заболеванием, но может сказаться на работе всего организма. Поэтому он требует немедленного начала комплексного лечения. Для этого необходимо обратиться к неврологу, который оценит состояние пациента, изучит имеющиеся результаты обследований и разработает индивидуальную программу лечения. Она будет во многом зависеть не только от степени грудного остеохондроза (различают 4 стадии, из которых самая легкая 1-я), но и характера проявлений заболеваний, вида имеющихся сопутствующих заболеваний, возраста и ряда других факторов. Именно поэтому при правильном подходе лечение пациентов с примерно одинаковыми дегенеративно-дистрофическими изменениями в дисках может иметь существенные различия.
Лечение грудного остеохондроза всегда комплексное. Оно направлено на решение следующих задач:
Для этого больным могут назначаться:
Какие конкретно методы будут рекомендованы пациенту, определяется лечащим врачом в зависимости от выраженности дегенеративно-дистрофических изменений в позвоночнике. Так, если грудной остеохондроз диагностирован на 1-й стадии развития, что, к сожалению, встречается довольно редко, обычно достаточно ограничиться внесением определенных корректив в образ жизни, ЛФК и мануальной терапией.
Но если заболевание уже перешло на 2-ю и тем более 3-ю стадию обязательно дополнительно будет рекомендована медикаментозная терапия, тракционная терапия и пр. При этом, если остеохондроз уже спровоцировал образование межпозвоночных грыж, особенно крупных размеров, и сопровождается тяжелым корешковым синдромом, который не удается устранить консервативными методами, добиться улучшения состояния больного можно только с помощью операции.
Таким образом, при грудном остеохондрозе, как и аналогичных поражениях других отделов позвоночника, лечение направлено на остановку дальнейшего прогрессирования дегенеративно-дистрофических изменений в межпозвоночных дисках и улучшение самочувствия больного. При уже существующих, тем более крупных поражениях, добиться полного восстановления хрящевой ткани, не только межпозвоночных дисков, но и любых других суставов, пока еще не представляется возможным. Итак, рассмотрим основные методы лечения грудного остеохондроза и их особенности.
Коррекция образа жизни
После диагностирования грудного остеохондроза врач обязательно рекомендует внести определенные изменения в привычный образ жизни. Если у пациента наблюдаются признаки лишнего веса, ему рекомендовано принять меры для его снижения. Но любые диеты для похудения, особенно монокомпонентные, при этом противопоказаны. Питание должно быть полноценным и разнообразным, чтобы организм получал все необходимые для правильного функционирования вещества, а обменные процессы в межпозвоночных дисках протекали должным образом. Поэтому оно должно максимально полно соответствовать принципам рационального питания.
Также всем пациентам рекомендовано увеличить уровень физической активности, особенно тем, кто ведет малоподвижный образ жизни. Это могут быть ежедневные пешие прогулки, занятия плаванием, йогой, пилатесом. Но серьезные физические нагрузки, в частности интенсивные тренировки на тренажерах, прыжковые виды спорта, тяжелая атлетика противопоказаны.
Если профессия больного сопряжена с тяжелым физическим трудом, например переносом тяжести, рекомендуется постараться сменить ее. Это обусловлено тем, что повышенные нагрузки на спину при наличии остеохондроза способны сыграть роль пускового механизма для быстрого прогрессирования дегенеративно-дистрофических изменений в дисках.
Абсолютно всем пациентам с грудным остеохондрозом рекомендовано сменить матрас на ортопедический со средней жесткостью, а также приобрести ортопедическую подушку. Это обеспечит поддержание физиологических изгибов позвоночника и воспрепятствует дальнейшей дегенерации дисков.
Медикаментозное лечение грудного остеохондроза
При лечении остеохондроза больным, как правило, назначается комплекс лекарственных средств. Некоторые из них рекомендуется принимать только эпизодически, в частности при обострении заболевания, другие же стоит использовать курсами, длительность которого подбирает врач.
При назначении конкретных препаратов невролог обязательно выясняет, есть ли у больного сопутствующие заболевания и их характер. Это необходимо для исключения противопоказаний к приему определенных лекарственных средств.
В целом при грудном остеохондрозе могут назначаться препараты следующих групп:
Нестероидные противовоспалительные средства являются одной из наиболее обширных групп препаратов, поскольку они имеют огромный перечень показаний к применению, в число которых входит и грудной остеохондроз. Они обладают противовоспалительными и обезболивающими свойствами, поэтому показаны при обострениях заболевания и возникновении болевого синдрома.
Сегодня различают НПВС 4-х поколений, среди которых наиболее безопасными и эффективными признаны препараты последнего, 4-го поколения. Они отличаются избирательным действием и практически не оказывают негативного влияния на слизистые оболочки желудка и двенадцатиперстной кишки. В то же время более ранние средства этой группы не стоит использовать, особенно в течение длительного времени при наличии гастрита и язвенной болезни желудка и 12-перстной кишки, так как они способны вызвать их обострение.
НПВС выпускаются практически во всех из возможных лекарственных форм, что позволяет подобрать препарат также и по способу использования. Поэтому на ранних стадиях грудного остеохондроза показано использование мазей, гелей или кремов. При более сильных болях предпочтение отдают капсулам или таблеткам, а при отсутствии эффекта допускаются внутримышечные инъекции препаратов.
Кортикостероиды
Препараты этой группы принадлежат к числу гормональных средств и содержат синтетические аналоги гормонов надпочечников. Поэтому они отличаются мощным противовоспалительным действием и показаны при выраженных воспалительных процессах. Но в связи с возможностью вызывать ряд отрицательных побочных эффектов их обычно назначают в форме растворов для инъекций и только короткими курсами.
Кроме того, кортикостероиды в сочетании с местными анестетиками используются для осуществления паравертебральных блокад. Они показаны при очень сильных, лишающих человека работоспособности болях, но могут выполняться только в условиях лечебного учреждения. Блокады помогают быстро купировать даже очень сильный болевой синдром и заключаются во введение подготовленного раствора в точки в непосредственной близости от позвоночника, в области прохождения спинномозговых корешков.
Подобные процедуры рекомендуется проводить не чаще 4 раз в год.
Миорелаксанты
Миорелаксанты представляют собой группу препаратов, предназначенных для устранения спазмов мышц. Они, напомним, нередко выступают в качестве рефлекторной реакции организм на боль. Поэтому использование миорелаксантов будет способствовать уменьшению выраженности болевых ощущений при грудном остеохондрозе.
Витамины
При лечении грудного остеохондроза дополнительно могут назначаться витаминные комплексы, содержащие в повышенных количествах витамины группы В. Это необходимо для повышения качества прохождения биоэлектрических импульсов по нервам, что особенно важно при корешковом синдроме. Таким образом осуществляется профилактика развития нарушений в функционировании иннервируемых расположенных на уровне поражения межпозвоночных дисков спинномозговыми корешками органов.
Хондропротекторы
Хондропротекторы представляют собой относительно новую группу лекарственных средств, активно назначаемых при грудном остеохондрозе. В качестве действующих веществ в их состав включены преимущественно глюкозамина и хондроитина сульфат. Эти соединения являются абсолютно природными для человеческого организма и используются им для регенерации межпозвоночных дисков и других хрящей.
Но в то же время еще нет убедительных подтверждений эффективности препаратов данной группы при запущенных формах остеохондроза, хотя при начальных стадиях они работают довольно неплохо. При этом природное происхождение хондропротекторов обеспечивает высокий уровень их безопасности.
Данные лекарственные средства выпускаются в разных формах, в том числе в виде капсул, средств для местного применения, порошков, растворов для инъекций. Наилучший результат отмечается при введении инъекционных хондропротекторов. Но при всех положительных сторонах препаратов этой группы, для них характерна высокая стоимость, что в сочетании с необходимостью использовать их курсами по 30 и более дней, делает их применение доступным не для всех.
Средства для местного применения
Кроме рассмотренных выше мазей, кремов и гелей, содержащих НПВС и хондропротекторы, лечение грудного остеохондроза может включать использование согревающих и местнораздражающих средства. В основе их принципа действия лежит раздражение рецепторов кожи в месте нанесения. Это приводит к активному притоку крови к области нанесения, а значит и притоку питательных веществ. В результате улучшается качество питания межпозвоночных дисков, а также уменьшаются боли.
Средства для улучшения микроциркуляции
Препараты этой группы также применяются для повышения качества кровообращения и активизации протекания метаболических процессов.
Лечебной физкультуре отводится одна из главенствующих ролей в лечении грудного остеохондроза, поскольку она позволяет:
Но пациенты должны понимать, что использовать общие комплексы упражнений может отрицательно сказаться на течении заболевания и самочувствии, поскольку они не учитывают индивидуальных особенностей, степени остеохондроза и имеющихся сопутствующих заболеваний. Поэтому для эффективного лечения грудного остеохондроза необходимо разрабатывать программу ЛФК в индивидуальном порядке.
Изначально, чтобы пациент смог освоить правильную методику упражнений, рекомендуется заниматься под контролем инструктора по ЛФК. Он сможет правильно рассчитать нагрузку в соответствии с уровнем физического развития человека и скорректировать его движения, чтобы выполняемые упражнения приносили максимальную пользу. Постепенно программа будет усложняться, и после ее полного освоения больной может заниматься в домашних условиях. Но, чтобы занятия дали хороший результат, их следует проводить ежедневно.
При выполнении всех упражнений лечебной гимнастики важно избегать резких движений.
Мануальная терапия при грудном остеохондрозе в Москве
Одним из наиболее эффективных способов лечения грудного остеохондроза является мануальная терапия, так как она позволяет не только хорошо проработать мышцы, но и подразумевает воздействие на позвоночник. Этим она и отличается от лечебного массажа, который также весьма полезен при остеохондрозе, но не способен оказать тот же эффект, что и мануальная терапия, так как не задействует позвоночник.
Но чтобы мануальная терапия принесла только пользу, нужно внимательно относиться к выбору специалиста для ее проведения, ведь воздействие на позвоночник должно проводиться с ювелирной точностью. В противном случае существует высокий риск возникновения осложнений.
Сеансы мануальной терапии начинаются с поглаживания и расслабления мышц. Врач хорошо прорабатывает каждый участок спины, добиваясь устранения спазмов и подготовки мягких тканей к более активному воздействию. После этого он приступает к применению приемов мобилизации и манипуляции, который иногда могут сопровождаться незначительным дискомфортом и хрустом.
Особенного внимания заслуживает методика мануальной терапии Гриценко А. Г., по которой можно пройти лечение грудного остеохондроза в Москве в клинике «Институт восстановления человека». Она отличается использованием особых приемов, зарекомендовавших себя в течение 20 лет в качестве одних из самых высокоэффективных. Они позволяют не только оказать благотворное влияние на пораженные межпозвоночные диски, но и улучшить качество функционирования всех внутренних органов, ведь они, как уже упоминалось выше, имеют тесную взаимосвязь с позвоночником.
В целом благодаря проведению курсу сеансов мануальной терапии обеспечивается:
При этом улучшение самочувствия наблюдается уже после первого сеанса. В дальнейшем пациенты отмечают прогрессивное уменьшение болей и улучшение общего состояния, повышение работоспособности и настроения.
Физиотерапия
Физиотерапевтические методы широко применяются для лечения грудного остеохондроза после завершения острой стадии воспалительного процесса. Они позволяют еще более уменьшить выраженность дискомфорта в спине, а также оказывают ряд других положительных воздействий на организм.
Чаще всего при грудном остеохондрозе назначаются:
Как правило, физиотерапевтические процедуры назначаются курсами по 10—15 сеансов. Но каждая из них имеет свои противопоказания, которые необходимо учитывать при выборе конкретного вида воздействия.
Тракционная терапия
Тракционная терапия позволяет добиться увеличения расстояния между позвонками грудного отдела позвоночника, в результате чего снизится давление на пораженные остеохондрозом межпозвоночные диски. Это позволит остановить прогрессирование заболевания и создать оптимальные условия для восстановления хрящевой ткани. Тракционная терапия или вытяжение позвоночника проводится на специальном столе под контролем медицинских работников.
Таким образом, хотя грудной остеохондроз не является распространенным заболеванием, он способен существенно снизить качество жизни человека и привести к развитию ряда патологий внутренних органов. При этом сложность его диагностики работает против пациента, поскольку без должного лечения дегенеративно-дистрофические изменения в межпозвоночных дисках продолжают усугубляться. В результате нередко в таких ситуациях наблюдается развитие осложнений, в том числе образование протрузий и межпозвоночных грыж. Поэтому важно не игнорировать изменения в самочувствии и сразу же обращаться к врачу, а при диагностировании грудного остеохондроза строго соблюдать полученные от него рекомендации.
Что такое остеохондроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беркут О. А., невролога со стажем в 13 лет.
Определение болезни. Причины заболевания
От редакции: «остеохондроз позвоночника» — устаревший диагноз, который используют только в России и странах СНГ. Термин применяется специалистами, когда причины боли в спине и ограничения подвижности точно не ясны. Для постановки верного диагноза в этом случае нужна дополнительная диагностика, но она не проводится: пациенту назначают обезболивающие, ЛФК, а также процедуры и препараты с недоказанной эффективностью. В международной классификации болезней (МКБ-10) диагнозом «остеохондроз» обозначают следующие конкретные патологии: наследственные заболевания Шейермана-Мау (искривление позвоночника) и Кальве (омертвение одного из позвонков) у подростков и их последствия у взрослых, болезни Легга-Кальве-Пертеса (некроз головки бедра), Келера (заболевание костей стопы) и Фрейберга (поражение кости плюсны). Для обозначения синдромов, связанных с болью в спине, существует также диагноз «дорсопатия».
Остеохондроз позвоночника — дегенеративные изменения, затрагивающие межпозвонковые диски, суставы, связки и другие ткани, образующие позвоночно-двигательный сегмент (ПДС). При этом заболевании первично поражаются межпозвоночные диски и вторично — другие отделы позвоночника и опорно-двигательного аппарата. Принято считать, что наибольшая распространенность этого заболевания встречается у относительно молодых людей и людей среднего возраста, имея тенденцию к уменьшению в пожилом и старческом возрасте.
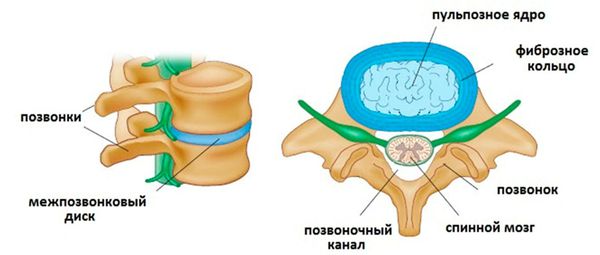
В состав позвоночно-двигательного сегмента входят два рядом расположенные позвонка, верхне- и нижнележащий. Между ними расположен межпозвоночный диск, суставы и суставные остистые отростки. Соседние позвонки между суставными отростками образуют суставные соединения (дугоотросчатые, или фасеточные суставы). Остистые и поперечные отростки близлежащих позвонков скрепляются связками. Эта конструкция вместе с дисками обеспечивает позвоночнику подвижность и стабильность.
Как устроен межпозвонковый диск:
Не во всех этих структурах присутствует большое количество нервных окончаний и болевых рецепторов. Например, в передней продольной связке болевых рецепторов практически нет, и при возникновении межпозвоночной грыжи, обращенной кпереди, пациент практически не ощутит беспокойства. То же самое можно наблюдать с межпозвоночным диском: его внешние части достаточно богато иннервированы, а в центральной части нервных окончаний нет. [1]
Причины развития остеохондроза
Причины возникновения остеохондроза позвоночника до сих пор не определены. Однако тот факт, что он часто встречается у определенных профессиональных категорий взрослых людей, наводит на мысль, что ведущей причиной появления данного заболевания является малоподвижный образ жизни. В результате дефицита мышечных нагрузок, уменьшения физических мышечных усилий и замены их статическими в частях тела, которые от природы должны быть подвижными (шея, поясница) происходит ослабление рессорных и стабилизирующих функций мышц.
Факторы риска
Дегенеративные изменения позвоночника происходят вследствие:
Психосоматика остеохондроза
Боли в спине, как неврологическое проявление остеохондроза, часто бывают психосоматического происхождения. В таком случае речь идёт о стресс-ассоциированных проявлениях остеохондроза или депрессии.
Симптомы остеохондроза
Основной симптом остеохондроза — это болевой миофасциальный синдром, то есть болезненный спазм мышц, следствием которого становится мышечная дисфункция.
Говоря о причинах возникновения болевого синдрома, выделяют боль, которая вызвана патологией структур позвоночника (иначе, вертеброгенные болевые синдромы), или боль иного происхождения (невертеброгенная боль). От того, какой вид боли выявлен, зависит выбор методики лечения.
Виды боли в спине:
1. Ноцицептивная — обусловлена тем, что на периферические болевые рецепторы воздействуют различные провоцирующие факторы (травмы или воспаления) при интактности всех отделов нервной системы. Для такой боли характерно появление зон постоянной болезненности и повышения болевой чувствительности в местах повреждения тканей.
2. Невропатическая — возникающая как итог патологического раздражения нейронов в периферической или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма. Часто характерным признаком невропатических болей является снижение мышечной силы и нарушение чувствительности, проявляющееся, в частности, тем, что пациент испытывает боль в ответ на неболевые раздражители.
3. Дисфункциональная (психогенная) — возникает в результате изменений функционального состояния нервной системы или измененного восприятия человека. Нередко наблюдается ее усиление в покое после напряженной деятельности.
4. Смешанная — проявляется сочетанием нескольких разновидностей боли, описанных ранее.
Обычно боль в спине связана с раздражением болевых рецепторов мышц, суставов и связок, и это боль ноцицептивного характера. Пациент ощущает ее в месте возникновения (локальная боль) или на отдалении (отраженная боль). Невропатическую боль в спине обычно связывают с тем, что в процесс вовлечен корешек нерва или спинномозгового ганглия. Такая боль носит хронический характер.
Боли: мышечные и корешковые
Чувствительные расстройства
Чувствительные расстройства в виде покалывания и онемения встречаются редко и связаны со сдавлением спинномозгового корешка.
Двигательные нарушения на периферии и локальная симптоматика
Локальные и двигательные нарушения при остеохондрозе возникают редко. Стойкие симптомы остеохондроза проявляются снижением мышечной силы в руках или ногах.
Отраженную боль в спине вызывают заболевания внутренних органов (иными словами, висцерогенная боль).
С учетом причины возникновения остеохондроза, клинические проявления заболевания могут быть связаны с грыжей межпозвонкового диска или с дегенеративными (патологическими) изменениями в самом позвоночнике (например, артроз межпозвонковых суставов или образование остеофитов).
4 основных клинических синдрома, к которым может приводить каждый из вышеперечисленных вариантов:
Патогенез остеохондроза
В основе развития остеохондроза лежит ряд патофизиологических механизмов. Заболевание развивается в результате дистрофических процессов, которые берут начало в достаточно раннем возрасте, а также асептического воспаления, дистонии, спазма.
При возникновении изменений корешка межпозвонкового диска в начале происходит повреждение оболочки вокруг нервных волокон (демиелинизация), потом наблюдаются повреждения отростков нервных клеток (аксонопатия), местное снижение кровообращения (ишемия) и далее — венозный застой. Совокупность этих процессов усугубляет ситуацию, и если отсутствует своевременное лечение, это ведет к возникновению периферической или центральной сенситизация. [5]
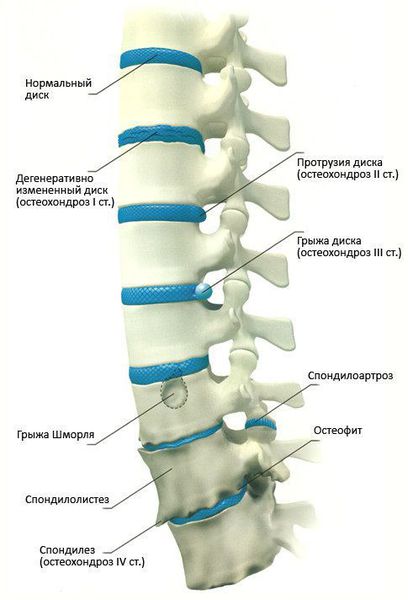
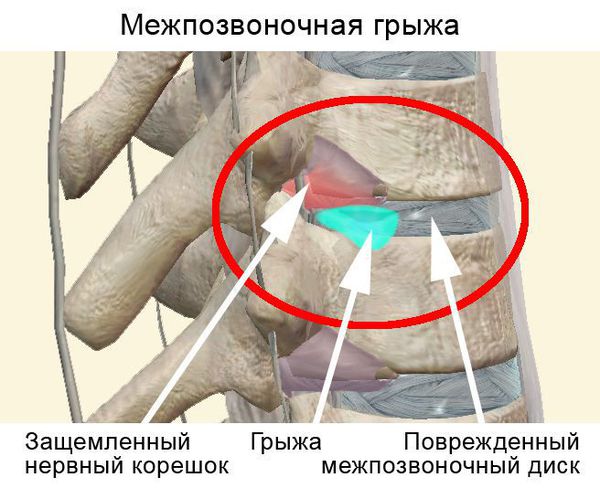
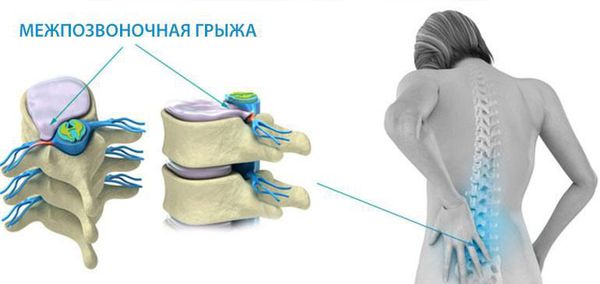
Чаще всего отмечается поражение студенистого ядра и фиброзного кольца межпозвонкового диска. Механические нагрузки приводят к тому, что упругое фиброзное кольцо диска утрачивает эластичность и происходит его выпячивание. Затем сквозь трещины фиброзного кольца происходит выпадение участков студенистого ядра позвоночника, т.е. протрузию диска сменяет грыжа диска.
Грыжей межпозвоночного диска называется солидное образование, которое сохранаяет связь с телом межпозвонкового диска, но иногда происходит выпадение ее фрагментов в позвоночный канал (секвестрация диска). [6]
Классификация и стадии развития остеохондроза
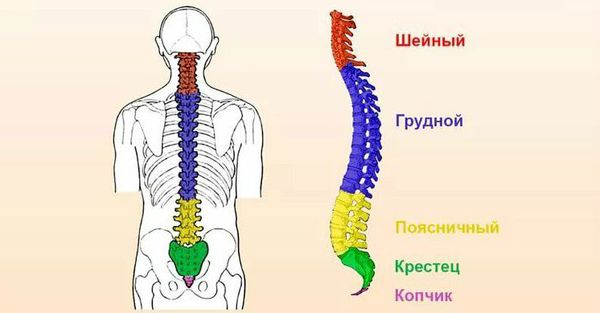
С точки зрения локализации боли выделяют следующие виды остеохондроза:
Виды остеохондроза в зависимости от поражённого отдела позвоночника:
Стадии развития остеохондроза
Классификация стадий развития остеохондроза (автор — А.И. Осна, 1971):
1 стадия: снижается количество влаги, межпозвонковый диск утрачивает свои упругие и эластичные свойства, а нагрузки остаются прежними. В результате диск уменьшается в высоту, расплющивается, происходит выпячивание.
2 стадия: если патология продолжает развиваться, в фиброзном кольце отмечается появление трещин, и поскольку высота расплющенного диска уже снижена, то результатом этого становится нестабильность состояния всего позвоночного сегмента.
3 стадия: образование разрыва в хрящевых тканях фиброзного кольца. Через него просачивается часть более жидкого ядра и происходит образование грыжи межпозвонкового диска. Подобные изменения зачастую можно встретить в поясничном и шейном отделах позвоночника.
Впервые боль при наличии грыжи межпозвонкового диска появляется тогда, когда происходит раздражение болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки. [7]
Фаза обострения остеохондроза
Обострение остеохондроза проявляется болями и трудностями при поворотах туловища и при ходьбе.
Осложнения остеохондроза
Диагностика остеохондроза
Когда следует обратиться к врачу
В врачу нужно обратиться при появлении стойких болей в спине, спазмах мышц и нарушении чувствительности.
Какой врач лечит остеохондроз
Боли в спине диагностирует и лечит врач-невролог.
Подготовка к посещению врача
Специальная подготовка для посещения врача не требуется. На приёме доктор спросит, сколько длится обострение и какие есть сопутствующие заболевания.
Диагностика остеохондроза включает в себя несколько этапов:
1. Сбор анамнеза. На этом этапе изучаются жалобы пациента и история заболевания. В беседе с пациентом выясняется, где в основном локализуются неприятные ощущения, их интенсивность, продолжительность, факторы, провоцирующие усиление болевых ощущений и способствующие облегчению боли. Кроме того, при постановке диагноза важным моментом является выяснение истории заболевания: появление неприятных ощущений и скованности; выявление вероятных причин их возникновения; собираются сведения о проведенном ранее лечении и его эффективности; собирается информация о последнем обострении и характере его протекания. Для диагностики также важно выяснить, в каких условиях пациент живет и работает, какой ведет образ жизни, какие вредные привычки имеет, какие перенес заболевания и травмы, немаловажным будет и учет наследственного фактора.
2. Во время физиологического осмотра производится оценка положения тела пациента, его походки и движений; кожных покровов (на предмет покраснений, сыпи, шелушения), производится сравнение симметричных участков тела здоровой стороны и болезненной; производится определение объема движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника); прощупывается болезненный участок для определения температуры кожи, наличия спазмов в мышцах, отеков, болезненных уплотнений; пальпация глубоких и поверхностных слоев мышц позволяет оценить состояние мышечной системы (тонус мышц, увеличение или уменьшение их объема); с помощью постукивания специальным молоточком или пальцем определяется зона иррадиации боли; с помощью покалывания иголочкой определяется болевая чувствительность; в конце проводится ряд специальных приемов, чтобы выяснить симптомы корешкового натяжения.
3. Рентгенография. Для лучшей информативности производится исследование каждого отдела позвоночника по отдельности. Выполняется в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой). В некоторых случаях могут назначить функциональную рентгенограмму, когда больной находится в положении сгибания, разгибания или боковых наклонов. По особым показаниям для получения более качественного результата исследование проводят с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основными рентгенологическими признаками остеохондроза считают:
4. Компьютерная томография (КТ) — это целенаправленные снимки одного или двух сегментов позвоночника. С помощью этого метода можно рассмотреть тела позвонков, сосуды, связки и мягкие ткани, а также определить сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерную томографию проводят после рентгенологического исследования, чтобы уточнить состояние определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) основана на том, что применяются электромагнитные волны, которые создают сигнал, характерный для каждой ткани. Он обрабатывается на компьютере и переводится в графическое изображение. С помощью этого метода можно четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм. [9]
Лечение остеохондроза
Можно ли вылечить остеохондроз
Основной принцип состоит в том, что нужно лечить не «остеохондроз», т.е. ренгенологические изменения в позвоночнике, а конкретную причину, вызвавшую боль и ограничение подвижности. Вылечится ли пациент полностью, зависит от причины заболевания.
Основные принципы лечения остехондроза включают несколько групп мер, которые в комплексе могут остановить развитие заболевания.
Общими рекомендациями для пациентов будут соблюдение режима (например, если есть острая интенсивная боль, возможен постельный режим); ограничение физической активности (избегать наклонов и вращений туловища, поднятия тяжестей, длительного пребывания в сидячем положении) и ношение специального корсета (несколько дней в острый период заболевания).
Немаловажным фактором успешного лечения является своевременное и адекватное купирование боли. Наибольшую эффективность в острый период дает инъекционное введение противовоспалительных препаратов, и далее возможен переход на таблетированные формы.
Препараты при остеохондрозе
Для предотвращения дальнейшего развития болезни в лечении применяются методы воздействия на мышечно-тонический компонент боли. В данном случае основными фармакологическими препаратами являются миорелаксанты, т.е препараты, купирующие спазмированные мышцы, методы постизометрической релаксации (например, мануальной терапии или иглорефлексотерапии).
Уколы при остеохондрозе
Одним из наиболее эффективных средств быстрого купирования болевого синдрома остановки прогрессирования заболевания является местное инъекционное введение анестетиков и противовоспалительных препаратов (паравертебральные блокады). Данная процедура проводится только квалифицированным врачом, т.к. при инъекционном введении лечебного состава задействуются специальные триггерные точки в околопозвоночном пространстве).
Мази при остеохондрозе
Для снятия местного воспаления могут применяться аппликации с противовоспалительными средствами в форме мазей. Препараты для купирования боли назначаются лечащим врачом индивидуально в зависимости от характера и выраженности болевого синдрома.
Иглоукалывание при остеохондрозе
Иглоукалывание, или иглорефлексотерапия, будет полезна для лечения мышечно-тонического синдрома.
Физиотерапия
Физиотерапия (магнитотерапия, элетрофорез) обычно проводится каждый день или через день. Важно помнить, что у всех методов физиотерапевтического воздействия есть противопоказания, поэтому процедуры назначает врач индивидуально для каждого пациента.
Мануальная терапия и массаж
Мануальную терапию проводит врач-невролог по показаниям. Поскольку боль в спине может иметь разные причины, то в первую очередь врач учитывает результаты МРТ того отдела позвоночника, с которым будет работать. Перед сеансом мануальной терапии обязательно проводят массаж мышц. Обычно требуется от 5 до 10 сеансов. В неделю проводят не более двух процедур. Эффективность оценивается после третьей процедуры.
Тракция (вытяжение) позвоночника
Хондропротекторы при остеохондрозе позвоночника
Единое мнение об эффективности хондопротекторов в медицинском сообществе отсутствует.
Самомассаж при остеохондрозе
При появлении болей в спине следует обратиться к неврологу, самомассаж малоэффективен.
Ортопедическая подушка и воротник при остеохондрозе
Вспомогательные средства могут сделать сон комфортнее, однако в большинстве случаев не устранят причину боли в спине.
ЛФК и упражнения при остеохондрозе
При обострении болей в спине следует ограничить физическую активность: избегать наклонов и вращений туловища, поднятия тяжестей. Комплекс упражнений подбирается врачом индивидуально для каждого пациента.
Лечение осложнений
Оперативное вмешательство показано только в редких случаях, [10] когда имеет место:
При лечении хронических болевых синдромов применяются медикаментозные средства в форме таблеток, инъекций и мазей: анальгетики, противовоспалительные препараты, миорелаксанты, расслабляющие спазмированные мышцы. В некоторых случаях, если боль носит затяжной характер, применяются антидепрессанты и антиконвульсанты.
Наибольшую эффективность показывают курсовые лечебно-диагностические блокады, при которых происходит местное введение лекарственных средств в пораженный участок позвоночника.
Немедикаментозная терапия включает массаж, лечебную гимнастику, мануальную терапию, физиотерапию и иглорефлексотерапию. Здесь следует особенно подчеркнуть, что некоторые из этих методов категорически нельзя применять в острой фазе заболевания.
Отсюда следует, что комплекс мер терапии остеохондроза должен назначаться только врачом индивидуально каждому пациенту. [11]
Можно ли «греть» остеохондроз
В некоторых случаях, например при мышечных болях, прогревание принесёт облегчение, однако при корешковых болях это бесполезный метод.
Если не лечить остеохондроз
Последствия остеохондроза — без своевременного лечения боли в спине становятся стойкими и хроническими. Такие боли лечатся гораздо труднее, чаще в стационарных условиях.
Домашние средства лечения
Боли в спине могут быть вызваны множеством причин, часть из которых требует незамедлительного лечения. Эксперименты со средствами народной медицины могут привести к потере времени и опасным осложнениям.
Как спать при остеохондрозе
Облегчить засыпание при болях в спине можно с помощью лекарств, назначенных лечащим врачом. К ним относятся: препараты группы НПВС (нестероидные противовоспалительные средства), миорелаксанты, антидепрессанты и антиконвульсанты. Также важна гигиена сна — следует спать в тёмном и хорошо проветриваемом помещении и при отсутствии посторонних шумов.
Прогноз. Профилактика
Как показывает практика, у большинства проявлений остеохондроза при правильно проведенной терапии происходит разрешение в течение 6 недель.
Однако неправильно подобранное лечение или самолечение может привести к тому, что болевой синдром перейдет в хроническую форму и будет способствовать отягощающим изменениям в позвоночнике в будущем.
При появлении болей в спине или конечностях прежде всего необходимо обратиться к квалифицированному специалисту для правильной постановки диагноза и назначения адекватного лечения.
Наиболее эффективным и действенным способом лечения большинства проявлений болей в спине является медикаментозная и инъекционная терапия, а также иглорефлексотерапия. Физиотерапия, в том числе лазеротерапия, массаж, спинальные манипуляции оказывают незначительный и нестойкий эффект, а в некоторых случаях могут быть и вовсе противопоказаны.
Современные методы лечения остеохондроза основаны на принципе преемственного лечения: то есть, быстрое и безопасное купирование эпизода острой боли с последующим включением профилактических методов. В целях профилактики возникновения и развития остеохондроза можно порекомендовать, прежде всего, снижение массы тела (при ожирении) и регулярную физическую активность.
Регулярные занятия с техникой динамической мышечной стабилизации (йога, пилатес в рамках аэробной нагрузки) составляет основу реабилитации и профилактики болей в спине, способствует повышению сил и выносливости мышц позвоночника. [12]