хондроитин сульфат уколы или таблетки что лучше
7 особенностей приема глюкозамина и хондроитина
Хондропротекторы составляют важную часть лечения артроза и остеоартроза. Хондроитин способствует задержке в хрящевых тканях жидкости, а глюкозамин помогает хрящам восстанавливаться. Принимать их в виде биодобавок можно годами – курсами с определенным перерывом. Если вы выбрали для себя этот вариант, обратите внимание вот на что.
Глюкозамин получают из экзоскелетов моллюсков или из зерна пшеницы
7 особенностей
1. При больших дозировках, которые превышают рекомендуемые 1500 мг в день в разы, наблюдается увеличение газообразования и «размягчение стула». У некоторых людей этот эффект бывает и при обычном приеме.
2. В составе биодобавок есть балластные загрязняющие вещества, от которых невозможно полностью избавиться с помощью современных технологий. Считается, что они могут вызывать аллергическую реакцию.
3. В составе сульфата глюкозамина, стабилизированного солью (хлоридом натрия), достаточно много пищевой соли. Поэтому при его приеме ее количество в пище необходимо намеренно сократить, например, перестать подсаливать еду во время приготовления. Иначе есть риск развития почечных патологий и проблем с артериальным давлением.
При патологиях почек сульфат глюкозамина с хлоридом натрия может быть опасен
4. Хондропротекторы нельзя принимать во время беременности и лактации, а также детям до 15 лет. Среди этих категорий пациентов исследования относительно воздействия глюкозамина и хондроитина на организм не проводились.
5. Хондроитин способен разжижать кровь. Поэтому люди, принимающие разжижающие препараты, должны быть особенно осторожны, чтобы избежать кровотечений.
Источник хондроитина – хрящи и трахеи рыб и крупного рогатого скота
6. Есть мнение, что доза глюкозамина, превышающая допустимую в 6-7 раз, может спровоцировать сахарный диабет, поскольку вещество является моносахаридом. Это мнение подкреплено исследованиями, которые проводились пока только на животных. Тем не менее, людям с сахарным диабетом или склонностью к нему, стоит проявлять предельную осторожность.
7. Хондроитин и глюкозамин – вовсе не панацея: для них характерна индивидуальная усваиваемость. Организм одного пациента усваивает моносахариды отлично, а у другого терапевтический эффект от лечения хондропротекторами напрочь отсутствует.
Эффективность хондроитина и глюкозамина не так однозначна, как утверждают многие ортопеды. Вот один из альтернативных взглядов на хондропротекторы с указанием их побочных эффектов:
Несмотря на определенные побочные эффекты, хондропротекторы все равно во много сотен раз безопаснее, чем длительный прием нестероидных противовоспалительных средств, которые часто назначают при лечении артроза.
Современной медицине известны еще более безопасные терапевтические методы, например внутрисуставные инъекции синтетического заменителя синовиальной жидкости «Нолтрекс». Препарат не содержит животного белка, поэтому не вызывает аллергии, кроме того, с осторожностью разрешен для приема людям с сахарным диабетом.
Какой бы вариант борьбы с остеоартрозом ни был выбран, лечение должно быть комплексным. Чтобы помочь организму восстановить вязкость и количество синовиальной жидкости, необходимо потреблять достаточно воды, придерживаться принципов здорового питания и жить активной жизнью.
Насколько эффективны хондропротекторы в лечении артроза
Лечение артроза направлено на решение нескольких задач. Предстоит устранить боль, вернуть суставу подвижность, а в идеале – восстановить пораженную хрящевую ткань. С этой целью применяют препараты разных групп, но почти всегда в назначениях присутствуют хондропротекторы. Что это за лекарства и насколько они эффективны при артрозе и остеоартрозе?
Мнение об эффективности хондропротекторов в медицине неоднозначно
Что такое хондропротекторы
Под этим термином скрывается группа препаратов, действие которых направлено на стимуляцию и регенерацию хрящевой ткани. Диагноз «артроз» указывает на дегенеративные изменения в суставных тканях, боль, ограничение подвижности. Хондропротекторы оказывают одинаковое воздействие на любые суставы – коленный, тазобедренный, кистей, стоп, позвоночника.
Многие компоненты изготавливают на основе продуктов животного происхождения – морских беспозвоночных и некоторых лососевых рыб, а также растений – авокадо, бобовых. В составе присутствуют два активных компонента:
Нормализует обмен веществ в хрящевой ткани, стимулирует регенерацию клеток хряща, инициирует выработку коллагена и гиалуроновой кислоты. Обладает противовоспалительными свойствами, а также способствует выработке естественной синовиальной жидкости.
Снимает воспаление, способствует выработке естественного хондроитина, препятствует действию ферментов, разрушающих гиалуроновую кислоту и коллаген, а также выполняет ряд других функций.
Вместе или раздельно?
Традиционно медики назначают пациентам хондропротекторы, содержащие оба активных компонента. Однако в последнее время все чаще появляются рекомендации принимать монопрепараты, поскольку в комплексе хондроитин и глюкозамин якобы ослабляют действие друг друга. Насколько правильный тот или иной подход, сказать сложно: клиническими испытаниями более высокая эффективность монопрепаратов по-прежнему не доказана.
Комплексные или монопрепараты? Вопрос остается открытым
Хондропротекторы выпускают в виде:
Выбор формы препарата зависит от клинической картины заболевания. Для лечения артроза и остеоартроза чаще всего назначают таблетированные и порошкообразные формы. Средняя доза составляет 1000-1500 мг действующего вещества ежедневно. Если заболевание перешло во вторую или третью стадию, эффективнее делать инъекции, снижая дозу действующего вещества.
Когда ждать результата?
Принимать таблетки или капсулы необходимо не менее четырех месяцев – только по истечении этого срока появляется первый эффект. Оптимальный результат достигается примерно через 7 месяцев приема. Лекарство употребляют непрерывно и в больших количествах, поскольку хондроитин отличается быстрым всасыванием.
Эффект от уколов наступает быстрее – примерно после одного курса из 20 инъекций. Однако даже после этого пациент должен продолжать прием таблеток и дальше делать уколы – в меньшей дозировке. Мази назначают во время ремиссии в качестве вспомогательного средства – ожидать от них результата не стоит.
Эффект от приема хондпротекторов наступает через несколько месяцев
Есть ли противопоказания?
Противопоказаний к приему хондропротекторов не так много, но они есть:
Хондропротекторы эффективны на начальных стадиях артроза
Три поколения хондропротекторов
В зависимости от давности применения в медицинской практике, препараты этой группы разделяют на средства:
Разделение хондропротекторов на группы по составу
| Группа | Действующее вещество | Примеры препаратов |
|---|---|---|
| 1 | сульфат хондроитина | Хондроксид, Мукосад, Хондроитина Сульфат, Структум, Хондролон |
| 2 | вещества животного происхождения, добытые из хрящевой ткани рыб | Румалон, Алфлутоп |
| 3 | мукополисахариды | Артепарон |
| 4 | глюкозамин | Дона, Эльбона, Артрон-флекс |
| 5 | комплексные препараты: хондроитин, глюкозамин, добавки | Терафлекс, Артра, Артрон-комплекс, Формула-С, Артродар |
Недостатки лечения артроза хондропротекторами
Лечить артроз хондропротекторами долго и дорого
Все больше специалистов относят хондропротекторы к лекарствам недоказанной эффективности. Почему же их считают неэффективными и восстанавливают ли они на самом деле суставы?
Есть ли альтернатива?
Вместо длительного приема медпрепаратов, которые, к тому же, могут вызвать аллергию или вовсе не дать никакого результата, можно пойти более простым путем. Метод внутрисуставных инъекций эндопротезов синовиальной жидкости давно и успешно используется в европейских государствах. Ортопеды и другие профильные специалисты рекомендуют пациентам с артрозом 1-3 степени регулярно, раз в год-полтора, проходить курсы таких инъекций, чтобы отказаться от постоянного приема лекарств.
Синтетический вископротез «Нолтрекс»:
Действие искусственного вископротеза несколько иное, чем у хондропротекторов. Noltrex восстанавливает вязкость естественной синовиальной жидкости, вследствие чего прекращается трение суставных хрящей, боль и воспаление уходят. Хондропротекторы улучшают состояние хрящевой ткани, но гораздо медленнее, требуют от пациента постоянства и терпения.
Многие пациенты выбирают хондропротекторы, поскольку просто не осведомлены об этом инновационном способе лечения остеоартроза тазобедренного сустава, коленного или локтевого. Те, кто получил полную информацию о достоинствах и недостатках каждого метода, выбирают внутрисуставные инъекции, чтобы вернуться к привычной жизни без боли и ограничений в короткие сроки.
Почему хондропротекторы делятся на поколения? Чем новые лучше старых?
Заболевания опорно-двигательного аппарата получают все более широкое распространение. Особое место среди них занимает остеоартроз — дегенеративное изменение суставного хряща. К 50 годам он наблюдается у каждого четвертого, а к 60 — у девяти из десяти человек.
Для лечения и профилактики остеоартроза используются хондропротекторы. Препараты этой группы постоянно совершенствуются, сегодня известны три поколения. В этом материале мы разберем, чем они отличаются.
Что такое хондропротекторы?
Для понимания истории развития этих препаратов познакомимся с ними в целом. Это группа лекарств, действующие вещества которых входят в состав синовиальной жидкости суставов.
• Хондроитин сульфат — природный компонент межклеточного вещества эластичного (гиалинового) хряща. Он активизирует регенерацию хондроцитов (клеток хрящевой ткани) и подавляет активность ферментов, способствующих их деструкции.
• Глюкозамин сульфат — моносахарид, предшественник хондроитина. Он стимулирует синтез сложных белков протеогликанов, которые образуют промежуточное вещество соединительной ткани.
• Глюкозамин гидрохлорид. Обладает аналогичным действием, что и сульфат, однако более устойчив и биодоступен.
• Гиалуронан — препарат гиалуроновой кислоты, которая входит в состав протеогликанов. Он повышает вязкость синовиальной жидкости и эластичность хряща.
Иногда к хондропротекторам относят также пиаскледин (препарат растительного происхождения, стимулирующий регенерацию хрящевой ткани) и алфлутоп (экстракт морских рыб, активизирующий синтез гиалуроновой кислоты).
Когда применяют?
Хондропротекторы для суставов выступают в качестве витаминов или лекарств. В целом их назначают не только при остеоартрозе, но и при других патологиях опорно-двигательного аппарата:
• остеохондрозе (дегенеративных изменениях в хрящах межпозвоночных дисков);
• артрите (воспалении суставов);
• бурсите (воспалении синовиальной сумки).
Основная задача хондропротекторов — обеспечить хрящевую ткань достаточным питанием. Кровеносных сосудов в ней нет, поэтому необходимые вещества она получает опосредованно, то есть через диффузию.
В норме при сжатии хряща выделяется синовиальная жидкость, которая его питает и увлажняет. При повышенных нагрузках, травмах, дегенеративных процессах меняется ее консистенция, что препятствует ее впитыванию. Применение хондропротекторных препаратов требуется для восстановления состава и структуры синовиальной жидкости.
Значение синовиальной жидкости для хрящевой ткани
По происхождению — это транссудат крови — выпот невоспалительного характера, отличающийся от плазмы более низкой концентрацией белков. С функциональной точки зрения — это внутрисуставная смазка, заполняющая их полость и обеспечивающая скольжение хряща.
Достаточное количество синовиальной жидкости обеспечивает:
• метаболизм между хрящом и сосудистым руслом;
• активизацию гуморального иммунитета при воспалении;
• биомеханическую подвижность суставов.
Переменная нагрузка на суставные поверхности, подвергающиеся трению, — это основное условие жизнеспособности хрящевой ткани. Во время сжатия из нее выделяется интерстициальная жидкость, которая смешивается с синовиальной и очищается. С расслаблением происходит обратная диффузия. Если ее не будет, хрящу нечем будет питаться, тогда начнется его дегенерация.
Факторы риска для хрящевой ткани
Главную угрозу представляет малоподвижный образ жизни. Нет движений — нет ни сокращений мышц, ни сжатия суставов. Как итог — нарушение кровоснабжения и обменных процессов.
Ограничивают питание хрящей также:
• лишний вес (сложнее всего приходится диабетикам и беременным);
• запредельные физические нагрузки (бывают у спортсменов, подростков, стремящихся испытать себя на прочность);
• длительное пребывание на ногах (в стоячем положении или при ходьбе);
• врастание капилляров с последующим окостенением (случается при непролеченном повреждении).
В результате хондроциты перестают получать вещества для поддержания жизнедеятельности, что ведет к их истощению и последующей гибели. Не получают они и строительный материал для восстановления. Поэтому возникает потребность в помощи извне — хондроитине, глюкозамине, гиалуроновой кислоте.
Эффективность хондропротекторов
Эти лекарства относят к медленнодействующим. Курс приема состоит из нескольких месяцев (точную продолжительность определяет врач). Первые результаты появляются через две-три недели, однако подпитка суставов должна периодически повторяться.
При лечении артроза решаются две основные задачи — подавление воспалительной реакции и нормализация метаболизма в хрящевой ткани. Соответственно, препараты делятся на две группы: симптоматические и структурно-модифицирующие. К первым относят нестероидные противовоспалительные средства, анальгетики и глюкокортикоиды, ко вторым — хондропротекторы. Эффективность гарантируется только в комплексе.
Кроме классификации по основным действующим веществам хондропротекторы делят по поколениям:
• Препараты первого поколения имеют натуральное происхождение. Это выдержки из растительных тканей и хрящей животных.
• Препараты второго поколения содержат отдельные очищенные вещества — хондроитин сульфат, глюкозамин или гиалуроновую кислоту.
• Препараты третьего поколения являются комбинированными. Здесь могут содержаться вещества, необходимых для питания суставов. Иногда в состав включаются другие элементы — витамины, минералы, жирные кислоты.
В аптеках они представлены в разных формах. Для перорального приема есть таблетки, капсулы, растворимые порошки. Для местного применения предусмотрены мази. Также существуют составы для внутримышечных и внутрисуставных инъекций.
Действие хондропротекторов разных поколений
По мере эволюции этих лекарств менялась направленность их действия и увеличивалась эффективность при лечении артроза. Представители первого поколения были ориентированы на субхондроидальную кость, подтвержденные результаты оказались довольно низкими.
С хондропротекторами второго поколения ситуация была неоднозначной:
• Относительно мукополисахаридов (лекарственных форм гиалуроновой кислоты), которые модифицируют структуру суставов, нет достаточной доказательной базы эффективности.
• Лекарственные формы хондроитин сульфата, чье действие направлено непосредственно на хрящ, подтвердили успешность выполнения своей задачи. Однако проблему с недостатком протеогликанов они не решали.
• Препараты глюкозамина, являющиеся стимуляторами синтеза протеогликанов, тоже доказали свою эффективность. Однако для регенерации хондроцитов их недостаточно.
Поэтому и возникла потребность в создании хорошего средства, действующего на суставы комплексно. Цель была достигнута с появлением хондропротекторов нового поколения. Сочетание хондроитина с глюкозамином обеспечивает достижение заданного терапевтического эффекта. А комбинация их с НПВП позволяет проводить комплексное лечение (снимать боль, подавлять воспаление), не увеличивая объем употребляемых медикаментов.
Преимущества хондропротекторов нового поколения
Сейчас ведутся обширные исследования фармакологических средств. Результаты показывают, что комбинация хондроитин сульфата и глюкозамин сульфата/гидрохлорида демонстрирует синергизм. Это означает, что результаты гораздо выше, чем при приеме обоих веществ по отдельности.
Одно из доказательств — показатель выработки гликозаминогликанов хондроцитами:
• при монотерапии препаратами второго поколения она повышалась на 32%;
• комплексное лечение хондропротекторами третьего поколения давало прирост 96%.
Боль после полугодового курса их приема ослабевает на 79%. Однако сегодня в ревматологии нет однозначного мнения, что позволяет этого достичь. Это может быть присутствие НПВП в составе, следствие восстановления хрящевой структуры или эффект плацебо.
Особенности применения
Боль в суставах на фоне артроза может настигнуть каждого, независимо от возраста. Не стоит думать, что это проблема только пожилых. Однако важно учитывать особенности применениях хондропротекторов разными группами пациентов:
• Спортсменам, чьи суставы испытывают повышенные нагрузки, эти препараты назначаются в качестве профилактики. Продолжительность курса и необходимые действующие вещества подбираются спортивным врачом.
• Раньше при лечении подростков они практически не использовались. Однако с учетом распространения остеохондроза у школьников включение этих препаратов в курс терапии становится все более оправданным.
• Беременным такие лекарства противопоказаны. Однако хрящевая ткань во время вынашивания плода страдает. При наличии сильных болей и разрешения акушера-гинеколога допускается прием биологически активных добавок аналогичного действия.
Дополнительная защита суставов нужна людям с лишним весом, женщинам в период менопаузы, представителям профессий, которым свойственна стоячая работа. Их применение оправдано как при появлении боли, так и в профилактических целях.
Чем заменить?
Мы выяснили, что беременным препараты хондропротекторного действия принимать нежелательно. Родители подростков могут отнестись к их назначению скептически. Но проблему нужно решать во избежание усугубления дегенеративного процесса.
Хондроитин и глюкозамин можно получить из:
• ингредиентов для холодца (копыт, ушей, хвостов);
• куриного или говяжьего бульона, сваренного на медленном огне (быстрая варка разрушает вещества);
• рыбы (особенно речной);
• мидий;
• креветок;
• авокадо;
• сои.
Часто можно услышать, будто желатин заменяет хондропротекторы. Это не совсем так. Он действительно богат коллагеном — белком, укрепляющим соединительные ткани. Вещество, используемое для его загущения, добывается из животных хрящей. Однако ни хондроитина, ни глюкозамина желатин не содержит.
Хондропротекторы в комплексной терапии болей в спине
Опубликовано в журнале:
«Русский медицинский журнал», 2013, №5, с. 1-4 Д.м.н. А.Е. Барулин, д.м.н. О.В. Курушина
Волгоградский государственный медицинский университет
Справедливости ради надо заметить, что вертебро-неврологические заболевания – это мультидисциплинарная проблема, решение которой требует участия многих специалистов, таких как нейрофизиологи, неврологи, альгологи, кинезиологи, мануальные терапевты, травматологи-ортопеды. Связано это, в основном, с тем, что дорсопатии являются многофакторными и полиэтиологическими заболеваниями.
В клинической практике врачей-неврологов в настоящее время формируется парадоксальная тенденция: количество методов и способов диагностики болевых расстройств увеличивается ежегодно, но при этом также возрастает терапевтическая резистентность данных расстройств и их распространенность в популяции.
При этом парадоксальной становится ситуация: расходы на лекарственную терапию боли в спине растут быстрее, чем расходы на обращения в отделения экстренной медицинской помощи, ведение стационарных и амбулаторных больных [Altman R., 2009].
Считается, что дорсопатия по характеру вовлечения структур имеет практически всегда следующие компоненты: мышечный – 100%, фасциально-связочный – 75%, суставной – 50% и лишь дискогенный компонент – 2,5% [Иваничев Г.А., 2010].
Большой интерес в понимании причин развития дорсопатий вызывает теория многофакторности развития, согласно которой для данного заболевания необходима генетическая предрасположенность, а для его проявлений – воздействие различных средовых факторов. В настоящее время к наиболее изученным факторам риска возникновения дорсопатий и их неврологических проявлений относят: женский пол, средний возраст, травму позвоночника в анамнезе, наследственность, тяжелые и несбалансированные физические нагрузки, длительное нахождение в вынужденной и нефизиологической позе, монотонную работу, курение, ожирение, неудовлетворенность профессиональной деятельностью и т.д.
Несмотря на все разнообразие факторов, практически во всех теориях развития дорсопатий фигурируют два основных аспекта: декомпенсация в трофических системах и перегрузки позвоночно-двигательных сегментов (ПДС). Локальные перегрузки ПДС возникают под воздействием как экзогенных (перегрузки в быту, на производстве), так и эндогенных (врожденные особенности функционирования мышечно-связочного аппарата) факторов. Все это является еще и предопределяющим условием для разрушающего воздействия на хрящевую ткань, с вовлечением как межпозвонковых дисков, так и межпозвонковых суставов.
Хрящевая ткань представляет собой разновидность соединительной ткани и внешне напоминает гель. Толщина хряща составляет 1–7 мм и зависит от типа сустава и его функциональной нагрузки. Суставной хрящ представляет собой высокоспециализированную хрящевую ткань, покрытую надхрящницей, которая выполняет в организме две важнейшие функции – обеспечивает скольжение суставных поверхностей, а также равномерно распределяет нагрузку при воздействии механических факторов, снижая тем самым травмирующий эффект при движении.
В межпозвоночных дисках, подвижных сочленениях находится волокнистая, или фиброзная, хрящевая ткань. Ее межклеточное вещество содержит параллельно направленные коллагеновые пучки, которые составляют до 97%, постепенно разрыхляющиеся и переходящие в гиалиновый хрящ. Кроме коллагеновых волокон ее межклеточное вещество, или внеклеточный матрикс, состоит из основного вещества, включающего до 70% воды, гиалуроновой кислоты и протеогликанов – около 10–20%. Целостность этой матрицы, соответственно, определяет биомеханические свойства суставного хряща. Структура протеогликана обеспечивает очень высокую гидрофобность, что в сочетании с низкой вязкостью делает его идеальной молекулой для противодействия нагрузке на сустав.
Хрящ не имеет нервных окончаний и сосудов. Его питание осуществляется пассивно из синовиальной жидкости и сосудов подлежащей кости, которая носит название субхондральная кость. Поэтому, по мере старения организма, в хрящевой ткани уменьшаются концентрация протеогликанов и связанная с ними гидрофильность ткани. Ослабляются процессы размножения хондробластов и молодых хондроцитов.
Ряд авторов считают, что дегенеративная болезнь диска и артроз фасеточных суставов являются главными компонентами формирования остеоартроза позвоночника.
Тем не менее, по данным Kendall N., Linton S., Main C., 1997; Оssrau G., 2008; Zaproudina N., 2009, суть диагностики вертеброневрологической патологии в западноевропейской практике сводится в основном к «сортировке» пациентов со специфическими и неспецифическими болями путем выявления так называемых «красных флажков», при необходимости проводятся дополнительные методы исследования (рентгенологическое исследование позвоночника, рентгеновская компьютерная (КТ) или магнитно-резонансная (МРТ) томография позвоночника, общий и биохимический анализ крови и др.).
У пожилых пациентов (чаще, чем в популяции) боль в спине может быть обусловлена невертеброгенными причинами. Заболевания внутренних органов сопровождаются в ряде случаев отраженной болью в спине. Необходимо дифференцировать с заболеваниями почек и мочевыводящих путей, поджелудочной железы, ретроверсией и опущением матки, объемными и воспалительными процессами в малом тазу и т.д. И в случае возможных данных заболеваний требуется принципиально иное лечение.
Лечение неспецифических болей в спине
Учитывая, что врач часто сталкивается с затруднениями в оценке эффективности и объективизации результатов лечения, начнем с клинических критериев эффективности лечения:
Использование данных рекомендаций позволяет наглядно демонстрировать динамику состояния пациента в процессе лечения, что дает возможность и врачу, и, что немаловажно, пациенту (учитывая психологические аспекты) видеть результаты проведенного лечения. Прежде чем приступать к лечению, необходимо вспомнить нецелесообразные методы:
Пациенту необходимо дать адекватную информацию о заболевании и убедить его в доброкачественности состояния.
В рекомендациях Европейского симпозиума, посвященного проблеме боли в спине, важное место выделено советам по активизации больных в период острой боли (это положение имеет доказательную базу А). В случаях без компрессии корешка постельный режим не должен превышать 48 ч. С точки зрения доказательной медицины ранняя активизация больных в момент периода острой боли дает:
Постельный режим отрицательно сказывается на результатах терапии.
Двигательный рацион должен расширяться постепенно, в начальный период с ограничением физической активности (поднятие тяжестей, наклоны, длительное сидение и т.д.). Необходимо научить пациента правильно совершать движения. Раннее возвращение к привычному для больного уровню двигательной активности способствует более быстрому купированию боли и предупреждает ее хронизацию. Предикторами хронизации болевого синдрома являются [Valat J. et al., 2000]:
Учитывая мировой опыт, комбинированную анальгетическую терапию боли рекомендуют применять многие официальные медицинские организации, в частности ВОЗ, Американская ассоциация боли, дополняя при этом ее введением хондропротективных препаратов.
Хондропротекторы
Это препараты, обладающие симптом-модифицирующим действием (уменьшают боль и способствуют улучшению функции суставов и позвоночника) и структурно-модифицирующим эффектом (задерживают или приостанавливают прогрессирование дегенеративно-дистрофического процесса). Данная группа препаратов включена в рекомендации российских и зарубежных руководств по лечению остеоартроза и иных дегенеративно-дистрофических заболеваний.
Принимая во внимание родство патогенетических механизмов дегенеративных процессов позвоночника и крупных суставов, в настоящее время в базисную терапию стали все чаще включать препараты, обладающие хондропротективной активностью.
В комплексном лечении хронических неспецифических болей в области спины у пациентов с клиническими признаками спондилоартроза («фасеточный синдром») целесообразным является включение препаратов группы хондропротекторов, замедляющих процессы дегенерации хрящевой ткани.
На основании международных критериев выделено несколько химических соединений, используемых для лечения остеоартроза крупных и мелких суставов, в т.ч. позвоночника.
Препараты со структурно-модифицирующими свойствами:
Наиболее изученными на сегодняшней день являются хондроитина сульфат и глюкозамин.
Хондроитина сульфат – гетерогенная группа соединений, имеющих различную молекулярную массу и удельный вес. Особенностью хондроитина является его способность сохранять воду в толще хряща в виде водных полостей, создающих хорошую амортизацию и поглощающих удары, что в итоге повышает прочность соединительной ткани.
Впервые применение хондропротекторов (хондроитина сульфата) при хронической болях в спине было предпринято в исследовании Christensen K.D., Bucci L.R. в 1989 г., в котором была продемонстрирована их эффективность. Эффективность применения хондроитина сульфата подтверждена в таких исследованиях, как STOPP, GUIDE. Данные, приведенные в рекомендациях Международного научно-исследовательского общества по проблемам остеоартрита (OARSI), показывают, что уровень доказательности данного препарата повышается. Однако практически не существует работ, направленных на изучение локального введения препаратов с включением в региональный кровоток. Ввиду вышеизложенного на базе кафедры неврологии, нейрохирургии с курсом медицинской генетики Волгоградского государственного медицинского университета было проведено исследование «Хондроитина сульфат (Хондрогард) в комплексном лечении болевых синдромов в области спины».
Все группы были стратифицированы по возрастному, гендерному признакам и соматотипам. При формировании групп был применен способ случайного распределения пациентов (рандомизация). Общими критериями включения для всех групп являлись: наличие мышечно-рефлекторных проявлений дорсопатий различных отделов позвоночника, подострый период заболевания.
Общие критерии исключения: наличие органических заболеваний нервной системы, психических заболеваний, травм головного мозга и позвоночника в анамнезе, соматические заболевания в стадии декомпенсации. Дополнительные критерия исключения для группы пациентов: секвестрированные грыжи и грыжи дисков более 8 мм; выраженная гипермобильность, спондилолистезы более 5 мм; наличие деструктивных изменений в телах позвонков.
В исследовании для группы пациентов были использованы диагностические критерии Международной классификации болезней 10-го пересмотра (МКБ-10) (ВОЗ, 1984).
Возрастной диапазон обследуемых варьировал от 35 до 55 лет включительно, что соответствовало второй группе зрелого возраста. По характеру трудовой деятельности больные распределились следующим образом: лица, занимающиеся физическим трудом, – 23,1%, служащие – 76,9%. Анализ занятости больных показал, что гиподинамия, статические нагрузки, позозависимые положения, работа за компьютером, профессиональные и психоэмоциональные перегрузки в последние годы выходят на ведущее место среди причин развития заболеваний позвоночника и мягких тканей.
Разделение пациентов на группы по способу введения хондроитина сульфата (Хондрогард):
Все пациенты неоднократно в течение предыдущих лет принимали лечение: амбулаторно, стационарно, а также проходили санаторно-курортное лечение.
Интенсивность болевого синдрома оценивалась по визуальной аналоговой шкале – ВАШ (Association for the Study of Pain, 1986). Количественная оценка миогенного болевого синдрома осуществлялась с помощью балльной оценки по Хабирову.
Оценивались обзорные рентгенограммы отделов позвоночника. Для уточнения патологических изменений костных структур позвоночника и изучения структурных изменений в межпозвонковых дисках, спинном мозге проводилась МРТ.
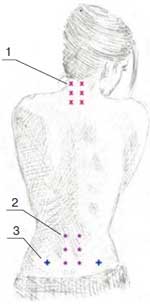
Методика введения препарата. В первый день для определения чувствительности и переносимости вводилось 100 мг (1 мл) Хондрогарда. Доза распределялась на 2 точки инъекций, расположенные в паравертебральных зонах. В последующие дни препарат вводился в дозе 200 мг (2,0 мл) в 4 точки. Выбор точек введения зависел от локализации болевого синдрома и определялся с помощью исследования вертеброневрологического статуса и пальпации триггерных точек. Пример введения в триггерные точки представлен на рисунке 1.
Рис. 1. Точки введения препарата:1 – шейный отдел; 2 – поясничный отдел; 3 – точки введения КПС
Необходимо отметить, что препарат вводился внутримышечно, что обеспечивало его быстрое распределение в регионарном кровотоке. Как известно, при внутримышечном введении он обнаруживается в крови в значительных концентрациях уже через 30 мин. после инъекции. Максимальная концентрация (Сmах) Хондрогарда в плазме достигается через 1 ч, затем постепенно снижается в течение 2 сут. Однако выбор точек, наиболее приближенных к патогенной зоне, обеспечивает максимальную концентрацию именно в синовиальной жидкости пораженных суставов.
Хондрогард накапливается, главным образом, в хрящевой ткани суставов. Синовиальная оболочка не является препятствием для проникновения препарата в полость сустава.
В экспериментах показано, что через 15 мин. после внутримышечной инъекции хондроитина сульфат обнаруживается в синовиальной жидкости, затем проникает в суставной хрящ, где его Сmах достигается через 48 ч.
При введении Хондрогард можно сочетать с анестетиками, например с раствором новокаина 0,25% – 10 мл, что обеспечивает дополнительный обезболивающий эффект. В таком случае дополнительно комплекс препаратов можно вводить в точки максимальной болезненности, которые выявляются у каждого пациента.
Курс терапии Хондрогардом зависит от степени выраженности изменений и может составлять от 10 до 20 паравертебральных внутримышечных инъекций, которые проводятся через день.
Следует отметить, что введение препарата Хондрогард не сопровождалось серьезными нежелательными явлениями. Препарат обладает высоким профилем безопасности, что подчеркивается рекомендациями EULAR, которая рассматривает хондроитина сульфат в качестве одного из самых безопасных лекарственных препаратов терапии остеоартроза. Местные побочные явления (небольшие гематомы в месте введения препарата, болезненные уплотнения в месте инъекции, чувство жара после инъекции) возникали редко и никогда не приводили к отказу пациента от продолжения лечения.
Результаты
Все пациенты хорошо переносили терапию. Из побочных явлений были выявлены только геморрагии в месте инъекций у 3 пациентов.
Выводы
Хондроитина сульфат (Хондрогард) целесообразно вводить паравертебрально и (или) локально возле крупного сустава (внутримышечно), что позволяет быстрее и эффективнее достигать его максимальных концентраций в региональном кровотоке пораженных участков опорно-двигательного аппарата, а это приводит к укорочению сроков нетрудоспособности и повышению эффективности лечения.