холедох желчного пузыря что это
Холедохолитиаз
Холедохолитиаз – это наличие в желчных протоках конкрементов, вызывающих нарушение желчеоттока. Симптомы холедохолитиаза определяются степенью перекрытия протока камнем и включают боль, желтуху, иногда повышение температуры тела. На начальных стадиях заболевание может проходить бессимптомно. Для постановки точного диагноза проводят УЗИ печени и желчного пузыря, холедохоскопию, эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию, МР-холангиопанкреатографию, оценивают биохимические пробы печени. Удаляют камни хирургическим путем либо эндоскопическим методом.
МКБ-10
Общие сведения
Холедохолитиаз – это одна из форм желчнокаменной болезни, при которой камни образуются в холедохе или попадают туда из желчного пузыря. Конкременты в желчном пузыре – явление очень распространенное. Они встречаются приблизительно у трети женщин и у четверти мужчин на территории Европы и Северной Америки. Среди пациентов с желчнокаменной болезнью около 5-15% страдают холедохолитиазом.
После удаления желчного пузыря риск холедохолитиаза увеличивается, но протекает он в таких случаях в основном бессимптомно. Важность этой проблемы также связана с частыми осложнениями, которые требуют неотложной помощи и создают риск для жизни пациента. Диагностику и лечение холедохолитиаза проводят в отделениях гастроэнтерологии и абдоминальной хирургии.
Причины холедохолитиаза
Основная причина холедохолитиаза – миграция камней небольшого размера из желчного пузыря в протоки. По статистике, данное явление провоцирует приблизительно 85% всех случаев заболевания. Перемещение конкрементов осуществляется за счет увеличения давления в желчном пузыре, усиления сократительной функции его стенок. Большое значение имеет размер камня: чем меньше конкремент, тем больше шансов, что он мигрирует в протоки.
Непосредственно в холедохе камни образуются приблизительно у 10-15% пациентов. Предрасполагает к камнеобразованию в желчных путях:
Патогенез
В основе патогенеза холедохолитиаза лежит повышение давления в желчных протоках. В результате камень перемещается из одного отдела в другой, вызывая раздражение стенок, отек и дальнейшее перекрытие просвета холедоха. Если камень небольшой, а в холедохе и в области фатерова сосочка нет стриктур, он может самостоятельно выйти в просвет двенадцатиперстной кишки. В противном случае произойдет полная либо частичная закупорка желчного протока. В результате нарушается эвакуация желчи, холедох выше места закупорки расширяется, возникает воспаление, формируется благоприятная среда для роста бактерий.
Симптомы холедохолитиаза
Около 15% всех случаев холедохолитиаза протекают бессимптомно. Такое течение наблюдается у пациентов с удаленным желчным пузырем и в тех случаях, когда камни небольшого размера быстро эвакуируются из холедоха в двенадцатиперстную кишку, не вызывая закупорки, с которой связаны основные проявления заболевания.
Одним из первых симптомов холедохолитиаза является боль. Она носит глубокий висцеральный характер, частично напоминает боль при остром холецистите; может быть тупой, ноющей или достаточно резкой, с небольшими изменениями интенсивности. Боль локализуется в эпигастрии или в правом подреберье, часто отдает в спину. Когда камень опускается в область фатерова сосочка, болевой синдром может приобрести опоясывающий характер, как при остром панкреатите. Если в этом отделе камень не блокируется, он выходит в просвет двенадцатиперстной кишки, и все симптомы самостоятельно исчезают до следующего приступа.
Второй симптом холедохолитиаза – желтуха. Развивается она приблизительно через 12 часов после появления боли, иногда процесс может затянуться на сутки. При этом болевой синдром уменьшается или исчезает полностью. Особенность желтухи при холедохолитиазе – ее перемежающийся характер. Интенсивность желтизны кожи и слизистых то усиливается, то ослабевает. Это позволяет дифференцировать заболевание с раком головки поджелудочной железы, острыми вирусными гепатитами, лептоспирозом, которые тоже могут иногда протекать с выраженным болевым синдромом. При затяжном течении холедохолитиаза со значительной закупоркой протока у пациентов обесцвечивается кал, вплоть до ахолии, темнеет моча.
Осложнения
Осложняется холедохолитиаз холангитом, панкреатитом, при длительном течении – вторичным билиарным циррозом. При присоединении холангита (воспаления желчных путей), кроме основных симптомов, у больного наблюдается повышение температуры, признаки интоксикации (тошнота, рвота, сильная общая слабость). Иногда пациенты жалуются на интенсивную боль в спине. Панкреатит проявляется сильными болями с левой стороны либо болями опоясывающего характера, непрерывной рвотой, снижением перистальтики или полным парезом кишечника. В крови повышается уровень ферментов поджелудочной железы. Цирроз печени развивается долго, после частых рецидивов холедохолитиаза, осложнявшихся холангитом.
Диагностика
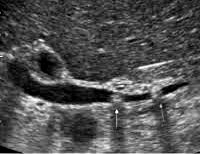
Для уточнения диагноза холедохолитиаза проводят ряд исследований. Начинают с УЗИ печени и желчного пузыря, биохимических проб печени.
Лечение холедохолитиаза
Наиболее часто при холедохолитиазе проводится экстракция конкрементов желчных протоков при РХПГ. Во время эндоскопии через сфинктер Одди вводят специальный баллонный катетер, который расширяет проток и дает возможность легко удалить камень. Если камень большой, проводят холедохотомию или сфинктеротомию. Методика ЭРХПГ позволяет удалить камень в 85% случаев. Конкременты размером больше 18 мм предварительно подвергают дроблению. Делают это с помощью механического литотриптора, методом лазерной либо магнитно-волновой литотрипсии. После дробления эффективность экстракции конкрементов желчных протоков при РХПГ повышается до 90%.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургическому вмешательству. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят холедохотомию или полное удаление желчного пузыря (холецистэктомию). Удалять желчный пузырь рекомендуют во всех случаях повторного возникновения холедохолитиаза. Консервативное лечение холедохолитиаза проводится редко, только в тех случаях, если оперативное вмешательство невозможно.
Прогноз и профилактика
После удаления камня рецидивы на протяжении пяти лет развиваются приблизительно у четверти всех пациентов. При повторном приступе холедохолитиаза рекомендуют удалять желчный пузырь. Для профилактики назначают урсодезоксихолевую кислоту. Принимать ее нужно не меньше, чем шесть месяцев в году, иначе эффективность лечения окажется сомнительной.
Холедохолитиаз
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
Основные проявления холедохолитиаза
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Желчекаменная болезнь: симптомы и лечение
Что такое жёлчекаменная болезнь?
Жёлчный пузырь располагается на нижней поверхности печени и представляет собой полый орган, который служит для накопления и хранения жёлчи.
Как устроена печень?
Основной структурной единицей печени является печеночная долька, которая состоит из клеток печени – гепатоцитов. Данная клетка является одной из важнейших биохимических лабораторий организма. Гепатоцит принимает участие в метаболизме белков, углеводов, жиров, жёлчных кислот, витаминов. Обезвреживает токсические вещества, поступающие из кишечника, с последующим выделением связанных продуктов в просвет кишки. Важной функцией гепатоцита является синтез жёлчи, участвующей в пищеварении.
Что такое жёлчь и зачем она нужна?
Жёлчь – секрет, вырабатываемый гепатоцитами. Цвет жёлчи от светло-желтого до темно-зеленого. В состав жёлчи входят жёлчные пигменты – билирубин и биливердин, холестерин, жирные кислоты, лецитин, муцин.
Жёлчь является главным участником пищеварения. Она нейтрализует соляную кислоту, попавшую в двенадцатиперстную кишку из желудка, тем самым создавая благоприятные условия для действия панкреатического сока и пристеночного пищеварения в тощей кишке.
Жёлчные кислоты эмульгируют жиры, что позволяет им всасываться в кишечнике.
Жёлчь обладает бактерицидным эффектом, препятствующим размножению патогенной микрофлоры.
Как устроены жёлчевыводящие пути и как они работают?
Жёлчевыводящие пути представляют собой систему протоков, берущих свое начало от гепатоцитов, и постепенно собирающихся в междольковые, сегментарные и правый и левый долевые протоки, которые объединяются в общий печеночный проток.
Одним из этапов жёлчеотведения является ее накопление в резервуаре – жёлчном пузыре. Главной функцией жёлчного пузыря является концентрирование жёлчи и выделение ее в просвет двенадцатиперстной кишки во время пищеварения. Объем этого органа составляет около 80 мл.
Жёлчный пузырь располагается на нижней поверхности печени. Он представляет собой полый мышечный орган, снаружи покрытый серозной оболочкой, а изнутри выстланный слизистой. В строении жёлчного пузыря выделяют дно, тело и шейку пузыря, которая переходит в пузырный проток.
Почему образуются камни в жёлчном пузыре?
Точная причина ЖКБ до настоящего времени выяснена не до конца. Известны лишь некоторые факторы, повышающие вероятность её возникновения.
Существует так называемое правило 5F, описывающее пациентов с наибольшим риском образования камней:
1. Female (женский пол);
2. Fat (избыточная масса тела / ожирение);
3. Forty (возраст 40 лет и более);
4. Fertile (фертильные женщины – то есть беременные и рожавшие);
5. Fair (светлокожие блондинки).
Как образуются камни в жёлчном пузыре?
Процесс камнеобразования достаточно хорошо изучен. Ключевыми звеньями являются:
Муцин – природный гель, постоянно секретирующийся стенкой жёлчного пузыря, при повышении литогенности, начинает «вбирать» в себя кристаллы холестерина, формируя тем самым «ядро окаменения». Сформировавшаяся взвесь, при нарушенной сократительной функции, продолжает присоединять кристаллики солей, инкрустированные солями кальция. Таким образом жёлчные камни способны вырастать до 5-7 мм в год.
Как протекает жёлчекаменная болезнь
Основными факторами, оказывающими влияние на течение болезни, являются характер питания и размеры конкрементов. Жёлчекаменная болезнь может протекать как в форме хронического камненосительства, так и в острой, а порой и в осложненной форме.
Откуда берется боль при жёлчекаменной болезни?
Сами по себе, конкременты жёлчного пузыря не вызывают никаких болевых ощущений и могут быть случайной находкой во время диспансеризации. При поступлении пищи в двенадцатиперстную кишку, раздражаются механорецепторы и вызывают сокращение жёлчного пузыря. Конкременты вклиниваются в шейку, вызывая при этом длительный спазм, который и проявляется болевым синдромом. При приеме спазмолитических препаратов, конкремент может «отойти» назад из шейки и приступ печеночной колики купируется. Если же конкремент останется в шейке, то на фоне обструкции начинает развиваться воспаление.
Хронический калькулезный холецистит – бессимптомное камненосительство. Размеры конкрементов могут варьировать от 2 – 3 мм до 5 см. Для этой стадии характерно почти полное отсутствие клинических проявлений болезни. Конкременты могут находиться в просвете жёлчного пузыря годами, не вызывая никаких симптомов. Однако, при погрешности, может возникать дискомфорт в правом подреберье, купируемый самостоятельно или на фоне приема спазмолитических препаратов.
Острый калькулезный холецистит – возникает при длительной обструкции шейки жёлчного пузыря конкрементом. Болевой синдром сохраняется на фоне неэффективного консервативного лечения. Пациента беспокоит рвота, не приносящая облегчения, боли могут ощущаться за грудиной – холецистокардиальный синдром, в правую лопатку. Поднимается температура тела, появляются ознобы. В стенке жёлчного пузыря начинают развиваться воспалительные изменения, которые проходят от катаральной формы, флегмонозную и гангренозную. На фоне последней может развиться перфорация жёлчного пузыря или абсцесс.
Повышение давления в общем жёлчном протоке способствует забросу жёлчи в главный панкреатический проток и внутрипротоковой активации ферментов панкреатического сока – пусковой механизм развития острого билиарного панкреатита.
Синдром Мириззи. Достаточно редкое осложнение жёлчекаменной болезни. Развивается в результате длительного камненосительства. Сначала формируется стриктура, потом пролежень между жёлчным пузырем и общим жёлчным протоком.
Синдром Мириззи представляет значительные трудности для хирургического лечения. Это связано с тем, что в человеческом организме не существует пластического материала для закрытия дефекта общего жёлчного протока. Хирургическое лечение синдрома Мириззи нередко сопровождается формированием анастомоза между тонкой кишкой и общим жёлчным протоком. При миграции конкремента в тонкую кишку может развиться острая кишечная непроходимость, требующая экстренного хирургического лечения.
На фотографиях в просвете резецированного участка тонкой кишки находится конкремент, вызвавший кишечную непроходимость.
Как диагностировать жёлчекаменную болезнь?
Золотым стандартом диагностики жёлчекаменной болезни является ультразвуковое исследование брюшной полости. Этот метод позволяет выявить конкременты в жёлчном пузыре. Оценить их размеры, форму и локализацию. Важным показателем является толщина стенки жёлчного пузыря. В норме она не превышает 2-3 мм. Утолщение стенки является абсолютным признаком воспалительных изменений – острого холецистита. Важным критерием является диаметр общего жёлчного протока. При наличии конкрементов, его диаметр увеличивается с 3 – 6 до 20 мм.
Магнитно-резонансная томография позволяет увидеть внутри- и внепеченочные жёлчевыводящие протоки, а также главный панкреатический проток. К этому методу диагностики прибегают при подозрении о наличии конкрементов в общем жёлчном протоке. Это необходимо для планирования лечения.
Мультиспиральная компьютерная томография показана при развитии острого билиарного панкреатита. Этот метод диагностики позволяет выявить воспалительные изменения в поджелудочной железе, окружающих ее тканях.
На рисунке стрелкой обозначен конкремент в общем жёлчном протоке. При помощи дуоденоскопа в двенадцатиперстной кишке выполнено рассечение сфинктера Одди. Введено рентгеноконтрастное вещество, позволяющее визуализировать конкремент. При помощи специальной корзинки, выполняется захват и извлечение конкремента.
Лечение жёлчекаменной болезни
Лечение жёлчекаменной болезни только хирургическое. Консервативное лечение, прием жёлчегонных препаратов способствует миграции конкрементов из жёлчного пузыря в общий жёлчный проток и может вызвать острый билиарный панкреатит и механическую желтуху.
В зависимости от доступа и используемого оборудования холецистэктомия может быть выполнена открытым способом, лапароскопическим – через проколы в передней брюшной стенке и роботическим методом с использованием аппарата DaVinci. Каждый метод имеет свои показания и ограничения.
Холецистэктомия из открытого доступа, данный вид оперативного вмешательства показан при наличии противопоказаний для выполнения лапароскопической холецистэктомии. Такие, как тяжелая сердечно-сосудистая или дыхательная недостаточность, спаечная абдоминальная болезнь, наличие внутренних билиодигестивных свищей, синдрома Мириззи.
Лапароскопическая холецистэктомия является золотым стандартом в лечении жёлчекаменной болезни. Этот метод малотравматичен, обеспечивает отличную визуализацию и функциональность. Современное высокотехнологичное оборудование позволяет снизить риск интраоперационных осложнений.
Одним из вариантов лапароскопической операции является роботическая холецистэктомия с использованием аппарата DaVinci. Позволяет с ювелирной точностью произвести выделение внепеченочных жёлчевыводящих путей, тем самым обезопасив пациента от грозного осложнения – пересечения общего жёлчного протока.
Особые категории пациентов
Особое внимание требуется пациентам пожилого и старческого возраста. Множество сопутствующих заболеваний могут стать причиной отказа от планового хирургического лечения в пользу хирургического лечения «по жизненным показаниям» в других клиниках. В нашей клинике накоплен большой опыт оказания помощи пациентам старшей возрастной группы. После предоперационного обследования и подготовки пожилые пациенты могут рассчитывать на выполнение хирургического пособия.
Повышенного внимания требуют пациенты, страдающие сахарным диабетом с высоким индексом массы тела. На фоне сахарного диабета значительно снижены репаративные возможности организма, что наряду с выраженным болевым синдром и длительным постельным режимом может привести к ряду нежелательных осложнений.
У обеих групп пациентов лапароскопическая холецистэктомия является операцией выбора, т.к. малоинвазивный доступ позволяет значительно снизить хирургическую травму, значительно ускорить процесс активизации пациента. Как правило, вставать с кровати можно через 3-4 часа после операции. Благодаря ранней активации значительно снижается риск развития сердечно-сосудистых осложнений, спаечной абдоминальной болезни. Использование специальных удлиненных инструментов позволяет выполнять лапароскопическую операцию пациентам с индексом массы тела более 40 кг/м.
Как выполняется лапароскопическая холецистэктомия?
На фотографиях подробно показаны этапы лапароскопической холецистэктомии.
На снимке запечатлен этап мобилизации шейки жёлчного пузыря, выделения ее из сращений с двенадцатиперстной кишкой.
На этом снимке, при помощи лапароскопического инструмента вскрыта брюшина в области шейки жёлчного пузыря и выполняется мобилизация пузырного протока.
На этом снимке выделен пузырный проток и на него наложена клипса.
После наложения двух клипс на остающуюся часть пузырного протока и одной на уходящую, можно выполнять его пересечении.
После пересечения пузырного протока выполняется выделение и клипирования пузырной артерии.
Теперь, когда пузырная артерия пересечена, остается только отделить жёлчный пузырь от ложа и извлечь из брюшной полости.
На этом снимке показано отделение жёлчного пузыря от ложа в области шейки. Кажущаяся простота выполнения требует очень аккуратной работы, чтобы избежать повреждения печени.
Финальный этап операции. Жёлчный пузырь отделяется от ложа и извлекается из брюшной полости.
Как выглядят конкременты жёлчного пузыря?
На фотографиях представлены удаленные жёлчные пузыри с извлеченными конкрементами. Внешний вид конкрементов разнообразный. Они отличаются по форме, размерами, внешнему виду и структуре.
Осложнения после лапароскопической холецистэктомии
Самыми распространенными интраоперационными осложнениями являются пересечение пузырной артерии и общего жёлчного протока.
Кровотечение из пересеченной пузырной артерии останавливается клипированием и не вызывает технических трудностей у опытного хирурга.
Повреждение общего жёлчного протока требует выполнение реконструктивного вмешательства, сопряженного со значительными трудностями. В отдаленной перспективе такая хирургическая травма может привести к значительному снижению качества жизни и инвалидизации.
Выполнение холецистэктомии при помощи малоинвазивного и высокотехнологичного оборудования позволяет значительно снизить риски интраоперационных осложнений.
Послеоперационный период
При неосложненном течении послеоперационного периода практикуется ранняя активизация пациента, спустя 3-4 часа после операции. Прием пищи разрешен на вторые сутки. Выписка из стационара производится на 3-4 сутки, и зависит от индивидуального порога болевой чувствительности. Снятие швов не требуется, так как кожные раны ушиваются косметическими швами и рассасывающимися нитками.
Возвращение к привычному образу жизни и физическим нагрузкам возможно на 10–14 сутки, после полного заживления кожных ран.
Внешний вид после лапароскопической холецистэктомии:
Какие вопросы можно задать доктору на приеме?
Вы можете обратиться в клинику колопроктологии и малоинвазиной хирургии для диагностики и лечения жёлчекаменной болезни. Благодаря соверменным операционным и высококвалифицированному персоналу, в клинике проводятся все виды лечения жёлчекаменной болезни, в том числе роботические операции.
Запишитесь на консультацию и получите качественное лечение в ближайшее время.