Горизонтальный уровень жидкости в гайморовой пазухе что это
К вопросу о диагностике и лечении синуситов
Изучив вышеприведенную статью наших английских коллег, посвященную диагностике и лечению синуситов, мы решили представить собственный взгляд на эту проблему. Острые и хронические синуситы часто встречающаяся патология и у взрослых и у детей.
Изучив вышеприведенную статью наших английских коллег, посвященную диагностике и лечению синуситов, мы решили представить собственный взгляд на эту проблему.
Острые и хронические синуситы часто встречающаяся патология и у взрослых и у детей.
В России, в отличие от Великобритании, лечением синуситов пока не занимаются врачи общей практики или участковые терапевты, эта патология по-прежнему остается в ведении оториноларингологов. Но, конечно, первоначально с этими больными встречается именно терапевт или педиатр, который и должен заподозрить, что речь идет не об ОРВИ, сопровождающейся катаральными явлениями, или рините, а о синусите. Особенно это важно при остром процессе, так как при хронических синуситах больные, как правило, хорошо осведомлены о своем диагнозе и наблюдаются у ЛОР-врача.
В процессе диагностики и дифференциальной диагностики синуситов мы считаем целесообразным проведение ультразвукового исследования придаточных пазух носа (ППН) как скрининг-теста, при котором можно ответить на вопрос: имеются или нет патологические изменения в ППН? Если патологии не обнаружено, нужно продолжить диагностический поиск в другом направлении: ОРВИ, аденоидит, ринофарингит; особенно это касается детей.
При обнаружении патологии во время ультразвуковой диагностики мы рекомендуем произвести рентгенографию ППН.
 |
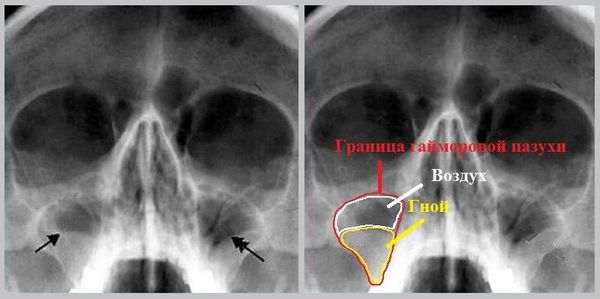
| Рисунок 1. Рентгенограмма ППН: тотальное затемнение правой гайморовой пазухи |
В отличие от английских коллег мы считаем, что плоскостная рентгенография ППН, при всей ее неспецифичности, достаточно информативна. На рис. 1-3 представлены рентгенограммы ППН, из которых достаточно четко можно сделать вывод о патологическом процессе в синусах. На первой рентгенограмме (рис. 1) мы видим тотальное затемнение правой гайморовой пазухи и легкую завуалированность клеток решетчатого лабиринта и лобной пазухи, что при соответствующем анамнезе может свидетельствовать об остром правостороннем гемисинусите. На второй (рис. 2) затемнение обеих гайморовых пазух, что наводит на мысль об остром двухстороннем гайморите (при пункции в данном случае получен гной). На третьей рентгенограмме (рис. 3) имеется уровень в левой верхнечелюстной пазухе (во время пункции получен жидкий гной при аспирации), что также свидетельствует о левостороннем остром гнойном гайморите.
Компьютерная томография, конечно, более точный диагностический метод, но, учитывая высокую лучевую нагрузку и дороговизну исследования, его следует использовать только при подозрении на новообразование в пазухе или каких-либо неясностях в диагнозе.
 |
| Рисунок 2. Рентгенограмма ППН: тотальное затемнение обеих гайморовых пазух |
Кроме того, при подозрении на гнойную форму острого или обострение хронического гайморита (гаймороэтмоидита) лечебно-диагностическая пункция верхнечелюстной пазухи является одним из самых эффективных диагностических и лечебных мероприятий.
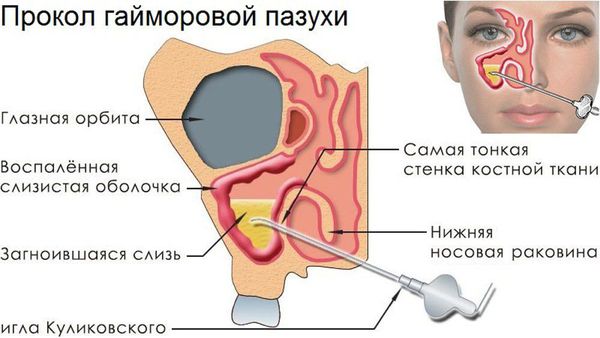
Классическая пункция верхнечелюстных пазух с помощью иглы Куликовского позволяет, во-первых, точно определить характер содержимого в пазухе (слизь, гной, кровь); во-вторых, получить достоверное бактериологическое исследование микрофлоры гайморовой пазухи (без примесей отделяемого из полости носа и аденоидов, мокроты), что в настоящее время из-за возросшей резистентности микроорганизмов чрезвычайно важно, и провести при необходимости цитологическое исследование; наконец, эта процедура чисто механически позволяет удалить из синуса патологическое содержимое и воздействовать на слизистую оболочку различными лекарственными средствами, в зависимости от характера процесса (антисептики, антибиотики, кортикостероиды, протеолитические ферменты, кислород и т. д.).
 |
| Рисунок 3. Рентгенограммы ППН: затемнение в левой гайморовой пазухе (уровень) |
Для выполнения пункции гайморовой пазухи также совершенно необходима рентгенограмма ППН не только для уточнения диагноза, но и для ориентировки в индивидуальных особенностях геометрии синуса.
Вопрос о возможных вариантах лечения острых и обострения хронических синуситов также весьма актуален. Мы считаем, что при наличии гнойного содержимого в пазухе и симптомов интоксикации необходимо применение антибактериальных препаратов с учетом бактериологического исследования. Если врач считает, что больной нуждается в срочной антибактериальной терапии, то исходя из того, что острые синуситы вызываются чаще всего Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarralis, имеет смысл назначение цефалоспоринов II поколения или антибиотиков широкого спектра действия, таких как амоксицилин, который эффективно накапливается в том числе и в костной ткани. Из всех лекарственных форм амоксициллина предпочтительнее Флемоксин Солютаб (производится в Голландии), биодоступность которого составляет 93%. Почти полное всасывание в кишечнике обеспечивает высокую эффективность (равнозначную внутримышечным инъекциям) и снижает риск развития дисбактериоза. Кроме того, таблетки Флемоксина Солютаб очень удобны для приема маленькими пациентами, так как обладают приятным запахом и вкусом, и могут быть растворены в воде.
При наличии у больного слизистого отделяемого из пазухи в удовлетворительном состоянии можно попытаться вести пациента без антибиотиков, а с использованием комплексных гомеопатических препаратов, снимающих отек слизистой оболочки, таких как циннабсин.
Отношение к назальным стероидам должно быть весьма осторожным. При обострении гнойной формы хронического синусита назначение глюкокортикоидов вряд ли оправданно, а часто и противопоказано. Кроме того, известно, что неумеренное использование местных глюкокортикоидных препаратов способствует развитию микотической инфекции, часто встречающейся в наше время и плохо поддающейся лечению.
И последнее: мы считаем, что при подозрении на какую-либо патологию в ППН, банальный синусит или неопластический процесс больного необходимо направить к оториноларингологу, а не пытаться лечить в условиях терапевтической практики.
Что такое гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 22 года.
Определение болезни. Причины заболевания
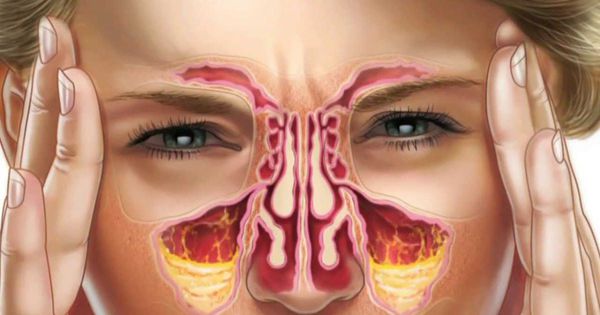
Гайморит — это инфекционно-воспалительный процесс в гайморовых, или верхнечелюстных, пазухах.
Синонимы: верхнечелюстной синусит, верхнечелюстной риносинусит.
В острой форме болезнь протекает с интенсивными симптомами: головная боль, стойкая заложенность носа, распирающие боли в переносице и области пазух (под глазами на уровне щёк), температура тела до 38–38,5 °С.
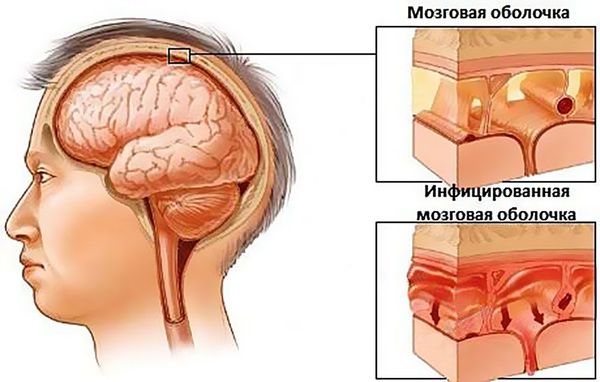
Если гайморит не вылечить вовремя, больному грозит развитие осложнений, вплоть до воспаления оболочек головного мозга — менингита.
Причины гайморита:
Предрасполагающие факторы развития гайморита:
Острый гайморит чаще всего вызывают вирусы, хронический гайморит, как правило, возникает при наличии предрасполагающих факторов.
Вероятность заболеть возрастает в осенне-зимний период, когда защитные силы организма ослаблены.
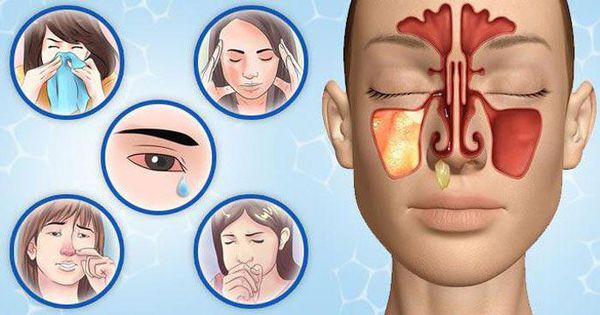
Симптомы гайморита
Симптомы острого гайморита
Гайморит начинается с насморка, как и любая другая респираторная инфекция. Появление насморка означает, что пазухи уже воспалены в той или иной степени.
Если насморк не проходит за 7 – 10 дней или симптомы ухудшаются, то к нему стоит отнестись серьёзно и обратиться за медицинской помощью.
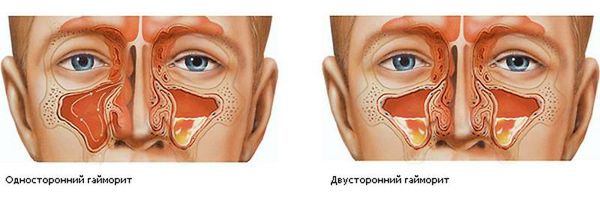
Характерным признаком острого гайморита является боль в переносице и области гайморовых пазух — под глазами на уровне щёк. К вечеру распирающая боль становится интенсивнее. Также неприятное давление в пазухах усиливается при наклоне или повороте головы. Если у больного воспалена одна пазуха, боль ощущается с одной стороны. Если воспаление двустороннее, болит справа и слева от носа. Болевые ощущения могут иррадиировать (отдавать) в зубы или височную область.
Вторым типичным симптомом гайморита является стойкая заложенность носа. Иногда состояние сопровождается обильным слизе- или гноетечением из носа. На начальной стадии болезни выделения прозрачные, потом слизь становится густой и приобретает зелёный оттенок, это говорит о смене фазы воспаления. Изменение характера слизи иногда указывает на гнойное воспаление. Если сразу не начать лечение, заболевание может затянуться, перейти в более тяжёлую форму или осложниться. При сильном отёке слизистой носа выделений может не быть, но чувство заложенности в носу при этом сохраняется.
Температура тела, как правило, повышена до 38 °С и больше. Запахи становятся еле различимыми, иногда обоняние пропадает совсем. Больной чувствует сильную слабость, становится вялым. Работать и заниматься привычными делами в этот период очень сложно.
Симптомы хронического гайморита
При хроническом гайморите симптоматика смазана. Болезнь протекает не так ярко, как при острой форме. В период ремиссии жалобы отсутствуют. Когда болезнь обостряется, у пациента повышается температура тела до субфебрильных значений (37,5 °С), появляются выделения из носа различного характера (от жидких, прозрачных до гнойных) и головные боли.
Патогенез гайморита
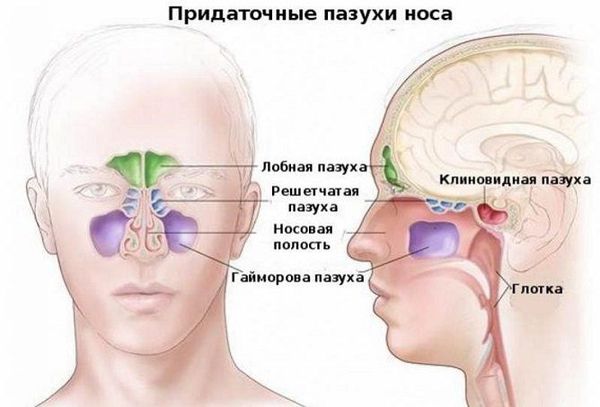
Верхнечелюстные, или гайморовы, пазухи — это полости, выстланные слизистой оболочкой и в норме заполненные воздухом. Среди всех околоносовых полостей они самые большие. Гайморовы пазухи не изолированы: каждая пазуха сообщается с полостью носа через маленькие отверстия — соустья. В здоровых пазухах постоянно образуется слизь. Ворсинки мерцательного эпителия на слизистой пазух, в носовой полости и нижних дыхательных путях продвигает слизь от дна пазухи к соустью, а затем в полость носа и носоглотку. Так пазухи очищаются и вентилируются.
Когда болезнетворные микроорганизмы проникают в полость пазухи, слизистая оболочка отекает и начинает усиленно производить слизь. За счёт антисептических свойств слизи организм пытается справиться с инфекцией. Из-за отёчности соустье сужается или полностью закрывается, а ворсинки мерцательного эпителия перестают адекватно двигаться. Слизь не может выходить из пазухи, накапливается и застаивается. Это благоприятная среда для размножения бактерий, которые живут на слизистых оболочках у всех людей.
Бактериальная флора начинает активно размножаться и «обживаться» в пазухе. Когда концентрация бактерий становится выше допустимой нормы, в гайморовой пазухе запускается острый воспалительный процесс — гайморит. Без своевременного лечения слизь в пазухах превращается в гной и воспаление становится гнойным.
Классификация и стадии развития гайморита
Выделяют несколько форм гайморита в зависимости от места локализации, типа возбудителя (этиологии), клинических проявлений и характера протекания воспалительного процесса.
По месту локализации воспаления:
По типу возбудителя:
По характеру течения воспалительного процесса:
По путям проникновения инфекции:
По характеру клинических проявлений:
Осложнения гайморита
Многие пациенты недооценивают гайморит и воспринимают воспаление пазух как обычный насморк. Но это ошибочное суждение. Любая форма острого гайморита может привести к серьёзным последствиям для здоровья.
Острый гайморит, если его не лечить своевременно или лечить неправильно, может стать хроническим. Лечение любого хронического заболевания — трудный и длительный процесс.
Поскольку ЛОР-органы — уши, глотка и полость носа — сообщаются друг с другом, инфекция из гайморовых пазух может перейти на соседние области и вызвать острый тонзиллит, фарингит или отит.
Гайморит в запущенной форме грозит больному и более опасными осложнениями. Из-за заблокированного соустья гнойные массы не выходят из пазухи в полость носа. Им становится тесно внутри, и они могут найти нестандартный выход — подняться выше к глазнице и головному мозгу и вызвать опасные для жизни заболевания:
Диагностика гайморита
Сбор анамнеза
На этом этапе ЛОР-врач выясняет, на что жалуется пациент, когда появились первые признаки болезни, какова их интенсивность, проводилось ли ранее лечение. Также доктор задаёт больному ряд вопросов, чтобы поставить диагноз и определить форму гайморита:
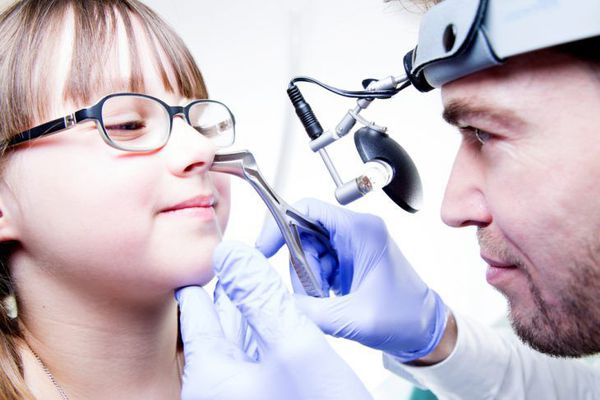
Общий осмотр
Лабораторная диагностика
По результатам можно судить о тяжести заболевания и о необходимости назначать антибактериальную терапию.
Инструментальная диагностика
Лечение гайморита
Консервативное лечение
Лечение гайморита должно быть комплексным. Тактика включает медикаментозную терапию, промывание пазух от патогенного содержимого и физиотерапевтические процедуры.
В качестве медикаментозной терапии больному назначаются:
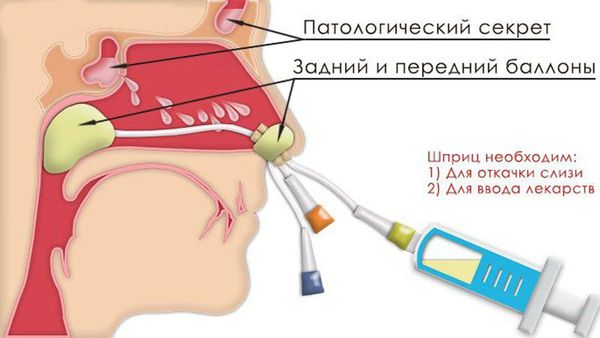
Промывание гайморовых пазух проводится ЛОР-врачом. Существует два метода промывания:
Физиотерапия — важная составляющая лечения. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление. Больному проводятся:
Хирургическое лечение
Пункция верхнечелюстной пазухи (прокол). Это малоинвазивная операция. Назначается в сложных случаях, когда не получается извлечь гной из пазух с помощью промываний. Показания для пункции:
Иглой Куликовского доктор делает в пазухе отверстие и с помощью шприца откачивает через него всё патогенное содержимое. Пациент чувствует облегчение сразу после манипуляции. В дополнение к пункции проводят медикаментозную и физиотерапию.
Прогноз. Профилактика
При своевременном обращении к ЛОР-врачу и соблюдении всех его рекомендаций прогноз благоприятный. С острым воспалением удаётся справиться за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Рекомендуется:
Верхнечелюстной синусит
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Симптомы
Симптомов заболевания довольно много: головная, височная боли, течение из носа, боль в области носа, повышенная температура (до 38 °C), утомление, слабость, отсутствие аппетита, бессонницы, озноб, кашель, потеря обоняния, заложенность носа, обильное потоотделение, слезящиеся глаза.
Осложнения
Внутричерепные осложнения: закупорка сосудов, нагноения в оболочке мозга, орбитальные осложнения (до остеомиелита).
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
По степени тяжести симптомов синуситы бывают:
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Лечение
1. Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
2. Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
3. «ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Профилактика
Среди профилактических мероприятий, которые помогут значительно снизить риск развития заболевания, можно выделить следующие:
ХРОНИЧЕСКИЙ ГАЙМОРИТ
Воспаление каждой из околоносовых пазух называют по ее анатомическому названию (этмоидит, фронтит, сфеноидит). Лишь одна из форм заболевания названа по имени автора, ее описавшего, т. е. гайморит вместо «воспаление верхнечелюстной
Воспаление каждой из околоносовых пазух называют по ее анатомическому названию (этмоидит, фронтит, сфеноидит). Лишь одна из форм заболевания названа по имени автора, ее описавшего, т. е. гайморит вместо «воспаление верхнечелюстной пазухи».
Воспаления в околоносовых пазухах практически имеют одинаковый этиопатогенетический механизм, а различия заключаются лишь в их анатомическом расположении. Общим анатомическим образованием для всех околоносовых пазух является орбита. В то же время при воспалении лобной пазухи велика опасность поражения мозговых оболочек и мозга, расположенных непосредственно у внутренней стенки этой пазухи. При воспалении же основной пазухи страдают в первую очередь находящиеся в анатомической близости зрительные нервы, а при воспалении клеток решетчатого лабиринта (этмоидит) раньше всего начинается воспаление тканей орбиты.
Имеются указания на то, что выделяемая из полости глотки флора не идентична с микрофлорой носа. Это необходимо учитывать при подборе антибиотиков и проводить микробиологические исследования носа и глотки раздельно.
В то же время у трети заболевших при микробиологическом исследовании роста микроорганизмов не обнаруживают, что объясняется применением антибиотиков самим больным до выполнения исследования, а также наличием в исследуемом материале анаэробных бактерий или вирусов, для идентификации которых необходимы специальные аппаратура и условия.
Патогенность каждого из микроорганизмов играет важную роль, но не менее существенное значение имеет и уровень иммунной защиты самого больного. Доказано, что у детей и взрослых воспалительные заболевания носа и околоносовых пазух сопровождаются изменениями в гуморальных и клеточных факторах иммунологического аспекта САИР, которые вызываются нарушениями в опсоно-фагоцитарных реакциях нейтрофилов. Поэтому как острый гайморит, так и обострение хронической формы этого заболевания чаще возникают в периоды, когда снижен уровень иммунитета из-за частых респираторных заболеваний, наблюдающихся в осенне-зимний и зимне-весенний периоды. Нельзя сбрасывать со счетов также пониженное содержание витаминов в пище в эти периоды и естественное снижение инсоляции. Конечно, необходимо учитывать и другие, чаще индивидуальные факторы. К ним следует отнести проявления у многих пациентов аллергии, т. е. повышенной чувствительности к различным раздражителям, профессиональные вредности и неблагоприятную экологическую обстановку. Такое многообразие факторов делает заболевание больного поливалентным и говорит о необходимости индивидуального подхода к лечению пациентов, страдающих хроническим гайморитом.
Хронический синусит может развиваться после острого синусита при понижении общей сопротивляемости организма, на почве авитаминоза, аллергии, вследствие узости носовых ходов (при искривлении перегородки носа) или уменьшения просвета выводных отверстий воспаленной или гипертрофированной слизистой общего, среднего носового хода; развитие хронического синусита у детей провоцирует также аденоидные разрастания.
Хронический гайморит изолированно поражает верхнечелюстную пазуху; у детей он чаще встречается в сочетании с патологией решетчатого лабиринта. В отличие от взрослых, у детей чаще имеют место катаральная или полипозно-гнойная формы, чем исключительно гнойная.
Морфологически определяются, как правило, утолщение слизистой оболочки за счет отека и инфильтрации лимфоцитов, полинуклеотидов и плазменных клеток. Иногда наблюдается очаговая гиперплазия слизистой с формированием полипозных выростов.
Клинические проявления сводятся к затруднению носового дыхания и к односторонним слизистым или слизисто-гнойным выделениям, появляющимся преимущественно в зимнее время. Частым симптомом является кашель, особенно по ночам. Нередки обострения среднего отита, вызванные стеканием гноя из пазухи по заднебоковой стенке носоглотки. Боли в области пазухи отсутствуют. Родители обращаются прежде всего к педиатру по поводу рецидивирующего бронхита, шейного лимфаденита и нередко к офтальмологу — по поводу упорного конъюнктивита и кератита.
Полоска гноя в среднем носовом ходе наблюдается не всегда. Ее легко обнаружить после анемизации среднего носового хода при наклоне головы в здоровую сторону и вперед.
Большое значение имеют косвенные признаки: диффузный отек средней носовой раковины, слизистые выделения в среднем носовом ходе, бледная окраска нижней носовой раковины, плохое ее сокращение после смазывания адреналином, светлое отделяемое пенистого характера в носовых ходах — все это свидетельствует об аллергическом характере процесса.
Обострения, как правило, связаны с перенесенным острым респираторным заболеванием и сопровождаются усилением головной боли, новым повышением температуры тела, слабостью и резким затруднением носового дыхания. При этом выделения из носа могут отсутствовать. Головная боль либо носит локальный характер и проецируется в лобные области, либо проявляется чувством давления за глазом (при одностороннем поражении пазухи). Очень часто ощущение тяжести возникает при попытке поднять веки. Гораздо реже имеются пульсирующие болевые ощущения в проекции самой пазухи, на щеке. Хотя чаще боль характерна при одонтогенном генезе заболевания, когда имеются кариозные зубы на верхней челюсти. При одномоментном поражении ветвей тройничного нерва боли носят острый характер с иррадиацией в глаз, небо. Анальгетики в этих случаях не купируют боль. Катаральное воспаление через несколько часов или дней переходит в гнойное, которое проявляется в виде обильных гнойных выделений со слабо выраженным одновременным снижением болевых ощущений. Гнойные выделения из полости носа чаще попадают в носоглотку, хотя при высмаркивании выделяются и из носа. Накопление их в пазухе осуществляется довольно быстро, и через несколько часов пазуха вновь оказывается заполненной. Емкость ее (у взрослых — в пределах 20 мл) у детей, естественно, заметно меньше, вследствие чего возобновление головной боли, а также риносинусогенные орбитальные внутричерепные осложнения распространены у них гораздо больше, чем среди взрослых. При этом у мужчин они наблюдаются в два раза чаще, чем у женщин.
Субпериостальные абсцессы при эмпиемах гайморовой пазухи у детей наблюдаются чаще, чем у взрослых, что обусловлено не столько патологическим процессом в гайморовой полости, сколько поражениями зубов и остеомиелитными изменениями верхнечелюстной пазухи.
Клинические проявления абсцесса, вызванного эмпиемой гайморовой полости, определяются местом его расположения. При субпериостальных абсцессах, образующихся вблизи орбитального края, наблюдаются покраснение, отечность, припухлость нижнего века, а иногда и щеки, а также хемоз нижнего отдела конъюнктивы.
Диагностика гайморита определяется совокупностью клинических и рентгенологических данных и устанавливается на основании характерных жалоб, данных объективного осмотра и дополнительных методов обследования. Опираться при установлении диагноза только на данные рентгенологического исследования нельзя. Вследствие общего кровоснабжения и сходства гистологического строения, набухание слизистой оболочки носа и верхнечелюстной пазухи происходит почти одновременно. У детей слизистая оболочка значительно толще, чем у взрослых, а объем ее увеличивается более интенсивно. Этим и объясняется частое наблюдающееся при рентгенологическом исследовании у детей, страдающих хроническим ринитом, а также аллергическим ринитом, нарушение воздушности верхнечелюстных пазух, что нередко расценивается как признак гайморита. О рефлекторно-вазомоторном характере набухания слизистой оболочки верхнечелюстной полости у детей с хроническим ринитом можно судить по быстрому изменению рентгенологической картины. В сомнительных случаях для уточнения диагноза делают рентген после введения в пазуху контрастного вещества (липоидол, йодлипол). Окончательное суждение о поражении придаточных пазух носа у детей должно выноситься на основании совокупности данных клинических и рентгенологических исследований. Большое диагностическое значение имеет пункция верхнечелюстной пазухи, которую производят у детей старше шести лет. У детей моложе шести лет при проведении этой процедуры возможны повреждения нижней стенки глазницы, а также травмирование зачатков постоянных зубов.
К наркозу прибегают в исключительных случаях. Ребенка готовят к пункции под местной анестезией. Предварительно анемизируют средний носовой ход. После тщательной анестезии латеральной стенки носа непосредственно под нижней носовой раковиной иглу с мандреном вводят в общий носовой ход. Концом иглы упираются в латеральную стенку нижнего носового хода на самой высшей его точке, примерно на 1-1,5 см вглубь от переднего конца от передней носовой раковины. Игле придают косое положение (по направлению к наружному углу глаза этой же стороны), и, надавив на латеральную стенку носа, легко вводят ее в пазуху. Для определения наличия или отсутствия в пазухе экссудата производят легкую аспирацию. Иногда оттягивание поршня затруднено, что указывает на нахождение кончика иглы в толще слизистой оболочки. Продвигая иглу несколько вперед или назад, добиваются ее правильного положения. При введении промывной жидкости, больной должен находиться в сидячем положении с наклоненной вперед головой, во избежание попадания жидкости в дыхательные пути.
В промывной жидкости часто обнаруживается желатинообразный зеленоватый слизисто-гнойный комок. Если затемнение на рентгенограмме было обусловлено набуханием слизистой оболочки пазухи, промывная жидкость оказывается чистой и стерильной.
Пункция верхнечелюстной пазухи — процедура, легко выполняющаяся врачом и переносящаяся больным. Возможны, однако, и осложнения. К наиболее частым осложнениям относится эмфизема щеки, возникающая в тех случаях, когда конец пункционной иглы проникает через переднюю стенку пазухи, и воздух при продувании поступает в мягкие ткани щеки. Если воздух попадает в орбиту, образуется эмфизема вокруг глаза, нередко экзофтальм. Введение жидкости при этих условиях может привести к развитию флегмоны и абсцесса орбиты, а в тяжелых случаях — к слепоте и внутричерепным осложнениям. В результате попадания воздуха в кровеносный сосуд может развиться самое тяжелое и опасное осложнение — воздушная эмболия. В связи с возможными указанными осложнениями продувание пазухи недопустимо, как до ее промывания, так и после него. Иногда при пункции наблюдается обморочное состояние, у больного выступает холодный пот, отмечается бледность кожных покровов. Все перечисленные осложнения, как правило, связаны с техническими погрешностями при проведении пункции, а также с плохой подготовкой больного ребенка. Введение антибиотика в пазуху иногда вызывает аллергическую реакцию у детей в виде аллергической сыпи, крапивницы, отека лица, гортани.
Рентгенологическое исследование является одним из наиболее важных и наиболее распространенных методов в ринологии, в частности при диагностике различных форм гайморита. Появившиеся в настоящее время новые способы исследований (стереография, прямое увеличение рентгеновского изображения, электрорентгенография, послойное исследование и, наконец, один из наиболее точных и перспективных методов — компьютерная томография) помогли существенно усовершенствовать диагностику синуситов. Однако рентгенография в прямой проекции, явившаяся одним из первых примеров прикладного использования открытых К. Рентгеном Х-лучей как в настоящее время, так и, вероятно, в будущем, сохранит за собой ведущие позиции в рентгенодиагностике синуситов из-за своей доступности.
Однако необходимо подчеркнуть, что толкование полученных рентгенологических данных часто бывает весьма упрощенным и не всегда позволяет раскрыть все возможности этого метода. Основным и главным симптомом считают понятия «затемнение», «помутнение», «снижение розрачности», «завуалированность» и т. д. Но данная трактовка дает лишь общее представление о чисто физическом проявлении, т. е. задержке прохождения рентгеновских лучей через все ткани лицевого скелета и, как следствие, большем или меньшем попаданием рентгеновских лучей на фоточувствительный материал — рентгенопленку. Однако образующийся фотографический эффект не может соответствовать характеру патологического состояния и, тем более, степени его выраженности. Высказывать суждения о наличии воспалительного процесса либо о переходе его в стадию рубцевания в этих случаях некорректно.
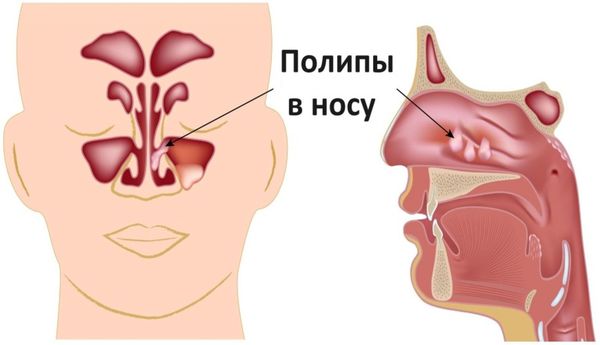
Снижение прозрачности верхнечелюстной пазухи на рентгенограмме может быть связано с содержанием в пазухе патологического секрета, утолщением слизистой оболочки, с полипами, кистозными и другими новообразованиями. Кроме этого, снижение прозрачности гайморовой пазухи может быть связано и с утолщением ее костных стенок.
Как известно, внутренняя поверхность костных стенок гайморовой пазухи не имеет надкостницы, ее роль выполняет самый глубокий слой слизистой оболочки (мукопериост). Из-за этого воспалительный процесс в слизистой оболочке пазухи достаточно быстро распространяется и на костные стенки пазухи, где наблюдаются продуктивные изменения. Данное обстоятельство позволяет оценивать на рентгенограмме состояние костных стенок пазухи. Вследствие проекционного искажения и явлений суперпозиции, носовая и глазничная стенки не могут служить объектом такой оценки при традиционной укладке при выполнении прямого снимка. В этом случае может оцениваться только состояние переднебоковой стенки пазухи. Лишь при повороте головы пациента по отношению к пленке на 25—30° в сторону исследуемой пазухи, при тангенциальном ходе пучка рентгеновских лучей к передней стенке изучаемой пазухи можно дать оценку состояния как передней, так и глазничной и задней стенок пазухи. В норме боковая костная стенка верхнечелюстной пазухи, а на «косой» рентгенограмме соответственно глазничная и задняя стенки представляются четко очерченной тонкой тенью, нормальную воздушность просвета пазухи подчеркивает ровный внутренний контур. В случаях, когда имеет место равномерное снижение прозрачности верхнечелюстной пазухи малой или средней интенсивности, сохранена четкость контура костной стенки и не отмечается ее утолщения, можно говорить об утолщении слизистой оболочки пазухи или о наличии в ней воспалительного экссудата. Эта картина характерна для острого гайморита без вовлечения в патологический процесс костной ткани.
При наличии понижения прозрачности пазухи и уплотнения тени боковой костной стенки следует считать воспалительный процесс хроническим. Для уточнения формы гайморита, его стадии (обострения или ремиссии) необходимо обращать внимание на характер и степень перехода рисунка внутреннего контура утолщенной кости к рисунку утолщенной слизистой оболочки. Я. А. Фастовский, М. Г. Румянцева (1986) выделили три наиболее характерных скиалогических варианта.
Различная выраженность реакции слизистой оболочки, как проявление воспалительного процесса в виде ее утолщения, достаточно четко определяется на рентгенограммах. Далеко не всегда наблюдается полное исчезновение воздушности пазухи. Обычно в ее центре определяется участок просветления, имеющий форму, размер так называемой «остаточной» воздушной полости, зависящий от степени утолщения слизистой оболочки. Учитывая данные анамнеза и клиники в сопоставлении с другими рентгенологическими признаками (реакция костных стенок), можно выдвинуть предположение, что эти изменения обусловлены гиперплазией слизистой оболочки, характерной для хронического воспалительного процесса. При этом существенное значение имеет оценка контура «остаточной» воздушной полости. Наличие нечетких границ «остаточной» воздушной полости отображает текущий воспалительный процесс либо его обострение, в то время как четкость контура «остаточной» воздушной полости свидетельствует о ремиссии. Рентгенологическое исследование, проводимое в динамике, в процессе консервативного лечения либо вскоре после его завершения может подтвердить достоверность этого рентгенологического признака.
Симптом «сопровождающей тени» отмечается не только в начале заболевания, но и в стадии выздоровления, после стихания воспалительных явлений. Поэтому на основании однократного рентгенологического исследования трудно установить, имеем ли мы дело с начальной фазой заболевания или с остаточными явлениями. Только данные серийного исследования в сопоставлении с клиническими признаками могут правильно оценить картину заболевания.
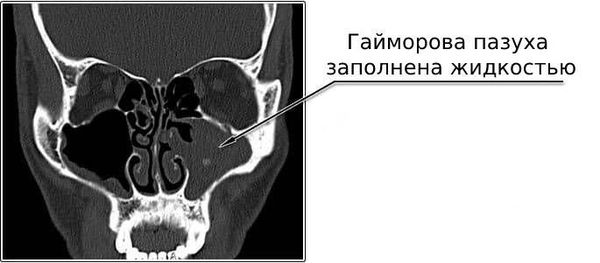
При подозрении на одонтогенный гайморит и наличие свищевого хода на боковой поверхности альвеолярного отростка КТ-исследование переводиться с целью исключения или подтверждения наличия гнойного процесса верхнечелюстной пазухи. При подозрении на злокачественную опухоль верхнечелюстной пазухи КТ-исследование нужно для определения границ распространения новообразования и выбора тактики лечения. Однако для определения морфологической структуры нельзя использовать КТ-плотностные показатели; необходимо провести гистологическое исследование.
Достоверная дифференциальная диагностика между злокачественной опухолью и деструктивным полипозным процессом околоносовых пазух, полости носа затруднена. КТ-исследование может констатировать лишь разрушение костных стенок пазух, проникновение новообразования в окружающие области. На основании КТ-плотностных показателей тканей косвенно можно судить о наличии доброкачественного процесса.
При расшифровке рентгенологических данных следует учитывать, что после ликвидации воспаления прозрачность пазухи обычно восстанавливается.
При хроническом процессе контуры пазухи стушевываются, затемнение становится интенсивным. При эмпиеме тень густая, диффузная, а при разлитом полипозе она не имеет гомогенного характера, даже если вся полость заполнена полипами. При подозрении на эмпиему рекомендуется производить исследование в положении сидя. Обнаружение одной или нескольких округлых теней может указывать как на полип, так и на кисту. В пользу полипа обычно говорит одновременное присутствие полипов в носу. Увеличиваясь в размере, киста может заполнить большую часть верхнечелюстной пазухи, а иногда и всю пазуху целиком.
При вовлечении в процесс костной стенки и нарушении ее целостности может образоваться свищ. Выявление на снимке костного дефекта в направлении свищевого хода возможно лишь после введения в свищ зонда.
Для проведения лечения прежде всего необходимо обеспечить хороший отток отделяемого из пораженной пазухи путем анемизации среднего носового хода несколько раз в день. Хорошие результаты получены при УЗ-терапии. Аденоидные разрастания подлежат обязательному удалению. Нередко полное выздоровление наступает через две-три недели после аденотомии.
Современные концепции этиопатогенетической терапии
В настоящее время это направление представлено различными фармакологическими препаратами, изготавливаемыми в виде носовых капель, аэрозолей, гелей, мазей или пероральных таблеток, пастилок и т. д.
Дополнительно к сосудосуживающим препаратам в эти средства вводят и специальные формы антибиотиков, концентрация которых, достигаемая при местном применении, осуществляет бактерицидную концентрацию грамположительных и грамотрицательных микроорганизмов. К таким патентованным препаратам относятся носовые cпреи. Полидекса, содержащая антибиотики неомицин и пилимиксин, а также кортикостероидный препарат дексаметазон и сосудосуживающий фенилэфрин. Другими cпреями, обладающими местными противовоспалительными действиями являются зофра, содержащий антибиотик фрамицидин и биопарокс, в состав которого входит фюзафунжин. Последний помимо антибактериального действия обладает и антимикотической активностью.
Однако наиболее частой и общепринятой является общая антибиотикотерапия. Она осуществляется как перорально ампициллином или его улучшенным составом за счет присоединения b-лактамаз клавулановой кислоты — амоксиклавом или аугментином.
В то же время высокой активностью обладают и цефалоспорины II и III типов, а также фторхинолоны.
При аллергии к β-лактамазам рекомендуются макролиды (азитромицин, рокситромицин и др.). Эффективность в лечении синусита имеют и тетрациклины, в частности доксициклин, рондомицин (метациклин).
При одонтогенном характере процесса необходимо сочетание антибиотиков, обладающих тропизмом к костно-хрящевым тканям. Такими являются, в частности, линкомицин, фузидин натрия. При назначении одного из них следует добавить метронидазол (трихопол). Длительное использование высокоэффективных антибиотиков подавляет рост грамположительных и грамотрицательных микроорганизмов и активизирует рост дрожжей и других грибов. Поэтому следует считать не только оправданным, но и необходимым назначение антимикотических препаратов. Самыми простыми и наиболее употребительными считаются нистатин, леворин.
В случае легкого и среднетяжелого проявления заболевания терапию возможно применять перорально, но при тяжелом или затянувшемся течении необходимо использование внутривенного способа введения препаратов, и лишь спустя три—пять дней при улучшении как местного, так и общего статуса можно переходить на пероральный путь введения препаратов.
Длительность терапии при остром и рецидивирующем остром синусите составляет 10—14 дней, при обострении хронического до трех-четырех недель. При хроническом синусите антибактериальная терапия имеет меньшее значение, чем комплексная, а иногда и оперативное вмешательство. В то же время необходимо, чтобы выбор препаратов основывался на результатах бактериологического исследования содержимого синусов и чувствительности выделенных возбудителей к антимикробным препаратам. Обязательно следует выполнять пункцию и дренирование синусов. Одним из комбинированных антибактериальных препаратов для местного применения является флуимуцил антибиотик. Введение в состав препарата фермента и антибиотика делает его использование особенно важным для скорейшего удаления из пазухи гнойно-некротических масс. Для введения в пазухи применяется 250 мг флуимуцила антибиотика однократно в сутки в течение семи дней. Возможно также использование этого препарата ингаляционным методом в количестве шести–восьми инъекций.
Введение растворов ферментов (трипсина и хемотрипсина) способствует разжижению густого гнойного содержимого. Для введения антибиотиков в верхнечелюстную пазуху используют также метод «перемещения» растворов антибиотиков из полости носа. После тщательной анемизации среднего носового хода больного укладывают на стол с максимально запрокинутой головой, повернутой на 45° в сторону локализации процесса. Полость носа на стороне поражения заполняется при помощи шприца раствором антибиотика (3—5 мл), после чего ноздря зажимается. Во вторую ноздрю вставляется олива, соединенная со сжатой рукой баллоном. После этого ребенок произносит «кук-кук» (небная занавеска закрывает вход в носоглотку), и баллон наполняется воздухом, в полости носа и придаточных пазухах создается отрицательное давление. Мгновенное отнятие оливы и разжатие второй ноздри приводит к выравниванию давления в пазухах и обеспечивает проникновение в них растворов антибиотика. Разумеется, для успешного применения методики «перемещения» необходимо наладить контакт с ребенком, найти с ним общий язык. Хороший результат получен при применении внутрь антигистаминных препаратов.
В упорных, не поддающихся консервативному лечению случаях хронического гайморита приходится прибегать к хирургическому вмешательству. При помощи бора или троакара делают отверстие под нижней носовой раковиной, в которое вставляют мягкий катетер, фиксирующийся пластырем. Промывание пазухи раствором из антибиотика производится через катетер, а после его удаления (спустя пять–семь дней) — через образовавшееся отверстие. В последние годы для дренажа верхнечелюстной пазухи с успехом используют полиэтиленовые трубки, которые вводят через пункционную иглу. После извлечения пункционной иглы дренажная трубка остается на месте на все время лечения. Подобное вмешательство более щадящее, чем оперативное вскрытие пазухи, которое производилось преимущественно у взрослых и лишь в исключительных случаях — у детей старшего возраста. Все шире применяется у детей эндоназальное вскрытие верхнечелюстной пазухи, при котором создается соустье между пазухой и полостью носа при минимальном травмировании слизистой полости носа (Б. В. Шеврыгин).
Радикальная операция верхнечелюстной пазухи у детей старшего возраста
После разреза слизистой оболочки десны под верхней губой и отслоения мягких тканей с обнажением костно-лицевой стенки, через которую проникают в пазуху, удаляют гной и патологически измененную слизистую оболочку. Удаляя части внутренней стенки на уровне нижнего носового хода, устанавливают постоянное соустье с полостью носа. Через это отверстие производится, при показаниях, промывание верхнечелюстной пазухи.
В последние десятилетия в ЛОР-практике стали применяться более щадящие методы, такие, как установка постоянных катетеров в полость пазухи с последующим активным введением лекарственных веществ; лазерное воздействие по введенному кварц-полимерному волокну, а также использование низкочастотного ультразвука для кавитационной обработки стенок пазухи. С целью уменьшения осложнений, связанных с пункционными методами лечения, была предложена система баллонного частичного закрытия общего носового хода с последующей аспирацией и промыванием пазухи через ее анатомическое естественное соустье с носом, так называемый «синус-катетер». Эта конструкция, изготовленная из различных видов резины, не имеет острых, режущих или колющих деталей и позволяет выполнять санирующие пазуху процедуры: аспирировать, промывать и вводить лекарственные препараты. С помощью синус-катетера весьма успешно лечатся многие формы хронического и острого гайморита.
В литературе имеются указания и на использование других ФС, а также лазеров с другой длиной волны. Эти исследования, несомненно, интересны и в научном, и особенно в практическом плане, однако для оценки отдаленных результатов такого лечения требуется время.
Дело в том, что многие ринохирурги считают, что, если больной больше к ним не обращается — значит, он выздоровел. При этом совершенно безосновательно игнорируется возможность обращения таких больных к другим специалистам и в другие клиники, где им выполняют другие, часто более радикальные вмешательства.
В. Г. Зенгер, доктор медицинских наук, профессор
МОНИКИ, Москва