Гиповаскулярное образование в поджелудочной железе что это значит
Гиповаскулярное образование в поджелудочной железе что это значит
1. Аббревиатура:
• Нейроэндокринная опухоль (НЭО) поджелудочной железы
2. Синоним:
• Островковоклеточная опухоль
3. Определение:
• Опухоль из эндокринных клеток ПЖ (островков Лангерганса)
4. Ассоциированные синдромы:
• Множественная эндокринная неоплазия первого типа (МЭН 1, гастриномы), синдром Гиппеля-Линдау, нейрофиброматоз первого типа, туберозный склероз
1. Общая характеристика:
• Лучший диагностический критерий:
о Гиперваскулярное объемное образование поджелудочной железы, хорошо отграниченное от окружающих тканей, дающее гиперваскулярные метастазы в печени
• Локализация:
о В 85% случаев опухоли располагаются в поджелудочной железе, в 15% случаев являются эктопическими:
— Наиболее часто встречающиеся локализации эктопических нейроэндокринных опухолей: двенадцатиперстная кишка, желудок, лимфоузлы, яичники
о Гастриномы в 90% случаев возникают в т. н. «треугольнике гастрином»:
— Треугольник ограничен сверху пузырным протоком и ОЖП, снизу второй и третьей частью двенадцатиперстной кишки, с внутренней стороны шейкой и телом ПЖ
— Эктопические гастриномы чаще всего возникают в стенке двенадцатиперстной кишки
• Размер:
о От нескольких миллиметров до 10 см
• Общие концепции:
о Встречаются реже, чем опухоли экзокринной части ПЖ
о Согласно классификации ВОЗ подразделяются на доброкачественные (эндокринные опухоли высокой степени дифференцировки) и злокачественные (высоко- или низкодифференцированный нейроэндокринный рак)
о Больше не подразделяются на функционирующие и нефункционирующие, поскольку в настоящее время все нейроэндокринные опухоли расцениваются как гормонально активные
о Выделяются синдромальные (вызывающие развитие клинического синдрома и изменения лабораторных данных) и несиндромные опухоли:
— Синдромальные опухоли: секретируют различные гормоны ПЖ; развивается определенный клинический синдром:
Инсулинома, глюкагонома, гастринома, соматостатинома, випома (опухоль, продуцирующая вазоактивный интестинальный полипептид), карциноид
— Внесиндромные опухоли:
Являются гипофункциональными или клинически «немыми», имеют большой размер
На момент установления диагноза имеют больший размер по сравнению с синдромальными опухолями, поскольку не приводят к появлению симптоматики или изменениям лабораторных данных
Кистозные нейроэндокринные опухоли чаще бывают внесиндромными и не продуцируют инсулин
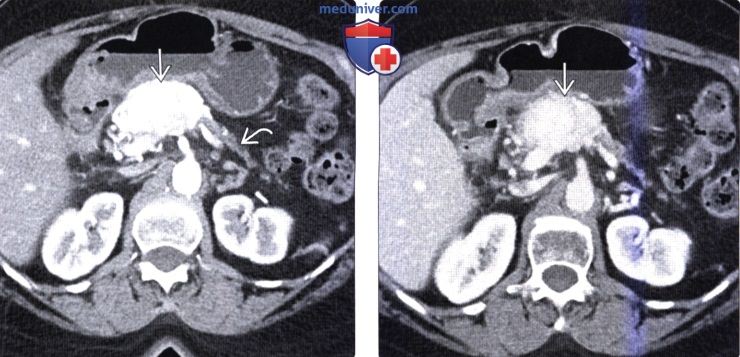
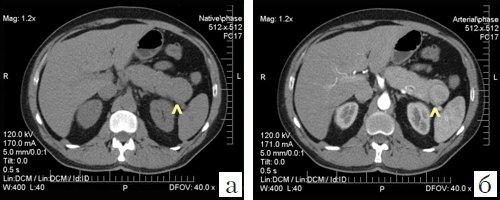
(Справа) На аксиальной КТ в венозной фазе контрастного усиления у этого же пациента опухоль по-прежнему накапливает контраст, но в значительно меньшей степени, чем в артериальной фазе. 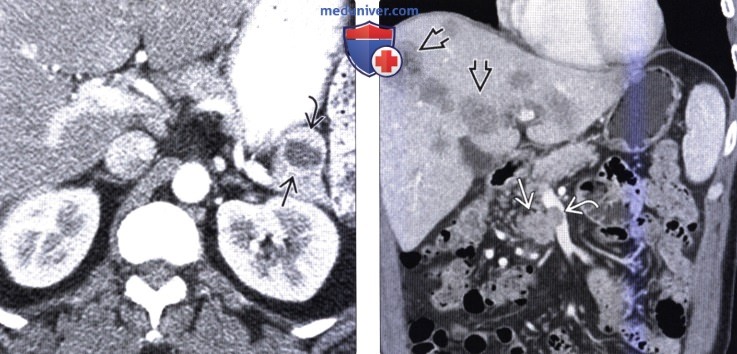
(Справа) На корональной КТ с контрастным усилением визуализируется гиповаскулярное объемное образование в крючковидном отростке поджелудочной железы на фоне многочисленных метастазов в печени.Опухоль прорастает в верхнюю брыжеечную вену, что не типично для аденокарциномы, и больше характерно для нейроэндокринной опухоли. 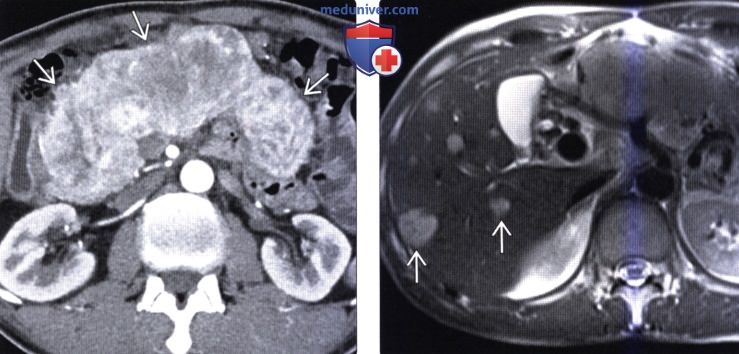
(Справа) На аксиальной Т2 взвешенной томограмме у этого же пациента визуализируются гиперинтенсивные очаги в печени. Несмотря на то, что они могут с легкостью быть ошибочно расценены как кисты или гемангиомы, нужно учитывать, что метастазы нейроэндокринных опухолей в печень также могут обладать крайне высокой интенсивностью сигнала на Т2 ВИ.
2. КТ признаки нейроэндокринной опухоли поджелудочной железы:
• Объемное образование ПЖ неинфильтративного характера с четкими контурами, которое обычно (но не всегда) является гиперваскулярным и наиболее хорошо заметно в артериальной фазе:
о В венозной фазе чаще всего накапливают контраст не так интенсивно, из-за чего небольшие опухоли сложно различить:
— Могут становиться заметнее в венозной фазе (редко)
о Синдромальные опухоли обычно имеет меньшие размеры на момент обнаружения ( 5 см):
— Обычно являются гиперваскулярными, но не в такой степени, как синдромальные опухоли
— В крупных опухолях вероятнее наличие центрального некроза, кистозных изменений, кальцинатов
• В нейроэндокринных опухолях часто обнаруживаются кальцинаты (в центре или с диффузным распределением)
• В большинстве случаев НЭО (за исключением крупных) не приводят к панкреатобилиарной обструкции и атрофии паренхимы вышележащих отделов поджелудочной железы:
о Редко некоторые небольшие опухоли могут продуцировать серотонин, что приводит к фиброзу и обструкции протока поджелудочной железы (ППЖ)
• Опухоль чаще прорастает в воротную или верхнюю брыжеечную вену, а не охватывает их
• Кистозные нейроэндокринные опухоли могут имитировать другие кистозные новообразования поджелудочной железы:
о Периферическое нодулярное накопление контраста в артериальной фазе является характерным признаком нейроэндокринной опухоли
• Метастазы в печени и вторично измененные лимфатические узлы выглядят так же, как первичная опухоль, и являются гиперваскулярными:
о Чаще всего метастазы выявляются в печени, лимфоузлах возле опухоли, а также в костях (склеротического характера)
о Уровень «жидкость-жидкость» в метастазах эндокринных опухолей в печени описывается как специфический признак
• Синдром Золлингера-Эллисона (при гастриноме): утолщение стенки проксимальных отделов желудка и интенсивное накопление ею контраста
в) Дифференциальная диагностика нейроэндокринной опухоли поджелудочной железы:
2. Протоковый рак поджелудочной железы:
• Гиповаскулярная опухоль инфильтративного характера, вызывающая обструкцию ППЖ и/или ОЖП и атрофию паренхимы ПЖ
• В отличие от нейроэндокринных опухолей практически никогда не содержит обызвествления
• Охватывает брыжеечные вены и вызывает сужение их просвета, но не приводит к появлению опухолевых тромбов
3. Вторичное поражение поджелудочной железы:
• Гиперваскулярные метастазы в поджелудочной железе (преимущественно почечноклеточного рака) неотличимы от НЭО
4. Серозная цистаденома поджелудочной железы:
• Опухоль в виде «губки», состоящая из множественных мелких кист, разделенных перегородками, накапливающими контраст
• Солидный вариант, выглядящий как гиперваскулярное объемное образование, иногда невозможно отличить от НЭО
5. Гастроинтестинальная стромальная опухоль, прилежащая к поджелудочной железе:
• Новообразование желудка или двенадцатиперстной кишки может имитировать НЭО ПЖ, особенно, если активно накапливает контраст
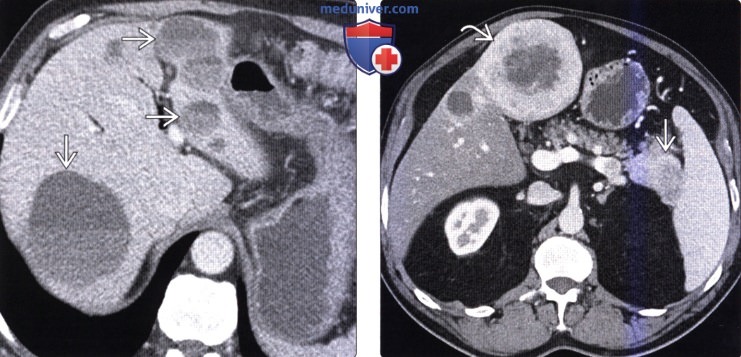
(Справа) На аксиальной КТ с контрастным усилением визуализируется гиперваскулярное объемное образование в хвосте поджелудочной железы, сопоставимое с нейроэндокринной опухолью. Обратите внимание, что крупный метастаз в печени накапливает контраст примерно так же, как первичная опухоль в поджелудочной железе. 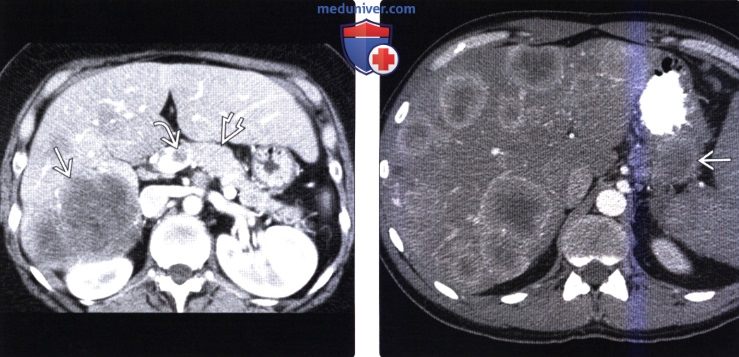
(Справа) На аксиальной КТ в артериальной фазе контрастного усиления в печени визуализируются многочисленные гиперваскулярные метастазы первичной НЭО поджелудочной железы. Первичная опухоль и ее метастазы, как наблюдается и в этом случае, часто представляют собой образования с повышенной васкуляризацией, обнаруживаемой в артериальной фазе. 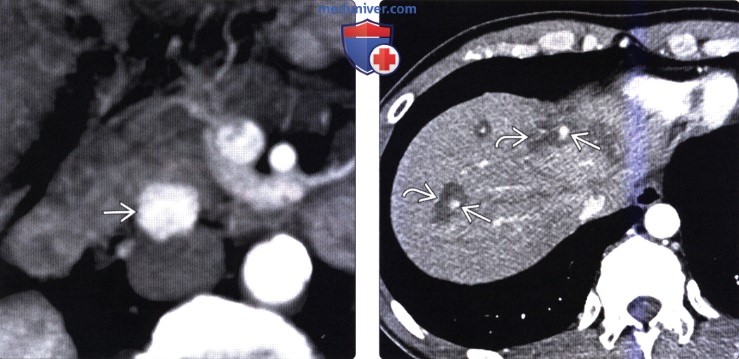
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента в печени визуализируются множественные гиподенсные участки стеатоза, окружающие маленькие гиперваскулярные метастазы. Возникновение стеатоза вокруг очагов, скорее всего, обусловлено влиянием инсулина, продуцируемого функционирующими метастазами, являясь хотя и редким, но известным проявлением метастатической инсулиномы.
г) Патология. Общая характеристика:
• Этиология:
о Опухоль возникает из апудоцитов (APUD-клеток), в которых происходит накопление аминов-предшественников о Патогенез и проявления:
— Инсулинома: опухоль из бета-клеток → гиперинсулинемия — гипогликемия
— Гастринома: островковоклеточная опухоль → повышение секреции гастрина → повышение кислотности желудочного сока → пептические язвы
— Глюкагонома: опухоль из альфа-клеток → ↑ уровня глюкагона → классическая кожная сыпь и сахарный диабет
• Генные изменения:
о МЭН 1 (гиперпаратиреоз, аденома гипофиза, НЭО ПЖ):
— Заболевание с аутосомно-доминантным типом наследования
— В 80% случаев приводит к развитию НЭО, часто множественных
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Синдромальные опухоли:
— Инсулинома: симптомы гипогликемии, I уровня глюкозы ( 2 см) напрямую связан с вероятностью ее злокачественности
4. Лечение:
• Аналоги соматостатина, такие как октреотид, применяются для снижения выраженности симптоматики при синдромальных опухолях за исключением соматостатиномы
• При синдромальных или доброкачественных несиндромных НЭО при отсутствии метастазов необходимо хирургическое вмешательство (резекция)
• НЭО, распространяющиеся за пределы ПЖ, при отсутствии метастазов должны удаляться если это возможно, даже если не удается добиться отсутствия клеток опухоли по краю резекции:
о Оперативное вмешательство позволяет снизить выраженность симптоматики и улучшить выживаемость
• Резекция первичной НЭО, даже при наличии метастазов в печени, может способствовать увеличению выживаемости
о В некоторых случаях может быть выполнена резекция или циторедуктивная операция (при метастазах в печени)
• У пациентов с печеночной недостаточностью и метастазами, ограниченными печенью, возможна трансплантации печени
е) Список использованной литературы:
1. Kawamoto S et аI.: Pancreatic neuroendocrine tumor with cystlike changes: evaluation with MDCT. AJR Am J Roentgenol. 200(3):W283-90, 2013
Редактор: Искандер Милевски. Дата публикации: 12.3.2020
Доброкачественные опухоли поджелудочной железы
Общие сведения
Доброкачественные опухоли поджелудочной железы – редкая патология. Неоплазии встречаются с частотой 1-3 случая на 1 миллион населения. Поражают преимущественно людей среднего и старшего возраста. Могут быть одиночными или множественными, располагаться в хвосте, теле или головке органа. Небольшие гормонально неактивные опухоли обычно протекают бессимптомно, становятся случайной находкой при обследовании по поводу других заболеваний. Гормонально активные новообразования характеризуются специфическими изменениями эндокринного фона.
Причины
Причины развития данной патологии не установлены. Считается, что имеют значение генетические факторы, предрасполагающие к неопластическим процессам, неблагоприятная экологическая обстановка, курение, злоупотребление алкоголем. Большая роль в развитии опухолей ПЖ в современной гастроэнтерологии и онкологии отводится воспалительным процессам органа, в первую очередь – хроническому панкреатиту.
Фактором риска развития доброкачественных новообразований также является нерациональное питание: преобладание жирной пищи (преимущественно животного происхождения), недостаток клетчатки, протеинов, витаминов, а также неправильный режим питания (отсутствие регулярных приемов пищи, переедание).
Классификация
Чаще диагностируются функциональные нейроэндокринные опухоли: гастриному (гастрин-продуцирующую неоплазию ПЖ из клеток островков Лангерганса), инсулиному, глюкагоному. Несмотря на то, что такие образования обычно имеют небольшие размеры и не склонны к быстрому росту, их проявления весьма специфичны, поскольку клетками новообразований продуцируются гормоны, поступающие в системный кровоток.
К доброкачественным неоплазиям поджелудочной железы также относят гемангиому (образование, имеющее сосудистую структуру), фиброму (из соединительной ткани), липому (из жировой ткани), лейомиому (образование из мышечных волокон), невриному или шванному (новообразование из шванновских клеток, которые находятся в оболочках нервов). Данные виды опухолей отличаются отсутствием клинических проявлений до достижения ими значительных размеров.
Симптомы
Симптомы новообразований поджелудочной железы доброкачественной природы определяются типом опухоли. Гормонально неактивные неоплазии обычно являются диагностической находкой, поскольку не имеют никаких симптомов до достижения ими существенных размеров и сдавления соседних органов, растяжения капсулы органа или нарушения кровотока. Обычно такие опухоли выявляются при проведении инструментальной диагностики других заболеваний.
Предварительно отличить их от злокачественных позволяет ряд признаков: отсутствие клинических симптомов (в том числе проявлений интоксикационного синдрома: слабости, снижения аппетита, утомляемости, тошноты, субфебрильной температуры тела), медленный рост при нормальном уровне онкомаркеров в крови. Если доброкачественная опухоль поджелудочной железы больших размеров сдавливает соседние органы, возможен болевой синдром. Боли постоянные, ноющие, могут усиливаться при смене положения тела, их локализация зависит от расположения неоплазии.
Новообразования головки ПЖ характеризуются болью в правом подреберье и эпигастрии, тела органа – в верхних отделах живота, хвоста – в левом подреберье, поясничной области. Опухоль может сдавливать панкреатический или общий желчный протоки, что проявляется признаками механической желтухи: иктеричностью склер и кожи, зудом, появлением темной окраски мочи, обесцвечиванием кала. Если сдавливается какой-либо отдел кишечника, может развиться кишечная непроходимость.
Гормонпродуцирующие доброкачественные опухоли имеют специфические признаки, которые определяются выделяемым гормоном. Инсуломы (инсулиномы) продуцируют гормон инсулин, влияющий на уровень сахара крови. Признаками такого новообразования являются симптомы гипогликемии: слабость, повышенная потливость, головокружение, раздражительность, тахикардия; при значительном снижении глюкозы крови возможна гипогликемическая кома.
Гастринома проявляется развитием множественных гастродуоденальных язв, рефрактерных к фармакотерапии. Язвы могут располагаться в желудке, бульбарном отделе, иногда даже в тощей кишке. Пациенты ощущают интенсивные боли в эпигастральной области; характерна отрыжка кислым, изжога. Вследствие гиперпродукции гастрина в просвет желудочно-кишечного тракта попадает большое количество соляной кислоты, что приводит к нарушению моторики кишечника, повреждению его слизистой оболочки и ухудшению процессов всасывания.
Симптомы глюкагономы определяются повышением уровня сахара в крови. Типично значительное снижение веса, появление некролитической мигрирующей эритемы (красно-коричневой сыпи на различных участках тела, преимущественно в области ягодиц, бедер, паха), шелушение кожи, поражение слизистых оболочек (гингивит, стоматит, вагинит). На фоне глюкагономы может развиться сахарный диабет, отличительными особенностями которого является довольно быстрое достижение компенсации, зачастую только диетотерапией, а также редкое развитие кетоацидоза, ангиопатии и нефропатии.
Диагностика
Диагностика данной патологии основана на характерной клинической картине некоторых видов новообразований, а также результатах инструментальных и гистологических методов исследования. Консультация гастроэнтеролога позволяет предположить тип опухоли, выяснить, как давно появились симптомы и прогрессируют ли они. В анамнезе жизни пациента возможны воспалительные заболевания поджелудочной железы, злоупотребление алкоголем.
При осмотре пациента врач может определить желтушность кожных покровов и склер, свидетельствующую о механическом сдавлении опухолью панкреатического или общего желчного протока. При оценке общего анализа крови изменения выявляются крайне редко. Биохимический анализ крови в случае инсуломы и глюкагономы подтверждает изменение уровня сахара крови. Обязательно проводится определение онкомаркеров: карциноэмбрионального антигена, СА 19-9, которые в случае доброкачественной природы заболевания не повышены.
Наиболее информативными методами диагностики являются инструментальные исследования. УЗИ органов брюшной полости проводится с целью визуализации образования, определения его размеров, состояния регионарных лимфатических узлов. Однако при гормонпродуцирующих опухолях малых размерах данный метод малоэффективен. Высокоинформативны КТ и МРТ поджелудочной железы, позволяющие обнаружить новообразования небольших размеров и детально изучить их распространенность.
Для определения неоплазий с множественными очагами (это характерно для инсулом, гастрином) проводится сцинтиграфия – в организм вводятся радиофармпрепараты, которые активно накапливаются клетками опухоли, и их излучение фиксируется на снимке. При подозрении на гемангиому выполняется ангиография с целью оценки тока крови в образовании и его связи с системным кровотоком. Для изучения гистологической структуры новообразования, дифференциации его от злокачественных опухолей осуществляется пункционная биопсия поджелудочной железы с последующим морфологическим исследованием биоптатов.
Лечение доброкачественных опухолей ПЖ
Лечение только хирургическое. При гормонпродуцирующих опухолях проводится их энуклеация (вылущивание). Резекция головки железы или хвоста целесообразна при наличии новообразования в соответствующем отделе органа. В случае локализации крупной неоплазии в области головки железы и нарушения оттока желчи осуществляется панкреатодуоденальная резекция (образование удаляется вместе с частью железы и двенадцатиперстной кишкой). Довольно эффективным методом лечения гемангиомы является селективная эмболизация артерий. Методика заключается в блокировании кровоснабжения опухолевого образования.
В некоторых случаях, когда при множественных гормонпродуцирующих новообразованиях радикальное хирургическое лечение провести невозможно, необходима симптоматическая терапия. При инсулиноме и глюкагономе основным направлением является нормализация уровня сахара крови. При развитии эпизодов гипер- и гипогликемии проводится соответствующая коррекция растворами инсулина или глюкозы. Обязательно назначается диетотерапия. При лечении гастриномы используются препараты, подавляющие желудочную гиперсекрецию: ранитидин, фамотидин, омепразол и другие. В тяжелых случаях проводится иссечение гастриномы с гастрэктомией (с целью предупреждения рецидивов из-за неполного удаления опухоли).
Прогноз и профилактика
Доброкачественные панкреатические новообразования в большинстве случаев имеют благоприятный прогноз, крайне редко перерождаются в злокачественные. При увеличении размеров опухоли могут возникнуть осложнения в виде механической желтухи, кишечной непроходимости. При своевременном хирургическом удалении возможно полное излечение. Специфической профилактики не существует. Общими мероприятиями по предупреждению развития доброкачественных опухолей ПЖ являются соблюдение принципов рационального питания, отказ от употребления алкоголя, а также своевременное адекватное лечение панкреатитов.
Новообразования поджелудочной железы
Новообразования поджелудочной железы ─ это опухоли, возникшие в тканях этого органа.
Клетки доброкачественного новообразование поджелудочной железы аналогичны клеткам этого органа. Опухоли доброкачественной природы в этом органе развиваются довольно редко. Они не способны к метастазированию и отличаются медленным ростом.
Вид клеток онкологического новообразования отличается от вида здоровых клеток поджелудочной железы.
Опухоли поджелудочной железы могут локализоваться в различных ее частях:
Причины развития опухолей поджелудочной железы
Этиология развития опухолей поджелудочной железы на данный момент окончательно не выяснена. Среди причин:
Симптомы
Обычно новообразования поджелудочной железы ничем не проявляются до тех пор, пока не произойдет разрастания опухоли, поэтому диагностика данного состояния в большинстве случаев затруднена.
Нередко опухоль обнаруживается случайным образом в процессе проведения планового УЗИ органов брюшной полости.
На опухоль поджелудочной железы могут указывать следующие состояния:
Некоторые признаки позволят отличить доброкачественные новообразования от раковых опухолей:
Диагностика новообразований поджелудочной железы
В нашей клинике при подозрении на наличие новообразования поджелудочной железы врач может назначить следующие исследования:
Лечение новообразований поджелудочной железы
Лечение новообразований поджелудочной железы обычно требует хирургического вмешательства. Окончательно определить природу опухоли можно только после ее резекции с последующим гистологическим анализом удаленной ткани.
Прогноз при новообразованиях поджелудочной железы
Если по результатам проведения гистологического исследования удаленного новообразования поджелудочной железы было выяснено, что оно является доброкачественным, прогноз патологии благоприятен.
При подозрениях на онкологию или при точном подтверждении злокачественного заболевания врач нашей клиники незамедлительно направит пациента в профильное медицинское учреждение, в котором в зависимости от стадии рака и вида новообразования ему будет назначена специальная химиотерапия, лучевая терапия и другие методы лечения.
Профилактика новообразований поджелудочной железы
Специальных мер профилактики, направленных на предотвращение новообразований поджелудочной железы, не существует.
Профилактические рекомендации включают:
Случай ультразвуковой диагностики нефункционирующей нейроэндокринной опухоли поджелудочной железы
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
НЭО органов пищеварения по разным статистическим данным, выявляются с частотой 12-15 на 1 млн населения и среди них новообразования поджелудочной железы составляют до 70-80% [3, 4]. НЭО поджелудочной железы, наряду с опухолями легких, бронхов, желудочнокишечного тракта, почек, кожи составляют менее 1% всех злокачественных образований человека [5, 6] и даже крупные клиники редко имеют опыт лечения более 100 таких пациентов [7].
Так, в 30-35% наблюдений развитие НЭО не сопровождается развитием гиперфункциональных синдромов, поэтому такие опухоли часто называют нефункционирующими [8]. Термин «нефункционирующие» НЭО весьма условен и отражает лишь отсутствие в клинической картине заболевания специфических симптомов и синдромов. При этом опухолевые клетки могут либо продуцировать функционально инертный гормон, либо вырабатывать его в недостаточных для клинической манифестации количествах, либо продуцировать гормон, не вызывающий специфических симптомов, или возможен нарушенный механизм реализации действия гормонов. К таким опухолям часто относят РР-клеточные, А- и D-клеточные опухоли [8, 9]. Клиническая картина нефункционирующих опухолей поджелудочной железы складывается из неспецифичных симптомов, чаще обусловленных сдавлением окружающих органов и тканей, выраженных меньше, чем при других злокачественных новообразованиях железы. Общее состояние больных долгое время остается относительно удовлетворительным [7, 8, 10]. Синдромы гормональной гиперфункции могут проявляться только на поздних стадиях, когда опухоль достигнет больших размеров или появятся отдаленные метастазы. Поэтому размер выявленных опухолей в среднем составляет 10 см (от 3,5 до 20 см) 12. Анатомическая связь головки поджелудочной железы c общим желчным протоком и двенадцатиперстной кишкой и относительно быстрое вовлечение их в патологический процесс определяют то, что большинство (54%) нефункционирующих НЭО поджелудочной железы диагностируются именно в ее головке [13].
Основная роль в постановке диагноза, определении распространенности опухолевого процесса и принятии решения о тактике лечения принадлежит инструментальным методам обследования.
Описания случаев успешной ультразвуковой диагностики нефункционирующей нейроэндокринной опухоли поджелудочной железы в ее хвостовом отделе в литературе нам не встретилось. Именно поэтому в настоящем сообщении хотим поделиться своим опытом.
Клиническое наблюдение
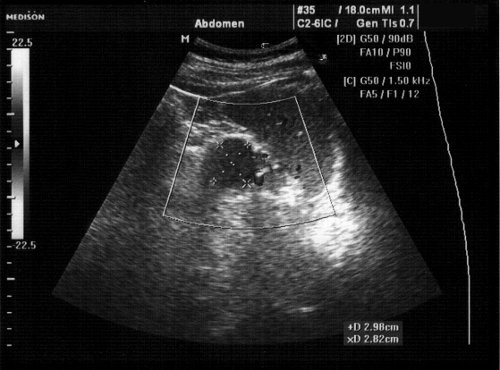
Рис. 1. Дополнительное округлое гипоэхогенное образование в верхнем наружном квадранте брюшной полости в проекции ворот селезенки.
а) Нативное изображение, ткань образования изоденсивна ткани поджелудочной железы.
б) Активное накопление контрастного вещества тканью образования, в большей степени по периферии.
На консультации хирургом было высказано предположение о наличии у пациента нефункционирующей нейроэндокринной опухоли поджелудочной железы и предложено ее оперативное удаление. В связи с отсутствием жалоб, пациент от операции категорически отказался.
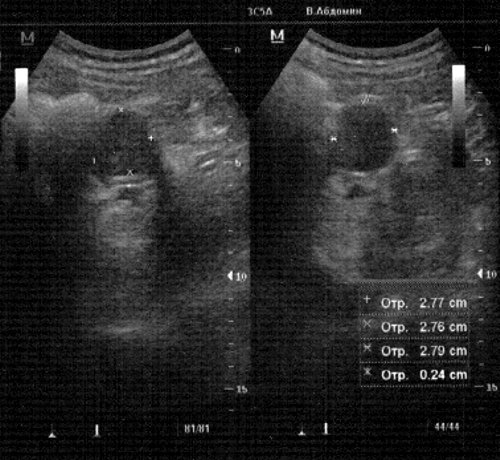
Через 2 мес, при повторном УЗИ, размеры опухоли достоверно не изменились (рис. 3). После разъяснительной беседы пациент дал согласие на оперативное лечение.
Рис. 3. Дополнительное округлое гипоэхогенное образование в верхнем наружном квадранте брюшной полости в проекции ворот селезенки в двух взаимно перпендикулярных проекциях без признаков динамики.
В хирургическом отделении при осмотре: состояние удовлетворительное. Нормальное телосложение, кожные покровы и видимые слизистые нормальной окраски. В легких дыхание везикулярное, хрипов нет. Тоны сердца ритмичные, шумов не выслушивается. Пульс 80 ударов в минуту, удовлетворительного наполнения, АД 130/90 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах. Симптом Пастернацкого отрицательный с обеих сторон, мочеиспускание не нарушено. При эзофагогастродуоденоскопии выявлена эритематозная (очаговая) гастропатия. Лабораторные исследования (биохимический анализ крови, определение коагулограммы, клинический анализ крови, общий анализ мочи) не выявили диагностически значимых отклонений.
Выбор метода оперативного лечения определялся расположением и размерами опухоли. Была выполнена дистальная резекция поджелудочной железы со спленэктомией.
В патологоанатомическое отделение на исследование единым блоком был прислан материал, представленный резецированной частью поджелудочной железы (длиной 9,0 см) и селезенкой (10,0×6,5×4,0 см). При изучении макропрепарата: капсула поджелудочной железы не напряжена, ткань ее на разрезах серо-желтого цвета, дольчатая. В 5,5 см от края резекции железы и в 2,0 см от селезенки определяется четко очерченный узел в капсуле (5,0×6,0x4,5 см, объем 70,2 мл) мягко-эластичной консистенции, желто-коричневого цвета на разрезах, относительно однородный. Край резекции железы обычного строения, без признаков опухолевого роста. Селезенка синюшно-серая, эластичная, капсула ее тонкая, пульпа темно-вишневого цвета, дает скудный соскоб.
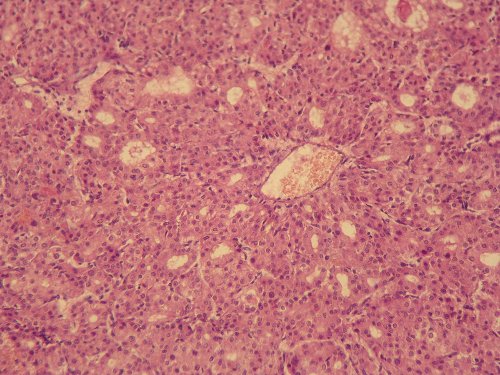
Рис. 4. Патогистологическая картина клеток опухоли поджелудочной железы. Клетки формируют железистые и трабекулярные структуры с периваскулярной ориентацией. Окраска гематоксилином и эозином, x200.
Для верификации нейроэндокринной природы опухоли использовали иммуногистохимические маркеры широкого спектра: антитела к хромогранину А и синаптофизину, а также антитела к гормонам (инсулину, глюкагону, соматостатину, гастрину, панкреатическому полипептиду, серотонину, кальцитонину, адренокортикотропному гормону). Для выявления протоковой дифференцировки опухоли использовали антитела к цитокератинам широкого спектра и селективно к цитокератину 19, карциноэмбриональному антигену, эпителиально-мембранному антигену и к белку р53 (таблица).
| Наименование антител | Результат |
|---|---|
| CD 56 (Clone SPM 128, Spring Bioscience) | + |
| CD 34 (Clone QBEnd 10, Dako) | — |
| Vimentin (Сlone V9, Dako) | — |
| Chromogranin A (Clone LK2H10, BioGenex) | -/+ |
| S 100 (Polyclonal Rabbit Anti-Cow, Dako) | + |
| NSE (Polyclonal Antibody, Spring Bioscience) | + |
| Cytokeratin (Clone MM-1 16, Dako) | +/- |
| Synaptophysin (Clone Snp 88, BioGenex) | -/+ |
| Cytokeratin 8 (Clone С 51, BioGenex) | + |
| ЕМА (Сlone E 29, Diagnostic BioSystems) | -/+ |
| Ki-67 (Clone MIB-1, Dako) | позитивных клеток 0-1 в 10 репрезентативных полях зрения |
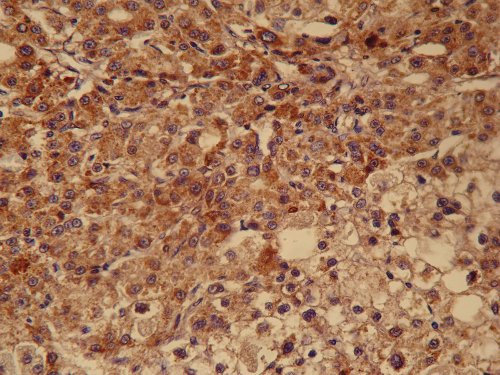
Опухолевые клетки экспрессировали CD 56 (Clone SPM 128, Spring Bioscience), S 100 (Polyclonal Rabbit Anti-Cow, Dako) (рис. 5), NSE (Polyclonal Antibody, Spring Bioscience), Cytokeratin 8 (Clone С 51, BioGenex). Около половины клеток экспрессировало панцитокератин [Cytokeratin (Clone MM-1 16, Dako)]. В единичных клетках опухоли экспрессировался Chromogranin A (Clone LK2H10, BioGenex) и Synaptophysin (Clone Snp 88, BioGenex). Маркер пролиферативной активности (Ki-67, Clone MIB-1, Dako) экспрессировался в ядрах 0-1 клеток в 10 репрезентативных полях зрения. Антитело к CD 34 (Clone QBEnd 10, Dako) выявило сеть сосудов капиллярного и синусоидного типа.
Рис. 5. Иммуногистохимическое исследование удаленной опухоли поджелудочной железы. Клетки опухоли экспрессируют S-100. x400.
Патогистологическое заключение: Гистологическое строение опухоли и иммунофенотип опухолевых клеток (с учетом размера опухоли и низкой митотической активности) соответствуют нефункционирующей нейроэндокринной опухоли поджелудочной железы с неопределенным злокачественным потенциалом.
Послеоперационный период протекал без осложнений. На 24-е сутки пациент в удовлетворительном состоянии выписан под наблюдение онколога.
Обсуждение
Несомненно, что клинически «немые» нефункционирующие НЭО поджелудочной железы, расположенные в хвостовом отделе органа, представляют собой очень сложную для первичной диагностики группу заболеваний.
Однако приведенное наблюдение показывает, что стандартное ультразвуковое обследование, выполненное в режиме скрининга, позволяет обнаружить подобные опухоли именно на стадии «клинического благополучия». Так, выявленная нами бессимптомная «случайная находка» при первом в жизни взрослого пациента УЗИ, расположенная в верхненаружном квадранте брюшной полости, оказалась нефункционирующей нейроэндокринной опухолью поджелудочной железы с неопределенным злокачественным потенциалом. При этом, результаты УЗИ послужили основой для дальнейшего рационального, многостороннего диагностического обследования пациента, позволившего своевременно и результативно провести сложнейшую в техническом исполнении операцию по удалению опухоли на раннем доклиническом этапе.
Отметим, что размеры опухоли при УЗИ составили 16% от истинных (патоморфологических), что, вероятно, может свидетельствовать о полученном эффекте преломления ультразвуковых волн, приводящего к геометрическим искажениям получаемого изображения [15]. Предполагаем, что данный факт имеет важное диагностическое и прогностическое значение при опухолях в описанной области.
Расширение профилактических мероприятий по выявлению заболеваний поджелудочной железы, повышение ответственности врачей не только ультразвуковой диагностики, но и других специальностей, равно как и внимание пациентов к своему здоровью, будет только способствовать улучшению диагностики и прогнозу нефункционирующих НЭО поджелудочной железы, а более детальная оценка данных УЗИ позволит более широко использовать метод в диагностике на доклиническом этапе развития данной патологии.
Выводы
Литература
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.