Гипоплазия щитовидной железы у детей 10 лет что
Что такое гипоплазия щитовидной железы
Щитовидная железа – это орган, который располагается на передней поверхности шеи и выделяет в кровь и лимфу гормоны, регулирующие процессы роста, развития, дифференцировки (приобретение особенностей, характерных именно для данного вида тканей) тканей и обмен веществ в организме. Поэтому любое изменение в щитовидной железе неизбежно приводит к многочисленным нарушениям во всем организме.
Что такое гипоплазия щитовидной железы и почему она возникает
Гипоплазия щитовидной железы – это врожденный порок развития, заключающийся в недоразвитии ее ткани. К гипоплазии не относится приобретенное уменьшение железы в объеме – такое состояние называется атрофией щитовидной железы. Дефицит гормонов щитовидной железы (тиреоидных гормонов) тормозит развитие ткани мозга и угнетает высшую нервную деятельность, что особенно ощутимо в раннем возрасте.
Причиной гипоплазии щитовидной железы чаще всего бывает недостаток йода в организме беременной женщины. Кроме того, гипоплазия щитовидной железы может возникать на фоне различных дефектов внутриутробного развития, при нелеченном гипотериозе (недостаточной функции щитовидной железы) матери.
Гипоплазия щитовидной железы обнаруживается уже в раннем детском возрасте и проявляется резким снижением функции щитовидной железы (гипотиреозом) и кретинизмом.
Как проявляется гипоплазия щитовидной железы в первые месяцы жизни
Если гипоплазия щитовидной железы выражена значительно, то уже на 2-3 месяце жизни появляются признаки гипотиреоза: необычная вялость ребенка, сонливость, отсутствие нормальных реакций на свет и звук. У таких детей долго сохраняется физиологическая желтуха, отмечается хриплый голос, запоры, часто они отказываются принимать пищу.
В дальнейшем отсутствуют характерная для детей живость чувств и движений, нарушается произношение звуков и слов. Через несколько месяцев отставание в развитии ребенка становится очевидным, и появляются признаки кретинизма – отставания в физическом и умственном развитии с признаками глубокого поражения центральной нервной системы.
Проявления кретинизма
Определяющими признаками кретинизма являются резкая задержка физического и психического развития и различные расстройства со стороны нервной системы. Первые признаки кретинизма могут обнаруживаться в первые месяцы жизни. Как правило, они сочетаются с признаками гипотиреоза. Но чаще кретинизм становится очевидным только к 4-6 годам жизни.
Различают две формы кретинизма: нервную и микседематозную. Нервная форма характеризуется нарушением слуха и речи вплоть до глухонемоты, выраженным снижением интеллекта, нервно-мышечными расстройствами и различными нарушениями движений. Признаки гипотиреоза при этой форме выражены слабо.
При микседематозной форме признаки кретинизма выявляются на фоне признаков гипотиреоза: вялости, сонливости, отечности.
Внешний вид таких детей очень характерен и во многом зависит от того, в каком возрасте ребенок начал получать заместительную терапию в виде гормонов щитовидной железы. Если ребенок не лечился, то его отличает малый рост, вплоть до карликовости, нарушение пропорциональности телосложения (большая голова, короткие конечности), тупое выражение широкого круглого лица с плоским широким носом и широко расставленными глазами, рот часто приоткрыт, язык увеличен, шея короткая, живот выпячен. Мускулатура развита слабо, движения неуклюжие и замедленные, переваливающаяся походка. Кожа сухая, волосы тонкие и редкие, отмечается задержка полового развития, недоразвитие половых органов, изменения со стороны костной системы (ее развитие не соответствует возрасту ребенка). Психические расстройства могут быть различной степени – от легкой дебильности до тяжелых степеней умственного отставания в виде идиотии.
Диагностика гипоплазии щитовидной железы
Диагностика при этом заболевании имеет жизненно важное значение: чем раньше выявлено заболевание, тем раньше начинается правильное лечение. Проводится ультразвуковое исследование щитовидной железы, определение уровня гормонов щитовидной железы в крови и рентгенологическое определение костного возраста ребенка (костный возраст обычно отстает от возраста фактического).
Лечение гипоплазии щитовидной железы
Основным методом лечения таких детей является применение гормонов щитовидной железы (чем раньше, тем лучше). Обязательно назначается массаж и лечебная гимнастика, так как у ребенка обязательно присутствует нарушение движений и мышечного тонуса.
Прогноз заболевания зависит от возраста, в котором начато лечение. Дефекты развития мозга могут быть в значительной степени преодолены, если лечение будет начато в первые месяцы после рождения. Терапия, начатая в более позднем возрасте, может лишь устранить признаки гипотиреоза, но необратимые нарушения нервно-психического развития коррекции не поддаются.
Клинические аспекты увеличения щитовидной железы у детей
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Одним из основных проявлений заболеваний ЩЖ является увеличение ее размеров. Именно на этот симптом зачастую впервые обращают внимание больной и врач. В связи с этим практическому врачу необходимо иметь четкое представление об алгоритме диагностического поиска и терапевтической схеме у детей и подростков с зобом.
Увеличение ЩЖ определяют прежде всего при физикальном обследовании пациента. При пальпации ЩЖ можно получить предварительные данные о ее размерах, форме, консистенции и подвижности, что, бесспорно, является важной информацией для постановки диагноза. Тем не менее эта информация весьма субъективна и может неоднозначно трактоваться разными специалистами.
Таблица 2. Классификация размеров зоба (ВОЗ, 1992)
| Степень | Описание |
| 0 | Зоб не пальпируется и не виден |
| I | Размеры зоба больше дистальной фаланги большого пальца обследуемого, зоб пальпируется, но не виден |
| II | Зоб пальпируется и виден на глаз |
Таблица 3. Наиболее распространенные клинические проявления тиреотоксикоза у детей
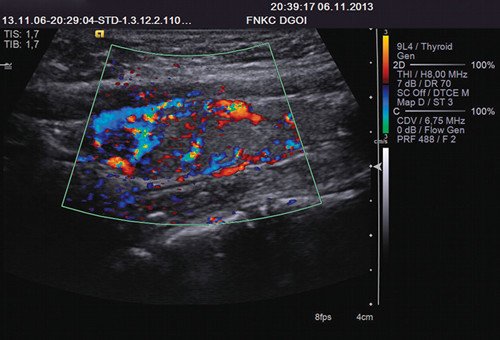
Наиболее объективным способом оценки состояния ЩЖ является измерение ее объема при проведении ультразвукового исследования (УЗИ). УЗИ выполняют секторальным датчиком 7,5 МГц в положении больного лежа на спине отдельно для каждой доли и перешейка. Для характеристики величины долей учитывают такие параметры, как длина, ширина и толщина (или глубина) долей. Длину (А) определяют как максимальную протяженность ЩЖ при выполнении УЗИ перпендикулярно фронтальной плоскости несколько медиальней грудинно-ключично-сосцевидной мышцы. Ширину (В) и толщину (С) определяют как максимальные размеры поперечного среза доли при положении датчика перпендикулярно предыдущему (обычно на уровне перешейка).
Объем ЩЖ определяют как сумму объемов правой и левой долей, вычисляемых по формуле эллипсоида:
V доли=0,479 x A x B x C (см 3 или мл )
Ввиду малых размеров ЩЖ у детей и, чаще всего, ее мягкой консистенции, пальпаторно определенная степень увеличения органа очень часто (до 40%) не совпадает со степенью увеличения, рассчитанного при УЗИ. Этот факт говорит о том, что применение лишь пальпаторного способа определения степени увеличения ЩЖ у детей с целью постановки диагноза, выбора лечения и контроля за динамикой заболевания является недостаточным.
Классификация зоба по размерам
Заболевания ЩЖ, сопровождающиеся ее увеличением
Клинические симптомокомплексы при зобе
Основные методы обследования при зобе у детей
Основные принципы терапии при зобе у детей
Йододефицит и гипотиреоз у детей
Как развивается гипотиреоз у детей?
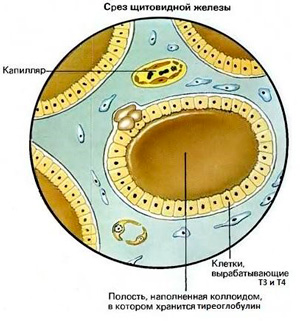
Для того, чтобы лучше понять, из-за чего возникает йододефицит и гипотиреоз у детей, необходимо разобраться в том, как работает щитовидная железа.
Как работает щитовидная железа?
Йододефицитное состояние (йододефицит)
При недостаточном поступлении йода в организм развивается компенсаторная реакция: для того, чтобы поглотить из организма побольше йода в условиях его дефицита, происходит гипертрофия и гиперплазия клеток фолликулярного эпителия. Клинически это сопровождается формированием зоба (увеличение щитовидной железы). При запущенном процессе вследствие тяжелого йододефицита в щитовидной железе могут формироваться узлы.
В настоящее время проблема недостаточного потребления йода актуальна для всех регионов России, в том числе для Санкт-Петербурга и Ленинградской области. По данным Союза педиатров России, у детей, обратившихся в течение года к врачу по поводу заболевания щитовидной железы, дефицит поступления йода был обнаружен в 95% случаев!йододефицит
Наиболее частые причины, приводящие к йододефициту:
В нашей стране проводится массовая йодная профилактика путем введения йодированных продуктов – поваренная соль, хлеб, растительное масло, вода. Использование йодированной поваренной соли является наиболее универсальным методом профилактики йододефицита. Выбор соли в качестве «носителя» йода обусловлен тем, что она используется всеми слоями общества независимо от социального и экономического статуса. Использование всего 5-10 мг йодированной поваренной соли в сутки обеспечивает достаточное поступление йода в организм.
Всемирной организацией здравоохранения разработаны нормы потребления йода для детей разного возраста и взрослых, при недостаточном поступлении йода с пищей назначается соль калия йодида в таблетированной форме.
Если у ребенка все же развился йододефицит, то при отсутствии лечения осложнением такого состояния может стать гипотиреоз.
Гипотиреоз у детей
Гипотиреоз у детей принято разделять на врождённый и приобретённый.
Врожденный гипотиреоз
Причинами врожденного гипотиреоза могут быть наследственность, генетические мутации и сбои, нарушения в формировании щитовидной железы у плода (неправильное расположение органа или его отсутствие), наличие гипотиреоза у матери в период вынашивания, йододефицит во время беременности, внутриутробные повреждения и инфекции и др.
В нашей стране во всех роддомах проводится скрининг на выявление врожденного гипотиреоза – на 4-5 день жизни (а у недоношенных детей на 7-14) производится забор крови на определение уровня ТТГ. Так как клинические проявления гипотиреоза становятся заметны только по прошествии 3х месяцев, ранняя диагностика и своевременно начатое лечение предотвращает у детей грубую задержку умственного развития.
Приобретенный гипотиреоз
Бывает первичным и вторичным.
К группе первичного приобретенного гипотиреоза относятся всё, что связано с повреждением самой щитовидной железы (повреждения шеи, удаление щитовидной железы в ходе операции, аутоиммунные нарушения, йодная недостаточность, ионизирующее излучение на область шеи и т.д.).
Вторичный гипотиреоз связан с нарушением работы гипоталамо-гипофизарной системы и взаимодействия ее с органом-мишенью – щитовидной железой (нейроинфекции, черепно-мозговые травмы, опухоли мозговой локализации т.д.).
Симптомы детского гипотиреоза
К симптомам гипотиреоза у детей грудного, младшего и среднего возраста относится:
При выраженном дефиците тиреоидных гормонов и при поздно начатом лечении наблюдается задержка умственного развития.
Для детей старшего возраста и подростков характерны:
У девочек наблюдаются нарушения менструального цикла.
Диагностика и лечение гипотиреоза у детей
Гипотиреоз — это серьезная угроза для жизни и здоровья ребёнка и чем он младше, тем опаснее заболевание.
В диагностике используют определение гормонов щитовидной железы, а также визуализация при помощи УЗИ щитовидной железы. По показаниям назначаются дополнительные методы исследования.
Диагностировать и вылечить детский гипотиреоз поможет врач-эндокринолог.
Диффузные изменения и объемные образования щитовидной железы (трио эхографиста, педиатра и онколога)
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Эмбриология щитовидной железы
Физиология щитовидной железы
Клиническая анатомия щитовидной железы
Эхографическая картина здоровой щитовидной железы
В норме паренхима щитовидной железы гомогенная, эхоплотность ее чуть выше эхоплотности прилегающих мышц, контуры четкие. При высоком разрешении можно визуализировать фолликулы как мелкие (не более 2-3 мм) анэхогенные круглые образования. У старших подростков и взрослых внутри фолликулов иногда удается увидеть мелкие эхоплотные очажки-точки: сгущенный коллиод. Размеры щитовидной железы должны соответствовать хорошо известным нормам.
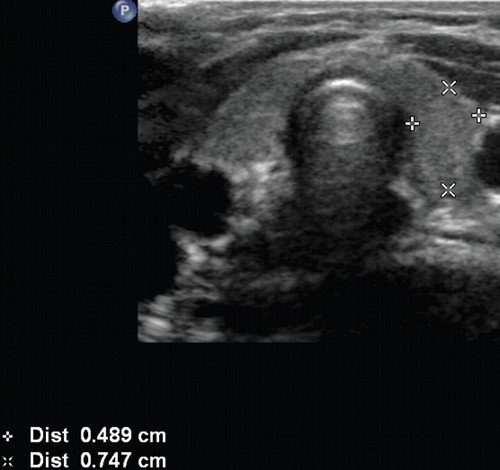
Рис. 1. Эхограмма щитовидной железы при ее гипофункции у 5-летнего ребенка. Объем железы уменьшен, эхоплотность повышена.
Приобретенный гипотиреоз в детском и подростковом возрасте обычно развивается в результате хронического аутоиммунного тиреоидита Хошимото в йододефицитных районах и чаще встречается у девочек и девушек-подростков [9]. На момент дебюта тиреоидита Хошимото УЗ-картина может быть совершенно нормальной. В динамике в 4, 7 и 14 мес болезни изменения обнаруживаются, соответственно у 30, 50 и 70% детей и подростков. Поэтому специалист по УЗИ должен обратить внимание клиницистов на информативность методики в разные сроки заболевания, что позволит уменьшить число ложноотрицательных заключений. УЗИ необходимо для оценки динамики процесса, выявления очаговых изменений ЩЖ. При исследовании ЩЖ увеличена, гипоэхогенна с участками повышенной плотности. Позднее эхогенность железы повышается диффузно, за счет внутрипаренхиматозных тяжей соединительной ткани, возникает ложное впечатление дольчатости органа, внутри которого можно визуализировать множественные гипоэхогенные очажки диаметром 1-6 мм.
Самой частой причиной гипертиреоидизма у детей и подростков является болезнь Гревса как результат продукции антител, стимулирующих рецепторы тиреостимулирующего гормона (рис. 2).
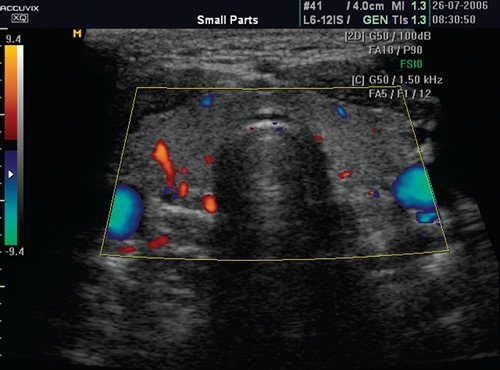
Рис. 2. Эхограмма щитовидной железы при тиреоидите с тиреотоксикозом. Паренхима гомогенно умеренно уплотнена, переход от перешейка к долям сглажен за счет отека, кровоток усилен.
Гипертиреоидизм, как и гипофункция ЩЖ, сказывается на росте и развитии ребенка. Вначале отмечается ускоренный рост с последующим преждевременным закрытием зон роста. Половое развитие у детей с нелеченным гипертиреодизмом замедлено. Как видно из представленной таблицы, эхографическая картина при различных вариантах гипертиреоидизма может быть неспецифичной. Поэтому от специалиста по ультразвуковой диагностике требуется точное описание результатов и их трактовка с учетом клинической и лабораторной симптоматики. Эхографические исследования важны для оценки динамики, дифференцировки узловых и диффузных изменений.
Доброкачественные образования ЩЖ
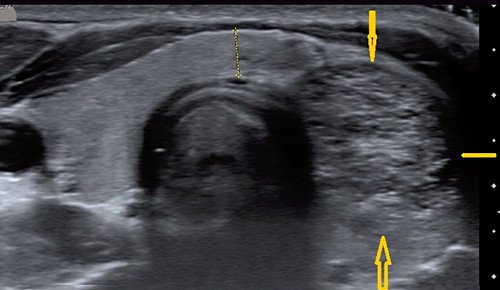
Рис. 3. Аденоматозный узел, практически полностью заменивший долю щитовидной железы.
Кисты чаще всего итог доброкачественных дегенеративных заболеваний ЩЖ (кистозная дегенерация фолликулярной аденомы), неполной облитерации тиреоглоссарного протока (тиреоглоссарная киста), травм (рис. 4). Эхографически простая доброкачественная киста эхонегативная, однородная, округлая, имеет четкие контуры. При большой контрации белка внутри кисты могут появляться мелкие эхопозитивные сигналы. Но и в этом случае окончательный диагноз возможен только по результатам гистологического исследования. Как исход гнойного тиреоидита могут сформироваться кальцинаты.
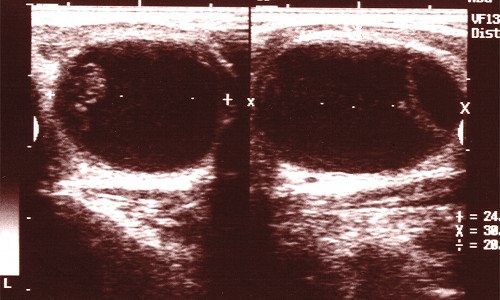
Рис. 4. Посттравматическая киста щитовидной железы.
Злокачественные образования щитовидной железы
Рис. 5. Рак щитовидной железы. Обильная васкуляризация.
Гипотиреоз у детей
Общая информация
Краткое описание
Гипотиреоз – клинический синдром, обусловленный недостаточностью тиреоидных гормонов, характеризующийся замедлением всех метаболических процессов.
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| АИТ | – | аутоиммунный тиреоидит |
| ВГ | – | врожденный гипотироз |
| ЖКТ | – | желудочно-кишечный тракт |
| свТ3 | – | свободный трийодтиронин |
| ССС | – | сердечно-сосудистая система |
| Т4 общ | – | общий Т3 |
| Т4 св | – | свободный Т4 |
| ТГ | – | тиреоглобулин |
| ТПО | – | тиреопероксидаза |
| ТТГ | – | тиреотропный гормон |
| ЩЖ | – | щитовидная железа |
Пользователи протокола: врачи общей практики, педиатры, эндокринологи, кардиологи, психиатры, невропатологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Причины | Частота (% на число новорожденных) |
| Первичный гипотиреоз: 1. Дисгенезия щитовидной железы; Агинезия (атиреоз); Гипогенезия (гипоплазия); Дистопия. 2. Дисгормоногенез: Дефект рецептора ТТГ; Дефект транспорта йода; Дефект пероксидазной системы; Дефект синтеза тиреоглобулина. | 85-90; 1:4000 |
5-10; 1:30 000-1:50 000
1.Сочетанный дефицит гипофизарных гормонов;
2. Изолированный дефицит ТТГ.
Одно из наиболее часто встречающихся заболеваний щитовидной железы у детей – врожденный гипотиреоз (ВГ), в основе которого лежит полная или частичная недостаточность тиреоидных гормонов, приводящая к задержке развития всех органов и систем.
ВГ – гетерогенная группа заболеваний, обусловленных либо морфофункциональной незрелостью гипоталамо-гипофизарной системы или щитовидной железы, либо их повреждением во внутриутробном периоде [2].
Классификация первичного гипотиреоза по степени тяжести:
| Степень тяжести | Лабораторные изменения | Клиническая картина |
| Субклинический | ТТГ – повышен, св.Т4 – в норме или снижен | Бессимптомное течение или только неспецифические симптомы |
| Манифестный | ТТГ – повышен, св.Т4 – снижен | Присутствуют характерные симптомы гипотиреоза |
| Осложненный (тяжелый) | ТТГ – повышен, св.Т4 – снижен | Развернутая клиническая картина гипотиреоза. Имеются тяжелые осложнения: «полисерозит», сердечная недостаточность, кретинизм, микседематозная кома и др. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [7]
Диагностические критерии:
Следует отметить, что описанная ниже клиническая симптоматика более характерна для детей с первичным врожденным гипотиреозом.
При вторичном гипотиреозе, как врожденном, так и приобретенном, клиника заболевания ажурна, при данных состояниях на первый план выступают признаки поражения ЦНС. Для его выявления ведущее значение имеет исследование тиреоидного гормонального профиля.
Жалобы и анамнез:
Новорожденные:
· нарушение дыхания;
· цианоз;
· желтуха;
· вялое сосание;
· хриплый крик;
· пупочная грыжа.
Дети и подростки:
· замедление роста;
· снижение успеваемости;
· нарушения полового развития;
· запоры;
· сонливость;
· зябкость;
· сухость кожи;
· плохой рост волос и ногтей.
Физикальное обследование:
У новорожденных возможны:
· переношенная беременность (более 40 нед);
· большая масса тела при рождении (более 3500 г);
· отечное лицо, губы, веки;
· полуоткрытый рот с широким, «распластанным» языком;
· локализованные отеки в виде плотных «подушечек» в надключичных ямках, тыльных поверхностях кистей, стоп;
· признаки незрелости при доношенной по сроку беременности;
· низкий, грубый голос при плаче, крике;
· позднее отхождение мекония;
· позднее отпадение пупочного канатика, плохая эпителизация пупочной ранки;
· затянувшаяся желтуха.
Резкое отставание темпов окостенения (отсутствие проксимальных эпифизов большеберцовых и дистальных эпифизов бедренных костей).
Однако классическая клиническая картина гипотиреоза у новорожденных встречается с частотой не более 10-15%. В связи с этим для диагностики врожденного гипотиреоза у новорожденных целесообразно использование шкалы Апгар, помогающей выявить ВГ в ранние сроки.
Шкала Апгар для диагностики врожденного гипотиреоза у новорожденных
| Клинический признак | Количество баллов |
| Пупочная грыжа | 2 |
| Отечное лицо | 2 |
| Запоры | 2 |
| Женский пол | 1 |
| Бледность, гипотермия кожи | 1 |
| Увеличенный язык | 1 |
| Мышечная гипотония | 1 |
| Желтуха дольше 3 недель | 1 |
| Шелушение и сухость кожи | 1 |
| Открытый задний родничок | 1 |
| Беременность длилась более 40 недель | 1 |
| Масса тела при рождении более 3500 г | 1 |
При сумме баллов более 5 следует заподозрить врожденный гипотиреоз.
Позднее – в возрасте 3-4 месяцев появляются следующие симптомы:
· сниженный аппетит;
· затруднение при глотании;
· плохая прибавка в весе;
· метеоризм;
· запоры;
· сухость;
· бледность;
· шелушение кожных покровов;
· гипотермия (холодные кисти, стопы);
· ломкие, сухие, тусклые волосы;
· мышечная гипотония.
У детей с ВГ более старшего возраста (после 5-6 месяцев и старше) при отсутствии лечения на первый план выступает выраженная низкорослость (рост ниже 3-го перцентиля или ниже 2 стандартных отклонений ( 1 года) для данного хронологического возраста и пола.
Пропорции тела у детей с гипотиреозом приближаются к хондродистрофическим (коэффициент «верхний/нижний сегмент» больше нормальных значений).
Характерны недоразвитие лицевого скелета, широкая запавшая переносица, гипертелоризм; позднее закрытие большого и малого родничков; задержка прорезывания зубов и их запоздалая смена.
Выраженная задержка психомоторного и речевого развития. Дети вялы, часами могут лежать спокойно, не проявляя беспокойства при мокрой пеленке, голоде, не интересуются игрушками, поздно начинают сидеть, ходить.
Выражены адинамия, гипотония мышц: выпуклый живот с пупочной грыжей, расхождение прямых мышц живота, осанка с поясничным лордозом, выступающими ягодицами и полусогнутыми коленями, частые запоры, метеоризм.
Характерен комплекс респираторных симптомов:
· затрудненное носовое дыхание, стридор;
· цианоз носогубного треугольника;
· низкий, грубый голос, частые простудные заболевания.
Кожные покровы сухие, желтоватые, шелушатся из-за пониженной секреции потовых и сальных желез, имеют «мраморный» рисунок, хоодные наощупь. Волосы ломкие сухие, без блеска, усиленно выпадают. Характерна себорея волосистой части головы, лба, век. Ногти лом- кие, с трещинами. Отмечается медленный рост волос и ногтей.
Приглушение сердечных тонов, брадикардия (в первые месяцы жизни ЧСС может быть нормальной), функциональный шум, расширение границ сердца, снижение артериального и пуьсового давления.
Приведенную выше симптоматику можно «оформить» в следующие клинические синдромы.
Обменно-гипотермический синдром:
· постоянное чувство зябкости;
· снижение температуры тела;
· гиперлипопротеинемия (повышается уровень холестерина и триглицеридов);
· умеренное увеличение массы тела (вследствие накопления гликоаминогликанов и задержки воды).
Трофические нарушения кожи и ее придатков:
Развитие этого синдрома связано с нарушением обмена гликозаминогликанов, следствием чего является повышение гидрофильности тканей.
Характерны:
· микседематозный плотный отек лица и конечностей;
· увеличение губ и языка с отпечатками зубов по латеральным краям;
· «старообразное лицо» с огрубевшими чертами;
· кожа толстая, сухая, холодная, бледная с желтоватым оттенком, не собирается в складки, на локтях шелушится;
· волосы тусклые, ломкие, выпадают на голове, бровях, конечностях, медленно растут. Может наблюдаться тотальная алопеция;
· ногти тонкие, с продольной или поперечной исчерченностью.
Признаки поражения нервной системы и органов чувств:
· хроническая усталость;
· сонливость;
· апатия;
· депрессия или «микседематозный психоз»;
· заторможенность;
· гипо- или амимия;
· замедление движений и речи;
· дизартрия;
· неспособность концентрировать внимание;
· снижение памяти;
· нарушение слуха и обоняния из-за набухания слизистых слуховых проходов и носа.
· из-за отека и утолщения голосовых связок голос становится грубым и низким.
Признаки поражения сердечно-сосудистой систем:
· расширение границ сердца в поперечнике;
· снижение сократимости миокарда;
· брадикардия;
· диастолическая артериальная гипертензия;
· увеличение общее периферического сопротивления;
· снижение минутного объема сердца.
Признаки поражения легких:
· медленное поверхностное дыхание;
· нарушение реакции дыхательного центра на гипоксию и гиперкапнию. Дыхательная недостаточность – основная причина смерти больных с микседематочной комой.
Признаки поражения ЖКТ:
· замедление перистальтики;
· запоры;
· дискинезия желчевыводящих путей, возможны каловый завал и кишечная непроходимость.
Признаки поражения почек:
· снижение СКФ;
· задержка жидкости;
· возможна водная интоксикация.
Нервно-мышечные нарушения:
· болезненные мышечные судороги, парестезии и мышечная слабость.
Признаки поражения репродуктивной системы:
Задержка полового развития, у девочек возможны олигоопсоменорея, аменорея, ановуляторные циклы, галакторея (синдром Ван-Вика-Хеннеса-Росса).
Вследствие гиперпролактинемии, нередко сопутствующей гипертиротропиемией, наблюдается нарушение выработки ЛГ и рецепции гонадотропинов в гонадах.
(синдром Ван-Вика-Грамбаха).
Нарушение кроветворения:
Нарушениям эритропоэза, вызванное как собственно дефицитом тиреоидных гормонов, так и снижением образования эритропоэтинов.
Кроме того, при гипотиреозе нередко наблюдаются B12-дефицитная и железодефицитная анемия. Характерны нарушения функции тромбоцитов: снижение адгезивно-агрегационной функции.
В областях с выраженным йодным дефицитом ВГ может проявляться эндемическим кретинизмом.
Различают две формы эндемического кретинизма:
· неврологический;
· микседематозный.
Наиболее часто встречается эндемический неврологический кретинизм, в клинике которого на первый план выходят неврологические (пирамидные и экстрапирамидные) и интеллектуальные нарушения. Клинические признаки гипотиреоза при этом отсутствуют или слабо выражены.
И, наоборот, для микседематозного эндемического кретинизма характерна выраженная симптоматика гипотиреоза (см. выше).
Лабораторные исследования:
· дефекты генов, приводящие к врожденному гипотиреозу: TTF1, TTF2, PAX-8, PROP-1, Pit-1, TSH-R, NIS, ТPО, PDS, ТG, TR-, TR-α – при возможности.
· тиреоидный гормональный профиль определяется уровнем поражения оси «гипоталамус-гипофиз-щитовидная железа»:
| Уровень поражения | ТТГ | свТ4 | свТ3 |
| Первичный | повышен | снижен | в норме или снижен |
| Вторичный/третичный | снижен или в норме | снижен | снижен |
| Периферическая резистентность | в норме или повышен | в норме или повышен | в норме или повышен |
Повышение уровней антител к ТПО и/или к ТГ в случаях гипотиреоза, обусловленного тиреоидитом Хашимото.
Подавляющее большинство территорий РК страдает от йодного дефицита.
В связи с этим, а также в связи со слабой выраженностью клинической симптоматики гипотиреоза в первые дни и недели жизни ребенка в Казахстане, как и во всех развитых странах мира, с 1994 г. внедрена государственная система неонатального скрининга на ВГ.
Скрининг позволяет поставить диагноз в первые дни жизни ребенка, до появления развернутой клинической картины заболевания и избежать тяжелых последствий болезни, в первую очередь, задержки умственного и физического развития ребенка. Основная цель скрининга на ВГ – ранее выявление новорожденных с повышенным уровнем ТТГ в крови.
Обследование и дальнейшее наблюдение детей осуществляется в три этапа:
I – родильный дом;
II – медико-генетическая лаборатория;
III – детская поликлиника.
I этап – родильный дом:
У всех доношенных новорожденных на 4—5-й день жизни (у недоношенных детей на 7-14-й) берется 6-8 капель крови из пятки и наносится на специальную пористую фильтровальную бумагу. Все образцы крови отсылаются в специализированную медико-генетическую лабораторию.
II этап – медико-генетическая лаборатория:
У детей грудного и более старшего возраста следует использовать нормативы ТТГ, приведенные в нижеследующей таблице.
Нормативы уровня ТТГ у детей[6]
| Возраст | Разброс ТТГ, мМЕ/л |
| Доношенные новорожденные | 1,3-19 |
| 10 недель | 0,6-10 |
| 14 месяцев | 0,4-7,0 |
| 5 лет | 0,4-6,0 |
| 14 лет | 0,4-5,0 |
Все образцы с уровнем ТТГ более 20 мМЕ/мл должны быть проверены повторно. Повторное выявление уровня ТТГ выше 20 мМЕ/мл с высокой степенью вероятности указывает на наличие ВГ и свидетельствует о необходимости назначения заместительной терапии тиреоидными препаратами.
Особого внимания заслуживает транзиторный гипотиреоз новорожденных — это состояние временной (преходящей) гипотироксинемии, сопровождающееся повышением уровня ТТГ в крови.
Транзиторное повышение уровня ТТГ в большинстве случаев связано с функциональной незрелостью гипоталамо-гипофизарной системы в постнатальном периоде. Риск развития транзиторного гипотиреоза высок у недоношенных детей и маловесных новорожденных.
Данное состояние чаще всего встречается в следующих случаях:
· дефицит или избыток йода у матери;
· дети, рожденные от матерей с аутоиммунными заболеваниями щитовидной железы (возможная трансплацентарная передача антител, блокирующих рецептор к ТТГ);
· дети, матери которых получали во время беременности большие дозы антитиреоидных средств по поводу болезни Грейвса, у таких детей, как правило, при рождении имеется зоб, который имеет тенденцию к уменьшению по мере выведения лекарственных препаратов из крови ребенка;
· дети с внутриутробной (и постнатальной) гипотрофией, с внутриутробными вирусно-бактериальными инфекциями.
На этапе первичного скрининга практически невозможно различить врожденный и транзиторный гипотиреоз. Разграничение этих состояний необходимо проводить на III этапе скрининга, то есть в поликлинических условиях, при повторном определении уровней ТТГ и свT4 в сыворотк на фоне лечения тиреоидными препаратами.
В случае позднего обращения ребенка к врачу при наличии минимальной клинической картине ВГ и сомнительных гормональных показателях принимается решение в пользу назначения левотироксина.
III этап – поликлиника:
Врачом поликлиники на основании результатов определения ТТГ, свидетельствующих о гипотиреозе, назначается заместительная терапия препаратами тиреоидных гормонов.
Дозы левотироксина подбираются индивидуально с учетом клинических и лабораторных данных.
Дальнейшие контрольные исследования уровней ТТГ и свT4 следует проводить на первом году жизни каждые 2—3 месяца, после года каждые 3—4 месяца.
В течение первых 6 недель от начала заместительной терапии каждые 2 недели проводятся контрольные исследования уровня только свT4.
Контрольное определение одновременно уровней ТТГ и свТ4 целесообразно начинать не ранее 6 недель от начала лечения.
Ориентация у детей первого года жизни лишь на уровень ТТГ из-за возможного нарушения его регуляции по принципу обратной связи может привести к назначению излишне высоких доз левотироксина.
В случаях нормальных уровней свT4 (индивидуально для каждой лаборатории) доза левотироксина может считаться адекватной.
· Исследование состояния «красной крови». Возможна анемия из-за нарушения синтеза гемоглобина, дефицита железа, витамина В12 и фолиевой кислоты;
· Исследование липидного профиля. Характерны гиперхолестеринемия, повышение ЛПНП, липопротеина А и гомоцистеина.
Инструментальные исследования:
· УЗИ щитовидной железы: а- или гипоплазия органа; эктопия; многоузловой зоб; при первичном приобретенном гипотиреозе возможны изменения, характерные для АИТ, узловые и кистозные образования;
· ЭКГ: снижение вольтажа комплексов QRS, зубцов Т и Р, синусовая брадикардия, нарушение процессов реполяризации в миокарде желудочков;
· Рентгенография коленных суставов и стоп, а также кистей используется не только для диагностики, но и для оценки адекватности проводимой терапии ВГ.
Рентгенография коленных суставов и стоп помогает установить продолжительность внутриутробного гипотиреоза. Отсутствие центров оссификации (эпифизарный дисгенез) дистальных отделов бедренных костей, проксимальных концов большеберцовых костей и кубовидных костей стоп является косвенным доказательством врожденного гипотиреоза (оссификация костей имеется у большинства здоровых доношенных новорожденных).
Рентгенография кистей выявляет задержку появления ядер окостенения, их асимметрию, нарушение последовательности появления. Типично резкое отставание костного возраста от паспортного, при этом костный возраст задерживается даже в большей степени, чем рост.
· МРТ или КТ гипофиза показаны при центральном гипотиреозе;
· ЭхоКГ при выраженной сердечной недостаточности.
Показания для консультации специалистов:
· консультация офтальмолога, нейрохирурга, невропатолога – при центральном гипотиреозе;
· консультация гематолога – при анемии средней и тяжелой степени.
Диагностический алгоритм: (схема)
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Нефротический синдром | Общее: наличие отеков | ТТГ, свТ3, свТ4 Определение общего белка, уровня креатинина и мочевины в крови, СКФ, ОАМ, УЗИ почек. | Отсутствие клинических и лабораторных признаков поражения почек Наличие характерных для гипотиреоза изменений тиреоидного профиля |
| Дефицит СТГ | Отставание в росте | Проба на резервы СТГ ТТГ, свТ3, свТ4 |
Рентгенография левой кисти с лучезапястным суставом,
МРТ гипофиза с контрастным усилением
Наличие характерных для гипотиреоза изменений тиреоидного профиля
Костный возраст отстает от паспортного больше, чем физическое развитие
Отсутствие структурных изменений гипофиза при МРТ
Психомоторное развитие соответствует возрасту или нет выраженного отставания
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ[2]: все пациенты с данным диагнозом лечатся на амбулаторном уровне.
Немедикаментозное лечение:
· занятия с логопедом;
· развивающие игры.
Медикаментозное лечение:
Основное лекарственное средство – левотироксин натрия 25, 50, 75, 100, 125, 150 мкг в табл.
Принимать утром натощак не позже, чем за 30 мин до приема пищи.
Дозы левотироксина натрия у детей.
| Возраст | Доза левотироксина (мкг/кг в сут) |
| 0-6 месяцев* | 10-15 |
| 7-11 месяцев | 6-8 |
| 1-5 лет | 5-6 |
| 6-10 лет | 4-5 |
| 11-20 лет | 1-3 |
*- для недоношенных новорожденных – 8-10 мкг/кг в сут.
После тиреоидэктомии по поводу рака щитовидной железы используются супрессивные дозы.
Дозы левотироксина подбираются индивидуально с учетом клинических и лабораторных данных.
Контрольные исследования уровней ТТГ и свT4 следует проводить на первом году жизни каждые 2-3 месяца, после года каждые 3-4 месяца.
В течение первых 6 недель от начала заместительной терапии каждые 2 недели проводятся контрольные исследования уровня только свT4.
Контрольное определение одновременно уровней ТТГ и свТ4 целесообразно начинать не ранее 6 недель от начала лечения.
Ориентация у детей первого года жизни лишь на уровень ТТГ из-за возможного нарушения его регуляции по принципу обратной связи может привести к назначению излишне высоких доз левотироксина.
В случаях нормальных уровней свT4 (индивидуально для каждой лаборатории) доза левотироксина может считаться адекватной.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности [7] |
| Тиреоидное средство | Левотироксин натрия | внутрь | А |
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· Терапия препаратами левотироксина натрия при перманентном гипотиреозе – пожизненная, при транзиторном ограничивается продолжительностью заболевания.
· Наблюдение у эндокринолога: при подборе дозы 1 раз в 2 месяца, далее 1 раз в 3-6 месяцев.
Индикаторы эффективности лечения:
Индикатором эффективности лечения является достижение нормального для уровня ТТГ в крови. Целевой уровень ТТГ определяется индивидуально с учетом возраста ребенка (см нормативы ТТГ у детей).
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Досанова Айнур Касимбековна – кандидат медицинских наук, ассистент кафедры эндокринологии АО «Казахский медицинский университет непрерывного образования».
2) Базарбекова Римма Базарбековна – доктор медицинских наук, профессор, заведующая кафедрой эндокринологии АО «Казахский медицинский университет непрерывного образования», Председатель РОО «Ассоциации врачей-эндокринологов Казахстана».
3) Смагулова Газиза Ажмагиевна – кандидат медицинских наук, заведующая кафедрой пропедевтики внутренних болезней и клинической фармакологии РГП на ПХВ «Западно-Казахстанский государственный медицинский университет имени М. Оспанова».
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Нурбекова Акмарал Асыловна – доктор медицинских наук, профессор кафедры внутренних болезней №2 РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.