Гипоэхогенная полоска при беременности что назначают
Если при ультразвуковом исследовании найден гиперэхогенный фокус в желудочке сердца
Что такое гиперэхогенный фокус в сердце у плода?
Гиперэхогенный фокус – это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Возможные причины возникновения гиперэхогенного фокуса в сердце:
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
При возникновении гиперэхогенного фокуса:
*Существует ряд пороков развития, которые могут быть выявлены только в третьем триместре беременности. Естественно, большинство пороков развития (пороки сердца, расщелины губы и неба, позвоночные грыжи, аномалии количества пальцев на кистях и стопах и многие другие) исключаются или диагностируются во втором триместре беременности.
В третьем триместре могут проявиться заболевания, связанные с неправильной работой некоторых органов и систем, которые изначально сформировались нормально.
В силу каких-то причин в организме человека на любом этапе жизни могут возникать определенные изменения. Иногда они возникают в пожилом или среднем возрасте, а иногда – уже во внутриутробном периоде. Именно эти особенности мы изучаем на скрининге в третьем триместре беременности: ищем признаки кишечной непроходимости, оцениваем работу почек, т.к. иногда у плода формируется нарушение оттока мочи из почек, приводящее к возникновению гидронефроза (повышенного скопления мочи в чашечно-лоханочной системе почек), исключаем кисты органов брюшной полости и яичников, убеждаемся в отсутствии новообразований (опухолей) плода.
Очень важно оценить развитие головного мозга, т.к. этот орган все еще продолжает формироваться, и иногда мы видим повышенное количество жидкости в желудочковой системе мозга (вентрикуломегалия и в тяжелых случаях гидроцефалия), которое мешает нормальному развитию ткани мозга. Иногда у плода формируются опухоли мозга или внутричерепные кровоизлияния, которые так же будут сдавливать и повреждать соседние ткани мозга.
Некоторые пациенты спрашивают: зачем выявлять пороки развития в 32-34 недели беременности, если все равно никаких действий до родов не будет сделано, ребенок уже жизнеспособен и вопрос о прерывании беременности уже не обсуждается.
Действительно, на этих сроках беременности показания к прерыванию беременности возникают лишь в исключительных случаях. Однако, информация о наличии у ребенка определенных особенностей и заболеваний может оказать существенную помощь неонатологам, детским хирургам, неврологам и нейрохирургам, т.к. после рождения иногда бывает дорога каждая минута жизни.
Наличие известного диагноза позволяет всем специалистам быть готовым к рождению такого ребенка и к оказанию неотложной помощи своевременно и в полном объеме, что существенно увеличивает шансы на выздоровление малыша.
Приятный бонус к 3 скринингу в Центре Медицины плода: всем пациентам мы вручаем сертификат на первое бесплатное посещение неонатолога. Воспользоваться подарком можно в течение полугода с момента рождения малыша.
Мы надеемся, что эта информация помогла Вам узнать, какое значение имеет скрининговое ультразвуковое исследование в третьем триместре беременности. Коллектив Центра медицины плода желает Вам здоровья, легкого течения беременности и рождения здорового малыша!
УЗИ при беременности в Центре медицины плода – высочайшая точность исследований и экспертная диагностика здоровья плода!
Все ультразвуковые обследования в центре проводятся по международным стандартам FMF (Fetal Medicine Foundation) и ISUOG (Международного общества ультразвука в акушерстве и гинекологии).
Врачи ультразвуковой диагностики имеют международные сертификаты Fetal Medicine Foundation (Фонд медицины плода, Великобритания), которые подтверждаются ежегодно.
Мы беремя за самые сложные случаи и, при необходимости, возможно проведение консультации со специалистами Госпиталя Королевского Колледжа, King’s College Hospital (Лондон, Великобритания).
Возможности этих приборов позволяют говорить о новом уровне информативности.
Записаться на прием
Записаться на прием и получить экспертное мнение наших специалистов ультразвуковой диагностики вы можете по телефону единого контакт центра +7 (812) 458-00-00
Основы проведения УЗИ в первом триместре беременности
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Несмотря на свою высокую стоимость и неизвестные осложнения, применение УЗИ в акушерстве оправдано по следующим причинам: (а) Как минимум 50% тех женщин, которые уверенно заявляют, что знают свои сроки беременности, ошибаются, по меньшей мере, на две недели, а сроки наступления родов могут иметь критическое значение для выживания ребенка, (б) 90% аномалий плода возникают без отягощенной наследственности. Даже при клинически нормально протекающей беременности могут возникать грубые аномалии плода. Редко у будущих матерей можно обнаружить явные факторы риска. (в) Ни клиническое исследование, ни наследственность не дают надежной информации о многоплодной беременности. (г) В значительном числе случаев с низко расположенной плацентой не наблюдается каких-либо симптомов до начала кровотечения.
Показания для проведения УЗИ в первом триместре
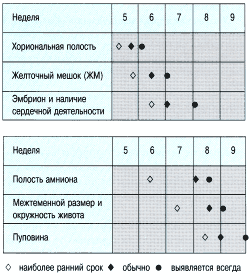
Биометрия плода на ранних сроках беременности
Трансабдоминальное УЗИ
| Биометрия плода | Недель |
|---|---|
| Плодный мешок | 3-5 |
| Плацента | 4-5 |
| Cердечная деятельность | 5-7 |
| Эмбрион и желточный мешок | — |
| Обнаружение двойного децидуального мешка | 5 |
| Симптом двойного пузырька | 6-7 |
| Головка | 9 |
| Желудочки | 11 |
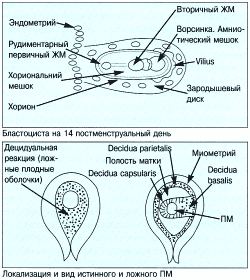
Первым признаком внутриматочной беременности является наличие плодного мешка, его внутренний диаметр 5 мм соответствует сроку 5 недель беременности по менструации. Разрыв трофобластического кольца свидетельствует о патологии течения беременности. Имплантационное кровоизлияние разделяет слои decidua capsularis и decidua vera. Оно выглядит в виде треугольной анэхогенной зоны снаружи плодного мешка, вдоль дна или внутренних границ плодных оболочек. Кровоизлияние возникает в половине всех случаев беременности и в большинстве из них гематома рассасывается к сроку 15 недель. Хориональная полость превращается в амниотическую после слияния амниона и хориона. Имитировать это может пустой плодный мешок при двойне или гематома позади плодных оболочек.
Трансвагинальное УЗИ
Трансвагинальное УЗИ позволяет установить указанные признаки (таблица 1) на 1 неделю раньше, поскольку в этом случае для визуализации тазовых органов используются высокочастотные датчики.
Примечания
Патология
Кровотечение с гипертонусом матки или без такового может быть связано с выкидышем, эрозией шейки матки, полипом, эктопической беременностью или пузырным заносом.
Неизбежный выкидыш устанавливается при наличии преждевременного разрыва плодных оболочек при расширении шейки матки. Может быть выявлена различная картина: нормальный плодный мешок, отделение плодных оболочек от стенки матки, атипичное положение оболочек, появление границы жидкость-жидкость, что указывает на кровотечение в полость плодного мешка, расширение шейки матки или расположение плодного яйца в шейке матки или влагалище.
Неполный выкидыш. Его признаками являются пустой или плохо очерченный плодный мешок, увеличение матки и наличие в полости недифференцированной высокоэхогенной массы.
Состоявшийся выкидыш. Матка увеличена, без признаков наличия плодного мешка, эмбриона или плаценты в ее полости, выраженные центральные эхосигналы могут быть обусловлены децидуальной реакцией. Применение УЗИ может помочь избежать хирургического вмешательства.
Разрушение плодного яйца. При этом состоянии в плодном мешке отсутствует эмбрион. До 7 недель требуется проведение повторного исследования. Плодный мешок выглядит непропорционально маленьким или большим по сравнению с размерами матки. Плодные оболочки плохо очерчены или имеют неправильную форму. Симптом желточного мешка имеет диагностическое значение при разрушении плодного яйца. В 50% случаев наблюдаются хромосомные аномалии.
Несостоявшийся выкидыш. В этом случае происходит задержка эмбриона в полости матки после его смерти. Иногда бывает сложно визуализировать погибший эмбрион вследствие воспаления ворсинок хориона, что приводит к гидропическим изменениям плаценты. Эмбрион может иметь маленькие размеры, быть отечным или деформированным из-за мацерации.
При внематочном плодном мешке в полости матки могут быть обнаружены ложные плодные оболочки. Ложные оболочки легко отличить по их центральному расположению в полости матки, отсутствию двойного кольца и признаков наличия эмбриона в оболочках. Разрыв при внематочной беременности ведет к возникновению гемоперитонеума. Ранняя ультразвуковая диагностика позволяет в короткие сроки провести хирургическое удаление эктопически расположенного эмбриона до возникновения осложнений, угрожающих жизни.
При центральном положении плодного мешка возможна беременность в одном из рогов двурогой матки. Брюшная внематочная беременность возможна в том случае, если плодный мешок или эмбрион визуализируются за пределами тела матки. Имплантация происходит на кишечник или сальник. Следует исключать ретроверсию и аномалии развития матки. Объемные образования смешанной структуры могут быть видны при яичниковой или шеечной беременности. При хроническом разрыве плодовместилища в полости таза могут быть выявлены плотные массы, обусловленные организацией сгустков крови в гематоме. При эктопической беременности дифференциальный диагноз проводят с кистой желтого тела, эндометриодной кистой, гидропиосальпинксом и петлями тонкой кишки.
Рис. 1. Беременность в двурогой матке.
Гипоэхогенная полоска при беременности что назначают
Как уже упоминалось, для беременных женщин является вполне обычным наличие скудных кровяных выделений, не сопровождающихся болями, в первые несколько недель беременности. Возможно, это связано с процессами инвазии трофобласта в дециду-альную оболочку полости матки. По мере развития плодного яйца в области периферической поверхности гиперэхогенного ветвистого хориона становятся различимы небольшие (от 2 до 5 мм) гипоэхогенные зоны, которые, по-видимому, представляют собой области скопления крови в виде лакун, окружающих ворсины хориона.
При трансвагинальном ЦДК артериальный и венозный кровоток в сосудах хориона выявляется раньше, чем начинает визуализироваться эмбрион. По мере увеличения срока беременности регистрируется постепенное увеличение скорости артериального кровотока.
При замершей или прерывающейся маточной беременности отмечается тенденция к увеличению венозного кровотока по периферии хориона. Однако статистически значимых различий между значениями скоростей кровотока в артериальных сосудах при нормальном развитии плодного яйца и при беременности, протекающей с осложнениями, выявлено не было.
У пациенток с обильным кровотечением могут возникать ретрохориальные гематомы. В этих случаях между хорионом и стенкой матки начинает визуализироваться скопление крови, которое выглядит в виде гипоэхогенной области, окружающей плодное яйцо. Используя формулу для расчета объема эллипсоида (длина (см) х ширина (см) х высота (см) х 0,5), размер ретрохориальной гематомы может быть выражен в количественной форме (в см3) относительно размеров плодного яйца. Имеются данные о взаимосвязи между относительным размером ретрохориальной гематомы и прогнозом в отношении прогрессирования беременности.
В том случае если ее объем составляет меньше четверти объема плодного яйца или менее 60 мл, вероятность благоприятного исхода остается достаточно высока.
При самопроизвольном неполном аборте обычно происходит экспульсия плодного яйца из матки и задержка в ней частей хориона, которые обычно визуализируются в просвете ее полости в виде гиперэхогенных структур. При этом контуры плодного яйца могут значительно деформироваться, а структура хориона становится неоднородной.
При неразвивающейся беременности отмечается отсутствие роста эмбриона или формирование его патологии, например в виде аномалии развития стебля тела в сочетании с аномалией пуповины. Так, даже при наличии плодного яйца нормальной формы и размеров в его полости могут отсутствовать эмбрион, а в ряде случаев и желточный мешок. Прекращение развития беременности на ранних сроках наиболее часто является следствием хромосомных нарушений, возникших при оплодотворении.
О гибели эмбриона при трансвагинальной эхографии свидетельствует отсутствие его сердцебиений в сроки, когда КТР составляет более 6 мм. В большинстве наблюдений сердечная деятельность эмбриона может быть зарегистрирована с момента начала его визуализации. Иногда при нарушении развития эмбриона внутри плодного яйца определяются аморфные тканевые массы, которые, наиболее вероятно, представляют собой сгустки крови и/или отторгнувшиеся обрывки децидуальной оболочки.
При полном выкидыше стенки полости матки смыкаются, и во время трансвагинального исследования выявляется тонкий эндометрий однородной структуры. Принимая во внимание, что при внематочной беременности может наблюдаться аналогичная эхографическая картина, для подтверждения диагноза полного аборта используется определение уровня (3-ХГ в крови пациентки в динамике.
Если беременность отсутствует, уровень бета-ХГ, как правило, быстро снижается, в то время как при наличии эктопической локализации плодного яйца такое снижение происходит медленно или приостанавливается на определенном уровне. После неосложненного искусственного аборта бета-ХГ может определяться в крови женщины в течение 16-60 дней (в среднем 30 дней), тогда как при самопроизвольных абортах он выявляется в течение 9-35 дней (в среднем 19 дней). Начиная с 5-го дня после удаления трубной беременности с помощью лапароскопии нулевые концентрации бета-ХГ начинают регистрироваться через 1-31 день (в среднем через 8 дней).
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.