Гиперпневматизация легочной ткани что это
Насколько фатальны для легких последствия коронавируса и есть ли шанс их восстановить: отвечает профессор-пульмонолог
А также у кого повышенный риск развития фиброза, пояснил один из ведущих экспертов по COVID-19, доктор медицинских наук Кирилл Зыков.
ЧТО ЗНАЧАТ ДИАГНОЗЫ «ПНЕВМОСКЛЕРОЗ» И «ПНЕВМОФИБРОЗ»
При этом нужно помнить, что возможности наших легких очень значительны. И если после перенесенного заболевания, в том числе COVID-19, есть какой-то локальный пневмосклероз, относительно небольшие изменения, это не влияет на функциональные возможности легких. То есть человек попросту не почувствует каких-то неприятных последствий.
— Можно ли назвать процент или примерный масштаб повреждения легких, при которых такие последствия уже будут ощутимы?
— В ситуации с COVID-19 обнаружилась поразительная особенность: клиническое состояние, ощущения самого пациента могут не совпадать со степенью повреждения легких на КТ (компьютерной томографии) и по лабораторным данным. Этот одна из загадок новой инфекции. Порой возникает ощущение, что эти параметры живут своей жизнью, независимо друг от друга. Иногда мы видим, что у пациента на КТ поврежден достаточно большой объем легких, а человек уверяет, что чувствует себя нормально. И есть обратная ситуация, когда у больного выраженная одышка, высокая температура, а изменения на КТ довольно незначительны. Эту тайну коронавируса еще предстоит раскрыть.
ЧЕМ ДОЛЬШЕ ТЕЧЕНИЕ БОЛЕЗНИ, ТЕМ БОЛЬШЕ ФИБРОЗНЫЕ ИЗМЕНЕНИЯ
— От врачей сейчас часто можно услышать: о коронавирусной инфекции мы пока знаем мало, и непонятно, что дальше будет с легкими у переболевших.
— На самом деле сейчас мы можем ориентироваться на опыт предыдущих вспышек коронавирусов — SARS, или атипичной пневмонии, в 2002 — 2003 гг. и MERS, или Ближневосточного респираторного синдрома, в 2012 — 2013 гг. Срок наблюдения за пациентами, перенесшими эти виды коронавирусной инфекции, уже достаточно большой. В то время как срок нашего знакомства с COVID-19 всего около полугода.
Поэтому мы можем экстраполировать, то есть переносить данные предыдущих наблюдений на нынешнюю ситуацию. Если говорить об оценках последствий и конкретных цифрах, то большую роль играет тяжесть состояния, в котором госпитализировались пациенты. От этого зачастую зависят и шансы выжить, и частота и масштаб фиброзных изменений в легких. По разным данным, у пациентов с SARS такие изменения в легких встречались в 10 — 20% случаев (как раз в зависимости от тяжести состояния).
— И как долго сохранялись фиброзные изменения в легких?
— Есть наблюдения, что у части пациентов неблагоприятные изменения сохранялись через 9 месяцев после выписки из госпиталя. При этом выраженность фиброза зависела от длительности заболевания и его лечения. Чем дольше течение болезни, тем выше вероятность того, что у человека будут фиброзные изменения.
В ТЕМУ
У кого чаще развивается фиброз легких:
— Люди старшего возраста (65+)
— Люди с генетической предрасположенностью к развитию фиброза (если этим страдали родители или один из них, бабушки, дедушки)
— Пациенты с системными воспалительными заболеваниями соединительной ткани (системная красная волчанка, склеродермия, болезнь Шегрена и другие)
Чем больше уровень повреждений на КТ, тем выше вероятность того, что разовьются фиброзные изменения. Для тех, кто интересуется, упрощенно можно представить себе это процесс так: при «Ковиде» повреждается альвеолярный эпителий (оболочка альвеол, пузырьков в легких), резко возрастает воспалительный ответ. Как защитная реакция организма, в том числе, активируются клетки-фибробласты, формируется коллаген, и это является основной фиброза в дальнейшем
РЕШАЮЩИЙ СРОК — ПЕРВЫЙ ГОД
— После года подвижек в положительную сторону уже не было.
— Но ведь считается, что фиброз необратим? Переродившуюся ткань как легких, так и любого другого органа, в клинической практике еще вроде бы не научились превращать снова в полноценно работающие клетки?
-Так что на практике переболевшим остается ждать в течение года, чтобы понять масштаб «настоящего» фиброза и надеяться, что часть изменений пройдет, так?
— Главное, в течение этого года не усугубить ситуацию, не ухудшить состояние легких, а также принимать меры для восстановления и реабилитации.
Фиброз легких: причины и лечение
Что такое фиброз легких
После постановки диагноза, в первую очередь пациенты хотят знать, что это такое и опасно это или нет. Чтобы оценить степень опасности, нужно познакомиться с основами анатомии и физиологии.
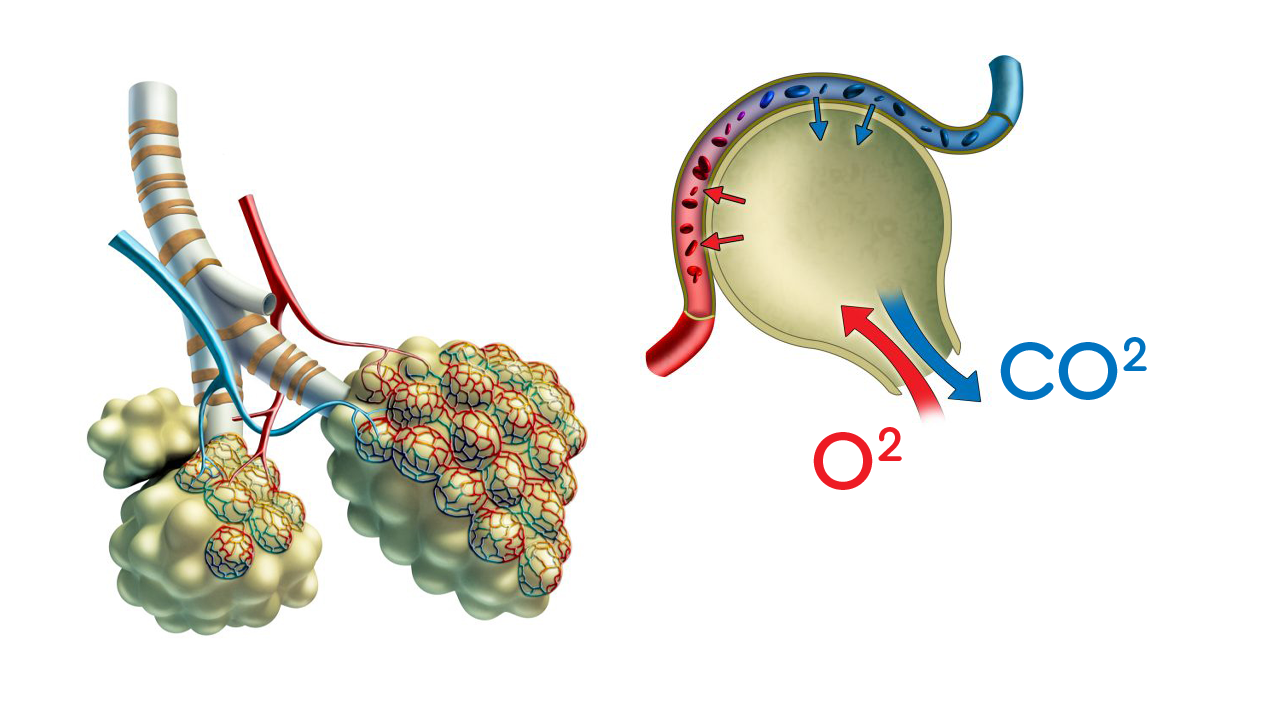
В паренхиме легких, где происходит газообмен, располагаются альвеолы. При рубцевании ткани их стенки утолщаются. Это снижает способность альвеол переносить доставляемый легкими кислород и выдавать в воздух выделяемый кровью СО2. В результате, организм не получает крови, достаточно насыщенной кислородом и очищенной от углекислоты.
Последствия сказываются на кровообращении и работе сердца. Прогрессирование патологии вызывает хроническую сердечную и дыхательную недостаточность, приводит к развитию пневмосклероза и цирроза легких.
Причины
ФЛ вызывают самые разные причины:
Повышают риск фиброза курение, отравление угарным газом, в 10-15% случаев причиной болезни является наследственная предрасположенность.
Признаки заболевания
На начальных стадиях болезнь может ничем не проявлять себя. Но по мере развития симптомы становятся все более выраженными.
В дальнейшем пневмофиброз вызывает:
В большинстве случаев эти симптомы появляются при длительном течении процесса.
Диагностические методы
Диагностика начинается со сбора анамнеза. Особое внимание обращается на наличие вредных производственных факторов, болезней органов дыхания (пневмонии, туберкулеза, хронического бронхита) и системных заболеваний. Затем проводится осмотр, после которого назначаются необходимые исследования.
К наиболее информативным методам диагностики относятся:
Также назначаются лабораторные исследования.
Лечение
Полностью излечить ФЛ невозможно. Но замедлить патологический процесс современная медицина вполне способна. Как остановить и как лечить болезнь?
Лечение начинается с исключения влияния на легкие вредных факторов (табачного дыма, пыли, вредных производственных веществ). Для устранения кислородной недостаточности применяется терапия кислородом (оксигенотерапия).
Из медикаментов назначают:
Одновременно в комплексе с лекарствами и оксигенотерапией, применяется дыхательная гимнастика и массаж грудной клетки.
При отсутствии эффекта пациенту может потребоваться пересадка легкого.
Длительность жизни при ФЛ напрямую зависит от своевременности терапии. Поэтому больные должны обязательно наблюдаться у врача и проходить периодические обследования.
Эмфизема легких
Авторы: врач, к. м. н., Толмачева Е. А., e.tolmacheva@vidal.ru
врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что это такое?
Термином «эмфизема легких» обозначаются патологические процессы в легких, характеризующиеся повышенным содержанием воздуха в легочной ткани, это хроническое легочное заболевание, характеризующееся нарушением дыхания и газообмена в легких. Название болезни происходит от греч. emphysao – «вдувать», «раздувать».
В последние годы частота эмфиземы легких возрастает, особенно среди лиц пожилого возраста.
Значительная распространенность этого заболевания, прогрессирующее течение, временная нетрудоспособность и ранняя инвалидизация больных из-за развития дыхательной недостаточности и легочного сердца наносят значительный экономический ущерб. Эмфизема легких наряду с хроническим обструктивным бронхитом и бронхиальной астмой относится к группе хронических обструктивных болезней легких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости, с чем и связано некоторое сходство их клинической картины. Однако каждая из форм ХОБЛ имеет свои специфические особенности, и правильная, своевременная диагностика этих заболеваний позволяет провести целенаправленную профилактику и рациональную терапию.
Причины эмфиземы легких
Курение, загрязненность воздуха различными пылевыми частицами и некоторые условия труда, связанные, например, с постоянным вдыханием угольной пыли или частиц асбеста и кремния, также способствуют развитию заболевания.
В то же время эмфизема, приводящая к тяжелой дыхательной недостаточности, может развиться и без предшествующего заболевания дыхательных путей, то есть являться первичной.
Что происходит в легких?
Развитие эмфиземы связано с необратимыми изменениями в стенке бронхов и легких под влиянием длительного воспаления, длительного сужения дыхательных путей. Нарушаются эластические свойства легких: в них начинает оставаться после выдоха большее количество воздуха, чем должно быть в норме, что обусловливает перерастяжение (раздувание) легких. Такой избыточный воздух не участвует в дыхании и перерастянутая легочная ткань не работает полноценно. Что, в свою очередь, сопровождается потерей способности к достаточному сокращению и затрудненным выдохом, вследствие чего нарушается поступление кислорода в кровь и выведение из нее углекислого газа. Компенсаторно, с целью улучшения выведение углекислого газа, возникает одышка.
Также в бронхах и в легких начинает прогрессивно увеличиваться количество соединительной ткани, которая как бы «замещает» воздушные участки легочной ткани, а также способствует длительному сужению бронхов уже вне зависимости от существующего воспаления.
Вследствие этих изменений в легких образуются многочисленные воздушные мешки разных размеров, которые могут быть рассеяны по всему легкому (диффузная форма эмфиземы). Иногда раздутые участки легких сочетаются с нормальной легочной тканью (локальная форма эмфиземы). Также отдельно выделяют буллезную эмфизему (булла – это эмфизематозный (раздутый) участок размером более 1см).
Симптомы эмфиземы легких
К «классическим» проявлениям диффузной эмфиземы легких относят:
На ранних стадиях эмфиземы главным симптомом служит одышка при физической нагрузке. Вначале она непостоянна и чаще проявляется зимой, затем уже в любое время года. В дальнейшем одышка возникает при малейшем физическом усилии и, наконец, может отмечаться и в покое. У больных наблюдаются короткий, «острый», «хватающий» вдох и удлиненный выдох. Они осуществляют выдох при сомкнутых губах, надувая щеки («пыхтят»). Дыхательные движения грудной клетки уменьшены, в дыхании участвуют дополнительные мышцы: груди и шеи.
Одышка, что долгие годы, заметно не проявляясь и исподволь прогрессируя, она превращается в состояние, угрожающее жизни больного.
Пациенты с эмфиземой легких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенной вниз головой и плечевым поясом, что приносит им облегчение. Однако при тяжелой эмфиземе c выраженными изменениями грудной клетки и утомлением дыхательных мышц горизонтальное положение вызывает напряженную работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении. Больные эмфиземой легких нередко занимают положение сидя с несколько наклоненным вперед туловищем, опершись руками о колени или край кровати, что позволяет фиксировать плечевой пояс и включить дополнительную мускулатуру в акт дыхания.
В далеко зашедших случаях появляется цианоз: у языка появляется голубой оттенок; губы и ногти становятся синеватыми, особенно после физической нагрузки.
Осложнения
Любое из осложнений приводит к инвалидизации больного.
Что можете сделать Вы?
Лечение нужно начинать на стадии бронхита, еще до развития эмфиземы. Поскольку чаще всего из-за позднего обращения больного к врачу к моменту первого обращения в легких обычно уже произошли необратимые изменения, что значительно затрудняет последующее лечение.
Необходимо, чтобы больной человек принимал непосредственное участие в лечении. Он должен понимать и осознавать всю серьезность заболевания и возможных осложнений.
Необходимы категорическое исключение курения и других вредных, в т.ч. профессиональных, воздействий на легочную ткань, ограничение физической активности, рациональное трудоустройство.
Отказ от курения является чрезвычайно важным мероприятием. Оно должно занимать первое место в лечении данной патологии. При этом необходимо иметь в виду следующее: одномоментное прекращение курения имеет больший эффект, чем постепенное снижение количества выкуриваемых сигарет; высокая мотивация отказа от курения является основным фактором, определяющим успех; жевательные резинки и накожные аппликаторы, содержащие никотин, помогают снизить тягу к курению, особенно если они применяются в комплексе мероприятий, направленных на отказ от курения.
Лечение и профилактика
Что может сделать ваш врач?
Ваш доктор (пульмонолог или терапевт) проведет необходимые обследования:
Основные методы лечения эмфиземы:
При буллезной эмфиземе рекомендуют хирургическое лечение. Суть лечения — удаление булл. Такие операции могут выполняться как с помощью классического доступа со вскрытием грудной клетки, так и эндоскопически (с помощью специальных инструментов, через проколы грудной клетки). Своевременное удаление булл предупреждает развитие такого грозного осложнения, как пневмоторакс.
Особенности проявлений бронхолегочного синдрома у пациента с дисплазией соединительной ткани и врожденной дисфункцией коры надпочечников (клиническое наблюдение)
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Необходим консенсус врачей-специалистов (пульмонологов, эндокринологов и рентгенологов) для дополнительного углубленного изучения проявлений бронхолегочного синдрома (БЛС) и эндокринных нарушений в дебюте заболевания у пациентов с дисплазией соединительной ткани (ДСТ) и недостаточностью питания (НП).
Настоящее клиническое наблюдение отражает особенности проявлений БЛС у пациента с ДСТ и врожденной дисфункцией коры надпочечников (ВДКН). На основании углубленного дополнительного обследования был верифицирован диагноз: ДСТ, тяжелая форма; неклассифицируемый фенотип; БЛС, легочная гиперинфляция тяжелой степени (остаточный объем / общая емкость легких — 195%) в сочетании с гипервентиляцией (минутный объем дыхания — 132%) и рестриктивными нарушениями I степени. Дыхательная недостаточность I степени (клиническая). Синдром эндокринных расстройств: ВДКН, вирильная форма. Субклинический гипотиреоз. НП тяжелой степени (индекс массы тела 14,6 кг/м 2 ). Представленное клиническое наблюдение подчеркивает необходимость на этапе медицинского освидетельствования на предмет годности к военной службе обращать особое внимание на пациентов с тяжелыми формами ДСТ и НП и включать в план обследования детальную оценку состояния бронхолегочной системы и направлять их в специализированные эндокринологические отделения для оценки функций эндокринной системы.
Ключевые слова: бронхолегочный синдром, дисплазия соединительной ткани, недостаточность питания, врожденная дисфункция коры надпочечников.
Для цитирования: Тетенева А.В., Беспалова И.Д., Сердюков Н.А. и др. Особенности проявлений бронхолегочного синдрома у пациента с дисплазией соединительной ткани и врожденной дисфункцией коры надпочечников (клиническое наблюдение). РМЖ. 2020;4:37-42.
Patterns of bronchopulmonary dysplasia manifestations in a patient with connective tissue dysplasia and congenital adrenal hyperplasia (clinical case)
1 Siberian State Medical University, Tomsk
2 Regional Military Medical Commission, Military Commissariat of the Tomsk Region, Tomsk
Joint consensus of medical specialists (pulmonologists, endocrinologists and radiologists) must be reached for an additional detailed study concerning manifestations of bronchopulmonary dysplasia (BPD) and endocrine disorders during the disease onset in patients with connective tissue dysplasia (CTD) and malnutrition (MN).
Keywords: bronchopulmonary dysplasia, connective tissue dysplasia, malnutrition, congenital adrenal hyperplasia.
For citation: Teteneva A.V., Bespalova I.D., Serdyukov N.A. et al. Patterns of bronchopulmonary dysplasia manifestations in a patient with connective tissue dysplasia and congenital adrenal hyperplasia (clinical case). RMJ. 2020;4:37–42.
Введение
В настоящее время в литературе накоплено множество данных о структурных изменениях бронхолегочной системы человека при дисплазии соединительной ткани (ДСТ). Результаты исследований последних лет подтвердили целесообразность выделения апикальных булл, экспираторного коллапса трахеи, крупных бронхов и спонтанного пневмоторакса как диагностических критериев бронхолегочного синдрома (БЛС) у лиц с ДСТ, но остаются сомнения в наличии этиопатогенетической связи между ДСТ и бронхоэктазами [1, 2]. И если этиопатогенез буллезной эмфиземы легких (ЭЛ) в научных работах нашел прямую взаимосвязь с ДСТ и ее системными проявлениями, то, например, причины и механизмы возникновения первичной диффузной ЭЛ (панацинарной), которая не связана с А1-антитрипсиновой недостаточностью и развивается без предшествующей хронической обструктивной бронхолегочной патологии, до сих пор остаются недостаточно выясненными, а существование данной формы ЭЛ требует дополнительных доказательств [3, 4].
Вместе с тем детально изучена структура общей емкости легких (ОЕЛ) у лиц с ДСТ, где с высокой частотой выявлялась легочная гиперинфляция (ЛГИ), при этом установлено, что остаточный объем легких (ОО) у обследуемых лиц был увеличен на 20–30% от должных значений [4, 5]. В 2019 г. группой исследователей было выявлено, что у лиц призывного возраста с ДСТ и недостаточностью питания (НП) ЛГИ, как правило, имеет статический характер возникновения и диагностируется более чем в 76% случаев. У отдельных исследуемых ОО был увеличен на 200% от предполагаемых результатов. При этом изменения структуры ОЕЛ, а также данных спиральной компьютерной томографии (СКТ) с высоким разрешением были характерны для первичной диффузной ЭЛ [6].
Среди исследуемых нами пациентов с вышеперечисленными проявлениями вызвал особый интерес 18-летний пациент, у которого, кроме выраженных проявлений ДСТ, тяжелой гипотрофии и значительной ЛГИ, была верифицирована дисфункция коры надпочечников. Известно, что соединительная ткань является источником и объектом воздействия аутакоидов и гормонов, а мезенхимальные клетки представлены универсально во всех органах (в эндокринной системе кора надпочечников имеет мезенхимальное происхождение). Установлено, что ДСТ можно рассматривать в качестве модели хронически нарушенного саногенного равновесия местной аутакоидной и системной гормональной регуляций. Повышение же системных концентраций трансформирующего фактора роста (TGF–β), выявленное при недифференцированных ДСТ, может усиливать продукцию пролактина и нарушать регуляцию работы щитовидной железы [7, 8].
Таким образом, необходим консенсус врачей-специалистов (пульмонологов, эндокринологов и рентгенологов) для дополнительного углубленного изучения проявлений бронхолегочного синдрома и эндокринных нарушений в дебюте заболевания у пациентов с ДСТ и НП.
Клиническое наблюдение
С целью изучения особенностей проявлений бронхолегочного синдрома у пациента с ДСТ и врожденной дисфункцией коры надпочечников (ВДКН) представляем клиническое наблюдение пациента с тяжелой ЛГИ при недифференцированной ДСТ, НП и ВДКН с обсуждением клинико-диагностической концепции при верификации диагноза.
Пациент Т., 2001 года рождения, прибыл в октябре 2019 г. на медицинскую комиссию для медицинского освидетельствования на предмет годности к военной службе.
Жалобы
Общая слабость, повышенная утомляемость, периодически возникающая головная боль, снижение массы тела, боли в позвоночнике при длительном ортостатическом положении, боли в плечелопаточных суставах, запоры, чередующиеся с послаблением стула, редкие ноющие боли в разных отделах живота (чаще — в подложечной области), вздутие живота.
Для выявления патологии респираторной системы были использованы стандартные опросники:
CAT (комплексная оценка состояния пациента): сумма баллов (3, 2, 4, 5, 3, 3, 3, 4) за ответы на последовательные вопросы по анкете составила 27 баллов (выраженное влияние на качество жизни);
Наймигенский опросник (факторная оценка жалоб): 52 балла (при наборе 21 балла и более целесообразно предполагать гипервентиляционный синдром).
Анамнез
Ребенок от первой беременности, первых преждевременных родов (на 34-й нед.). Рост при рождении — 54 см, вес — 1900 г. До 1 года — полутора лет рос и развивался нормально. Далее, со слов матери, стал часто болеть острыми респираторными вирусными инфекциями, был диагностирован хронический тонзиллит. В возрасте 7 лет перенес инфекционный мононуклеоз. К 7 годам вес был низко-нормальным. К 12 годам стал быстро прибавлять в росте и отставать в наборе массы тела. В возрасте 12–13 лет начал наблюдаться у детского эндокринолога. По поводу низкой массы тела эпизодически (3–4 раза) получал инъекции нандролона. Масса тела после курса инъекций увеличивалась на 2–3 кг, затем вновь снижалась до исходной. С 13 лет лечился и наблюдался у невролога по поводу вегетососудистой дистонии, логоневроза, получал регулярное нейротрофическое лечение. Черепно-мозговые травмы, судороги, обмороки отрицал. Обследован в НИИ генетики, исключен синдром Марфана. Случаев заболевания синдромом Марфана в семье не выявлено.
На основании предписания требований Положения о военно-врачебной экспертизе (статья 13 Расписания болезней и таблицы дополнительных требований) [9] в связи с НП был направлен на стационарное обследование в эндокринологическое отделение ФГБОУ ВО СибГМУ Минздрава России, где прошел обследование в соответствии с действующими Национальными клиническими рекомендациями [10].
Объективный статус
Врачом-эндокринологом были обнаружены увеличенные размеры наружных гениталий (размер пениса) и повышенное оволосение по мужскому типу. Выявленные изменения не соответствуют фенотипу пациента и его нутритивному статусу, в связи с чем было принято решение о проведении дополнительного обследования для исключения ВДКН, наиболее вероятной с учетом анамнеза представлялась вирильная форма заболевания.
Результаты лабораторных методов исследования
Общий анализ крови от 04.09.2019: лейкоциты 5,72×10 9 /л; Hb 148 г/л; эритроциты 4,9×9 12 /л; тромбоциты 194×10 9 /л; СОЭ 3 мм/ч.
Биохимический анализ крови от 04.09.2019: альбумин 49 г/л; белок 74 г/л; креатинин 74,2 мкМ/л; билирубин общий 20,2 мкМ/л; мочевина 3,8 мМ/л; СРБ отрицательный; RW отрицательный; фибриноген 2,1 г/л.
Гормоны крови от 04.05.2019: ТТГ 6,36 мкМЕ/мл (0,4–4,0); Т4св. 14,3 пкмоль/л (9,0–22,0); Т3св. 2,19 пг/мл (1,2–4,2); АТ к ТПО 7,21 МЕ/мл (до 30 МЕ/мл); АТ к ТГ 1,85 МЕ/мл (до 4,11 МЕ/мл); ФСГ 3,53 мМЕ/мл; ЛГ 5,19 мМЕ/мл; тестостерон общий 18,4 нмоль/л; глобулин, связывающий половые гормоны, 18,1 нмоль/л.
Проба с трипторелином от 04.09.2019:
Через 1 ч от введения трипторелина: ФСГ 6,47 мМЕ/мл (0,95–11,95); ЛГ 32,9 мМЕ/мл (1,2–9,0).
Через 4 ч от введения трипторелина: ФСГ 8,4 мМЕ/мл (0,95–11,95); ЛГ 25,6 мМЕ/мл (1,2–9,0).
Исследованы: концентрация адренокортикотропного гормона в крови, суточный ритм кортизола, суточная экскреция кортизола с мочой и маркерного для ВДКН гормона — 17-ОН-прогестерона.
Экскреция кортизола с мочой от 10.09.2019: 8:00 — 145 н/моль (N 200–700 н/моль); 20:00 — 38 н/моль (N 55–250 н/моль).
Циркадный ритм кортизола крови от 09.09.2019: 08:00 — 312,3 нмоль/л (N 138–690); 16:00 — 120,9 нмоль/л (N 69–345); 22:00 — 48,5 нмоль/л (N 69–345).
АКТГ от 09.09.2019: 53,0 пг/мл.
17-ОН-прогестерон: от 11.09.2019 — 18,9 мгк/л (N 0,2–5,3); от 16.09.2019 — 15,2 мгк/л (N 0,2–5,3).
Общий анализ мочи от 08.09.2019: удельный вес 1020; сахар, белок — отрицательные; pН 6,0; лейкоциты 0–1 в поле зрения; эритроциты 0–1 в поле зрения; соли — отрицательный; слизь — отрицательный; переходный эпителий 0–0–1 в поле зрения.
Копрограмма от 09.09.2019: консистенция мягкая, цвет коричневый, запах каловый. Микроскопия: мышечные волокна ++, нейтральные жиры ++, жирные кислоты +, перевариваемая клетчатка +.
Результаты инструментальных методов исследования
Сатурация кислорода от 07.09.2019 (по данным пульсоксиметрии): 97%.
УЗИ (сканер HI VISON AVIUS, Япония) органов брюшной полости, почек, мошонки от 09.05.2019: патологии не выявлено.
УЗИ (сканер HI VISON AVIUS, Япония) щитовидной железы от 09.09.2019: расположена обычно, контуры ровные, четкие, форма подковообразная. Перешеек 2,3 мм. Объем правой доли 5,7 мл, левой доли 5,1 мл. Ткань железы обычной эхогенности, неоднородная, с множеством гипоэхогенных включений до 2,5 мм (расширенные фолликулы). Узлов нет. Заключение: диффузные изменения щитовидной железы (йододефицитное состояние).
МРТ гипофиза с контрастированием (ТРК Aquilion 64, Япония) от 05.09.2019: незначительная асимметрия гипофиза без очаговых изменений с признаками минимального нарушения циркуляции ликвора в оболочках зрительных нервов.
Рентгенография органов грудной клетки в двух проекциях (аппарат Apollo, доза: 0,06 мЗв) от 04.09.2019: воспалительной инфильтрации, очаговых теней в легочной ткани не определяется. Пневмофиброз. Гиперпневматизация легочной ткани. Уплотнение стенок бронхов.
Консультации специалистов
Консультация эндокринолога: ВДКН, вирильная форма. НП тяжелой степени. Субклинический гипотиреоз.
Данный диагноз был поставлен на основании выявленного двукратного повышения уровня 17-ОН-прогестерона в крови, отсутствия лабораторных данных, свидетельствующих о недостаточности глюкокортикоидной функции. Смазанность клинических признаков, ассоциированных с ВДКН (тенденция к снижению целевого (генетического) роста, гиперстеничность и маскулинность телосложения отсутствуют), видимо, связана с наличием у пациента еще и диспластического фенотипа.
Консультация гастроэнтеролога: хронический гастродуоденит, ремиссия. Долихоколон. Синдром раздраженной кишки, смешанная форма.
Дообследование
Обследование было продолжено в амбулаторном порядке и в целом направлено на оценку функционирования респираторной системы пациента, уточнение степени тяжести ДСТ и фенотипа дисплазии. С этой целью были выполнены спирободиплетизмография, СКТ легких, определены показатели биомеханики дыхания.
Для диагностирования синдрома ДСТ (6 и более фенов при вовлечении не менее 3 органов и систем организма) и определения степени тяжести ДСТ использован Байесовский классификатор. Степень тяжести ДСТ определялась по сумме баллов фенотипических признаков: при легкой степени тяжести ДСТ сумма баллов должна быть не более 12, при умеренной — не более 23 и при выраженной — 24 и более баллов [9, 10].
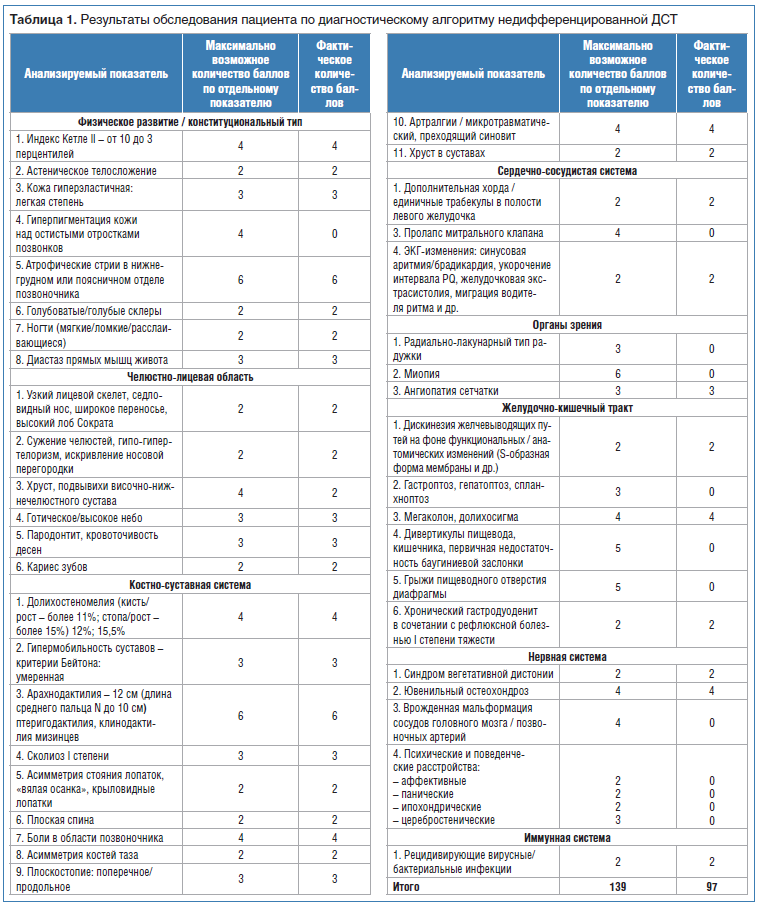
Определить степень тяжести ДСТ с развернутым алгоритмом обследования с целью максимального выявления всех возможных висцеральных признаков ДСТ не удалось из-за отсутствия ряда необходимых для этого диагностических данных (рентгенографии позвоночника и тазобедренных суставов, денситометрии осевого скелета и др.). Тем не менее в таблице 1 представлены все без исключения фены ДСТ, чтобы продемонстрировать разнообразие проявлений ДСТ и вовлечения в диспластический процесс всех органов и систем пациента.
Таким образом, и по внешним фенотипическим признакам, и по результатам неполных клинико-лабораторных и инструментальных исследований у пациента по диагностическому алгоритму определена тяжелая степень недифференцированной ДСТ [11, 12].
Определение фенотипа ДСТ
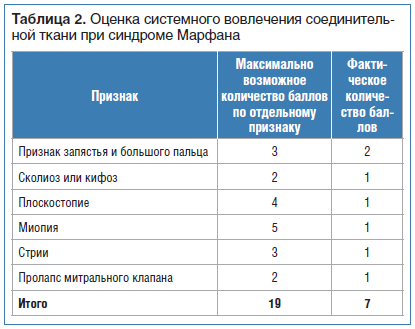
Для определения фенотипа ДСТ и вероятного системного вовлечения соединительной ткани (СВСТ) в диспластический процесс использована балльная оценка, применяемая при верификации синдрома Марфана и схожих с ним состояний (табл. 2). Максимальное общее количество баллов составляет 20, при этом количество баллов ≥7 свидетельствует о системной вовлеченности в процесс соединительной ткани [9, 13, 14].
Заключение. ДСТ, тяжелая форма; неклассифицируемый фенотип (СВСТ — 8 баллов, Z-критерий — 0,05): марфаноидная внешность, синдром гипермобильности суставов средней степени, вертеброгенный синдром (распространенный ювенильный остеохондроз позвоночника, S-образный сколиоз грудного отдела I степени), синдром патологии стопы (двустороннее поперечное плоскостопие II степени), синдром патологии системы пищеварения (хронический гастродуоденит, ремиссия; долихоколон; синдром раздраженной кишки, смешанная форма), синдром патологии органов зрения (миопия средней степени тяжести), астенический синдром, синдром неврологических нарушений (вегетососудистая дистония), НП тяжелой степени (ИМТ 14,6 кг/м 2 ).
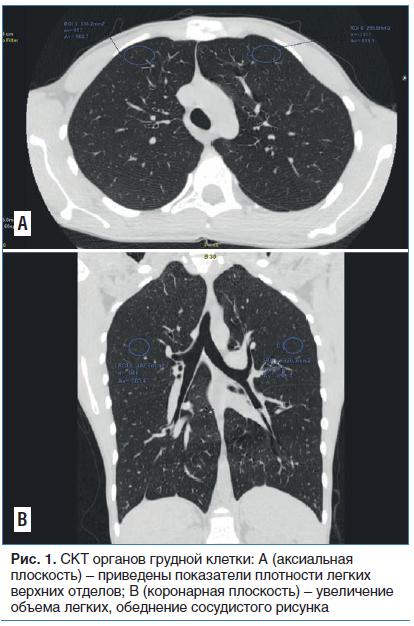
СКТ органов грудной клетки
Заключение. Выявленные изменения плотности легких в сочетании с обеднением легочного рисунка и увеличением в размерах легочных полей расценены как гиперпневматизация легочной ткани, рентгенологические признаки формирования ЭЛ [14–16].
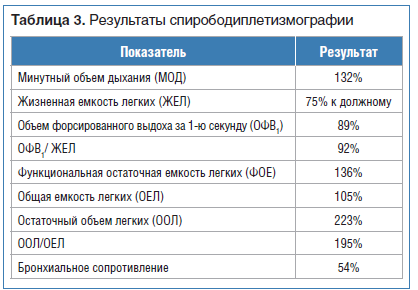
Результаты спирободиплетизмографии от 05.05.2019 приведены в таблице 3.
Заключение. Рестриктивные изменения I степени, гипервентиляция — 132%. Изменение структуры ОЕЛ (ООЛ/ОЕЛ=195%) — признаки «воздушной ловушки». Бронхиальное сопротивление не повышено.
Исследование биомеханики дыхания
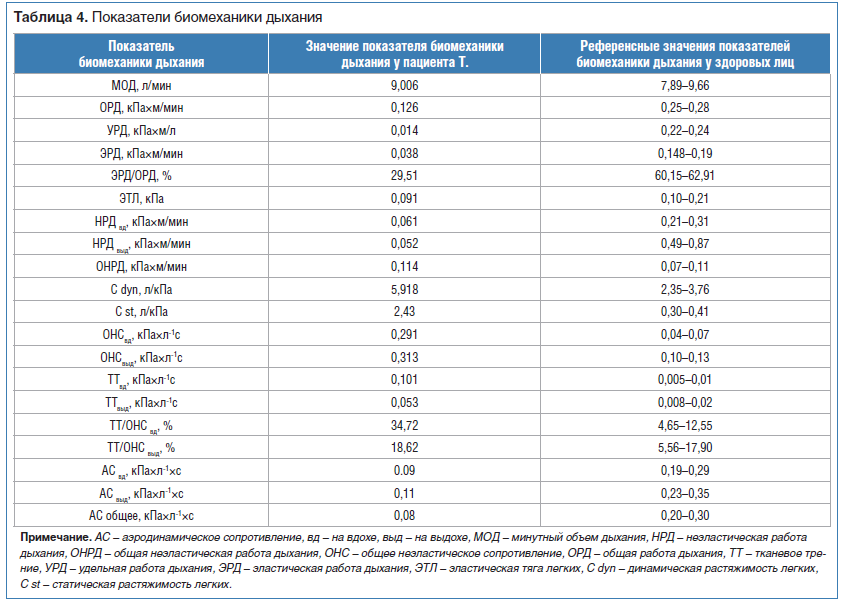
Исследование проводилось на универсальном пневмотахографе (СКТБ «Медфизприбор», Казань), результаты представлены в таблице 4.
У пациента выявлено снижение значений общей работы дыхания (ОРД) за счет снижения ударной и эластической работы дыхания (ЭРД). Отношение ЭРД/ОРД снижено вдвое. Показатели НРД на вдохе повышены в 2 раза. При сниженном значении АС отмечено повышение общего неэластического сопротивления и тканевого трения как на вдохе, так и на выдохе. Кроме того, выявлено повышение статической и динамической растяжимости легких, происходившее за счет снижения эластической тяги легких.
ДСТ, тяжелая форма, неклассифицируемый фенотип: БЛС, ЛГИ тяжелой степени (ОО/ОЕЛ=195%) в сочетании с гипервентиляцией (МОД 132%) и рестриктивными нарушениями I степени. Дыхательная недостаточность I степени (клиническая). Синдром эндокринных расстройств: ВДКН, вирильная форма. Субклинический гипотиреоз. НП тяжелой степени (ИМТ 14,6 кг/м 2 ).
Заключение
Представленное клиническое наблюдение показывает, что в ходе медицинского освидетельствования на предмет годности к военной службе необходимо обращать особое внимание на пациентов с тяжелыми формами ДСТ и НП, включать в план обследования детальную оценку состояния бронхолегочной системы и направлять таких пациентов в специализированные эндокринологические отделения для оценки функций эндокринной системы.
Только для зарегистрированных пользователей