Гиперплазия сосудов головного мозга что это такое
Гиперплазия сосудов головного мозга что это такое
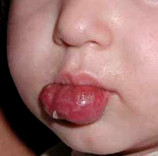
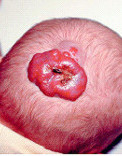
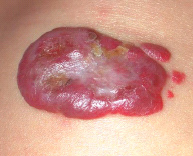
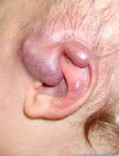
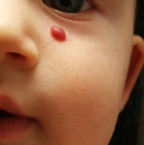
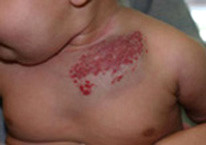
Гиперплазия кровеносных сосудов – реактивное опухолеподобное образование из кровеносных сосудов, возникающее в результате внутриутробной тканевой гипоксии или других эмбриональных нарушений. Отличительной особенностью является способность к самопроизвольной инволюции. Чаще всего очаги гиперплазии кровеносных сосудов локализуются на лице ребенка, ушных раковинах, в области волосяного покрова головы, шеи. В зависимости от размера и локализации образования могут нарушать нормальное дыхание, питание и другие жизненно важные функции.
 |  |  |
Все гиперплазии кровеносных сосудов проходят ряд последовательный этапов развития.
Стадия начальных проявлений. Сразу после рождения или в первые недели жизни ребенка появляются очаги сосудистых разрастаний в виде покраснения, «царапины», «синяка». Если гемангиома находится не на поверхности кожи, а глубже, то цвет ее может быть бледно-синеватый.
Стадия активного роста. В начале своего развития (2-3 месяца) рост очагов гиперплазии значительно опережает рост других тканей ребенка. Площадь образования может увеличиваться до значительных размеров, захватывая сразу несколько анатомических областей. Появляется избыточный объем тканей (образование возвышается над поверхностью кожи и/или начинает распространяться вглубь). Могут наблюдаться множественные очаги поражения.
Стадия начала инволюции. Активный рост прекращается, как правило, в 6-8 месяцев. После замедления роста отмечается регресс клинических проявлений: появление очагов с бледнеющим сосудистым рисунком, уменьшение объема образования. Чаще этот процесс начинается в центре образования, по периферии могут сохраняться очаги пролиферации ярко-красного цвета. При множественных поражениях инволюция происходит неравномерно (быстрее на туловище и конечностях и в области мелких образований).
Стадия выраженной инволюции. Гиперплазия кровеносных сосудов подвергается инволюции в 100% случаев. Однако этот процесс может длиться до 7-9 лет. Очаг сосудистого разрастания сокращается и приобретает бледно-фиолетовый или сероватый цвет. Поражения становятся мягкими на ощупь, в центральной части тонус ткани снижается. Избыточный объем тканей сокращается или исчезает вовсе, окраска кожи становится нормальной.
Стадия резидуальных проявлений. После самопроизвольного регресса возможно замещение очага гиперплазии фиброзной или жировой тканью. На месте поражения может остаться избыточная ткань с пониженным тонусом.
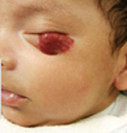 | 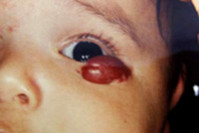 | 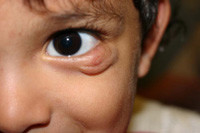 |
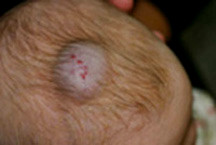
Различные варианты гиперплазии кровеносных сосудов: поверхностная, глубокая, смешанная
Все дети с очагами гиперплазии кровеносных сосудов, локализованными в челюстно-лицевой области, подлежат обязательному наблюдению и лечению, поскольку активный рост образований может вызывать серьезные осложнения, грозящие жизни ребенка и приводящие к инвалидизации.
1. Нарушения дыхания (при локализации в области нижней трети лица и передней поверхности шеи, что часто сопряжено с поражением дыхательных путей – гортани и трахеи).
2. Нарушения зрения (при локализации в периорбитальной области).
3. Нарушения слуха (при двустороннем поражении наружных слуховых проходов)
4. Изъязвления (сопровождаются кровотечениями, флебитами, сильными болевыми ощущениями).
5. Большие по объему и площади деформации, вызванные образованием фиброзно-жировых комплексов после самопроизвольной инволюции гиперплазии кровеносных сосудов.
Наиболее неблагоприятные варианты локализации поражения, требующие особого внимания, приведены в таблице.
Таблица. Варианты локализации очагов сосудистой гиперплазии, грозящие осложнениями
| Локализация | Возможные осложнения |
| Нижняя треть лица и передняя поверхность шеи | Поражения гортани или подскладковая гиперплазия с риском развития обструкции, стридора, дыхательной недостаточности |
| Ротоглотка, губы | Изъязвление, инфицирование, рубцевание |
| Периорбитальная область | Страбизм, амблиопия, астигматизм |
| Нос, ушные раковины, околоушно-жевательная область | Деформация хрящей, нарушение дыхания, изъязвление, рубцевание |
| Множественные сочетанные поражения | Нарушение функции внутренних органов (печень, ЖКТ, легкие, мозг, мозговые оболочки), кровотечения |
| Орбита | Костная деформация |
Методы лечения
При неосложненных гиперплазиях, когда они не вызывают функциональных и эстетических проблем, возможно динамическое наблюдение. Вопрос о необходимости лечения в таких случаях ставится после завершения инволюции в возрасте старше 1 года, при наличии остаточных деформаций.
Опыт применения пропранолола в качестве консервативной терапии не выявил осложнений, опасных для жизни. Возможно появление таких симптомов, как артериальная гипотония, синусовая брадикардия, гипогликемия, похолодание конечностей и диспептические расстройства, что не требует отмены препарата. При этом следует отметить, что перечисленные побочные эффекты куда менее серьезные, чем осложнения при гормональной и химиотерапии.
Терапия пропранололом имеет неоспоримые преимущества:
— не требует инвазивного вмешательства;
— возможна при критической локализации сосудистой гиперплазии (нос, верхняя и нижняя губа, угол рта, окологлазничная область, околоушно-жевательная область, уши, голосовые связки и т.д.);
— возможна как в фазе пролиферации (останавливает рост поражения), так и в фазе инволюции (ускоряет процесс).
кровеносных сосудов
до лечения
4 месяца после лечения
пропранололом
кровеносных сосудов
до лечения
4 месяца после лечения
пропранололом
Терапия кортикостероидами была до недавнего времени самым распространенным методом лечения детей с так называемыми детскими гемангиомами. Одним из существенных ее недостатков является тот факт, что лишь 30 процентов поражений поддаются данной терапии. Поэтому приходится увеличивать дозу и продолжительность лечения, что чревато осложнениями, в том числе появлением кушингоидного синдрома (гипертензия, отложение жира под кожей лица), прибавкой в весе, катарактой, интолерантностью к глюкозе, надпочечниковой недостаточностью, психическими расстройствами. Поэтому мы рекомендуем данный метод только в исключительных случаях, как, например, острая дыхательная обструкция при поражении дыхательных путей, когда необходим быстрый эффект.
Показаниями к использованию данных техноогий являются поверхностные очаги гиперплазии кровеносных сосудов и капиллярные ангиодисплазии.
Гипоплазия позвоночной артерии
Поделиться:
Если вы пожалуетесь неврологу на головокружение и неустойчивость, то, скорее всего, вам посоветуют пройти ультразвуковое исследование сосудов головного мозга. И вот вы уже читаете медицинское заключение, где черным по белому написано «позвоночная артерия малого диаметра» или «гипоплазия позвоночной артерии». Звучит тревожно, да и лечащий врач не спешит развеять беспокойство. Что же на самом деле скрывается за непонятным диагнозом и что теперь с этим делать?
Что это такое
Гипоплазия позвоночной артерии (артерия малого диаметра) — это врожденное сужение позвоночной артерии, чаще всего правой. У человека в норме две позвоночные артерии (иногда бывает и больше), которые вливаются в базилярную артерию, входящую в Виллизиев круг.
Виллизиев круг — это, по сути, соединение ветвей всех крупных сосудов головного мозга. В норме этот круг замкнут, что обеспечивает кровоснабжение и работу мозга при «выключении» какой-либо из артерий (например, из-за тромба). Поэтому если одна из позвоночных артерий сужена и кровоток по ней изменен, то вторая берет на себя часть нагрузки.
Симптомы гипоплазии
Гипоплазия позвоночной артерии обычно не имеет симптомов, если другие сосуды работают нормально. В этом случае кровообращение компенсируется за счет второй позвоночной артерии и более крупных сонных артерий (помните про Виллизиев круг?). Если все-таки компенсации не происходит, то пациенты жалуются на нечеткость зрения, неустойчивость походки, нарушение координации движений.
Читайте также:
Хроническая головная боль
Однако надо понимать, что такие жалобы неспецифичны и могут быть вызваны множеством других заболеваний (например, атеросклерозом сосудов, рассеянным склерозом, врожденными заболеваниями). Именно поэтому важен внимательный осмотр невролога. Крайне редко причиной жалоб является одна лишь гипоплазия позвоночной артерии.
В чем состоит опасность
Малый диаметр позвоночной артерии опасен только при сочетании с другими изменениями сосудов. В этих случаях может нарушаться питание всего головного мозга. Наиболее часто встречаются следующие сопутствующие состояния:
Все эти изменения сами по себе приводят к изменению кровообращения головного мозга и увеличивают риск инсульта. Сочетание с гипоплазией позвоночной артерии дополнительно повышает этот риск.
Как лечить?
Если у вас не выявлено других изменений сосудов головного мозга, кроме гипоплазии позвоночной артерии, беспокоиться не о чем. Эта аномалия без сопутствующих болезней не приводит к инсульту. Лечение не требуется.
Если у вас выявили и другие изменения сосудов головного мозга, то необходимо выполнять предписания лечащего доктора и, при необходимости, пройти дообследование. Например, выполнение УЗИ сосудов головного мозга поможет выявить их атеросклеротическое поражение — далее вас направят к терапевту либо кардиологу для подбора диеты или назначения специальных препаратов (статинов) для снижения уровня холестерина.
Если на УЗИ сосудов головы и шеи будет обнаружено воздействие костных структур на кровоток по позвоночным артериям, то вас направят на рентген с функциональными пробами или МРТ с последующими консультациями невролога, мануального терапевта и физиотерапевта. В качестве лекарственной терапии при этом обычно назначают различные сосудистые препараты для улучшения мозгового кровообращения.
Патологическая деформация брахиоцефальных (позвоночных, сонных) артерий
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Артерии, кровоснабжающие головной мозг: подключичные,позвоночные,брахиоцефальный ствол;общие,наружные и внутренние сонные называются брахиоцефальными (БЦА).
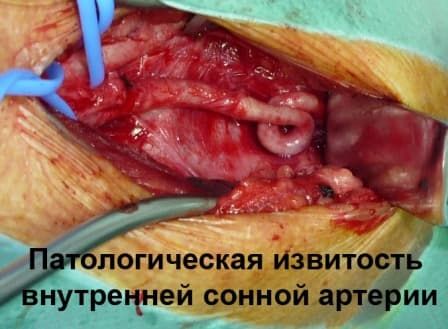
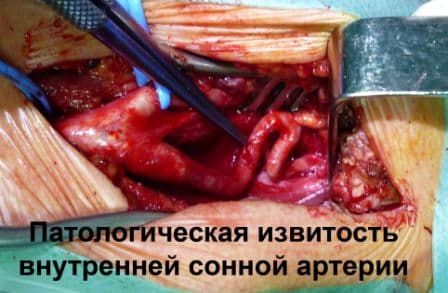
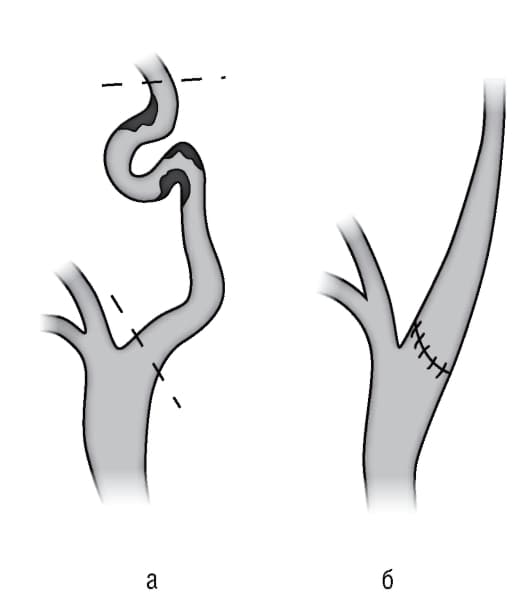
Виды паталогической извитости внутренней сонной артерии (патологическая извитость ВСА ):
Механизм нарушения кровотока проще представить при сжатии, перекруте или перегибе садового шланга — ускорение потока жидкости и потеря им ламинарных свойств приводит к потере кинетической энергии крови и недостаточному кровоснабжению головного мозга. Другим механизмом является сужение просвета в месте перегиба артерии — септальный стеноз, который, при определенных условиях, является аналогом стенозирования просвета сосуда при атеросклерозе.
Патологическая извитость внутренней сонной артерии (извитость ВСА)
Патологическая извитость внутренней сонной артерии (паталогическая извитость ВСА) наиболее часто встречающаяся патология среди всех деформаций БЦА.
Сужения артерий, снабжающих головной мозг кровью, в результате патологической деформации БЦА приводят к хроническим нарушениям мозгового кровообращения, что является прединсультным состоянием (инсульт – инфаркт мозга).
Хроническая недостаточность мозгового кровообращения (ХНМК)
Это состояние постоянной нехватки головным мозгом крови, непрерывного кислородного голодания ткани мозга, заставляющее нейроны находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей, что приводит к нарушению нормального функционирования как клеток мозга, так и органа в целом.
Симптомы недостаточности мозгового кровообращения
Почти в половине случаев симптоматика не выявляется, и извитости обнаруживаются случайно при осмотре и дуплексном сканировании сонных артерий. Наиболее часто первые проявления ХНМК заключаются в виде головных болей в лобной и височной областях, приступах головокружений, шума в ушах, снижении памяти. Несколько реже встречаются более тяжелые неврологические нарушения – в виде транзиторных ишемических атак (ТИА), внезапных потерь сознания. Основными предвестниками развития большого инсульта являются ТИА, при этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА – это тревожный предупредительный сигнал того, что Ваш головной мозг в серьезной опасности, и необходимо как можно скорее пройти обследование и начать лечение.
Причины ХНМК
Причина патологических деформаций БЦА — генетическая и связана с неправильным построением каркаса артерий, состоящего из структурных белков — коллагена и эластина. С возрастом извитости увеличиваются, что зачастую становится причиной возникновения жалоб в пожилом возрасте, несмотря на врожденный характер заболевания. Патологические извитости наследуются!
Основная классификация ХНМК, используемая в России (по Покровскому А.В.), содержит 4 степени:
I степень — асимптомное течение или отсутствие признаков ишемии мозга на фоне доказанного, клинически значимого, поражения сосудов головного мозга;
IV степень — перенесенный, завершенный или полный инсульт, т.е. существование очаговой неврологической симптоматики в сроки более 24 часов вне зависимости от степени регресса неврологического дефицита (от полного до отсутствия регресса).
Диагностика ХНМК
Лечение ХНМК
Важно!
В кардиохирургическом отделении Клиники высоких медицинских технологий им. Н. И. Пирогова проводится хирургическое лечение патологической деформации брахиоцефальных (позвоночных, сонных) артерий.
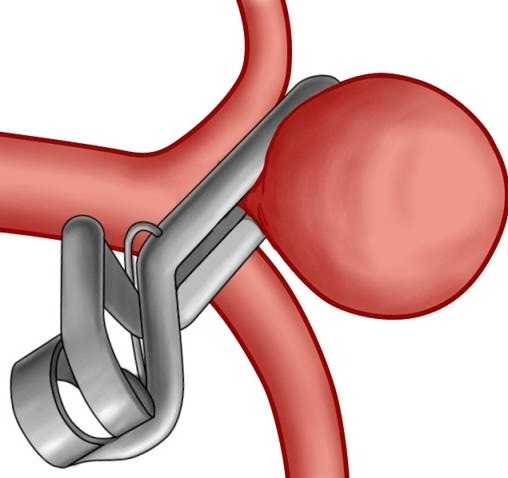
Нашими хирургами разработан и используется способ реконструкции артерий при патологической извитости ВСА (внутренней сонной артерии) с сохранением важного анатомического клубочка, что приводит к значительному уменьшению частоты послеоперационной нестабильности артериального давления.
Заболевания брахиоцефальных артерий
В комплексе они формируют Виллизиев круг, обеспечивающий равномерную и точную подачу обогащенной кислородом крови во все отделы головного мозга.
Патологии брахиоцефальных артерий опасны, и они провоцируют различные расстройства деятельности органа в острых и хронических формах. Практически во всех случаях эта категория патологий вызывается прогрессирующим атеросклерозом у пациента.
Классификация и причины заболеваний
В ряде случаев патологии брахиоцефальных артерий провоцируются аномалиями анатомического строения – излишней извитостью сосудов или фиброзно-мышечной дисплазией. Несколько чаще это происходит на фоне экстравазальной компрессии. Однако в сумме перечисленные причины составляют не более 10% от всех случаев. Остальные 90% катализаторов приходятся на атеросклеротические поражения.
К причинам нарушений деятельности брахиоцефальных артерий относят:
Атеросклероз, являющийся наиболее распространенным провокатором заболеваний, часто вызывается сторонними эндогенными и экзогенными факторами. К ним относят длительное курение, зрелый и пожилой возраст, гиперхолестеринемию, сахарный диабет, некорректный образ жизни и неудовлетворительное состояние здоровья в целом.
При атеросклерозе брахиоцефальных артерий возникает стойкое нарушение кровообращения в головном мозгу. Оно обладает разной интенсивностью и выраженностью, но почти всегда ведет к трагичным исходам. В 80% случаев подобные патологии приводят к обширному инсульту. Важность своевременного обращения к кардиологу и сосудистому хирургу при обнаружении симптомов невозможно переоценить – порой раннее адекватное лечение спасает пациента от инвалидности и смерти.
Формирование атеросклеротической бляшки в брахиоцефальных артериях – процесс длительный; традиционно он начинается в молодом возрасте. В стенке определенного сосуда постепенно нарастает новообразование, приводящее к сужению просвета артерии, или ее полной закупорке.
Иногда специалисты диагностируют нестенозирующий атеросклероз. Это значит, что просвет сосуда перекрыт атеросклеротической бляшкой менее чем на 50%, т.е. болезнь не влечет за собой потенциальных критических рисков. Без наблюдения и лечения нестенозирующий атеросклероз трансформируется в стенозирующий, провоцирующий окклюзию сосуда и серьезное нарушение кровоснабжения головного мозга.
Типичные признаки и симптомы
Симптоматика заболеваний брахиоцефальных артерий специфична. Если вы чувствуете тревожные симптомы, но ваш врач, выслушав жалобы, ограничился беспредметными диагнозами (СХУ, ВСД и др.), непременно настаивайте на расширенной диагностике.
К симптомам заболеваний брахиоцефальных артерий относят:
Коварство атеросклероза брахиоцефальных артерий заключается в его «размытом» раннем течении. Перечисленные признаки порой вовсе не дают о себе знать, либо выражены настолько слабо, что больной не придает им должного значения. Игнорирование диагностики и лечения приводит к летальному исходу или вегетативному состоянию.
Диагностика
В зависимости от предварительного диагноза, специалист назначает должную схему диагностики.
Процесс диагностирования патологий проходит в несколько этапов:
Последнее исследование считается наиболее информативным. Оно позволяет определить:
В условиях обнаружения патологии, специалист назначает пациенту комплексное лечение.
Терапевтическая тактика
При обнаружении поражений брахиоцефальных сосудов, специалисты традиционно избирают консервативную тактику лечения. Она предполагает прием определенных медикаментозных препаратов (антикоагулянтов или антиагрегантов), витаминотерапию, диетотерапию. Пациенту даются подробные рекомендации относительно коррекции образа жизни и питания. Он обязан контролировать уровень холестерина в крови, а также следить за состоянием и стабильностью артериального давления.
Хирургическое вмешательство как лечебная тактика избирается в условиях прямой угрозы инсульта. При отсутствии насущного риска, больного ставят на учет и наблюдают.
Оперативное вмешательство бывает:
В категорию открытых вмешательств включают эндартерэктомию (эверсионную каротидную).
Стентирование является более современным, атравматичным и эффективным методом, однако он приемлем и показан не в каждом случае. Чем позднее вы обратитесь за профессиональной медицинской помощью, тем меньше ваши шансы излечиться подобными способами.
Заболевания брахиоцефальных артерий – это серьезное нарушение, ведущее к непредсказуемым последствиям. Призываем вас своевременно обращаться к сосудистым хирургам с тревожными симптомами, чтобы избежать необходимости агрессивного лечения и сохранить свою жизнь.
Материалы по теме:
Аневризма – опасное заболевание, которому подвержены практически все. При этом у мужчин такое отклонение от нормального состояния сосудов встречается вдвое чаще, чем у женщины. Знать, что это такое, нужно обязательно всем.
Кровь – это жидкая соединительная ткань, которая исполняет роль связующего элемента во всем нашем организме. Она обеспечивает здоровую жизнедеятельность каждого органа и каждой клетки.
Сосудистая мозговая недостаточность: клиника, диагностика и терапия
Инсульт и хронические формы сосудистой мозговой недостаточности представляют собой одну из наиболее актуальных проблем современной неврологии. По эпидемиологическим данным, заболеваемость инсультом в мире составляет 150 случаев на 100 тыс. населения в го
Инсульт и хронические формы сосудистой мозговой недостаточности представляют собой одну из наиболее актуальных проблем современной неврологии. По эпидемиологическим данным, заболеваемость инсультом в мире составляет 150 случаев на 100 тыс. населения в год. Весьма широко распространена также хроническая недостаточность кровоснабжения головного мозга.
В отечественной литературе для обозначения клинического синдрома поражения головного мозга в результате недостаточности кровоснабжения мозга обычно используется термин «дисциркуляторная энцефалопатия» (ДЭ). Согласно классификации сосудистых заболеваний головного мозга, предложенной Е. В. Шмидтом (1985), дисциркуляторная энцефалопатия относится к хроническим нарушениям мозгового кровообращения.
Сосудистые заболевания головного мозга (Е. В. Шмидт и соавт., 1985)
– Ишемический инсульт (тромботический, эмболический, гемодинамический, лакунарный)
– Геморрагический инсульт (паренхиматозное кровоизлияние, субарахноидальное кровоизлияние)
*Преходящие нарушения мозгового кровообращения
– Транзиторные ишемические атаки
– Гипертонические церебральные кризы
*Начальные проявления недостаточности кровоснабжения мозга
Однако, как показывают современные исследования, разнообразные сердечно-сосудистые заболевания, как правило, приводят одновременно и к хронической ишемии головного мозга, и к повторным острым нарушениям мозгового кровообращения. Поэтому правильнее было бы определить дисциркуляторную энцефалопатию как синдром хронического прогрессирующего поражения головного мозга, в основе которого лежат повторные инсульты и/или хроническая недостаточность кровоснабжения головного мозга (Н. Н. Яхно, И. В. Дамулин, 2001).
Этиология и патогенез ДЭ
Наиболее частыми причинами нарушения кровоснабжения головного мозга являются атеросклероз магистральных артерий головы, заболевания сердца с высоким риском тромбоэмболии в головном мозге и гипертоническая болезнь. Реже нарушения мозгового кровообращения развиваются в результате воспалительных изменений сосудов (васкулитов), нарушений свертывающей системы крови, аномалий развития сосудов и т. д. В подавляющем большинстве случаев сосудистая мозговая недостаточность развивается у лиц пожилого возраста, страдающих указанными выше сердечно-сосудистыми заболеваниями.
Как следует из определения ДЭ, в формировании данного синдрома играют роль 2 основных патогенетических механизма: инсульт и хроническая ишемия головного мозга. Ишемические инсульты головного мозга развиваются в результате тромбоза церебральных артерий, тромбоэмболии в головной части мозга, артериолосклероза, реологических и гемодинамических нарушений.
В основе хронической ишемии головного мозга лежат структурные изменения сосудистой стенки, которые возникают как следствие длительной артериальной гипертензии или атеросклеротического процесса. Установлено, что липогиалиноз сосудов небольшого калибра, пенетрирующих вещество головного мозга, может приводить к хронической ишемии глубинных отделов белого вещества. Отражением этого процесса являются изменения белого вещества (лейкоареоз), которые определяются как очаговые или диффузные изменения интенсивности сигнала от глубинных церебральных структур на Т2-взвешенных изображениях при магнитно-резонансной томографии головного мозга. Данные нарушения рассматриваются как типичные нейровизуализационные симптомы, развивающиеся у пациентов с длительной неконтролируемой артериальной гипертензией.
Клинические проявления ДЭ
Клиническая картина ДЭ весьма вариабельна. Как уже указывалось выше, большинство пациентов с хроническими сосудистыми заболеваниями головного мозга в анамнезе имеют инсульты, нередко неоднократные. Локализация перенесенных инсультов, несомненно, во многом определяет особенности клиники. Однако в подавляющем числе случаев при цереброваскулярной патологии, наряду с последствиями перенесенных инсультов, присутствуют также неврологические, эмоциональные и когнитивные симптомы дисфункции лобных долей головного мозга. Данная симптоматика развивается в результате нарушения связей между лобной корой и подкорковыми базальными ганглиями (феномен «разобщения»). Причина «разобщения» заключается в диффузных изменениях белого вещества головного мозга, которые, как говорилось выше, являются следствием патологии церебральных сосудов небольшого калибра.
В зависимости от выраженности нарушений, принято выделять 3 стадии дисциркуляторной энцефалопатии. Первая стадия характеризуется преимущественно субъективной неврологической симптоматикой. Пациенты жалуются на головную боль, головокружение, тяжесть или шум в голове, расстройства сна, повышенную утомляемость при физических и умственных нагрузках. В основе указанных симптомов лежит легкое или умеренное снижение фона настроения, связанное с дисфункцией лобных долей головного мозга. Объективно выявляются легкие нарушения памяти и внимания, а также, возможно, других когнитивных функций. Могут отмечаться асимметричное повышение сухожильных рефлексов, неуверенность при выполнении координаторных проб, легкие изменения походки. Важное значение в диагностике сосудистой мозговой недостаточности на данном этапе патологического процесса имеют инструментальные методы исследования, которые позволяют обнаружить патологию церебральных сосудов.
О второй стадии дисциркуляторной энцефалопатии говорят в тех случаях, когда неврологические или психические нарушения формируют клинически очерченный синдром. Например, речь может идти о синдроме умеренных когнитивных расстройств. Данный диагноз правомерен в тех случаях, когда нарушения памяти и других когнитивных функций явно выходят за рамки возрастной нормы, но не достигают выраженности деменции. На второй стадии ДЭ могут развиваться также такие неврологические нарушения, как псевдобульбарный синдром, центральный тетрапарез, как правило, асимметричный, экстрапирамидные расстройства в виде гипокинезии, легкого или умеренного повышения мышечного тонуса по пластическому типу, атактический синдром, неврологические расстройства мочеиспускания и др.
На третьей стадии дисциркуляторной энцефалопатии отмечается сочетание нескольких из указанных выше неврологических синдромов и, как правило, присутствует сосудистая деменция. Сосудистая деменция является одним из наиболее тяжелых осложнений, развивающихся при неблагоприятном течении сосудистой мозговой недостаточности. По статистике сосудистая этиология лежит в основе не менее 10–15% деменций в пожилом возрасте.
Сосудистая деменция, как и ДЭ в целом, является патогенетически разнородным состоянием. Сосудистая деменция возможна после единичного инсульта в стратегической для когнитивной деятельности зоне головного мозга. Так, например, деменция может развиваться остро в результате инфаркта или кровоизлияния в таламус. Однако значительно чаще сосудистая деменция вызвана повторными инсультами (так называемая мультиинфарктная деменция). Другой патогенетический механизм сосудистой деменции — хроническая ишемия головного мозга, отражением которой являются изменения белого вещества головного мозга. Наконец, помимо ишемии и гипоксии головного мозга в патогенезе деменции при сосудистой мозговой недостаточности, по крайней мере у части пациентов с ДЭ, важную роль играют вторичные нейродегенеративные изменения. Современные исследования убедительно доказали, что недостаточность кровоснабжения головного мозга — значимый фактор риска развития дегенеративных заболеваний центральной нервной системы, в частности болезни Альцгеймера. Присоединение вторичных нейродегенеративных изменений, несомненно, усугубляет и модифицирует когнитивные расстройства при сосудистой мозговой недостаточности. В таких случаях правомерен диагноз смешанной (сосудисто-дегенеративной) деменции.
Клинические проявления сосудистой деменции в каждом конкретном случае зависят от определяющих заболевание патогенетических механизмов. При постинсультной и мультиинфарктной деменции особенности клиники зависят от локализации инсультов. Изменения белого вещества глубинных долей головного мозга в результате хронической ишемии приводят к когнитивным нарушениям по «лобному» типу. Для данных нарушений типичны эмоциональные расстройства в виде снижения фона настроения, подавленности или апатии, утраты интереса к окружающему. Весьма характерна также эмоциональная лабильность, которая представляет собой быструю, иногда беспричинную смену настроения, плаксивость или повышенную раздражительность. В когнитивной сфере определяются нарушения памяти и внимания, замедленность мышления, снижение интеллектуальной гибкости, трудности, связанные с переключением от одного вида деятельности к другому. Изменяется поведение больных: снижаются способность к самокритике и чувство дистанции, отмечаются повышенная импульсивность и отвлекаемость, могут присутствовать такие симптомы, как пренебрежение принятыми в обществе правилами поведения, асоциальность, дурашливость, плоский и неуместный юмор и т. д.
Наличие вторичных нейродегенеративных изменений при сосудистой деменции проявляется прежде всего прогрессирующими нарушениями памяти. При этом в большей степени пациент забывает то, что случилось недавно, в то время как воспоминания об отдаленных событиях сохраняются достаточно долго. Для нейродегенеративного процесса весьма характерны также нарушения пространственной ориентировки и речи.
Диагностика дисциркуляторной энцефалопатии
Для диагностики синдрома дисциркуляторной энцефалопатии необходимо тщательное изучение анамнеза заболевания, оценка неврологического статуса, применение нейропсихологических и инструментальных методов исследования. Важно подчеркнуть, что присутствие сердечно-сосудистых заболеваний у пожилого человека само по себе еще не служит доказательством наличия сосудистой мозговой недостаточности. Необходимым условием правильной диагностики является получение убедительных доказательств наличия причинно-следственной связи между неврологическими и когнитивными симптомами и цереброваскулярной патологией, что нашло отражение в принятых сегодня диагностических критериях ДЭ.
Диагностические критерии ДЭ (Н. Н. Яхно, И. В. Дамулин, 2001)
Подтверждениями сосудистой этиологии симптомов будут наличие очаговой неврологической симптоматики, инсульт в анамнезе, характерные изменения при нейровизуализации, такие, как постишемические кисты или выраженные изменения белого вещества.
Лечение сосудистой мозговой недостаточности
Недостаточность мозгового кровообращения представляет собой осложнение различных сердечно-сосудистых заболеваний. Поэтому этиотропная терапия ДЭ должна быть, в первую очередь, направлена на лежащие в основе сосудистой мозговой недостаточности патологические процессы, такие, как артериальная гипертензия, атеросклероз магистральных артерий головы, заболевания сердца и др.
Проведение антигипертензивной терапии является существенным фактором вторичной профилактики нарастания психических и двигательных симптомов сосудистой мозговой недостаточности. До настоящего времени, однако, не решен вопрос о том, каких показателей артериального давления следует добиваться при лечении гипертензии. Большинство неврологов полагают, что полная нормализация артериального давления у пожилых пациентов с длительным анамнезом гипертензии, уменьшая риск острых сосудистых эпизодов, может одновременно способствовать усугублению хронической ишемии мозга и нарастанию выраженности нарушений когнитивных функций по «лобному» типу.
Наличие гемодинамически значимого атеросклероза магистральных артерий головы требует назначения антиагрегантов. К препаратам с доказанной антиагрегатной активностью относятся ацетилсалициловая кислота вдозах 75-300 мг в сутки и клопидогрель (плавикс) в дозе 75 мг в сутки. Исследование показали, что назначение данных препаратов снижает риск развития ишемических событий (инфаркт миокарда, ишемический инсульт, периферические тромбозы) на 20-25%. В настоящее время доказанавозможность одновременного применения указанных препаратов. К лекарственным средствам, обладающим антиагрегантными свойствами, относится также дипиридамол (курантил), который применяется в дозах 25 мг три раза в день. Монотерапия данным препаратом не обеспечивает профилактики церебральной или иной ишемии, однако при сочетанном применении дипиридамол достоверно увеличивает профилактический эффект ацетилсалициловой кислоты. Помимо назначения антиагрегантов наличие атеросклеротического стеноза магистральных артерий головы требует направления больного на консультацию к сосудистому хирургу для решения вопроса о целесообразности хирургического вмешательства.
При наличии высокого риска тромбоэмболии в головной части мозга, например в случаях мерцательной аритмии предсердий и клапанных пороков, антиагреганты могут быть малоэффективны. Перечисленные состояния служат показанием к назначению непрямых антикоагулянтов. Препаратом выбора является варфарин. Терапию непрямыми антикоагулянтами следует проводить под строгим контролем показателей коагулограммы.
Наличие гиперлипидемии, не корригируемой соблюдением диеты, требует назначения гиполипидемических препаратов. Наиболее перспективны препараты из группы статинов (зокор, симвор, симгал, ровакор, медостатин, мевакор и др.). По некоторым данным, терапия этими средствами не только нормализует липидный обмен, но и, возможно, обладает профилактическим эффектом в отношении развития вторичного нейродегенеративного процесса на фоне сосудистой мозговой недостаточности.
Важным патогенетическим мероприятием является также воздействие на другие известные факторы риска ишемии головного мозга. К ним относятся курение, сахарный диабет, ожирение, гиподинамия и др.
При наличии сосудистой мозговой недостаточности патогенетически обосновано назначение препаратов, воздействующих преимущественно на микроциркуляторное русло. К их числу относятся:
Вазоактивные препараты являются одними из наиболее часто назначаемых препаратов в неврологической практике. Помимо сосудорасширяющего действия многие из них обладают также положительными метаболическими эффектами, что позволяет использовать данные препараты в качестве симптоматической ноотропной терапии. Экспериментальные данные свидетельствуют о наличии у вазоактивного препарата танакан способности дезактивировать свободные радикалы, уменьшая тем самым процессы перекисного окисления липидов. Антиоксидантные свойства данного препарата позволяют использовать его также для вторичной профилактики нарастания нарушений памяти и других когнитивных функций в случаях присоединения вторичных нейродегенеративных изменений.
В отечественной практике вазоактивные препараты принято назначать курсами по 2-3 мес 1-2 раза в год.
Широко применяется при сосудистой мозговой недостаточности метаболическая терапия, целью которой является стимуляция репаративных процессов головного мозга, связанных с нейрональной пластичностью. Кроме того, метаболические препараты оказывают симптоматический ноотропный эффект.
Пирацетам был первым препаратом, специально синтезированным для воздействия на память и другие высшие мозговые функции. В последние годы, однако, удалось доказать, что в принятых ранее дозах данный препарат оказывает относительно небольшой клинический эффект. Поэтому в настоящее время рекомендуется использование пирацетама в дозировках не менее 4–12 г/сут. Более целесообразны внутривенные введения данного препарата на физиологическом растворе: 20–60 мл пирацетама на 200 мл физиологического раствора внутривенно капельно, 10–20 вливаний на курс.
Пептидергический препарат церебролизин не менее успешно применяется при сосудистой мозговой недостаточности, а также сосудистой и дегенеративной деменции. Как и в случае с пирацетамом, в последние годы существенно изменились взгляды на режим дозирования данного препарата. Согласно современным представлениям, клинический эффект наступает в случае внутривенных введений церебролизина в дозах 30–60 мл внутривенно капельно на 200 мл физиологического раствора, 10–20 вливаний на курс.
К пептидергическим препаратам, благоприятно влияющим на церебральный метаболизм, относится также актовегин. Актовегин применяется в виде внутривенных инфузий (250–500 мл на инфузию, 10–20 инфузий на курс), либо в виде внутривенных или внутримышечных инъекций по 2–5 мл 10 — 20 инъекций, либо внутрь по 200 — 400 мг 3 раза в сутки в течение 2-3 мес.
Как и вазоактивные препараты, метаболическая терапия проводится курсами 1-2 раза в год. Патогенетически оправданным и целесообразным является сочетанное проведение вазоактивной и метаболической терапии. В настоящее время в распоряжении врача имеется несколько комбинированных лекарственных форм, в состав которых входят действующие вещества с вазоактивным и метаболическим эффектами. К числу таких препаратов относятся инстенон, винпотропил, фезам и некоторые другие.
Развитие синдрома сосудистой деменции требует проведения более интенсивной ноотропной терапии. Из современных ноотропных препаратов наиболее мощным клиническим эффектом в отношении когнитивных функций обладают ингибиторы ацетилхолинэстеразы. Первоначально препараты данной группы использовались в лечении легкой и умеренной деменции при болезни Альцгеймера. Сегодня доказано, что ацетилхолинергическая недостаточность играет важную патогенетическую роль не только при этом заболевании, но также при сосудистой и смешанной деменции. Поэтому когнитивные расстройства сосудистой и смешанной этиологии все чаще фигурируют среди показаний к назначению ингибиторов ацетилхолинэстеразы.
В России на сегодняшний день доступны 2 препарата из группы ингибиторов ацетилхолинэстеразы последнего поколения: экселон и реминил. Экселон назначается в начальной дозе 1,5 мг 2 раза в день, далее разовая доза увеличивается на 1,5 мг каждые 2 нед. до 6,0 мг 2 раза в день или до возникновения побочных эффектов. Частыми побочными эффектами при использовании экселона являются тошнота и рвота. Данные явления не представляют угрозы для жизни или здоровья пациента, но могут препятствовать достижению терапевтического эффекта. Реминил назначается по 4 мг 2 раза в день в течение первых 4 нед, а затем по 8 мг 2 раза в день. Данный препарат реже вызывает нежелательные явления.
К ингибиторам ацетилхолинэстеразы первого поколения относится нейромидин. По некоторым данным, этот препарат оказывает положительный ноотропный эффект как при сосудистой, так и при первично-дегенеративной и смешанной деменции. Он назначается в дозе 20–40 мг 2 раза в день.
Терапия ингибиторами ацетилхолинэстеразы должна проводиться постоянно. При этом необходимо 1 раз в 3–6 мес контролировать уровень печеночных ферментов в крови.
Патогенетически обосновано при сосудистой деменции также назначение акатинола мемантина. Данный препарат является ингибитором NMDA-рецепторов к глютамату. Постоянный прием акатинола мемантина оказывает симптоматический ноотропный эффект, а также, возможно, замедляет темпы нарастания когнитивных расстройств. Действие препарата проявлялось как при легкой и умеренной, так и при тяжелой деменции. Следует отметить, что акатинол мемантин — это единственный препарат, эффективный на стадии тяжелой деменции. Он назначается в течение первой недели по 5 мг 1 раз в день, в течение второй недели — по 5 мг 2 раза в день, начиная с третьей недели и далее постоянно — по 10 мг 2 раза в день.
В заключение следует подчеркнуть, что всесторонняя оценка состояния сердечно-сосудистой системы пациентов с сосудистой мозговой недостаточностью, а также воздействие как на причину нарушений, так и на основные симптомы ДЭ, несомненно, способствуют повышению качества жизни пациентов и предотвращению тяжелых осложнений сосудистой мозговой недостаточности, таких, как сосудистая деменция и двигательные расстройства.
В. В. Захаров, доктор медицинских наук
Клиника нервных болезней им. А. Я. Кожевникова, Москва
 Читайте также:
Читайте также: