Гиперпластическая холецистопатия что это
Гиперпластическая холецистопатия что это
а) Терминология:
• Идиопатическое неопухолевое невоспалительное пролиферативное заболевание, проявляющееся утолщением стенок желчного пузыря (ЖП):
о Аденомиоматоз утолщение стенок ЖП с формированием интрамуральных дивертикулов (синусов Рокитанского-Ашоффа) и пролиферацией гладкой мышечной и эпителиальной ткани
о Холестероз: накопление «пенистых» гистиоцитов, нагруженных холестерином, субэпителиально в желчном пузыре
б) Визуализация гиперпластического холецистоза:
• Аденомиоматоз:
о УЗИ: очаговое, сегментарное или распространенное утолщение стенок с наличием в них анэхогенных участков, интрамуральных эхогенных включений, возможно, с задней акустической тенью, артефактов в виде «хоста кометы»
о МРТ: кистозные участки с высокой интенсивностью сигнала на Т2 ВИ и МРХПГ, расположенные в ряд; очаговое или диффузное утолщение стенки желчного пузыря (симптом «бус» или «жемчужного ожерелья»)
о КТ: сегментарное или диффузное утолщение стенки желчного пузыря (в т.ч. в виде мягкотканного образования, накапливающего контраст, в области его дна):
— Кистозные пространства, не накапливающие контраст, в утолщенной стенке желчного пузыря
• Холестероз:
о УЗИ: множественные мелкие (меньше 10 мм) изо- или гиперэхогенные полипы, не дающие акустической тени, обусловливающие появление «мерцающих» артефактов и артефактов в виде «хвоста кометы»
о МРТ: мелкие полипы округлой формы с промежуточным сигналом на Т1 и Т2 ВИ
в) Клинические особенности:
• Почти во всех случаях холецистоз протекает бессимптомно; крайне редко проявляется болью в правом подреберье
• Практически всегда является случайной находкой и не имеет клинического значения:
о Холецистоз необходимо четко дифференцировать со злокачественной опухолью на основании лучевых признаков
о При аденомиоматозе в случае возникновения симптоматики или при обнаружении неоднозначных изменений при лучевых исследованиях, подозрительных на рак желчного пузыря, может потребоваться холецистэктомия (редко)
о Холестериновые полипы удаляются хирургически, если имеют большой размер или зафиксирован их рост
Редактор: Искандер Милевски. Дата публикации: 5.3.2020
Гиперпластическая холецистопатия что это
1. Синонимы:
• Холестериноз: «земляничный» желчный пузырь, холестериновый полип
• Аденомиоматоз: дивертикулез желчного пузыря, гландулярный пролиферативный холецистит, аденомиоматозная гиперплазия
2. Определение:
• Идиопатическое неопухолевое невоспалительное пролиферативное заболевание, проявляющееся утолщением стенок ЖП
о Подразделяется на два варианта
о Аденомиоматоз:
— Утолщение стенки желчного пузыря из-за увеличения складок слизистой оболочки и формирования интрамуральных дивертикулов (синусов Рокитанского-Ашоффа) в сочетании с пролиферацией гладких мышц и эпителия
о Холестероз:
— Накопление «пенистых» гистиоцитов, нагруженных холестерином, субэпителиально в желчном пузыре
— Множественные мелкие отложения («земляничный» желчный пузырь) или депозит холестерина большего размера (холестериновый полип)
1. Общая характеристика:
• Лучший диагностический критерий:
о Аденомиоматоз:
— Очаговое (обычно в области дна) или диффузное утолщение стенки желчного пузыря с наличием интрамуральных кистозных пространств с эхогенными включениями и артефактами в виде «хвоста кометы»
о Холестероз:
— Эхогенные полипы в желчном пузыре в сочетании с артефактами в виде «хвоста кометы»
• Локализация:
о Холестероз: поверхностные отделы стенки ЖП (эпителий)
о Аденомиоматоз: более глубокие отделы стенки (мышечный слой):
— Утолщение стенки в области дна (наиболее распространенный вариант), в средних отделах тела (с изменением формы желчного пузыря в виде «песочных часов»), либо диффузное
о Размер:
— Холестериновые полипы обычно имеют размер 5-10 мм
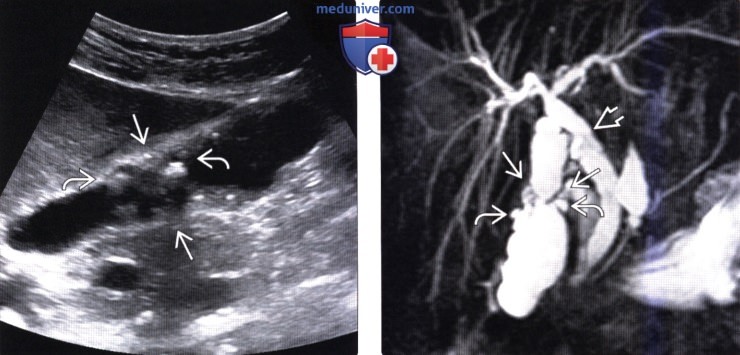
(Справа) На МРХПГ у этого же пациента определяется деформация желчного пузыря в виде «песочных часов, возле зоны деформации видны несколько интрамуральных дивертикулов. Расширение общего желчного протока и клиническое подозрение на перемежающийся холедохолитиаз являются показаниями для холецистэктомии.
2. КТ признаки гиперпластического холецистоза:
• Аденомиоматоз:
о Сегментарное/диффузное утолщение стенки желчного пузыря:
— Возможно, в виде мягкотканного узла в области дна, накапливающего контраст
о Кистозные пространства, не накапливающие контраст (синусы Рокитанского-Ашоффа) в утолщенной стенке желчного пузыря (обычно в объемном образовании в области его дна):
— Наличие кистозных пространств является важным дифференциальным признаком, позволяющим отличить аденомиоматоз от рака желчного пузыря
— Дополнительные признаки, позволяющие подтвердить аденомиоматоз: ровные контуры желчного пузыря, отсутствие расширения желчных протоков, признаков инвазии печени, регионарной лимфаденопатии
о Стенка желчного пузыря быстро накапливает контраст
• Холестероз: субэпителиальные отложения холестерина и мелкие холестериновые полипы обычно незаметны на КТ
3. МРТ признаки гиперпластического холецистоза:
• Холестероз:
о Мелкие внутрипросветные полипы округлой формы, выделяющиеся на фоне желчи, характеризующейся гипоинтенсивным сигналом на Т1 ВИ и гиперинтенсивным сигналом на Т2 ВИ
— Полипы имеют однородную структуру и характеризуются промежуточным по интенсивности сигналом на Т1 и Т2 ВИ
• Аденомиоматоз:
о Гипоинтенсивные на Т1 ВИ очаги в утолщенной стенке желчного пузыря, сопоставимые с интрамуральными дивертикулами, заполненными желчью:
— В отдельных случаях, если синусы Рокитанского-Ашоффа заполнены вязкой желчью или дебрисом, сигнал в них может быть гиперинтенсивным на Т1 ВИ
о Кистозные пространства с высокой интенсивностью сигнала на Т2 ВИ/МРХПГ, расположенные в ряд внутри фокально или диффузно утолщенной стенки желчного пузыря (симптом «бус» или «жемчужного ожерелья»)
о Кистозные пространства не накапливают контраст на Т1 ВИ
о Диффузионно-взвешенная томография не позволяет достоверно отличить рак желчного пузыря от аденомиоматоза
4. УЗИ признаки гиперпластического холецистоза:
• Серошкальное исследование:
о Аденомиоматоз:
— Очаговое, сегментарное, диффузное утолщение стенки:
Утолщение стенки на ограниченном участке желчного пузыря (обычно в области дна)-чаще всего встречающийся вариант
Сегментарное (круговое) утолщение стенки желчного пузыря, приводящее к его деформации в виде «песочных часов» и возникновению стриктуры
Диффузное утолщение стенки-изменения, затрагивающие все отделы желчного пузыря
— Анэхогенные пространства в утолщенных участках стенки желчного пузыря (синусы Рокитанского-Ашоффа)
— Эхогенные очаги в стенке, возможно, с задней акустической тенью или артефактами, обусловленными реверберацией (в виде «хвоста кометы»):
Эхогенные очаги обусловлены мелкими интралюми-нальными дивертикулами, содержащими сладж, конкременты, холестерин; или выбухающими сосочками
«Бриллиантовое кольцо»: эхогенные очаги, окруженные анэхогенными кистозными пространствами
— Чувствительность и специфичность УЗИ в диагностике аденомиоматоза составляет 80% и 86% соответственно
о Холестероз:
— Множественные мелкие ( 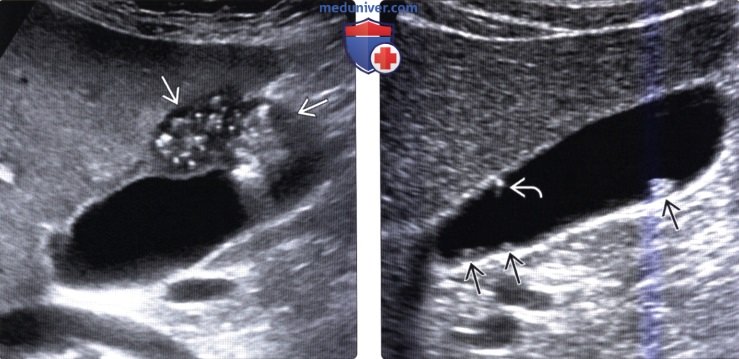
(Справа) На сонограмме визуализируются несколько мелких полипов, определяется артефакт в виде «хвоста кометы». При патоморфологическом исследовании подтвердились гиперпластические (холестериновые) полипы и холестероз.
в) Дифференциальная диагностика гиперпластического холецистоза:
1. Хронический холецистит:
• Уменьшенный в размерах, сокращенный желчный пузырь, генерализованное утолщение стенки, желчные конкременты, отсутствие артефактов в виде «хвоста кометы»
2. Рак желчного пузыря:
• Чаще всего выглядит как полиповидное образование размером больше двух сантиметров или неправильное, ассиметричное утолщение стенки желчного пузыря
• Часто сочетается с регионарной лимфаденопатией, обструкцией желчных протоков, инвазией печени
• При цветовой допплерографии в опухоли определяется кровоток
• Отсутствуют интрамуральные кистозные пространства и «мерцающие» артефакты, артефакты типа «хвоста кометы»
• Сегментарное или ограниченное утолщение стенки при аденомиоматозе сложно отличить от рака желчного пузыря
3. Ксантогранулематозный холецистит:
• Воспалительный процесс, сопровождающийся накоплением макрофагов, нагруженных липидами, и воспалительных клеток в стенке желчного пузыря
• Возникает вследствие разрыва синусов Рокитанского-Ашоффа и экстравазации желчи в стенку желчного пузыря с формированием ксантомы
• Во всех случаях присутствуют конкременты в желчном пузыре
• Характеризуется утолщением стенок желчного пузыря с наличием в ней гиподенсных узлов/тяжей и воспалительными изменениями перихолецистических тканей/жидкостью около желчного пузыря
4. Аденоматозный полип:
• Доброкачественный солитарный полип размером 5-15 мм:
о Риск наличия изменений, обусловленных злокачественной опухолью, зависит от размера полипа
• Отсутствуют артефакты типа «хвоста кометы» и «мерцающие» артефакты
5. «Фригийский колпак»:
• Деформация дна желчного пузыря, являющаяся вариантом нормы, которая может имитировать очаговую (фундальную) форму аденомиоматоза с наличием кистозных пространств в стенке
1. Общая характеристика:
• Этиология:
о Приобретенное идиопатическое заболевание с точно не известной этиологией:
— Утверждается, что аденомиоматоз обусловлен хронической механической обструкцией желчного пузыря либо его хроническим воспалением
— Причиной возникновения холестероза считается нарушение синтеза холестерина в печени или нарушение транспорта холестерина из слизистой оболочки (в кровь)
• Сопутствующие патологические изменения:
о Аденомиоматоз (в 90% случаев) и холестероз (в 50% случаев) сочетаются с наличием желчных конкрементов
о Утверждение, что аденомиоматозу (особенно сегментарной форме) сопутствует рак желчного пузыря, остается спорным; в настоящее время аденомиоматоз не рассматривается как предзлокачественное состояние
2. Макроскопические и хирургические особенности:
• Ограниченное или диффузное утолщение стенки желчного пузыря при отсутствии воспалительных изменений
• Аденомиоматоз: грыжевые выпячивания кистозных пространств, заполненных желчью (синусы Рокитанского-Ашоффа), в мышечную оболочку желчного пузыря
• Холестероз: отложения желтого цвета в желчном пузыре («земляничный» желчный пузырь)
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Практически во всех случаях заболевание протекает бессимптомно, редко вызывает боль в правом подреберье
2. Демография:
• Пол:
о Аденомиоматоз чаще встречается у женщин (Ж:М = 3:1)
о Холестероз одинаково часто встречается среди представителей обоих полов
• Эпидемиология:
о Аденомиоматоз выявляется в 2-9% удаленных желчных пузырей
о Распространенность изменений, обусловленных холестерозом, наблюдаемых в желчном пузыре после холецистэктомии, составляет 9-26%:
— Холестериновые полипы составляют 60-90% всех полипов желчного пузыря
3. Течение и прогноз:
• Обычно выявляются случайно и не имеет клинического значения
• Холецистоз необходимо четко дифференцировать со злокачественной опухолью исходя из лучевых признаков
е) Диагностическая памятка:
1. Следует учесть:
• Очаговую или сегментарную форму аденомиоматоза следует дифференцировать со злокачественной опухолью ЖП
2. Советы по интерпретации изображений:
• Артефакты реверберации в виде «хвоста кометы» в утолщенной стенке желчного пузыря на УЗИ
ж) Список использованной литературы:
1. Revzin MV et al: The gallbladder: uncommon gallbladder conditions and unusual presentations of the common gallbladder pathological processes. Abdom Imaging. Epub ahead of print, 2014
2. Nguyen MS et al: Adenomyomatosis. Ultrasound Q. 29(3):215-7, 2013
3. Pellino G et al: Stepwise approach and surgery for gallbladder adenomyomatosis: a mini-review. Hepatobiliary Pancreat Dis Int. 12(2): 136-42, 2013
Редактор: Искандер Милевски. Дата публикации: 5.3.2020
Полип в желчном пузыре: симптомы и лечение
От пола человека зависит не только распространенность данного заболевания, но и характер полипозных образований. Полипы в желчном пузыре у мужчин чаще всего имеют холестериновое происхождение. У женщин, как правило, выявляется наличие гиперпластических образований в данном органе.
Классификация
В зависимости от локализации полипы желчного пузыря могут быть одиночными или множественными. Внешне данные новообразования бывают каплевидной или округлой формы. В соответствии с видовой принадлежностью разделяют следующие виды полипов желчного пузыря:
Клинические проявления и специфические жалобы у пациентов с данным диагнозом, как правило, отсутствуют. Симптомы чаще всего связаны с наличием сопутствующих заболеваний желчного пузыря: дискинезии, хронического холецистита. Нередко полип желчного пузыря обнаруживается случайно при проведении ультразвукового исследования.
Причины
Возникновение полипов в желчном пузыре может быть обусловлено следующими провоцирующими факторами:
Чем опасно заболевание?
Основная опасность желчнопузырного полипа состоит в вероятности его перерождения в злокачественное новообразование, что при отсутствии своевременного лечения происходит в 10-30% случаев. Кроме того, у больного с данным диагнозом может развиться гнойное воспаление желчного пузыря. Постоянно повышенный уровень билирубина может привести к развитию интоксикации головного мозга.
Чтобы избежать осложнений заболевания, при обнаружении симптомов, характерных для полипов желчного пузыря, необходимо своевременно обратиться за квалифицированной медицинской помощью.
Симптомы
На начальных стадиях заболевание протекает, как правило, бессимптомно. Даже большие полипы в желчном пузыре симптомы имеют незначительные – болевые ощущения и дискомфорт практически отсутствуют. Однако прогрессирование патологического процесса может сопровождаться характерными симптомами:
Появление болезненных ощущений отмечается при локализации патологического образования на шейке желчного пузыря. Полипы больших размеров препятствуют оттоку желчи, в результате чего кожные покровы и склеры глаз приобретают желтоватый цвет. Вследствие повышения уровня билирубина у больных развивается механическая желтуха.
Диагностика
Диагностика заболевания в Юсуповской больнице проводится с использованием самых современных исследований:
Кроме вышеперечисленных диагностических исследований пациентам Юсуповской больницы назначается проведение анализов крови на биохимию, мочи и кала.
Лечение
Для лечения полипов в желчном пузыре врачи Юсуповской больницы применяют консервативную терапию или хирургическое вмешательство. Для лечения некоторых видов полипов рекомендуется наблюдательная тактика (так чаще всего лечится, например, аваскулярный полип желчного пузыря).
Медикаментозная терапия
Медикаментозное лечение не может обеспечить полного выздоровления, однако помогает устранить неприятные симптомы, сопутствующие заболеванию. Пациентам Юсуповской больницы назначается прием современных лекарственных препаратов, обладающих высокой эффективностью и минимальным количеством побочных эффектов:
Хирургическое лечение
Преимущественным способом лечения полипов желчного пузыря является удаление образования путем хирургического вмешательства.
Оперативное вмешательство показано при высокой вероятности озлокачествления новообразования. Перерождение полипов желчного пузыря в рак может произойти при больших размерах образования (более 10 мм в диаметре), интенсивном росте полипа, а также при множественных полипах. В данных случаях пациентам назначается хирургическое лечение, направленное на удаление полипа одновременно с желчным пузырем – холецистэктомия. Данный способ хирургического вмешательства может представлять собой как классическую открытую операцию, так и эндоскопическое вмешательство. Специалисты Юсуповской больницы отдают предпочтение выполнению операции с применением современной эндоскопической техники.
Своевременное, грамотное лечение полипа желчного пузыря обеспечивает отсутствие негативных осложнений на организм человека. Людям с генетической предрасположенностью к заболеваниям желчевыводящих протоков необходимо следить за симптомами, внимательно прислушиваясь к своему организму.
Питание
Колоссальная роль в лечении полипов желчного пузыря принадлежит правильному питанию, так как малейший сбой грозит нарушением выведения желчи из организма.
В рационе питания больного с данным диагнозом должна присутствовать пища с большим количеством минералов и витаминов. Следует полностью отказаться от продуктов, содержащих холестерин. В меню должны входить овощные супы, злаки, нежирное отварное мясо, рыба и большое количество овощей. Питание должно быть дробным, не реже четырех раз в сутки. Больному рекомендуется употребление большого количества напитков, оказывающих желчегонный эффект.
Последствия
Основной, наиболее серьезной угрозой данного заболевания является высокая вероятность озлокачествления полипозного образования. Риски особенно велики, если диагностированы множественные полипы желчного пузыря. Какую выбрать тактику лечения – решает лечащий врач, учитывая ряд важных нюансов: интенсивность роста образования, его размеры, общее состояние больного. Удаление полипа хирургическим способом является эффективной профилактикой развития рака желчного пузыря.
Современные клиники по удалению полипа из желчного пузыря, к которым относится и Юсуповская больница, на сегодняшний день предлагают проведение операций малоинвазивными методами, благодаря чему достигаются высокие результаты лечения и значительно сокращается восстановительный период после операции.
Записаться на прием к врачу Юсуповской больницы, получить информацию о стоимости диагностических процедур и методах лечения полипов в желчном пузыре можно по телефону или онлайн на сайте клиники.
Пропедевтика лучевых методов обследования желчного пузыря
Рассмотрены методы диагностики патологических изменений желчного пузыря, такие как ультразвуковое исследование, радионуклидные методы, рентгенологические методы, компьютерная томография и магнитно-ядерная томография.
Methods of gallbladder lesions diagnostics such as ultrasound investigation, isotopic methods, X-ray methods, computed tomograph scanning, magnetic resonance imaging have been analyzed.
Ведущим методом диагностики патологических изменений желчного пузыря (ЖП) является ультразвуковое исследование (УЗИ).
Ультразвуковое исследование
Несомненными его преимуществами являются неинвазивность, возможность быстрого и портативного проведения исследования; отсутствие действия ионизирующей радиации и необходимости внутривенного введения контрастных веществ; независимость от физиологического состояния желудочно-кишечного тракта и гепатобилиарной системы [1–3].
Особенности синтопии желчного пузыря — прилежание его задней стенки в области тела и дна к правым отделам толстого кишечника и луковице двенадцатиперстной кишки диктуют необходимость подготовки пациентов к ультразвуковому обследованию с целью уменьшения пневматизации соответствующих отделов пищеварительного тракта. Для этого необходимо, как минимум, 6-часовое голодание накануне проведения диагностической манипуляции, а оптимальным считается проведение исследования натощак после ночного сна. Такие условия требуются еще и для наиболее детальной визуализации строения стенки желчного пузыря и его содержимого, поскольку он представляет собой полый орган, заполненный желчью и способный сокращаться в ответ на гуморальную стимуляцию при приеме пищи, что приводит к уменьшению его размеров, резкому утолщению стенок и невозможности детализировать внутрипросветные изменения [2, 3].
Анатомическое строение желчного пузыря несложно. В нем выделяют узкую шейку, соединяющуюся с пузырным протоком, тело пузыря, имеющее практически параллельные стенки, и куполообразное дно. В месте соединения шейки и пузырного протока стенка часто образует карман (или дивертикул) Гартмана, в котором могут скапливаться конкременты, блокирующие выход пузырной желчи [3–5] (рис. 1).
Для проведения ультразвукового исследования желчного пузыря датчик сканера (как правило, частотой 3,5 МГц) располагают в правом подреберье обследуемого — месте анатомической проекции. Улучшить визуализацию органа можно, уложив пациента на левый бок, что позволяет несколько оттеснить петли кишечника влево, этой же цели служит проведение исследование во время задержки дыхания при глубоком вдохе. Визуализация желчного пузыря через межреберья наиболее постоянна, но наименее информативна и используется в основном в ургентных ситуациях у неподготовленных пациентов. Для лучшей оценки характера внутрипузырных изменений (наличие мелких конкрементов, выявление их подвижности) возможно проведение обследования в вертикальном их положении или с наклоном туловища вперед [2–5].
В диагностике желчнокаменной болезни (ЖКБ) ультразвуковое сканирование по праву занимает ведущие позиции. Чувствительность ультразвукового исследования при выявлении желчных конкрементов превышает 95%, которые выглядят как гиперэхогенные структуры с акустической тенью [1, 5] (рис. 2).
В подавляющем большинстве случаев конкременты подвижны, но могут быть фиксированы к стенке или неподвижно располагаться в шейке пузыря. Другими инородными телами, имитирующими холелитиаз, могут быть сгустки крови или гноя, паразиты. Полипы желчного пузыря неподвижны или ограниченно подвижны в случае наличия у них ножки, всегда связаны со стенкой и, как правило, не дают акустической тени, обычно размер их не превышает 5 мм. Как правило, на фоне длительного отсутствия сокращений пузыря возможна визуализация расслоения желчи на два компонента с четкой границей раздела, один из которых анэхогенный и занимает верхние, по отношению к горизонтальной плоскости, отделы пузыря, другой — более плотный, располагающийся снизу. Это явление, называемое застоем желчи, или сладжем (англ. «sludge» — грязь, тина, ледяная каша, ил, взвесь), возникает вследствие присутствия в ней кристаллов холестерина и билирубината кальция и их способности обратимо формировать крупные агрегаты (рис. 3).
.jpg)
Сочетание указанных симптомов с обнаружением скопления жидкости около пузыря, особенно в сочетании с выявлением дефекта стенки, говорит о ее перфорации и, возможно, о формировании перипузырного абсцесса (рис. 5). Обнаружение ультразвуковых признаков скопления газа в просвете пузыря на фоне других признаков острого его воспаления указывает на такую тяжелейшую патологию, как эмфизематозный холецистит, вызываемый газообразующей анаэробной флорой [3, 5] (рис. 6).
Другое осложнение желчнокаменной болезни, проявляющееся нарушением пассажа желчи, — холедохолитиаз. Нарушение оттока желчи по общему желчному протоку вызывает его расширение более 7 мм, расширение внутрипеченочных желчных протоков (более 40% от диаметра прилежащей ветви воротной вены) (рис. 7). Бесспорным доказательством холедохолитиаза служит обнаружение конкрементов, которые чаще всего локализуются в дистальной части общего желчного протока, но могут быть визуализированы лишь в 70–80% случаев [1, 4, 5].
Расширение внутри- и внепеченочных желчных протоков отмечается и при таком осложнении желчнокаменной болезни, как синдром Мирицци (Mirizzi), который заключается в обструкции общего желчного протока в результате объемного эффекта воспалительной реакции тканей на камень, расположенный в шейке пузыря или пузырном протоке, при низком впадении его в холедох (рис. 8) [5].
.jpg)
Известно, что удаление ЖП по поводу ЖКБ не избавляет больных от метаболических нарушений, в том числе от гепатоцитарной дисхолии, сохраняющейся и после операции [6]. Выпадение физиологической роли ЖП, а именно концентрация желчи в печени в межпищеварительный период и выброс ее в двенадцатиперстную кишку во время еды, сопровождается нарушением пассажа желчи в кишечник и расстройством пищеварения [6, 7].
Изменение химического состава и объема желчи, хаотическое ее поступление в двенадцатиперстную кишку после холецистэктомии (ХЭ) нарушают переваривание и всасывание жира и других веществ липидной природы, уменьшают бактерицидность дуоденального содержимого, что приводит к микробному обсеменению и нарушению моторики двенадцатиперстной кишки, развитию синдрома избыточного бактериального роста в кишечнике (особенно в подвздошной кишке), расстройству печеночно-кишечной циркуляции и снижению синтеза желчных кислот в печени [6]. Как следствие — синдром нарушенного пищеварения, симптомы которого часто ошибочно трактуются как постхолецистэктомический синдром (ПХС), ассоциирующийся хирургами в первую очередь с нераспознанными до операции или не устраненными во время ХЭ механическими препятствиями желчеоттоку (оставленными или возникшими вновь камнями в холедохе, стенозом фатерова сосочка и т. д.) [6].
При подготовке к операции ХЭ большое внимание всегда уделяется диагностике механических препятствий желчеоттоку в двенадцатиперстную кишку. Совершенно иное дело обстоит с дооперационной верификацией внепеченочных билиарных дисфункций. Отсутствие косвенных признаков функциональных нарушений сфинктера Одди в виде расширения общего желчного протока при УЗИ, повышения печеночных ферментов, болевых приступов и т. д. совсем не исключает дисфункций фатерова сосочка, формирующихся задолго до поступления пациента. По нашим данным, у 45% пациентов с желчнокаменной болезнью при радионуклидной гепатобилисцинтиграфии (ГБСГ) устанавливаются функциональные нарушения транспорта радиофармпрепарата из общего желчного протока в двенадцатиперстную кишку, не требующие проведения ретроградной панкреатохолангиографии и эндоскопической коррекции.
Радионуклидные методы в ряде случаев являются просто безальтернативными из-за строгой специфичности включения радиофармпрепарата (РФП) в различные метаболические процессы (ГБСГ). Функциональное состояние гепатобилиарной системы при любой патологии гепатобилиарной системы, в том числе и при ЖКБ, изучается с помощью стандартной ГБСГ.
Гепатобилисцинтиграфия
ГБСГ позволяет объективно оценивать наиболее важные с позиций функционирования пищеварительно-транспортного конвейера процессы: желчесинтетическую и желчеэкскреторную функции печени, а также транспорт желчи в двенадцатиперстную кишку. Метод основан на регистрации пассажа короткоживущих радионуклидов Тс-99м+бромезида по билиарному тракту.
Исследование проводится натощак, в горизонтальном положении пациента после введения 3 мКм Тс-99м+бромезида внутривенно. Длительность процедуры составляет 60 минут. В качестве желчегонного завтрака пациенты принимают желтки куриных яиц или 200 мл 10% сливок через 30 минут от начала исследования.
Нормальными показателями ГБСГ считаются:
1) время полувыведения (Т1/2) радиофармпрепарата (РФП) из печени менее 35 минут;
2) время полувыведения (Т1/2) РФП из холедоха менее 50 минут;
3) время поступления РФП в двенадцатиперстную кишку менее 40 минут;
4) адекватным поступлением РФП в кишечник является преобладание активности РФП в двенадцатиперстной кишке по сравнению с таковой в холедохе к концу исследования.
Общепринятая стандартная методика радиоизотопного исследования с желчегонным завтраком не всегда позволяет конкретизировать характер функциональных изменений желчеоттока. Это объясняется тем, что пищевая нагрузка оказывает свое действие как посредством активации поступления в кровоток холецистокинина (ХК) при раздражении I-клеток слизистой оболочки двенадцатиперстной кишки и интрамурального нервного сплетения [8]. Активность пищеварительных ферментов и чувствительность сфинктерного аппарата желчевыводящих путей к интестинальным гормонам вариабельна и на практике трудноопределима [9]. Тонус интрамуральных нервных волокон зависит от физиологической активности органов верхних отделов пищеварительного тракта [10, 11].
В этой связи при радионуклидной диагностике внепеченочных билиарных дисфункций (ВБД) достаточно часто применяется внутривенное введение гормона холецистокинина, но релаксирующий эффект этого препарата зависит от состояния центральной нервной системы, гормонального фона пациента и нарушается при холестерозе ЖП, поскольку локализация рецепторов к холецистокинину совпадает с местами отложений эфиров холестерина в стенке пузыря и желчных протоках, что затрудняет точное определение дозы вводимого гормона [8, 10].
Для уточнения характера нарушений желчеоттока по общему желчному протоку в клинике факультетской хирургии им. С. И. Спасокукоцкого РНИМУ им. Н. И. Пирогова на базе Первой Градской больницы выполняются ГБСГ с аминокислотным холекинетическим тестом (ГБСГ-АХТ) и ГБСГ с Бускопан®-тестом (патент РФ № 2166333).
ГБСГ с аминокислотным холекинетическим тестом
Исследование проводится натощак. Через 30 минут после введения РФП и начала исследования в периферическую вену вводится раствор аминокислот Вамин-14 или Фреамин, не содержащие глюкозы и электролитов. Последнее условие мы считаем весьма важным, так как возникающая при инфузии глюкозы гипергликемия полностью или частично ингибирует секрецию холецистокинина [8]. Доза препарата выбиралось из расчета 1,5–2 мл/кг массы тела (80–130 мл). Продолжительность инфузии составляет 5–7 минут, поскольку введение раствора аминокислот более 10 минут (независимо от дозы) не приводит к увеличению выброса эндогенного холецистокинина, а наоборот, снижает инкрецию гормона [9]. ВБД и причина замедленной экскреции радиофармпрепарата гепатоцитами оценивается на основании различий показателей стандартной ГБСГ и ГБСГ-АХТ (рис. 10).
ГБСГ с использованием гиосцина бутилбромида
Гиосцина бутилбромид (Бускопан®) — производное третичного аммониевого соединения гиосцина. Гиосцин — алкалоид, присутствующий в растении рода Duboisia. Его химически перерабатывают с помощью добавления бутиловой группы для получения четвертичной аммониевой структуры. Эта модификация формирует молекулу, которая по-прежнему обладает антихолинергическими свойствами, сравнимыми со свойствами гиосцина.
Но, в отличие от гиосцина, четвертичные аммониевые соединения, такие как гиосцина бутилбромид, ограничивают системное поглощение и значительно уменьшают число побочных реакций. Гиосцина бутилбромид — антихолинергический препарат с высокой степенью сродства к мускариновым рецепторам, расположенным на клетках гладких мышц желудочно-кишечного тракта, вызывает спазмолитический эффект. Кроме того, препарат связывается с никотиновыми рецепторами, что определяет эффект блокировки нервных узлов, что обуславливает его антисекреторное действие.
Техническая сторона исследования мало отличается от вышеизложенного АХТ-теста. По окончании стандартной гепатобилисцинтиграфии пациент вместо инфузии раствора аминокислот принимает per os 20 мг гиосцина бутилбромида. Через 20 минут выполняется повторная запись и обработка данных (рис. 11). Таким образом, применение Бускопан®-теста позволяет сократить время диагностики для врача и упрощает диагностическую процедуру для пациента.
Наиболее эффективно ГБСГ с Бускопан®-тестом зарекомендовала себя при исследовании пациентов после холецистэктомии (рис. 12).
Ведущими факторами нарушения функции печени после холецистэктомии являются наличие и продолжительность дискинезии сфинктерного аппарата желчных путей. У пациентов значительно преобладает парадоксальный спазм сфинктера Одди как причина задержки РФП в холедохе. Функциональные нарушения оттока желчи обусловлены холестерозом желчных путей, в частности сфинктера Одди (рис. 13, 14).
Рентгенологические методы
Рентгенологические методы исследования желчного пузыря и внепеченочных желчных протоков сегодня практически не применяются, поэтому приводим их краткое описание в качестве исторической справки.
Обзорная рентгенография
Обзорная рентгенография брюшной полости проводится намного реже, чем УЗИ, из-за лучевой нагрузки. Но, тем не менее, она являлась достаточно информативным методом диагностики желчекаменной болезни. На рентгенограмме можно увидеть наличие, месторасположение и количество рентгенпозитивных камней, содержащих соли кальция (рис. 15).
Пероральная холецистография
Пероральная холецистография проводится при подозрении на рентгеннегативные (холестериновые) камни. Метод основывается на всасывании в желудочно-кишечном тракте и выведении с желчью контрастного вещества (рис. 16).
При нарушении всасывания в кишечнике, снижении выделительной функции печени, закупорке пузырного протока камнем и прочем пероральная холецистография может быть отрицательной, т. е. на ней не определяется тень желчного пузыря.
Внутривенная холецистография
Внутривенная холецистография выполняется при отрицательном результате перорального рентгеноконтрастного метода. С помощью данной методики удается контрастировать желчный пузырь в 80–90% случаев (рис. 17).
Компьютерная томография и магнитно-ядерная (магнитно-резонансная) томография
Недостатки классических рентгенологических исследований желчного пузыря с успехом восполняют компьютерная томография (КТ) и магнитно-ядерная томография (магнитно-резонансная томография, МРТ). При калькулезном холестерозе конкременты визуализируются в виде теней однородной структуры (холестериновые камни) (рис. 18) или представлены неоднородными тенями с чередованием участков смешанных камней — холестериновое ядро с кальциево-билирубиновой оболочкой (рис. 19).
Компьютерная томография и магнитно-ядерная томография позволяют заподозрить желчекаменную болезнь у пациентов, обследуемых по поводу другой патологии органов брюшной полости, так как описание изображения желчного пузыря является обязательной составляющей протокола этих исследований.
Литература
* ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ГУЗ ГКБ № 1 им. Н. И. Пирогова, Москва

.jpg)
.jpg)
.jpg)
.jpg)
_575.jpg)
_575.jpg)
_575.jpg)
.jpg)
.jpg)