Гиперкифоз грудного отдела позвоночника что это такое
Кифоз грудного отдела позвоночника
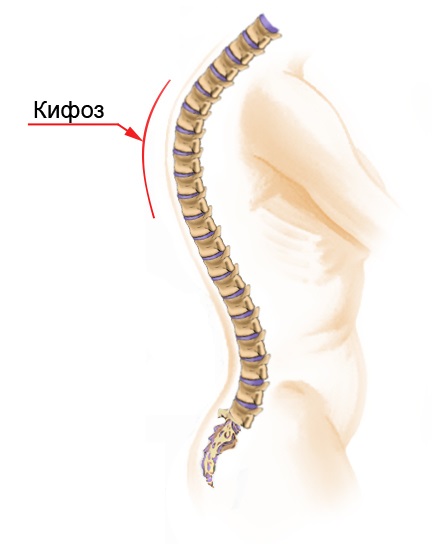
Кифоз — это позвоночный изгиб, следующий за лордозом. Такая дуга в нормальном состоянии образует небольшой S-образный сгиб. Вместе с тем, если она увеличена, человека могут преследовать болевые ощущения в спине, и это приводит к формированию болезни Шейермана-Мау.
Чаще всего затруднения начинаются у подростков с 12-13 лет при неправильной посадке, и далее образуется, перерастая сначала в неизменную сгорбленность, а потом в заболевание с элементами периодической ноющей боли.
Кифоз позвоночника подразделяется на физиологический и патологический. В нормальном состоянии кифоз грудного отдела человек располагается под углом в 30 градусов, при превышении показателя развивается дефективность.
Дефективность описывается в виде неестественной сутулости. Чаще всего деформируется именно грудной отдел позвоночника, что сопровождается неприятными болевыми ощущениями в мышцах пояса верхних конечностей.
Наличие большого s-образного выступа в грудном отделе исключает нормальное кровяное давление и негативно воздействует на общее состояние мозга.
Типы заболевания
Различают два типа кифоза по виду искривления:
Угловой – из-за большого изгиба образуется горб, тело заметно изменяется, вперед выставлена грудь.
Дуговой – характеризуется в менее резком искривлении в виде буквы C.
Виды патологического кифоза:
Развитие болезни может продолжаться после неблагоприятных условий окружающей среды и врождённых отклонений. Отклонения, полученные от рождения, легко распознаются экспертами в первые сутки жизни ребенка. Недостаток ежедневных физических упражнений, сидячий образ жизни во время формирования позвоночного столба, малоактивны образ жизни – качества жизни человека, способствующие прогрессированию патологий и болезней позвоночника.
Диагностировать проблемы в возрасте 3 – 17 лет сложнее, но содействовать этому могут систематические посещения остеопата. Остеопат сможет выявить заболевание на ранних сроках и избежать дальнейшего ухудшения состояния позвоночного столба, благодаря эффективному лечению и процедурам. Такие меры помогут избежать возобновления болезни.
Итак, главные причины появления кифоза:
Стадии кифоза
Запущенный кифоз грудного отделаможет быть осложнён остеохондрозом, протрузией диска, межпозвонковыми грыжами.
Появление такого рода заболеваний существенно влияет на позвоночный столб. Меняется форма, уменьшается тонус мышц, действия могут вести за собой боли.
Кровяному давлению в шейных сосудах может мешать сильно увеличенный изгиб позвоночника, который так же влияет на гемодинамику головного органа. Как следствие, человек начинают беспокоить головная боль и шум в ушах.
Сведения анамнеза, анализов, лабораторных и инструментальных методов, жалобы на плохое самочувствие составляют диагностику кифоза.
Кифоз подразделяется на несколько основных стадий:
Благодаря ЛФК можно справиться с некоторыми трудностями:
Плавание помогает улучшить состояние мышц спины. Очень важно во время прохождения курса лечения кифоза находиться под присмотром специалиста и делать всё в соответствии с его советами. Самостоятельно заниматься лечебным плаванием не рекомендуется. В водной лечебной физкультуре против кифоза не входят упражнения, прямо относящиеся к плаванию. Необходимо проводить упражнения с соблюдением правильного дыхания, упражнения для расслабления мышц, упражнения с инвентарём, занятия с элементами игры в водное поло и другое;
Физиотерапия — неотъемлемая составляющая лечения кифоза. Процедуры укрепят мышечный тонус, избавят мышцы от дистрофии, снимут блоки в позвоночных сегментах, уберут болевые ощущения, улучшат кровообращение и лимфодренаж. При процедурах пациент находится под действием тепла, холода, ультразвука, магнитного поля, лазера и другого;
Лечение кифоза грудного отдела
Как исправить кифоз грудного отдела? Успешная терапия возможна при соблюдении описанных ниже положений.
Тогда не поможет и медикаментозная терапия. Правильное решение в случае лечения крайней стадии кифоза будет операция, однако и тут нужно проконсультироваться с остеопатами-неврологами по поводу персонально вашего случая.
На первых порах формирования болезни следует проходить профилактические сеансы остеопатии и упражнения по ЛФК.
Человеку, страдающего от кифоза, медицинский корсет поможет остановить развитие заболевания, но лечению такой позвоночник не подлежит, т.к. полностью вылечить орган от искривлений невозможно. В детском возрасте скелетная основа может изменяться с помощью хрящевой структуре, оттого профилактика остеопатией в комплексе с корсетом и упражнениям ЛФК способна вернуть мгновенно осанке прежний вид.
Необходимо проводить корректирование и диагностику остеопороза. В дальнейшем такая практика поможет приостановить рост дегенеративного кифоза. Для корректировки можно сочетать прием препаратов кальция и облегчённых гимнастических нагрузок/остеопатических сеансов, которые назначит вам специалист напервичной консультации. Дополнительная физиотерапия в нашей клинике способна уменьшить воспалительные процессы и прервать ощущения боли.
При продолжительном лечении доктор назначает курс медикаментозной терапии. От боли спинных мышц помогают противовоспалительные препараты, которые снимают сильные боли и отёк тканей.
Хирургическое вмешательство при самых запущенных случаях, мы же стараемся не подвергать организм пациентов хирургическому вмешательству, а помочь пациенту с помощью альтернативно эффективных методов.
ДО ОКОНЧАНИЯ АКЦИИ ОСТАЛОСЬ:
Гиперкифоз
Позвоночный столб человека имеет естественные изгибы, выполняющие функции амортизаторов во время ходьбы, бега, прыжков, гасящие избыток воздействия на позвоночник. Кифоз – это выпуклость назад, а лордоз — изгиб вперед. В человеческом позвоночнике — два естественных кифоза — грудной и крестцовый. В случаях явно выраженного изгиба позвоночника назад следует говорить о гиперкифозе – об особо тяжелых формах сутулости или горбатости.
Характерная сутулость спины усугубляется тем, что постоянная компрессия внутренних органов ведет к их повреждению и нарушению их функций. Проявления кифотической осанки, как правило, происходят в подростковом возрасте, в период интенсивного роста. Ребенок сутулится и провоцирует развитие кифоза грудного отдела позвоночника с экстремальными значениями угла наклона. Часто нарушение осанки по кифотическому типу характерно для подростков астенического телосложения с дефицитом массы тела и имеющих проблемы со здоровьем внутренних органов, психологические и косметические проблемы. Подросток с достаточно нестандартным внешним видом, будет подвергаться постоянному вниманию со стороны окружающих, сопряженному с насмешками и это — возможная причина серьезной психологической травмы. Формирование кифоза, являющегося естественным изгибом позвоночного столба, происходит до семилетнего возраста. Активное физическое и психическое развитие ребенка, приучение его держать спину прямо, практически исключает возможность проявления кифортической осанки. К десятилетнему возрасту происходит формирование сильного мышечного каркаса, который будет удерживать позвоночный столб. В этом случае, переходный возраст, с проблемами, связанными с избыточным гормоном роста не приведет к патологическим изменениям грудного отдела.
Причины возникновения гиперкифоза позвоночника:
Врожденная патология:
Приобретенный кифоз грудного отдела:
Развитие патологии происходит из-за таких факторов:
Классификация
Формирование патологического кифоза грудного отдела позвоночного столба возможно в двух видах: дугообразном или углообразном искривлении. Легче корректировать дугообразную форму искривления грудного отдела позвоночника. При быстро прогрессирующей углообразной форме зачастую требуется операционное лечение.
Для дифференциации кифоза грудного отдела позвоночника специалистами применяется метод измерения угла наклона дуги и степень отклонения ее от нормального физиологического показателя.
Четыре степени заболевания, которые зависят от угла искривления при рентгенологическом исследовании:
По типу прогрессирования врожденных деформаций грудного отдела позвоночника, сопровождающихся кифотическим компонентом заболевание делится на медленно прогрессирующее – до 7 градусов в год и быстропрогрессирующее – свыше 7 градусов в год.
По возрасту первичного выявления деформации заболевание делится на:
Симптомы
При прогрессировании заболевания в первую очередь происходят изменения в осанке. Характерный внешний вид — плечи опущены, более выраженный шейный лордоз, округлая спина. Патологический кифоз также проявляется скованностью при движении, общей усталостью, быстрой утомляемостью, головными болями, искривлением позвоночника, в результате которого могут возникнуть осложнения заболевания, сопровождающиеся такими симптомами, как:
Лечение
Лечение заболевания для каждого пациента подбирается индивидуально и зависит от степени развития патологии. С помощью метода магнитно-резонансной томографии определяются: степень искривления позвоночника, сопутствующие патологии, в том числе, наличие межпозвонковых грыж, а также — в каком состоянии находятся окружающие ткани, сосуды и нервы.
При первой и второй степени патологии, как правило, назначается комплексное терапевтическое лечение:
Лечение помогает укреплению мышечного корсета и способствует улучшению общего самочувствия. При третьей и четвертой степени заболевания возможно назначение оперативного лечения, которое предусматривает укрепление позвоночного столба с помощью имплантов. Хирургический метод решения проблемы рекомендуется для пациентов с выраженной неврологической симптоматикой, при нарушенных функциях внутренних органов.
Врачи «Медицинского центра ДА!» назначают пациенту после пройденного курса лечения комплекс специальных восстановительных процедур, в числе которых гимнастика и обязательное использование ортопедического матраса для сна. Реабилитационный период и эффективность лечения позвоночника во многом зависит от выполнения всех рекомендаций врача.
Записаться на консультацию к неврологу и последующее лечение можно по тел.8 (812) 323-15-03.
Все права защищены законом об авторском праве. Никакая часть содержимого сайта не может быть использована, репродуцирована, передана любым электронным, копировальным или другим способом без предварительного письменного разрешения владельца авторских прав.
Гиперкифоз
Позвоночник человека имеет физиологические изгибы: лордоз шейного и поясничного отдела, кифоз грудного и крестцово-копчикового. В норме кифотический изгиб грудного отдела в этих местах – до 30 градусов, если больше, то ортопеды ставят диагноз гиперкифоз и назначают лечение. Последствия патологии очень опасны для здоровья человека: внешне она выражается в сутулости и искривлении позвоночника в целом, а внутри влечет за собой изменение в работе органов, которые из-за смещения оси позвоночного столба испытывают компрессионную нагрузку.
Виды гиперкифоза
Изменение изгиба позвоночного столба может быть следствием врожденных патологий или приобретенным заболеванием в результате воздействия на организм внешних факторов. Врожденная форма связана с аномалией развития тел позвонков или является результатом наследственной болезни Шейермана-Мау, которая проявляет себя в юношеском возрасте и связана с дегенеративно-дистрофическими и обменными изменением позвонков, приобретающих клиновидную форму.
Вторичный гиперкифоз развивается в течение жизни и в зависимости от провоцирующих факторов делится на типы:
Проявления гиперкифоза
Сутулость – главный показатель того, что в грудном отделе начался патологический процесс. На фоне округлившейся спины становится виден усиленный шейный лордоз, плечи опускаются и выгибаются вперед, живот выпячивается. При развитии гиперкифоза человек жалуется на напряжение мышц спины, затруднение дыхания, онемение рук, невозможность наклониться вперед на ровных ногах.
Патологию диагностируют на основании визуального осмотра пациента и по результатам рентгенологических снимков. Классификация по Коббу:
Гиперкифоз грудного отдела позвоночника требует лечения, так как за внешним неприглядным видом кроются патологии внутренних органов. Первая стадия характеризуется изменением мышечного тонуса и появлением дискомфорта в области грудины. Если на этом этапе не начать заниматься профилактикой проблемы, то прогрессирование нарушений осанки повлечет за собой компрессию всех внутренних органов:
Лечение и профилактика
Первая и вторая стадия гиперкифоза предполагает проведение физиотерапевтических процедур:
Это помогает расслабить мышцы, улучшить кровоснабжение в пораженном участке и провести коррекцию оси позвоночного столба. Если у подростка есть симптомы и рентген-данные болезни Шейермана-Мау, то необходим подбор ортопедического пособия, корсета, ортезов и укладок. Мануальная терапия в таком случае проводится только по рекомендации врача и с результатами КТ или МРТ-диагностики, так как это заболевание часто сопровождается развитием грыж Шморля.
Пожилым пациентам, имеющим в багаже не только гиперкифоз, но и другие дегенеративные изменения позвоночника, для снятия болевого синдрома назначают обезболивающие инъекции, мази и таблетки. На ранних стадиях хорошо зарекомендовала себя кинезиотерапия.
Запущенный гиперкифоз и его врожденные формы требуют оперативного вмешательства, в результате которого искусственно выравнивают изгиб и при помощи имплантатов укрепляют мышечный корсет.
Нарушение осанки легче предупредить, чем лечить. На ранних стадиях и в качестве профилактики необходимо внимательней относится к спальному месту, подбирать его жесткость учитывая массу тела и особенности строения тела, предпочтительная поза – на спине, возможно с использованием ортопедических подушек и валиков.
При сидячей работе нужно пользоваться ортопедическим стулом или подбирать подходящие ортопедические приспособление, которые так же можно сделать своими руками. Следить за осанкой при ходьбе и в положении сидя, научиться биомеханике шага. Ежедневно выполнять симметричные физические упражнения. Использовать ортопедические корсеты в режиме тренажера. Активный образ жизни и подходящий вашему организму спорт – профилактика гиперкифоза.
Возрастной гиперкифоз
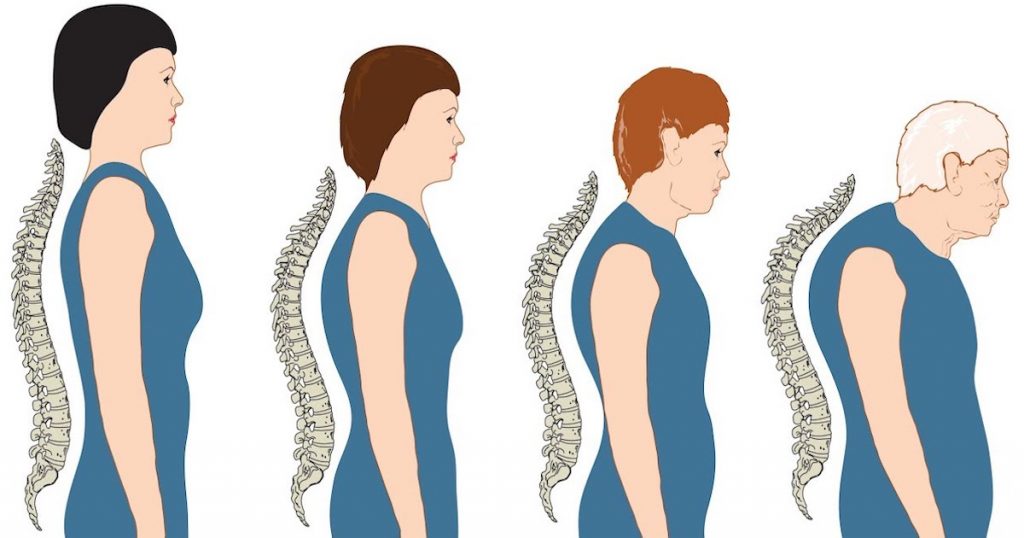
Возрастному гиперкифозу подвержены 20–40% пожилых людей, он может быть описан как чрезмерное фронтальное искривление грудного отдела позвоночника, возникающее в процессе старения.
Основными причинами возрастного гиперкифоза являются плохая осанка, дегидратация межпозвонковых дисков и слабые мышцы-разгибатели. Возрастной гиперкифоз может:
Клинически значимая анатомия
Позвоночник состоит из позвонков и межпозвонковых дисков, имеет форму кривой и подразделён на несколько отделов.
Друзья, 3 июня состоится вебинар Дмитрия Горковского «Стратегии лечения и тренировки подростков и взрослых со сколиозом». Узнать подробнее…
Важными элементами грудного отдела позвоночника выступают кости, суставы, нервы, связки, межпозвонковые диски и мышцы. Грудной отдел характеризуется относительно высокой жёсткостью в сравнении с другими отделами из-за его скрепления с грудной клеткой, связками и тонкими, малоподвижными позвоночными дисками. Именно грудной отдел наиболее часто подвержен гиперкифозу.
Эпидемиология/этиология
Чрезмерное искривление грудного отдела может быть связано со многими физиологическими факторами и причинам:
Характеристика/клиническая картина
Грудной гиперкифоз характеризуется следующими основными симптомами:
Дифференциальный диагноз
Диагностика
Существует несколько общепризнанных способов диагностики гиперкифоза. Одним из таких способов является рентгенография позвоночника в боковой проекции в положении стоя. Она является своеобразным золотым стандартом для количественной оценки грудного кифоза, осуществляемой измерением угла Кобба.
Примечание: между вышеперечисленными методами измерения угла кифоза и радиологическим исследованиям существует значительная корреляция (коэффициент внутригрупповой корреляции равен 0,68).
Оценка исходов
Клиническая оценка
Гиперкифоз может быть качественно оценён посредством визуального осмотра паициента. Осмотр может быть проведён следующими способами:
На данный момент нет исследований, в которых было бы проведено сравнение вышеуказанных мер с рентгенографией.
Лечение
В процессе фармакологического лечения преимущественно предписывают анти-резорбтивные или костно-регенерирующие препараты, поскольку у многих пациентов с возрастным гиперкифозом наблюдается низкая плотность костей или переломы позвонков.
В рамках хирургического лечениявозможны два варианта: вертебропластика или кифопластика (в основном для избавления от боли, уменьшения угла кифоза и устранения дисфункции организма).
Физическая терапия
В систематическом обзоре влияния физических упражнений на лечение гиперкифоза (Bansal et al., 2014) авторы сообщают, что на данный момент существует лишь небольшое количество надёжных исследований, в которых был бы засвидетельствован положительный эффект от упражнений в рамках лечения данного заболевания (этот эффект, однако, весьма скромен: угол кифоза уменьшается на 1.67°–3.74°). На первых порах пациент должен выполнять физические упражнения под наблюдением физиотерапевта или сертифицированного спортивного инструктора для достижения наибольшей пользы и безопасности. Нагрузка и частота данных упражнений подбирается в зависимости от индивидуальных особенностей пациента.
Основными задачами физиотерапевтического ухода являются:
Стратегии физиотерапевтического ухода включают в себя:
Для лечения и профилактики гиперкифоза рекомендованы следующие упражнения (эффект упражнений изучен в ходе рандомизированных контролируемых исследований, уровень доказательств – 1B):
Для тренировки правильной осанки следует:
Заключение
Гиперкифоз распространён среди пожилых людей. Он увеличивает риск переломов и преждевременной смерти, а также наносит ущерб физическому здоровью, функциональности организма и качеству жизни больного.
Скрининг на предмет гиперкифоза может быть легко проведён в клинических условиях. Накопленная к данному моменту информация свидетельствует о положительном эффекте сравнительно простых, доступных и недорогих консервативных вмешательств в отношении лечения гиперкифоза, улучшения качества жизни пациента, снижения риска переломов как у мужчин, так и у женщин. К таким вмешательствам относятся физические упражнения, регулярная гимнастика, применение ортопедических изделий и тейпирование.
Сколиоз, кифоз, сутулость, болезнь Шейермана.
Автор: Evdokimenko · Опубликовано 24.11.2019 · Обновлено 29.04.2020
Существует много видов нарушений осанки. Но самые распространенные нарушения осанки, которые можно обнаружить примерно у каждого пятого человека — сколиоз, то есть искривление позвоночника, и кифоз — сутулость.
Неспециалисты часто путают 2 этих понятия. Между тем, сколиоз и кифоз — совсем не одно и то же.
Сколиоз — это искривление позвоночника вправо или влево относительно своей оси. Чаще всего встречаются сколиозы грудного и поясничного отделов позвоночника. Сколиоз — это асимметрия тела, не только искривление позвоночника, но еще и выступающие с одной стороны (справа или слева) лопатка или ребра.
Кифоз — это сутулость, избыточный изгиб позвоночника в грудном отделе. При кифозе сохраняется относительная симметрия тела.
Хотя справедливости ради надо сказать, что иногда кифоз (сутулость) усугубляется сколиозом. Такая комбинация называется кифосколиоз. Но в целом кифоз и сколиоз — это разные состояния, и их надо рассматривать по отдельности.
Примечание доктора Евдокименко. Поскольку даже здоровый позвоночник имеет небольшой кифоз в грудном отделе, правильнее было бы называть сутулость гиперкифозом. Но поскольку в отношении сутулости уже закрепился термин «кифоз», мы с вами тоже будем пользоваться этим не совсем корректным определением.
Ниже я подробно расскажу Вам о кифозе, который часто является следствием болезни Шейермана. А если Вам нужна более подробная информация о сколиозе, то её Вы можете получить на сайте специалиста по лечебной гимнастике Ланы Палей:
Виды сколиоза и причины сколиоза: отчего возникает искривление позвоночника вправо или влево относительно своей оси. Сколиозы грудного и поясничного отделов позвоночника.
Последствия сколиоза для здоровья, осложнения сколиоза: нарушения работы внутренних органов при сколиозе. Мифы о последствиях сколиоза для здоровья.
Лечение сколиоза: специальная гимнастика, мануальная терапия, ношение корректирующих корсетов, дыхательная гимнастика по методу Катарины Шрот.
Болезнь Шейермана:
кифоз, сутулость, юношеский остеохондроз

Корни большинства проблем, связанных с позвоночником, уходят в нашу молодость, а с возрастом они лишь усугубляются и проявляют себя все заметнее. Наиболее наглядно это можно продемонстрировать на примере болезни Шейермана.
Болезнь Шейермана (юношеский остеохондроз, кифоз, сутулость) — очень распространенное заболевание, второе по частоте из всех хронических заболеваний спины. Болезнью Шейермана в тяжелой форме болеет 5% населения, а в легкой форме — практически каждый пятый житель планеты!
И при этом болезнь Шейермана мало изучена. Начиная 15 лет назад заниматься изучением болезни Шейермана, я столкнулся с явной нехваткой литературы об этой болезни, что казалось довольно странным, учитывая ее распространенность. И до сих пор в медицинских справочниках этой болезни редко посвящается более трех-пяти страниц.
В Интернете ситуация еще более плачевная — кое-какая информация о болезни Шейермана проскакивает, но эта информация очень противоречивая, а чаще всего просто идиотская! Люди, которые пишут о болезни Шейермана, часто совсем не понимают принципов ее появления и развития! И даже путают гиперкифоз (болезнь Шейермана) со сколиозом!
Еще более странно, что механизм развития болезни Шейермана практически не понятен большинству врачей, и даже те специалисты, которые знают о ней, чаще всего плохо представляют, как эту болезнь лечить. Считаю, что нам необходимо восполнить этот пробел. Ниже я подробно расскажу о причинах, развитии, симптомах и лечении болезни Шейермана.
Причины сутулости, кифоза и болезни Шейермана
Сутулость может возникнуть по целому ряду причин: из-за перенесенного в детстве тяжелого рахита, из-за серьезных хронических заболеваний, вызывающих ослабление организма ребенка; из-за врожденной слабости мышц спины; из-за рефлекторного напряжения грудных мышц; из-за длительного согнутого положения туловища (за станком, за письменным столом и т. д.).
Но чаще всего сутулость впервые проявляется в подростковом возрасте, в период активного роста, то есть в 11—15 лет. И больше всего шансов «заполучить» сутулость и болезнь Шейермана имеют подростки, которые в период роста подросли больше других. То есть люди, «вытянувшиеся» до высокого роста, болеют болезнью Шейермана несколько чаще людей невысокого и среднего роста.
Кроме того, больше других подвержены подростковой сутулости субтильные и «тонкокостные» подростки, не имеющие крепкого мышечного корсета и не получившие по наследству широких прочных костей.
Естественно, что в группе риска находятся также дети и подростки, ведущие малоактивный образ жизни, которые физической активности предпочитают сидение за книгами или компьютером. А еще дети и подростки, «зажатые» эмоционально, склонные погрустить; подростки, которых часто «тюкают» дома или в школе; подростки, на которых с ранних лет взваливают слишком много обязательств.
Наблюдение доктора Евдокименко.
Дети, подростки и молодые люди обоего пола, живущие в благополучных семьях, но «под надзором» чересчур властных или склонных к чрезмерному контролю родителей, сутулятся особенно часто. Такие родители, сами того не понимая, оказывают на психику ребенка постоянное давление своими требованиями, претензиями или завышенными ожиданиями. «Будь таким-то… Добейся того-то… Ты должен стать… Ты должен учиться на одни пятерки… В нашей семье все имеют высшее образование (все профессора, академики, гении — нужное подчеркнуть)… Мой ребенок просто обязан…»
В общем, сплошные «должен, обязан, будь, добейся и т. д.» Далеко не каждый человек, и тем более ребенок, способен безболезненно жить под таким прессингом и соответствовать чрезмерным ожиданиям родителей. А если ребенок к тому же изначально обладает повышенной ответственностью, не способен «взбрыкнуть», то он постоянно живет в колоссальном стрессовом напряжении.
В ответ на напряжение и отрицательные эмоции ребенок рефлекторно, в силу врожденного поведенческого инстинкта, принимает так называемую пассивно-оборонительную позу. Пассивно-оборонительная поза характеризуется опущенными плечами, опущенной головой, сутулой спиной. При частом повторении такая поза может стать (и часто становится) привычной, прочно закрепленной в стереотипе осанки.
«Осанка выражает состояние души» — любил повторять генерал русской армии Густав Маннергейм. Многие психоэмоциональные заболевания и неврозы напрямую связаны с нарушением осанки. «Хотите иметь сгорбленного больного ребенка — почаще ругайте и наказывайте его, почаще заставляйте ребенка делать то, что ему не нравиться. Хотите вырастить ребенка здоровым и красивым — почаще хвалите его и лелейте его, словно самый редкий и прекрасный цветок» — так говорит психолог Павел Палей.
Развитие сутулости, кифоза и болезни Шейермана
Причины, по которым болезнь Шейермана проявляется именно в период роста, очевидны. В это время скелет подростка начинает расти особенно быстро. Позвоночник тоже стремительно вытягивается, «удлиняется». Однако мышцы спины не успевают подрастать и укрепляться с той же скоростью, с какой вырастает в длину позвоночник.
В результате мышцы спины оказываются как бы растянутыми вдоль вытянувшегося позвоночника. Из-за того, что мышцы растянулись вдоль позвоночника, они труднее сокращаются и хуже выполняют свою поддерживающую функцию (функцию удержания позвоночника).
То есть мышцы спины, будучи растянутыми и ослабленными, плохо держат осанку. Особенно сильно растягиваются и слабеют мышцы грудного отдела позвоночника (мышцы середины спины), межлопаточные мышцы.
Как следствие, ребенку трудно подолгу стоять и сидеть ровно — мышцы грудного отдела спины у такого ребенка быстро устают, он начинает сутулиться.
Из-за сутулости мышцы грудного отдела позвоночника растягиваются еще больше, можно сказать, что они частично атрофируются. В наиболее тяжелых случаях мышцы грудного отдела спины почти совсем не держат спину. А оставшиеся без поддержки мышц, позвонки грудного отдела позвоночника (при ношении тяжестей, прыжках, стоянии, долгой ходьбе и даже при долгом сидении) подвергаются повышенному давлению и сплющиваются спереди, что приводит к еще большей сутулости.
Как вы понимаете, из-за сутулости оказывается нарушенным статическое равновесие тела. Но поскольку нарушения равновесия наш организм старается не допустить ни при каких обстоятельствах, он компенсирует сутулость (то есть увеличение грудного кифоза) контр-усилением поясничного изгиба (лордоза) и сокращением поясничных мышц.
Иногда такое «компенсаторное» сокращение поясничных мышц вызывает у подростка чувство тяжести в пояснице при малейшей вертикальной нагрузке — ходьбе, беге, стоянии. Кроме того, со временем спазм поясничных мышц может ухудшить отток крови от нижних конечностей и вызвать нарушение кровообращения ног.
Течение болезни у ряда больных может осложняться смещениями межпозвонковых суставов в разных отделах позвоночника, что иногда приводит к заметному ухудшению самочувствия (но такие смещения, к счастью, происходят не у каждого заболевшего).
И, наконец, в самом худшем случае деформация грудного отдела позвоночника приводит к горбатости, возникает «сжатость» грудной клетки и уменьшение дыхательной емкости грудной клетки (объема легких), что способствует развитию частых бронхолегочных заболеваний.
Но, повторюсь, до такого плачевного состояния доходит крайне редко — лишь у одного больного из десяти. Поэтому давайте теперь вернемся немного назад и посмотрим, что происходит с позвонками у обычного больного.
Как известно, состояние костей (их плотность) зависит от активности кровоснабжения, а в области позвоночника роль своеобразной помпы для прокачки крови выполняют мышцы спины. В силу того, что при болезни Шейермана «прокачка» крови мышцами середины спины резко снижается, ухудшается кровоснабжение позвонков и они становятся менее прочными, легко «продавливаются».
Именно при болезни Шейермана образуются грыжи Шморля (о которых мы говорили в главе, посвященной грыже диска), иногда единичные, а иногда множественные. Кроме того, как вы уже знаете, при запущенной болезни Шейермана позвонки сплющиваются спереди и приобретают типичную клиновидную форму, благодаря чему болезнь легко распознается на рентгеновском снимке, сделанном сбоку.
Теперь давайте немного отвлечемся и попробуем разгадать загадку. Одно из медицинских названий болезни Шейермана — подростковый остеохондроз позвоночника.
Странно, что имели в виду уважаемые профессора, выбрав термин «остеохондроз», подразумевающий изменение хрящевой ткани межпозвонковых дисков, если, пожалуй, единственное, что не повреждается в позвоночнике при болезни Шейермана, — это как раз межпозвонковые диски! Они остаются настолько прочными, что «умудряются» продавливать позвонок, то есть оказываются прочнее кости!
Как видим, использование термина «остеохондроз» совершенно неправомерно в данном случае. Однако это далеко не первый и не последний в медицине случай, когда используются названия, неверно отражающие суть болезни.
Симптомы болезни Шейермана
Первым, самым ранним симптомом болезни Шейермана является чувство тяжести, усталости в спине. Причем нередко жалобы ребенка на усталость воспринимаются родителями как признак лени и игнорируются. А ребенку на самом деле трудно долго стоять или сидеть ровно, ему хочется прилечь, чтобы разгрузить уставшие мышцы спины.
По мере прогрессирования болезни нередко появляются незначительные боли в спине — «боли усталости». Эти боли редко становятся интенсивными, поэтому обращение к врачу, как правило, откладывается.
Поначалу «боли усталости» исчезают после короткого отдыха. Однако со временем отдых перестает приносить заметное облегчение и чувство «тяжести» беспокоит ребенка даже после сна. В дальнейшем становится заметной характерная внешняя особенность: сутулость, которая все больше и больше усугубляется.
Примечание доктора Евдокименко.
Наличие сутулости (кифоза) проверяется у стены. Нужно встать к стене спиной, прижать к стене пятки, ягодицы, плечи и затылок. Ребенок, имеющий правильную осанку, выполнит такую просьбу легко, как нечто естественное. Сутулому ребенку, болеющему болезнью Шейермана, придется приложить заметное усилие, чтобы прижать к стене затылок и плечи, не отрывая от стены пятки и ягодицы. Кроме того, при внешнем осмотре сутулого ребенка нам сразу бросаются в глаза его опущенные плечи и выпяченный или несколько отвисший живот.
Постепенно к первым симптомам добавляется ограничение подвижности в грудном отделе позвоночника и укорочение поясничных мышц. Если из-за укорочения и спазма поясничных мышц ухудшается прохождение крови в нижние конечности, то после нагрузок или при перемене погоды ноги подростка начинает «крутить». Особенно сильно ноги «крутит» по ночам.
Иногда происходят болезненные спазмы мышц поясничной области и смещение позвонков грудного отдела позвоночника, что может приводить к приступам ощутимых болей в этих участках спины.
Пик болезни приходится на шестнадцати — двадцатилетний возраст, после чего, как ни странно, у многих болеющих состояние несколько улучшается: ведь формирование скелета к этому возрасту в основном уже завершается, и организм приспосабливается к неправильной осанке.
Относительно благополучный период продолжается лет 10—15, но примерно с тридцатипятилетнего возраста, если не принимать никаких мер, самочувствие вновь потихоньку ухудшается. Ведь в этом возрасте иссякает природный запас прочности, а поддержанием хорошей физической формы большинство тридцати-тридцатипятилетних людей не занимаются.
Без должного лечения перепады самочувствия — то улучшение, то ухудшение состояния — сопровождают пациента всю жизнь, но одно остается неизменным — сутулость и ощущение постоянной усталости в спине и ногах.
В пожилом возрасте может добавиться нарушение кровообращения нижних конечностей, которое проявляется снижением чувствительности ног, затруднением при ходьбе; ноги постоянно холодные — кровь с трудом проходит до кончиков пальцев. Кожа ног становится сухой, шершавой, иногда на ногах образуются трофические язвы. Но, к счастью, до такого доходит не очень часто, лишь в крайне запущенных случаях.
Обследование при кифозе и болезни Шейермана
В типичных случаях клиника болезни Шейермана настолько характерна, что уточнение диагноза не представляет никаких затруднений — достаточно рентгенограммы грудного отдела позвоночника. На рентгенограмме грамотный врач без труда распознает грыжи Шморля и клиновидные деформации позвонков грудного отдела позвоночника.
Остальные обследования проводят при каких-то сомнениях, например, когда болезнь Шейермана сопровождается нетипично сильными болями. Тогда может потребоваться проведение магнитно-резонансной томографии и анализов крови для исключения другой сопутствующей патологии позвоночника.
Кстати, родителям мальчиков будет полезно узнать, что обнаружение на рентгенограмме позвоночника клиновидной деформации 2-3-х позвонков или наличие нескольких грыж Шморля может служить основанием для освобождения от воинской обязанности.
Борьба с сутулостью, лечение кифоза и болезни Шейермана
Классическое лечение болезни Шейермана по медицинским учебникам выглядит довольно странно, если учитывать развитие заболевания. Так, например, принято назначать таким больным хондропротекторы — препараты для лечения хрящевой ткани. Логика таких назначений совершенно необъяснима, ведь как раз хрящи при болезни Шейермана практически не повреждаются!
Часто назначается физиотерапия — обычно с целью снять боль или улучшить кровообращение, — что, конечно, является важной, но второстепенной задачей.
Гимнастика, которая рекомендуется большинством учебников и «кочует» из книги в книгу, чудовищно неграмотна! — ведь она в основном состоит из растягивающих упражнений. И это вдвойне удивительно, ведь при болезни Шейермана мышцы итак уже перерастянуты и ослаблены в среднем отделе спины.
Но больше всего меня поражает совет многих авторов постоянно носить корсет для исправления осанки. Безусловно, пока больной носит корсет, создается видимость улучшения. Но мышцы под корсетом отвыкают от нагрузки — и спустя некоторое время после снятия корсета осанка еще больше ухудшается. Все это довольно грустно, учитывая, что подобное лечение болезни практикуется большинством государственных медицинских учреждений.
Но гораздо хуже обстоит дело при лечении болезни Шейермана во многих коммерческих медицинских центрах. Даже поставив правильный диагноз (что происходит далеко не всегда!), врачи платных центров стремятся назначить больному самое «коммерчески обоснованное» лечение — проводится большое количество процедур, назначаются «лучшие, новейшие» лекарства. Все это, конечно, производит нужное впечатление на пациента, но совершенно не способствует его выздоровлению.
Между тем справиться с проявлениями болезни Шейермана (или существенно уменьшить их) на самом деле не так уж сложно. Нужно лишь продумывать каждый шаг и действовать последовательно, но при этом понимать, что наскоком такой недостаток устранить невозможно и волшебных сиюминутных методов лечения, к сожалению, не существует.
И все же при достаточной целеустремленности, действуя грамотно, с учетом причин болезни, практически всегда удается добиться значительных положительных результатов.
Итак, с чего же начинать? Если речь идет о ребенке, необходимо подобрать ему правильную мебель для выполнения домашних заданий и игр (или работы) на компьютере. Не ошибиться в выборе стула или компьютерного кресла поможет «правило угла»: у сидящего человека голень и бедро должны образовывать прямой угол. Как взрослому, так и ребенку не помешает рабочее кресло со специальной выпуклой спинкой, которое мешает спине сутулиться. Еще одно правило: вне зависимости от типа стула (кресла) ноги должны упираться на пол, а не болтаться или быть убранными под стул (кресло).
Вообще, учитывая, что в школе ребенок поневоле вынужден подолгу сидеть (за партой), постарайтесь устроить так, чтобы дома ребенок почаще отдыхал от сидячего положения. Можно даже разрешить ему готовить уроки лежа или полулежа.
Около трети жизни мы проводим во сне. Поэтому очень важно правильно подобрать матрас для кровати или дивана. Матрас должен быть достаточно плотным и ровным (слишком мягкий, и уж тем более продавленный матрас категорически не подходят для ребенка, болеющего болезнью Шейермана).
Однако помните, что рекомендации, предписывающие спать на досках или деревянном щите, уже устарели. Конечно, если не проводить нормального лечения, не остается ничего другого, как только придумывать подобные экзекуции, но проблемы они не решат. Что действительно может помочь — это правильно подобранная лечебная гимнастика.
Лечебная гимнастика является главным, важнейшим и самым необходимым методом лечения: она обеспечивает 80% успеха в терапии болезни Шейермана.
В первую очередь, как вы понимаете, нужно укрепить мышцы середины спины (грудного отдела позвоночника).
В гораздо меньшей степени при болезни Шейермана укрепляют мышцы шеи и поясницы. Но зато надо обязательно уделить внимание ягодичным мышцам, которые почти всегда ослаблены у таких пациентов. Замечено: чем сильнее ягодичные мышцы, тем легче человеку держать правильную осанку.
Укрепляющие упражнения, которые даны в главе 21, необходимо делать при болезни Шейермана как минимум по 40 минут, строго через день или хотя бы 3 раза в неделю. Ежедневно делать такие упражнения не нужно — иначе мышцы не будут успевать отдыхать и восстанавливаться. Но и реже 3-х раз в неделю делать их практически бессмысленно: тогда мышцы не смогут укрепиться должным образом.
Помимо укрепляющих упражнений, 10—15 минут в день необходимо посвятить упражнениям на растяжение поясничных мышц, чтобы уменьшить их спазм и напряжение.
Минимального результата от гимнастики можно ожидать не раньше чем через 2—3 месяца, а для достижения стойкого эффекта необходимо заниматься хотя бы полгода-год, после чего можно уменьшить продолжительность занятий до 30 минут (3 раза в неделю).
Конечно, это усредненная примерная схема занятий. На самом деле любое лечение (а гимнастика — это тоже лечение!) должен назначать и расписывать врач с учетом стадии болезни и состояния пациента. Мне вообще хотелось бы предостеречь любого потенциального пациента от самодеятельности даже в области гимнастики: гимнастикой тоже можно навредить себе, если выполнять ее неправильно и не к месту.
И хотя я собрал в этой книге упражнения, которые считаю крайне полезными при болезнях спины и при болезни Шейермана, прежде чем начать их делать, посоветуйтесь с лечащим врачом. Он может иметь обоснованные возражения, особенно если существуют какие-то противопоказания для гимнастики, связанные с состоянием вашего организма.
Однако для тех, кто не имеет возможности посоветоваться с врачом, в завершение скажу два слова о том, какую гимнастику ни в коем случае нельзя делать при болезни Шейермана.
Человеку, который хочет исправить свою осанку, я категорически запрещаю делать упражнения, направленные на укрепление и «накачку» мышц груди. Ведь, будучи сильно «накачанными», грудные мышцы тянут вперед плечи, чем еще больше усугубляют сутулость.
В свое время, когда мне было 18 лет, я тоже заметно сутулился. Из-за сутулости создавалось обманчивое впечатление, что у меня недостаточно развиты грудные мышцы, поэтому мой спортивный тренер постоянно требовал: «качай грудь». Я так и делал. В результате мои плечи все сильнее стягивались вперед, я еще больше сутулился, а грудь «западала» — из-за чего грудные мышцы визуально становились все меньше. То есть, чем больше я тренировал грудные мышцы, тем хуже они выглядели.
Только со временем я понял ошибку и стал делать прямо противоположное: оставил в покое грудные мышцы и стал укреплять межлопаточные мышцы, мышцы середины спины. Примерно через полгода осанка заметно улучшилась, а грудь развернулась. Тогда и выяснилось, что мои грудные мышцы все это время были достаточно развиты. Просто раньше, на фоне «впавшей» груди, они ужимались и казались меньше, чем есть.
Самое любопытное, что ошибки, подобные вышеописанной ошибке моего тренера, и по сей день делает примерно половина тренеров или инструкторов по физкультуре.
Вторая распространенная ошибка спортивных учителей заключается в том, что они нередко рекомендуют сутулым людям различные упражнения с отягощениями: гирями, штангами и т. д. Но так как при болезни Шейермана мышцы не держат спину, почти вся нагрузка падает непосредственно на грудные позвонки. Результат — усиление деформации позвонков, их сплющенность и множественные грыжи Шморля.
Внимание!
При болезни Шейермана — Мау все упражнения, выполняемые с отягощениями (больше 10 кг), можно делать только лежа.
Массаж спины при болезни Шейермана применяется для восстановления кровообращения в мышцах и особенно полезен в сочетании с гимнастикой. В этом случае массаж ускоряет восстановительно-обменные процессы в мышцах после упражнений, а кроме того, повышает тонус мышц и их силу. Многие пациенты после сеанса массажа отмечают, что они могут стоять ровнее и им легче держать спину.
Конечно, нужно понимать, что одним массажем результата не добиться, а кроме того, при болезни Шейермана массаж желательно делать регулярно, хотя бы 2—3 курса в год по 8—10 сеансов. В силу относительной дороговизны процедуры не каждый может себе это позволить. Поэтому и выходит, что лучше гимнастики может быть только гимнастика, а массаж — лишь оптимальное дополнение к ней.
Постизометрическая релаксация (ПИР) при болезни Шейермана требуется в тех случаях, когда имеется спазм и укорочение поясничных мышц. Нет другого метода, который мог бы лучше растянуть и расслабить мышцы поясницы. Поэтому постизометрическая релаксация необходима чуть ли не половине пациентов, причем некоторым из них требуется достаточно большое количество подобных процедур — от 6 до 8 сеансов, проводимых 2 раза в год.
Мануальная терапия при болезни Шейермана, наоборот, используется минимально, и только тогда, когда имеются смещения межпозвонковых суставов в каких-то конкретных отделах и когда пациент в дальнейшем готов делать гимнастику. В противном случае состояние больного может со временем даже ухудшиться — мануальные манипуляции, проводимые подобным больным слишком активно, при ослабленных мышцах и связках могут вызвать дальнейшее «разбалтывание» позвоночника.
Вспоминаю такой грустный пример. Как-то на приеме у меня оказался молодой человек, побывавший на лечении в одном из коммерческих центров. Он обратился туда с жалобами на умеренные боли в грудном отделе позвоночника, и врачи центра сразу взялись за дело: провели шесть сеансов мануальной терапии, не назначив ни гимнастики, ни массажа. Поэтому, хотя сначала состояние пациента ненадолго улучшилось, спустя месяц боли возобновились и стали даже сильнее. Молодой человек вновь обратился в тот же центр — и все повторилось заново. В общей сложности пациенту успели провести двадцать пять(!) сеансов мануальной терапии за полгода. Результат получился невеселый: позвоночник молодого человека напоминал связку шарниров: казалось, что он мог сгибаться как угодно в любых направлениях, но совершенно не мог фиксировать и удерживать положение: спина уставала и начинала болеть практически сразу.
В итоге там, где на своевременное лечение ушло бы три-четыре месяца, нам пришлось работать дополнительно еще почти год, и потребовался колоссальный труд самого пациента, чтобы все-таки исправить ситуацию.
Чтобы не допускать похожих ошибок, сам я на протяжении вот уже пяти лет провожу с пациентами предварительную беседу еще до назначения мануальной терапии: я должен быть уверен, что после проведения мной мануальных манипуляций больной будет выполнять рекомендации по лечебной гимнастике. В противном случае ответственность за неуспех лечения лежит не только на отказавшемся от работы пациенте, но и на мне тоже.
Лекарственные препараты при болезни Шейермана в большинстве случаев не нужны. Только тогда, когда разрушение позвонков зашло уж слишком далеко и есть вероятность дальнейшего ухудшения состояния костей позвоночника, я все-таки рекомендую пациентам лекарственные средства для укрепления скелета.
Это могут быть или препараты с витамином D, либо другие препараты для укрепления костей. Однако надо иметь в виду, что большинство подобных лекарств предназначено только для пациентов старше 18 лет. Младшим пациентам можно предложить «ненавистный» им рыбий жир (он сейчас выпускается не только в жидком виде, но и в капсулах: принимать их гораздо проще и приятнее).
Другие методы лечения при кифозе и болезни Шейермана, с моей точки зрения, абсолютно не актуальны и являются напрасной тратой времени, и денег. Да и вообще, как уже говорилось, на 80% залог успеха при этом заболевании — правильно подобранная лечебная гимнастика, не требующая финансовых затрат и сложных специальных приспособлений. Так что, как ни банально это звучит, в данном случае здоровье пациента — дело рук самого пациента.
Статья доктора Евдокименко© для книги «Боль в спине и шее», опубликована в 2001 году.
Отредактирована в 2011г.