Гепатопетальный кровоток что это
Воротная вена
Поражения воротной вены
Выделяют следующие виды патологий.
Портальная гипертензия. Данное заболевание характеризуется увеличением внутреннего давления в воротной вене. Причинами развития данной патологии могут быть вирусные гепатиты, печеночный цирроз, нарушения обменных процессов, тяжелые сердечные заболевания, тромбы печеночных, селезеночных вен и другие. Симптоматика выражена диспепсией, снижением веса, тяжестью в правом подреберье, общей слабостью.
Тромбоз. Данная тяжелая патология развивается при формировании кровяных сгустков в просвете воротной вены, препятствующих оттоку крови. Основными причинами развития тромбоза являются следующие: воспаление и злокачественные образования органов пищеварения, травмы печени, желчного пузыря, селезенки, аномалии свертываемости крови, цирроз, различные инфекции и другие. Патология проявляется болевыми ощущениями в области живота, тошнотой с последующей рвотой, повышением температуры, диспепсическим синдромом и другими симптомами.
Кавернозная трансформация. Заболевание характеризуется образованием сосудистых полостей (каверном), заполненных кровью, и развивается вследствие генетического порока формирования вен, заключающегося в их значительном сужении, частичном или полном отсутствии. Кавернозная трансформация является врожденной аномалией. Если она не была выявлена в детстве, то обнаруженная в зрелом возрасте указывает на прогрессирующую портальную гипертензию, вызванную гепатитом или циррозом.
Пилефлебит. Эта патология характеризуется гнойным воспалением воротной вены, спровоцированным перитонитом, возникшим после перенесенного острого аппендицита. Симптомами пилефлебита являются: сильный жар, боли в животе с признаками отравления, желтуха, внутреннее кровоизлияние в венозной области пищевода, желудка и другие.
Диагностика и лечение
Диагностические мероприятия включают в себя следующие этапы и методы: осмотр, сбор анамнеза, ультразвуковое обследование, компьютерную и магнитно-резонансную томографию, портографию. Полученные инструментальными обследованиями данные дополняются показателями анализов крови. Лечение зависит от вида и тяжести поражения, сопутствующих симптоматических патологий и других факторов.
Доплер сосудов печени (лекция на Диагностере)
Кровоснабжение печени организовано через артерии, отводящие и приводящие вены. При доплерографии печеночную артерию, печеночные и воротные вены можно отличить по неповторимой форме спектра (подробнее смотри Доплер сосудов начинающим).
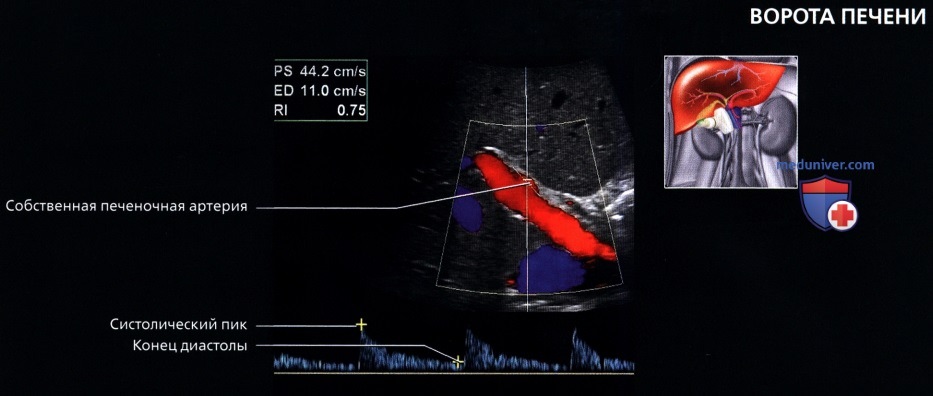
Доплер печеночной артерии
В печеночной артерии и воротной вене гепатопетальный кровоток (К печени). Печеночная артерия несет 20-30% объема крови, а воротная вена — 70-80%. После приема пищи кровоток в воротной вене нарастает, а артериальная фракция сокращается. При портальной гипертензии растет сопротивление в системе воротной вены, тогда печеночная артерия компенсаторно увеличивается.
Нажимайте на картинки, чтобы увеличить.
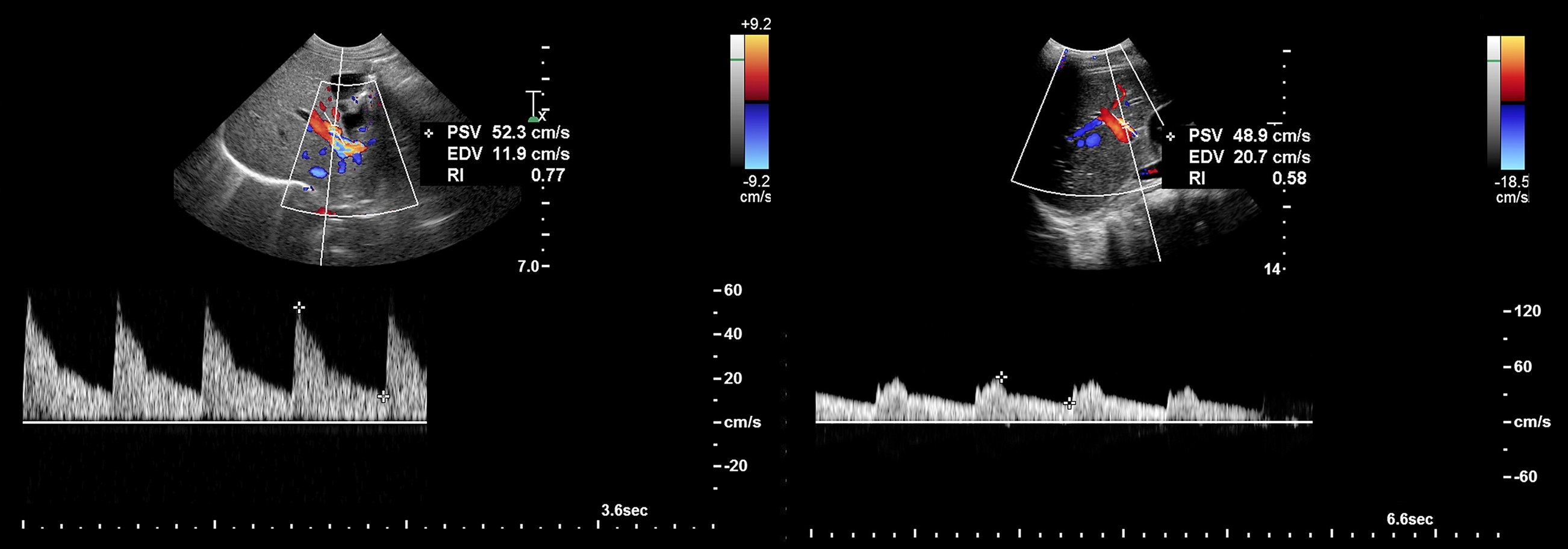
Рисунок. На УЗИ разные сегменты печеночной артерии у здоровых детей. В печеночной артерии кровоток К датчику — красный цвет при ЦДК и спектр выше базовой линии. Спектр с высоким диастолическим потоком и низким сопротивлением: общая печеночная артерия у новорожденного (1) — RI 0,77; левая печеночная артерия у мальчика 13-ти лет (2) — RI 0,58.
Рисунок. Печеночная артерия в норме имеет низкое сопротивление — RI 0,55-0,8 (2). RI>0,8 (1) вызывает настороженность. RI В воротных венах индекс пульсации PI=V2/V1, в отличие от артериального PI=(V1-V2)/Vmean. В норме PI>0,5.
Гепатопетальный кровоток что это
а) Общая анатомия печени:
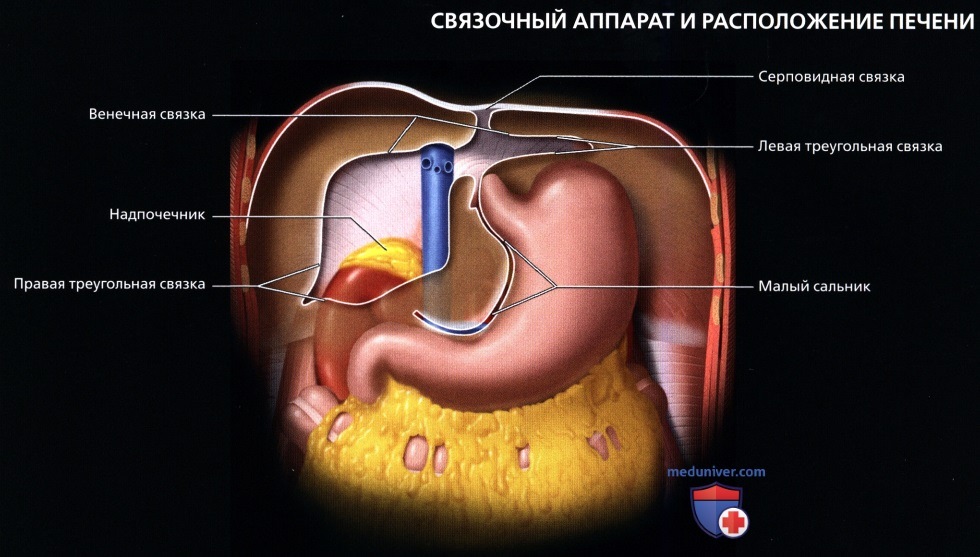
• Анатомия сосудов (уникальное двойное кровоснабжение):
о Воротная вена:
— Несет питательные вещества от кишечника и гормоны поджелудочной железы к печени, а также кислород (кровь содержит на 40% больше кислорода по сравнению с системной венозной кровью)
— 75-80% поступающей в печень крови
о Общая печеночная артерия:
— Несет 20-25% крови
— Паренхима печени менее зависима от артериального кровоснабжения, чем желчные протоки
— Обычно отходит от чревного ствола
— Нередко встречаются варианты, включая отхождение артерий от верхней брыжеечной артерии
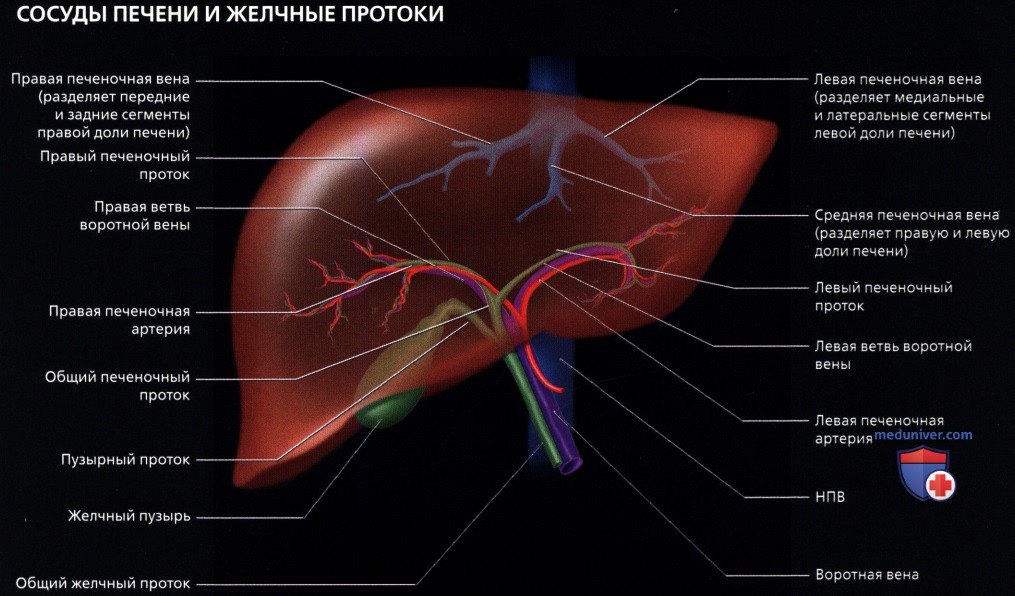
о Печеночные вены:
— Обычно их три (правая, средняя и левая)
— Множество вариантов и добавочных вен
— Собирают кровь от печени и приносят ее в НПВ в месте слияния печеночных вен несколько ниже диафрагмы и места впадения НПВ в правое предсердие
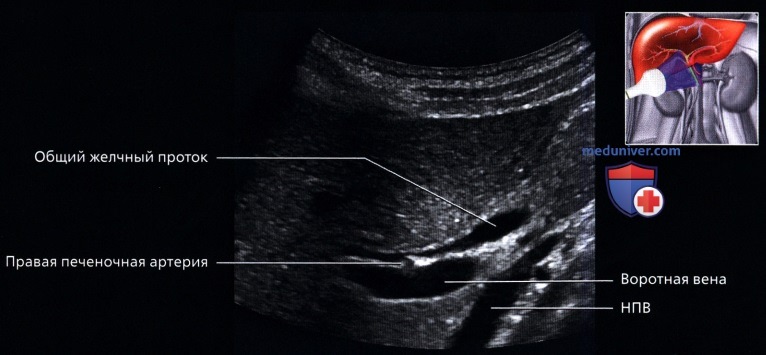
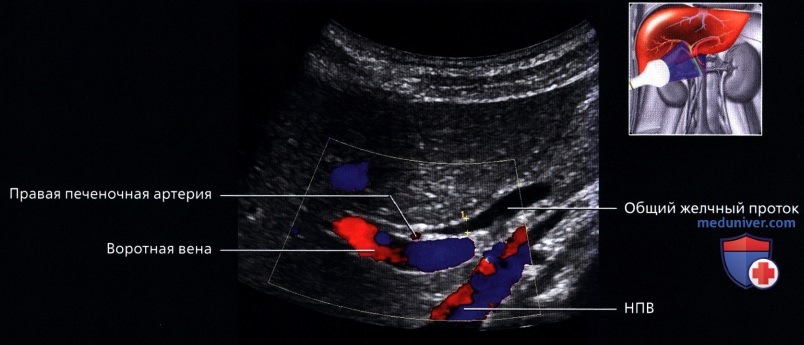
о Портальная триада:
— На всех уровнях деления и при любых размерах, ветви печеночной артерии, воротной вены и желчные протоки идут вместе
— Кровь попадает в печеночные синусы из дольковых ветвей печеночной артерии и воротной вены → гепатоциты (детоксикация крови и продукция желчи) → желчь собирается в протоки, кровь-в центральные вены → печеночные вены
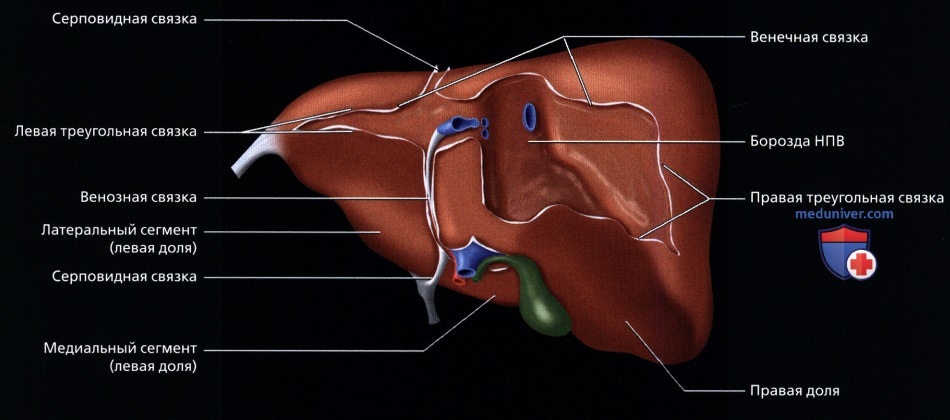
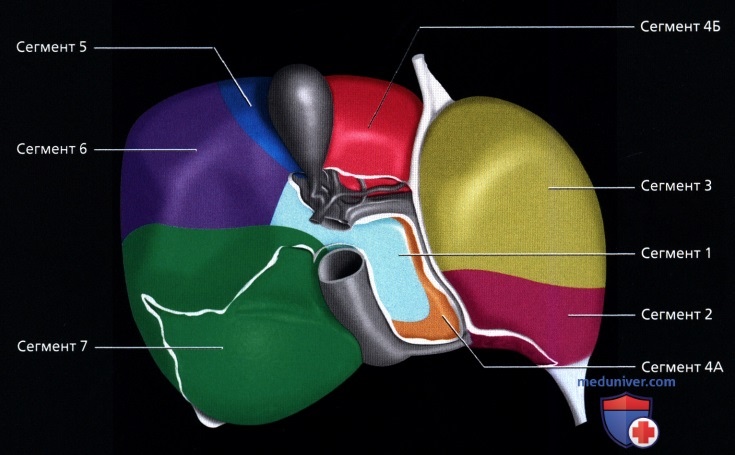
• Сегментарное строение печени:
о Восемь сегментов печени:
— Каждый снабжается ветвями печеночной артерии и воротной вены второго или третьего порядка
— Каждый имеет собственный желчный проток (внутрипеченочный) и выносящую ветвь печеночной вены
о Хвостатая доля = 1-ый сегмент:
— Имеет независимую портальную триаду и венозный отток в НПВ
о Левая доля:
— Верхний латеральный = 2-ой сегмент
— Нижний латеральный = 3-ий сегмент
— Верхний медиальный = 4А сегмент
— Нижний медиальный = 4Б сегмент
о Правая доля:
— Нижний передний = 5-ый сегмент
— Нижний задний = б-ой сегмент
— Верхний задний = 7-ой сегмент
— Верхний передний = 8-ой сегмент
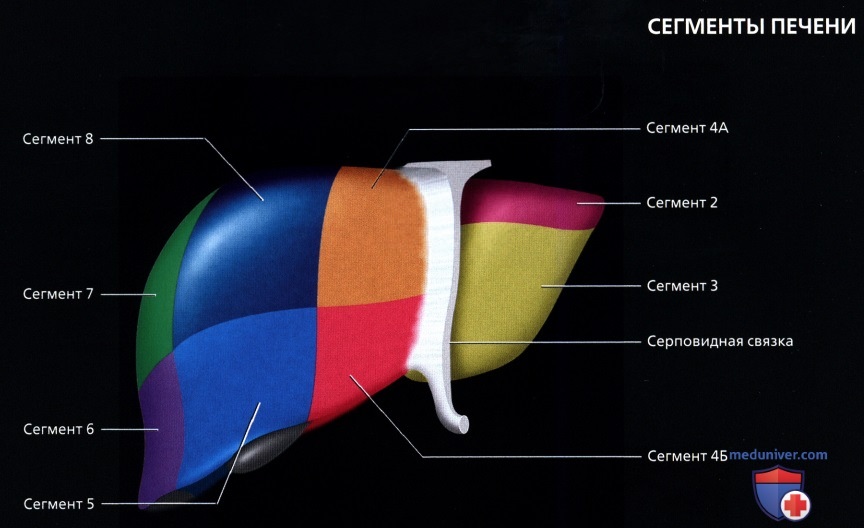
Видео урок сегментарное строение печени на схеме
б) Лучевая анатомия печени:
1. Внутреннее строение:
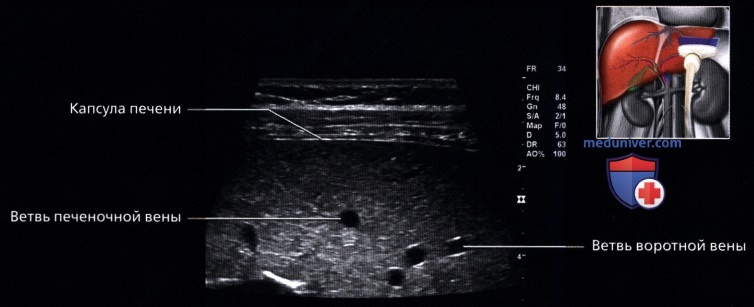
• Капсула:
о Хорошо определяется гиперэхогенная глиссонова капсула, очерчивающая границу печени
• Левая доля:
о Включает в себя 2, 3, 4А и 4Б сегменты
о Продольный срез:
— Треугольная форма
— Закругленный верхний край
— Острый нижний край
о Поперечный срез:
— Клиновидная форма, сужающаяся слева
о Паренхима печени имеет среднюю эхогенность и выглядит серой с равномерным губчатым рисунком с включениями сосудов
• Правая доля:
о Включает в себя 5, 6, 7 и 8 сегменты
о Эхогенность паренхимы как и у левой доли печени
о Сегменты правой доли имеют в основе такую же форму, несмотря на то, что правая доля обычно больше, чем левая
• Хвостатая доля:
о Продольный срез:
— Структура миндалевидной формы кзади от левой доли о Поперечный срез:
— Выглядит как вырост правой доли
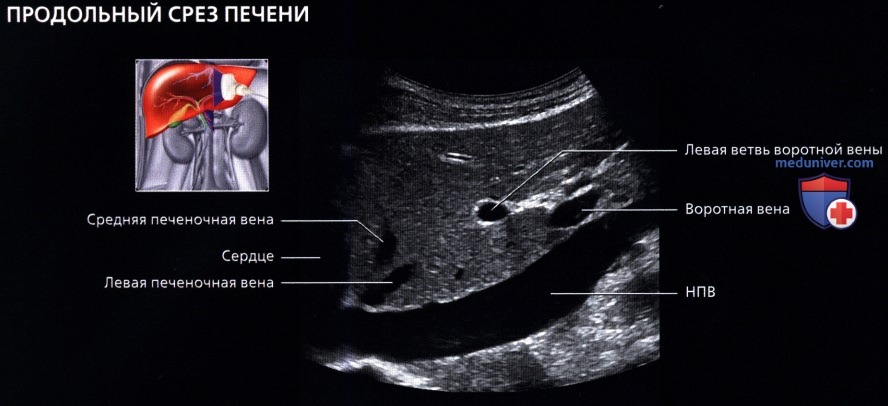
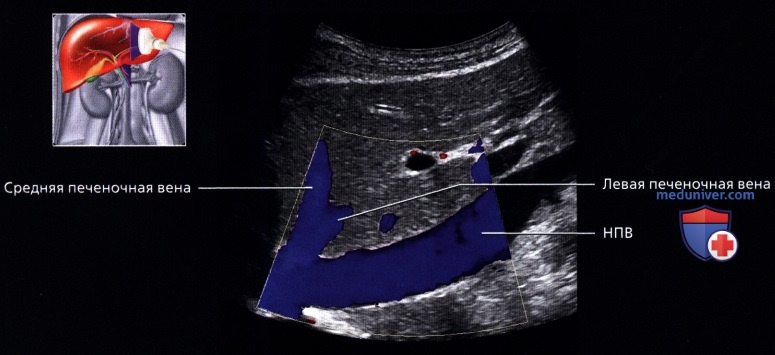
• Печеночные вены:
о Выглядят как анэхогенные структуры в печеночной паренхиме без гиперэхогенных стенок: большие синусы стойкой стенкой или без нее
о Ветви укрупняются и их можно проследить до НПВ
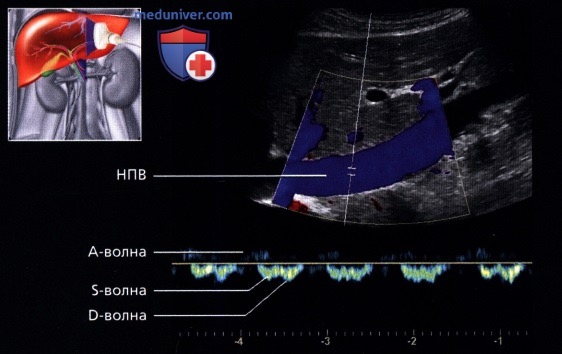
о Кровоток имеет характер трехфазной волны:
— Результат передачи пульсации правого желудочка по венам:
1-я волна: сокращение желудочка
2-я волна: систола (трикуспидальный клапан смещается к верхушке)
3-я волна: диастола
о Правая печеночная вена:
— Идет во фронтальной плоскости между правой и левой долями печени
о Средняя печеночная вена:
— Лежит в сагиттальной или парасагиттальной плоскости между правой и левой долями печени
о Левая печеночная вена:
— Идет между медиальными и латеральными сегментами левой доли печени
— Нередко удвоена
о Одна из трех основных печеночных вен может отсутствовать:
— Правая печеночная вена отсутствует в 6% случаев
— Реже отсутствуют левая или средняя печеночная вена
в) Особенности УЗИ печени:
1. Рекомендации по УЗИ:
• Датчик:
о Наиболее подходящим является 2,5-5 МГц конвексный датчик
о Высокочастотный линейный датчик (например, 7-9 МГц) полезен при оценке капсулы печени и ее поверхностных участков
• Левая доля:
о Как правило, наиболее подходящее акустическое окно-подреберье при полном вдохе
• Правая доля:
о Подреберное окно:
— Для визуализации правой доли под куполом диафрагмы полезен наклон краниально и вправо
— Иногда может быть закрыто кишечными газами
о Межреберное окно:
— Обычно позволяет лучше визуализировать паренхиму, без помех со стороны кишечных газов
— Правая доли сразу под диафрагмой может быть не видна, из-за затемнения от оснований легких
— Чтобы минимизировать затемнения от ребер необходимо наклонить датчик параллельно межреберному промежутку
2. Трудности УЗИ печени:
• Из-за различий в ветвлении сосудов и желчных протоков в печени (чаще всего), при лучевых исследованиях часто невозможно четко определить границы между сегментами печени
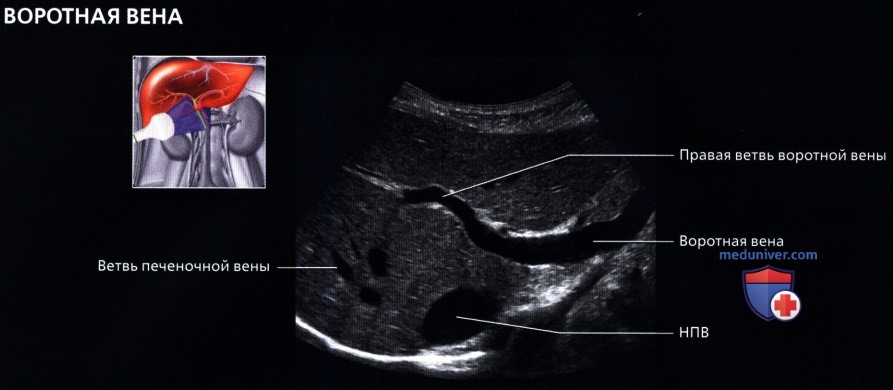
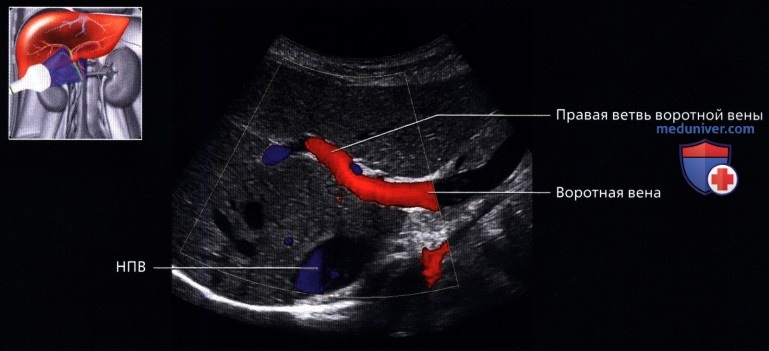
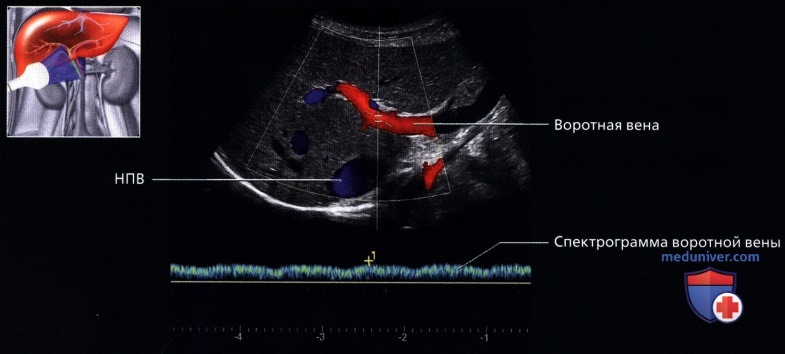
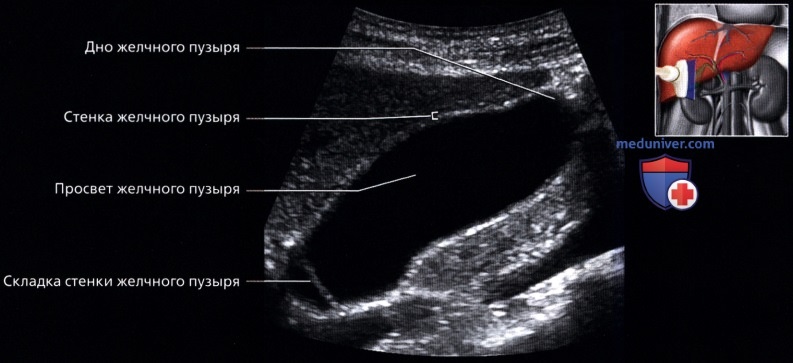
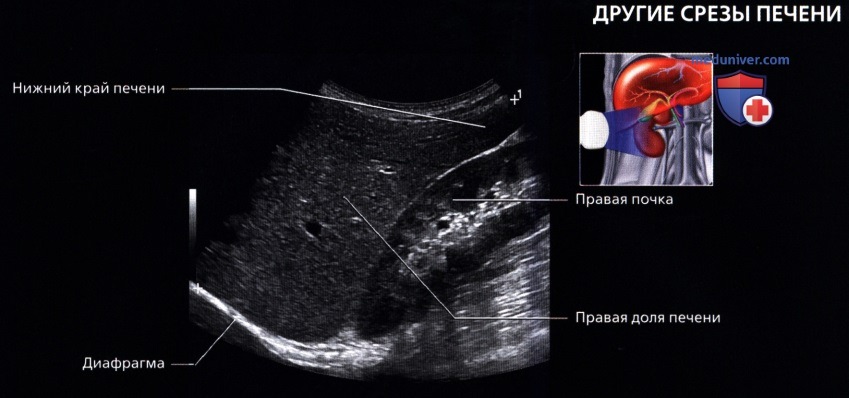
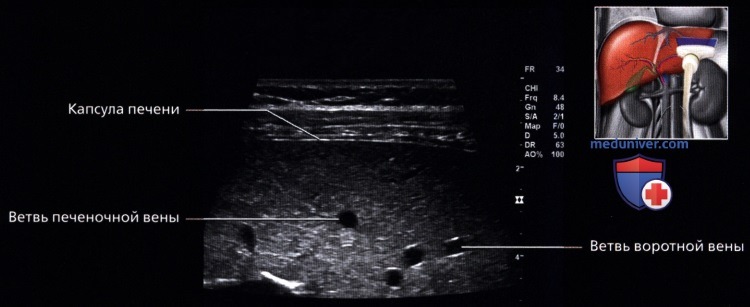
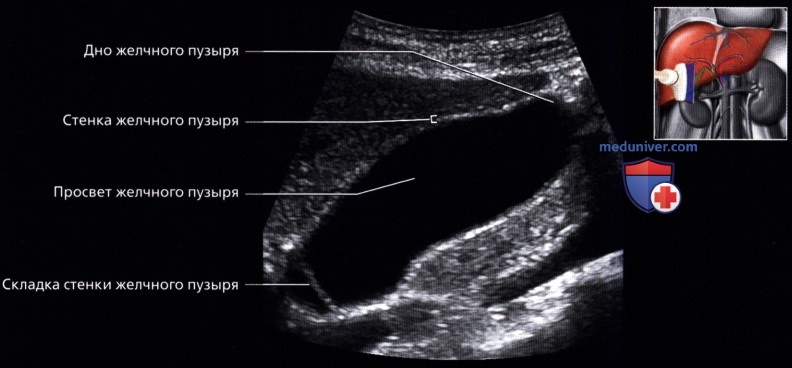
г) Клинические особенности. Клиническое значение УЗИ печени:
• Ультразвуковое исследование печени часто является первым шагом при обследовании по поводу повышенного уровня ферментов печени:
о Диффузные заболевания печени, такие как жировой гепатоз, цирроз, гепатомегалия, гепатит и дилатация желчных протоков хорошо визуализируются с помощью ультразвука
о Для определения этиологии усиления функций печени полезны подтверждение проходимости воротной вены, а также определение характера пульсации печеночных вен и скорости тока в печеночных артериях
• Метастазы в печень выявляются весьма часто:
о Чаще всего при раке толстой кишки, поджелудочной железы и желудка:
— Система воротной вены обусловливает тот факт, что печень обычно является первым местом метастазирования этих опухолей
о Метастазы из других органов, не из ЖКТ (молочная железа, легкие и т. д.), обычно попадают в печень гематогенным путем
• Первичный гепатоцеллюлярный рак:
о Распространен во всем мире:
— К факторам риска относятся хронический вирусный гепатит В или С, алкогольный цирроз или неалкогольный жировой гепатоз
— УЗИ широко используется для скрининга и наблюдения за пациентами с риском развития гепатоцеллюлярного рака (ГЦР), как правило, раз в полгода.
Особенности портального кровотока при хронических гепатитах и циррозах печени
Опубликовано в журнале:
Визуализация в клинике »» N18, Июнь 2001 PORTAL BLOOD FLOW IN PATIENTS WITH CHRONIC HEPATITIS AND LIVER CIRRHOSIS
Б.H. Левитан, Б.А. Гринберг
Levitan В.N., Grinberg B.A.
Астраханская медицинская академия, г. Астрахань
strakhan Medical Academy, Astrakhan
У 43 больных хроническим гепатитом (ХГ) и 71 больного циррозом печени (ЦП) проведены импульсная допплерография и цветовое допплеровское картирование (дуплексный допплер) сосудов портальной системы на ультразвуковом сканере «Logic 500» (США). Обнаружены значительные нарушения допплерографических показателей венозного и артериального кровотока, выраженные в наибольшей степени у больных ЦП. Анализ характера изменений показателей допплерографии позволил выделить пять типов портального кровотока при ЦП: 1) нормокинетический (13% больных) без существенных изменений портального кровотока; 2) гиперкинетический с преимущественным увеличением параметров линейной скорости кровотока в воротной вене (ВВ) при незначительном нарастании ее диаметра (12%); 3) гиперкинетический с преимущественным увеличением диаметра ВВ (20% больных). Конгестивный индекс был увеличен. Объемный кровоток в ВВ возрастал, главным образом, за счет ее расширения. Линейная скорость кровотока по ВВ при этом была незначительно сниженной или оставалась неизмененной; 4) гипокинетический (40% больных), при котором значительно снижалась линейная скорость кровотока в ВВ без увеличения ее диаметра, что приводило к уменьшению объемного кровотока в ВВ; 5) псевдонормокинетический (15% больных), при котором объемный кровоток в ВВ оставался в нормальных пределах, а конгестивный индекс был значительно повышен; существенно снижалась линейная скорость кровотока в ВВ при увеличении ее диаметра. Полученные данные открывают дополнительные возможности диагностики и лечения больных ХГ и ЦП.
Forty-three patients with chronic hepatitis (СП) and 71 patients with liver cirrhosis (LC) were provided pulse Doppler and Color Doppler Imaging (duplex Doppler) of the portal vessels using an ultrasound «Logic 500» scanner (USA). Noticeable disorders in the Doppler parameters of the venous and arterial blood flow were discovered. They were pronounced in LC patients to the largest extent. Analysis of the character of changes in the Doppler parameters made it possible to distinguish five types of the portal blood flow in LC: 1) normokinetic (13% of patients) without appreciable changes in the portal blood flow; 2) hyperkinetic with a predominant increase in the parameters of the linear blood flow velocity in the portal vein (PV) at a negligible enlargement of its diameter (12% of patients); 3) hyperkinetic with a predominant enlargement of PV diameter (20% of patients). The congestive index was increased. The volume blood flow in the PV rose mainly because of its enlargement. The linear velocity of PV blood flow was lowered insignificantly or remained unchanged; 4) hypokinetic (40% of patients) marked by an appreciable decrease in the linear velocity of PV blood flow without PV diameter enlargement, which led to the reduction of the volume blood flow in the PV; 5) pseudonormokinetic (15% of patients): in this case the volume blood flow in the PV remained within normal whereas the congestive index was substantially higher; the linear velocity of the blood flow in the PV dropped substantially at its diameter enlargement. The data obtained have contributed much to the diagnosis and treatment of patients suffering from CH and LC. («Визуализация в клинике», 2001, 18: 16-20)
Ключевые слова: хронический гепатит, цирроз печени, портальный кровоток, допплерография.
Key words: chronic hepetitis, liver cirrhosis, portal blood flow, Doppler.
Хронические диффузные заболевания печени (ХДЗП) занимают одно из ведущих мест среди заболеваний желудочно-кишечного тракта, что связано с их широким распространением, тяжестью течения и часто неблагоприятным исходом [1, 7]. В последние годы среди неинвазивных методов диагностики ХДЗП и портальной гипертензии важное место отводится ультразвуковым исследованиям [2-5, 8, 9]. Данные мировой литературы свидетельствуют, что дуплексное сканирование сосудов портальной системы в сочетании с цветовым допплеровским картированием является золотым стандартом для выявления нарушений портального кровотока при заболеваниях печени [10].
Однако до настоящего времени в литературе сохраняются противоречивые данные о параметрах кровотока в сосудах портальной системы при ХДЗП. Не выделены основные типы портальной гемодинамики при циррозах печени.
Целью работы явились изучение допплерографических особенностей портального кровотока у больных хроническим гепатитом (ХГ) и циррозом печени (ЦП), выделение и характеристика основных типов портального кровотока у больных ЦП.
Материал и методы
Комплексное ультразвуковое исследование выполнялось строго натощак на ультразвуковом сканере «Logic-500» (США) конвексным датчиком частотой 3,5 МГц по методике Г.И. Кунцевич и соавт. [4] и включало ультразвуковое исследование в реальном масштабе времени в В-режиме, импульсную допплерографию и цветовое допплеровское картирование сосудов брюшной полости.
При исследовании оценивали ультразвуковые свойства печени и селезенки (контуры, структура, размеры). При импульсной допплерографии и цветовом допплеровском картировании сосудов брюшной полости изучались воротная и селезеночная вены, общая печеночная и селезеночная артерии. В каждом сосуде измеряли диаметр (D), определяли максимальную систолическую скорость кровотока (Vmах), конечно-диастолическую скорость кровотока (Vmin), максимальную линейную скорость кровотока, усредненную по времени (ТАМХ); рассчитывали объемную скорость кровотока (Q).
Для воротной вены рассчитывали конгестивный индекс (СI) по формуле:
Для интегральной оценки соотношения кровотока в воротной и селезеночной венах нами предложен воротно-селезеночный венозный индекс (ВСВИ), который рассчитывали по формуле:
Для оценки кровотока в артериальных сосудаx рассчитывали пульсационный индекс (РI) и индекс периферического сопротивления (RI). Для интегральной оценки соотношения артериального и венозного кровотока в печени рассчитывали индекс артериальной перфузии (ИАП) по формуле:
Для оценки соотношения параметров кровотока в воротной вене и общей печеночной артерии нами предложен печеночный сосудистый индекс (ПСИ), который рассчитывали по формуле:
Результаты и их обсуждение
Данные о параметрах кровотока в венах и артериях портальной системы приведены в табл. 1 и 2.
Как следует из табл. 1, у первой группы больных зарегистрировано достоверное увеличение диаметpa воротной и селезеночной вен, СI, а также снижение параметров линейной скорости кровотока в воротной вене (Vmах, Vmin, ТАМХ) по сравнению со второй (больные ХГ) и контролем. Показатели объемной скорости кровотока (Q) в воротной вене во всех трех группах достоверно не различались. В то же время Q в селезеночной вене у больных первой и второй групп была достоверно выше, чем в контроле. ВСВИ был достоверно ниже в первой группе больных по сравнению с больными второй группы и контролем.
У больных второй группы, по сравнению с контролем, выявлено снижение Vmах в воротной вене, a также увеличение СI, диаметра селезеночной вены и Q в селезеночной вене. Таким образом, уже у больных ХГ развивались изменения портальной гемодинамики: некоторое снижение линейной скорости кровотока в воротной вене, незначительное увеличение диаметра селезеночной вены и объемной скорости кровотока в ней.
У больных ЦП происходила значительная перестройка гемодинамики в венах воротной системы, выражавшаяся в увеличении диаметра воротной и селезеночной вен, а также в снижении показателей линейной скорости кровотока в воротной вене. При этом объемная скорость кровотока в ней сохранялась в нормальных пределах. В то же время у этой категории больных происходило увеличение объемного кровотока в селезеночной вене, т. е. перераспределение кровотока в венах воротной системы в направлении селезенки.
Таблица 1. Параметры кровотока в венах воротной системы у больных ХДЗП