Гемодинамическое нарушение 1а степени при беременности что это такое
Что такое фетоплацентарная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Фетоплацентарная недостаточность (ФПН) — это изменения в плаценте и реакция плода на различные патологические состояния в организме матери.
ФПН длительное время может никак не проявляться, первые признаки возникают с началом осложнений, таких как отставание в росте и развитии плода. Они выявляются инструментальными методами, например с помощью УЗИ, и при объективном обследовании (аускультации сердцебиения плода, осмотре и измерении высоты стояния дна матки).
Все причины фетоплацентарной недостаточности можно разделить на три группы: нарушения формирования плаценты, осложнения беременности и экстрагенитальные патологии (ЭГП). ЭГП — это болезни, обостряющиеся в период беременности, но сюда не относятся гинекологические заболевания и акушерские осложнения.
К нарушениям формирования плаценты приводят:
Осложнения беременности:
Экстрагенитальные патологии:
Симптомы фетоплацентарной недостаточности
Первичная фетоплацентарная недостаточность (до 16 недель) проявляется угрозой самопроизвольного аборта. Зачастую пациентки страдают от аномальных вагинальных кровотечений и схваткообразной боли в нижней части живота.
Первичная ФПН в отдельных случаях переходит во вторичную или позднюю недостаточность (более 16 недель). Патология может долгое время никак не проявляться, так как компенсаторные механизмы в плаценте сглаживают возникающие нарушения. Заподозрить наличие ФПН можно только при ультразвуковой диагностике (УЗИ), ультразвуковой допплерографии (УЗДГ) и кардиотокографии (КТГ). Таким образом, самостоятельно женщина не может определить, есть ли у неё фетоплацентарная недостаточность. Это возможно только на последних стадиях, когда двигательная активность плода снижается и пациентка перестаёт чувствовать его шевеления.
Патогенез фетоплацентарной недостаточности
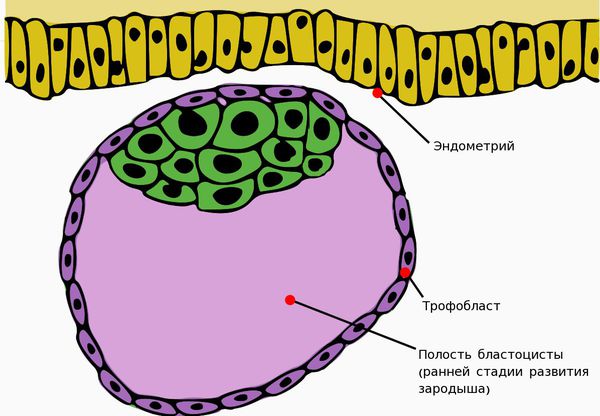
Важное значение в развитии первичной ФПН имеет ферментативная недостаточность децидуальной ткани — слизистой оболочки матки, подвергающейся преобразованиям при беременности и отпадающей после родов.
В результате ферментативной недостаточности нарушается внедрение трофобласта (наружного клеточного слоя зародыша) в эндометрий матки.
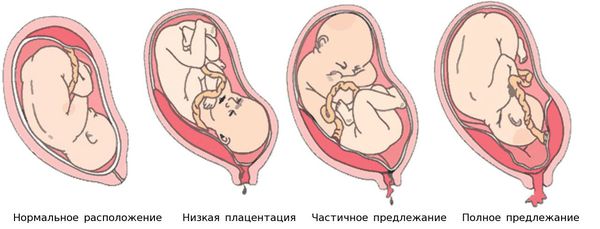
Ферментативная недостаточность слизистой оболочки наблюдается при дисфункции яичников, нарушениях строения и расположения плаценты, например при её предлежании — патологии, при которой плацента располагается в нижних отделах матки. ФПН выявляется также и при дефектах формирования сосудов и нарушениях в развитии хориона (внешней оболочки зародыша).
Первичная плацентарная недостаточность может стать причиной неразвивающейся беременности и способствовать появлению отклонений в развитии плода.
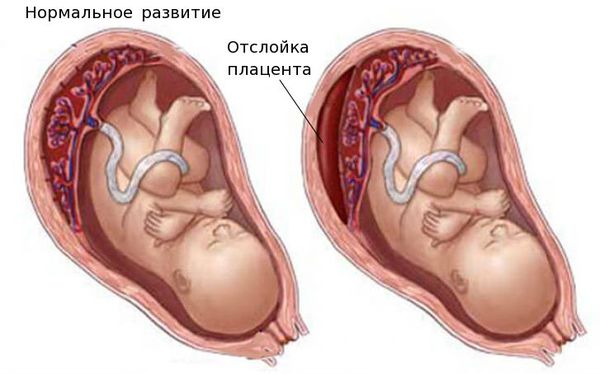
Выделяют острую и хроническую форму фетоплацентарной недостаточности. При остром нарушении из-за отслойки плаценты или её инфаркта (отмирания плацентарной ткани) стремительно нарушается кровоснабжение, что нередко приводит к гибели плода.
Плацентарная недостаточность часто развивается при изменениях кровотока в сосудах плаценты и микроциркуляторных расстройствах. Нарушения возникают вследствие снижения притока крови к плаценте, затруднения венозного оттока, инфаркта плаценты, ухудшения капиллярного кровотока в ворсинах хориона, изменения свойств крови матери и плода.
К снижению притока крови к плаценте приводят следующие патологии:
Нарушение венозного оттока возникает в результате:
Факторы, приводящие к нарушению капиллярного кровотока в ворсинах хориона:
Все вышеперечисленные факторы вызывают нарушение главной функции плаценты — газообменной. Плод перестаёт получать достаточно кислорода, нужного ему для обмена веществ. Это состояние называется внутриутробной гипоксией плода.
Также страдает и трофическая функция плаценты — нарушается доставка питательных веществ к плоду. Он отстаёт в развитии и может погибнуть. Даже если его компенсаторные механизмы справляются с возникшей гипоксией и недостатком питательных веществ, то в родах, когда нагрузка на фетоплацентарный комплекс возрастает, приспособительные реакции могут дать сбой, и возможна гибель плода.
Классификация и стадии развития фетоплацентарной недостаточности
Виды ФПН по клинико-морфологическим признакам:
По клиническому течению:
Хроническая ФПН в зависимости от действия компенсаторно-приспособительных факторов:
Осложнения фетоплацентарной недостаточности
К осложнениям фетоплацентарной недостаточности относятся:
Диагностика фетоплацентарной недостаточности
Для своевременной диагностики ФПН необходимо установить точный срок беременности. Это делают, исходя из данных о менструальном цикле женщины.
Методы выявления фетоплацентарной недостаточности:
Бимануальное исследование матки с определением её размеров проводится при постановке на учёт в женскую консультацию. При каждом осмотре измеряется высота стояния дна матки (ВСДМ). ВСДМ на 2 см меньше нормы и отсутствие динамики в течение 2-3 недель в 80 % случаев свидетельствует о нарушении развития плода.
Аускультация («выслушивание») сердечного ритма плода. В норме частота сердечных сокращений плода составляет 120-160 ударов в минуту.
Контроль массы тела беременной — прибавка веса в норме составляет в среднем 250-400 г в неделю.
Наиболее информативным методом диагностики фетоплацентарной недостаточности является ультразвуковая допплерография сосудов (УЗДГ). При УЗДГ анализируют соотношение двух показателей:
Плановое УЗДГ проводится при втором и третьем УЗИ-скринингах, то есть на 22 и на 30-34 неделе. Дополнительные обследования назначают по показаниям.
Степени нарушения кровотока по УЗДГ:
I степень:
II степень — кровоток нарушен в маточных артериях и в пуповине, но отклонение не достигает критических значений. Состояние возникает при развитии патологического процесса и свидетельствует о декомпенсации приспособительных возможностей, что приводит к тяжёлой ФПН и задержке развития плода.
Задержку развития плода, как осложнение ФПН, диагностируют на УЗИ. При обследовании видно несоответствие размеров плода сроку беременности и отставание роста матки.
Гипотрофия плода бывает:
Асимметричный тип гипотрофии встречается наиболее часто. При этом может выявляться ранняя и поздняя гипотрофия, а также временное замедление роста плода, которое выравнивается при улучшении состояния матери.
Ультразвуковая диагностика внутриутробной задержки развития плода (ВЗРП) включает измерение нескольких показателей тела плода: бипариетальный размер (расстояние между висками), длина бедра и окружность живота. На основании этих показателей рассчитывают массу плода.
Выделяют три степени тяжести ВЗРП:
Также на УЗИ определяют количество околоплодных вод. Сочетание ВЗРП и маловодия — неблагоприятный прогностический признак, требующий досрочного родоразрешения.
На УЗИ можно заподозрить ФПН по состоянию зрелости плаценты, несоответствующей сроку беременности. «Перезрелая» плацента определяется по наличию характерных участков: кальцинатов, множественных кист и углублений.
Выделяют четыре степени зрелости плаценты:
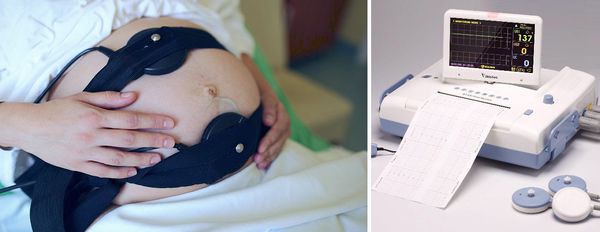
Кардиотокография (КТГ) — измерение частоты сердечных сокращений и двигательной активности плода.
КТГ-исследование назначают с 32 недели. При обследовании оценивают интегральный показатель состояния плода (ПСП):
Лечение фетоплацентарной недостаточности
К сожалению, методов лечения фетоплацентарной недостаточности не существует, так как те изменения, которые уже произошли в плаценте и сосудах нельзя повернуть вспять.
С целью выявления симптомов декомпенсации ФПН и принятия решения о сроке и методах родоразрешения проводится динамическое наблюдение. Параллельно назначаются средства, улучшающие кровообращение — кроворазжижающие препараты, содержащие аспирин, например «Кардиомагнил» и «Ацекардол».
При угрозе прерывания беременности назначают средства, понижающие тонус матки.
Выбор методов наблюдения и терапии зависит от степени фетоплацентарной недостаточности:
I А степень. Проводят динамическое наблюдение с обязательным контролем с помощью КТГ и УЗДГ раз в 5-7 дней. Рекомендованы прогулки на свежем воздухе, сбалансированное питание, богатое белками и витаминами. Беременной следует спать восемь часов ночью и дополнительно отдыхать два часа днём. Также следует своевременно лечить заболевания неполовой сферы. Например, если причина ФПН в пониженном артериальном давлении, то потребуется гипотензивная терапия и приём препаратов, содержащих аспирин.
При стабильном состоянии досрочное родоразрешение не требуется. При ухудшении показателей состояние ежедневно контролируют с помощью КТГ и УЗИ с допплером, по медицинским показаниям могут быть проведены преждевременные роды. При нормальном состоянии плода возможны роды через естественные родовые пути.
I В степень. Желательна госпитализация в отделение патологии беременности и наблюдение за пациенткой в условиях стационара. Проводят УЗДГ в динамике, КТГ раз в 2-3 дня, для улучшения кровообращения назначаются препараты, содержащие аспирин.
Также рекомендована абдоминальная декомпрессия. Для этого беременная ложится на спину, при этом живот находится в камере для декомпрессии. Атмосферное давление в устройстве понижается до 50-100 мм рт. ст. на 15-30 секунд ежеминутно в течение нескольких минут. Процедура позволяет улучшить приток крови к плаценте.
II степень. КТГ и допплерометрия проводятся 1 раз в 2 дня. При ухудшении показателей потребуется досрочное родоразрешение.
Прогноз. Профилактика
Профилактические мероприятия способствуют предупреждению возможных осложнений и уменьшению их негативного влияния на развитие плода.
Меры профилактики:
Маточно-плацентарный кровоток в норме и при патологии
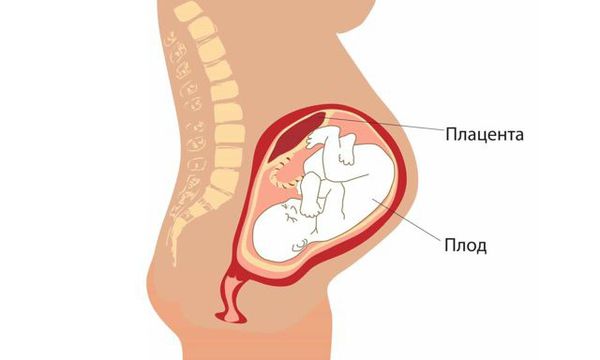
Плацента — образуется в матке после наступления беременности. Она необходима для связывания организма матери и ребенка одним кровообращением. С помощью плаценты плоду доставляется кислород, питательные вещества, необходимые для развития и формирования органов. В обратную сторону выводятся ненужные вещества, образовавшиеся в результате биохимических процессов.
Нарушенный маточно-плацентарный кровоток вызывает состояние, называемое плацентарной недостаточностью. Это приводит к гибели плода, невынашиванию беременности.
За 36 недель проводится троекратное обязательное ультразвуковое исследование. Оно позволяет своевременно выявить нарушение, разработать план ведения беременности и родов, назначить лечение, предотвратить гибель и аномальное развитие ребенка.
Современные требования акушеров-гинекологов направлены на обследование беременных женщин с помощью безопасных методов, чтобы оценить маточно-плацентарный кровоток по объему.
Как функционирует кровообращение между матерью и плодом?
Система кровообращения мать-плод основана на таких анатомических образованиях, как плацента, пупочные артерии, вены.
К плаценте кровь поступает по маточным артериям. Структура их стенок отличается наличием мышечного слоя, способного сокращаться и перекрывать просвет. До наступления беременности такой механизм помогает сократить кровопотерю при менструациях.
На 4–5 неделе закрепления оплодотворенной яйцеклетки (процесс гестации) мышечный слой исчезает. Приток крови к плаценте уже не зависит от сокращения сосудов. А к шестнадцатой неделе артерии преобразуются для постоянного кровенаполнения. Это оказывается опасным при возникновении кровотечения, поскольку остановить его с помощью сокращения просвета сосудов невозможно.
Здесь на уровне клеток происходит:
Другую часть общего кровообращения обеспечивают сосуды пуповины (в норме имеется 2 артерии и вена). По артериям поступает основной объем крови к плоду, по вене оттекает в сторону плаценты.
Нарушение плодово-плацентарного кровотока наиболее тяжело переносится развивающимся ребенком. Создает условия для неудовлетворительного прогноза построения внутренних органов и систем, рождения здорового малыша.
Какие причины способны разорвать потоки крови между матерью, плацентой и плодом?
Причины нарушения системы кровообращения между материнским организмом и плодом (фетоплацентарная недостаточность) достаточно хорошо изучены. Часть факторов формируется только на фоне беременности. Другая — зависит от общего здоровья женщины.
К патологии беременности относятся:
Подобные изменения называются фетотрансфузионным синдромом. Донор имеет меньшую массу тела. А у реципиента образуется повышенная нагрузка на формирующееся сердце. Проблемы возникают у обоих малышей.
Из заболеваний женщины наиболее опасны:
Чем угрожает плоду недостаточное плацентарное кровоснабжение?
Все нарушения как маточно-плацентарного, так и плодово-плацентарного характера приводят к кислородной недостаточности плода (гипоксии). Осложнения вызваны именно этим механизмом:
Самые тяжелые осложнения — гибель плода, угроза прерывания беременности.
Виды нарушения кровотока в плаценте
Различают фетоплацентарную (между плодом и плацентой) недостаточность и маточно-плацентарную.
Фетоплацентарная гипоксия может протекать как:
На фоне развития хронической плацентарной недостаточности можно выделить стадии:
Степени нарушенного кровотока
В совместном нарушении фетоплацентарного и маточно-плацентарного кровотока выделяют 3 степени.
I — изменения компенсированы, не угрожают плоду, захватывают только маточно-плацентарный кровоток, ребенок развивается нормально. В зависимости от уровня изменений выделяют:
Если небольшие изменения первой стадии не были обнаружены и женщина не получила лечения, то спустя 3–4 недели возникают нарушения второй степени.
II — изменяется кровоток в маточных и пуповинных артериях.
III — показатели имеют критическое значение, возможен обратный кровоток в артериях.
Как проводится диагностика?
С помощью допплерографии удается исследовать кровоток по артериям и венам, получить цветное графическое изображение, измерить показатели гемодинамики плода.
Это играет значительную роль в прогнозировании течения беременности, создает условия для принятия решения по лечебным мероприятиям.
К косвенным методам диагностики относят:
Методы позволяют выявить недостаток массы плода, неблагополучие плаценты. Эти признаки могут быть свидетельством развития гипоксии.
Что чувствует мама и определяет при осмотре врач?
Гипоксия стимулирует двигательную активность плода.
На приеме у акушера-гинеколога врач прослушивает сердцебиения плода, обращает внимание на высокую частоту, аритмию или брадикардию. Это вызывает необходимость направления на допплерографическое обследование.
Лечение нарушений
Установление степени нарушенного маточно-плацентарного кровотока необходимо для выбора тактики ведения беременности.
Возможности терапии направлены на все звенья патологии:
В практике акушеров продолжают применять Кокарбоксилазу, от которой отказались кардиологи. Но гинекологи считают препарат эффективным для восстановления тканевого дыхания.
Прогноз и последствия
Для статистических исследований применяется такой показатель, как «перинатальная смертность». Он включает все летальные случаи, возникшие у плода с 22-ой неделе беременности и среди новорожденных в первую неделю жизни. Считается, что он полностью отражает влияние фактора беременности и родов. Расчет идет на 1000 родившихся детей.
В настоящее время от второй степени нарушения маточно-плацентарного кровообращения погибает 13,3% детей, в третьей — до 47%. Своевременное кесарево сечение позволяет сократить смертность.
В интенсивной терапии нуждаются:
Неясны последствия сохранения и лечения детей, выношенных в условиях патологической гипоксии. Педиатры и психиатры указывают на ее безусловное влияние на физическое и умственное развитие.
Проводить диагностику и лечить состояния, связанные с нарушением маточно-плацентарного барьера, могут только опытные специалисты. Нельзя самостоятельно принимать лекарственные препараты или пользоваться консультацией малообразованных лиц. Ситуация может перейти в критическую не только для плода, но и для женщины.
Нарушение плодового кровотока
Общие сведения
Гемодинамические нарушения в функциональной системе «мать-плацента-плод» являются ведущим патогенетическим механизмом нарушения состояния и развития плода при различных осложнениях беременности. При этом в подавляющем большинстве наблюдений гемодинамические нарушения характеризуются универсальностью и однотипностью изменений вне зависимости от состояния плода и этиопатогенетического фактора.
Классификация нарушений плодового кровотока
Первая степень: нарушение плодово-плацентарного кровотока, не достигающее критических значений и удовлетворительное состояние гемодинамики плода (нарушение кровотока только в артерии пуповины).
Этапы нарушений плодового кровотока
Возможна компенсация нарушений плодового кровотока в различных стадиях, больше в первой стадии, меньше во второй. В третьей стадии происходит декомпенсация плодовой гемодинамики. Перинатальные потери:
Интенсивная терапия новорожденных:
Лечение нарушений плодового кровотока
Под влиянием терапии возможно улучшение гемодинамики при легкой степени гестоза. При этом нарушение кровообращения в маточно-плацентарном звене менее подвержено положительной динамике, чем в плодово-плацентарном звене, что можно объяснить развитием морфологических изменений в сосудах матки вследствие гестоза. В то же время нормализация кровотока в 40% случаев в артерии пуповины предполагает возможный функциональный характер изменений фетоплацентарной гемодинамики.
Однако при тяжелом течении гестоза фетоплацентарная гемодинамика после лечения существенно не изменялась. Появление «нулевого» или ретроградного кровотока в артерии пуповины, свидетельствующие о крайней степени страдания плода, диктует необходимость отказа от терапии в пользу экстренного родоразрешения.
Своевременная коррекция тактики ведения беременности и родов, медикаментозная терапия, проводимая с учетом допплерометрических показателей, могут снизить перинатальную заболеваемость и смертность, но не исключают высокого риска развития тяжелых неврологических осложнений в раннем неонатальном периоде.
Допплерометрическое исследование, проведенное у женщин с нарушением гемодинамики 3 степени в системе «мать-плацента-плод», позволило установить неэффективность проводимой терапии плацентарной недостаточности. При консервативном ведении родов перинатальная смертность составила 50%. При родоразрешении путем кесарева сечения перинатальных потерь не было. Комплексная допплерометрическая оценка кровотока маточной артерии и артерии пуповины может рассматриваться как объективный показатель тяжести гестоза вне зависимости от его клинических проявлений.
Исход беременности и родов определяется не столько нозологической принадлежностью, сколько степенью нарушения гемодинамики в системе «мать-плацента-плод». Своевременная коррекция тактики ведения беременности и родов, медикаментозная терапия, проводимая с учетом допплерометрических показателей, могут снизить перинатальную заболеваемость и смертность, но не исключают высокого риска развития тяжелых неврологических осложнений в раннем неонатальном периоде.
При гестозе патологические КСК выявляются в 75% случаев. При тяжелых формах гестоза изменения происходят параллельно в артерии пуповины. При гипертонии точность прогнозирования неблагоприятных перинатальных исходов во время беременности значительно превышает точность клинических тестов (АД, клиренс креатинина, мочевина).
Гемодинамическое нарушение 1а степени при беременности что это такое
пн-пт: 8:00-19:00
сб: 8:00-15:00
вс: выходной
Записаться на приём
Допплерометрия при беременности
С целью наблюдения за развитием и общим состоянием плода во время беременности в определенные сроки (скрининговые) женщинам назначаются ультразвуковые исследования (УЗИ). УЗИ при беременности включает в себя подробный осмотр внутренних органов плода, исключение наличия маркеров генетических заболеваний, определение пола и веса плода. Кроме того, в исследование обязательно входит осмотр плаценты, околоплодных вод, пуповины, а также стенок матки, длины цервикального канала и, по возможности, состояния яичников женщины.
Хотите записаться на приём?
Заказать обратный звонок
Допплеровское исследование – исследование кровотока в сосудах, которое проводится на аппарате УЗИ экспертного класса. По ощущениям женщины это исследование не отличается от обычного УЗИ.
Принцип работы допплера основан на отражении ультразвуковых волн от движущихся потоков крови. Эти сигналы улавливает и обрабатывает компьютер ультразвукового аппарата в виде цифровых значений, которые оцениваются врачом по нормативным таблицам, составленным согласно сроку беременности. На основании полученных данных специалист может дать заключение о том, как идет поток крови по сосудам (ламинарное или турбулентное течение крови), есть ли участки сужения (спазма) или, наоборот, расширения (при снижении тонуса стенок сосудов).
Для оценки состояния внутренних органов, особенно, сердца и крупных сосудов, используется дополнительно цветное допплеровское картирование (ЦДК), позволяющее исключать пороки развития сердечно-сосудистой системы, а также аномалии развития в системе кровоснабжения у плода. При этом исследовании на мониторе ультразвукового аппарата выводится цветное изображение потока крови в кровеносном сосуде или камерах сердца плода, по которому оценивается направление тока крови, а также исключаются дефекты стенок и клапанов.
С 20-й недели беременности женщинам при наличие определенных показаний может проводится допплерометрия маточно-плацентарного и плодового кровотока для исключения нарушения кровообращения в системе мать-плацента-плод. В этот период могут быть выявлены как серьезные нарушения, требующие срочной госпитализации и лечения (а иногда, и экстренного родоразрешения), так и начальные, при которых должно назначается профилактическое лечение.
Многие пациенты интересуются, чем отличаются допплерометрия и допплерография. Нужно сказать, разницы практически нет: в первом случае оценка кровотока осуществляется врачом на основании показателей с монитора, во втором — производится их запись на бумажном носителе.
Показания
Показанием для исследования является высокий риск развития нарушения кровообращения в сосудах матки, плаценты, пуповины, а так же крупных сосудах плода. Целью исследования является раннее выявление гипоксии (кислородного голодания) плода у женщин с высоким риском развития различной патологии во время беременности. Допплерометрия маточно-плацентарного и плодового кровотока проводится в следующих случаях:
Кроме того, при нормально протекающей беременности желательно делать допплерометрию дважды – на сроках 30 недель и 35-36 недель беременности.
Основная цель допплерометрии – оценка кровообращения в системе мать-плацента-плод при исследовании кровотока в следующих сосудах: маточных артериях (правой и левой), артериях и вене пуповины (в норме пуповина состоит из двух артерий и одной вены), а также в средней мозговой артерии плода. Кроме того, в некоторых случаях становится необходимым исследование кровотока в аорте, венозном протоке, сонных артериях плода и некоторых других сосудах.
В ходе исследования компьютер аппарата выводит на экран так называемые индексы периферического сосудистого сопротивления (индекс резистентности и пульсационный индекс), скорости кровотока в сосудах и другие показатели адекватности движения крови по сосудам.
Степени тяжести нарушения маточно-плацентарного кровотока
Для определения степени нарушения маточно-плацентарного и плодового кровотока имеется классификация, созданная под редакцией проф. М.В.Медведева, которая позволяет судить о степени тяжести нарушения кровотока. Согласно классификации выделяют три степени нарушения МППК:
Вне зависимости от показателей маточно-плацентарного и плодово-плацентарного кровотока, необходимо также оценить плодовый кровоток. Оценка скорости кровотока и сосудистого сопротивления в средней мозговой артерии отражает наличие или отсутствие кислородного голодания плода (гипоксии), а также поможет исключить анемию у плода при развитии иммуногематологического конфликта по системе АВО или резус-фактору. При оценке плодового кровотока тоже выделяют три степени нарушений:
В настоящее время, когда беременные женщины находятся под постоянным и пристальным контролем врачей акушеров-гинекологов, критические нарушения маточно-плацентарного и плодового кровотока, благодаря мерам профилактики и выявлению изменений со стороны кровотока на начальных этапах, регистрируются очень редко. Как правило, тяжелые изменения МППК регистрируются у плодов с генетической (хромосомной, генной) патологией, что является основанием для медико-генетического консультирования.
Следует также понимать, что женщины, входящие в группы высокого риска по различным патологиям беременности, должны сами ответственно относиться к своему здоровью, вести здоровый образ жизни и своевременно посещать своего врача. Только это дает все шансы на рождение здорового доношенного ребенка. Стоимость допплерографии в клинике Витромед вы можете уточнить в разделе «Цены«.