Гемангиома у ребенка что делать
Лечение МЛАДЕНЧЕСКОЙ ГЕМАНГИОМЫ – Рекомендации Британской ассоциации дерматологов (перевод и адаптация проф. Святенко)
Какова цель этой статьи?
Эта статья была написана, чтобы помочь Вам узнать больше о младенческой (инфантильной) гемангиоме. Она расскажет Вам, что это за состояние, чем оно вызвано, что можно сделать по этому поводу, и где Вы можете узнать больше об этом.
Что такое гемангиома кожи?
«Младенческая гемангиома» (с греческого «нарост из кровеносных сосудов») – это доброкачественный (не раковый) рост клеток кровеносных сосудов, которые самостоятельно прекращают рост (перестанут расти без лечения). Термин «клубничный невус» или «клубничная гемангиома» используется для гемангиомы, которая похожа на клубнику.
Что вызывает младенческие гемангиомы?
Причина гемангиом не понята. Клетки, выстилающие кровеносные сосуды (эндотелиальные клетки), начинают разрастаться, когда ребенок еще находится в утробе матери или вскоре после рождения. Младенческие гемангиомы чаще встречаются у белых детей, женщин, недоношенных детей с низким весом при рождении, родившихся от многоплодных беременностей и матерей в возрасте.
Являются ли младенческие гемангиомы наследственными?
Появление младенческих гемангиом обычно не зависит от семьи, но редко они могут наследоваться. Они относительно распространены, поражая около 5% (1 из 20) младенцев. Они не являются инфекционными или раковыми.
Как выглядят младенческие гемангиомы?
В большинстве случаев они поражают лицо, но может быть задействована любая часть кожи или другого органа. Внешний вид быстро меняется в раннем возрасте. Небольшая красная отметка или опухоль могут быть видны при рождении или развиваться в первые недели жизни. Она может увеличиться в размере, обычно наиболее быстро в течение первых 3 месяцев. Дальнейшие изменения обычно замедляются на срок до двенадцати месяцев. Обычно впоследствии гемангиома ребенка уменьшается в размере в возрасте до 10 лет («регрессия»).
Однако некоторые гемангиомы вообще не растут, а некоторые не уменьшаются. Гемангиомы в основном появляются на поверхности кожи и окрашиваются в красный цвет. У тех, кто имеет более глубокий компонент, появляется своеобразный отек под кожей и может появиться синеватый оттенок. Иногда гемангиомы могут быть множественными или довольно большими и покрывать большую площадь кожи (сегментарная гемангиома).
Когда гемангиома с возрастом сокращается, со временем ее следы могут стать совсем незаметны. Некоторые могут уходить (регрессировать) с видимыми остатками кровеносных сосудов. Редко гемангиомы могут оставить шрам (рубец) (особенно, если наблюдались изъязвления гемангиомы), побледневшую, рыхлую или утолщенную ткань на коже.
Каковы симптомы гемангиом кожи?
Большинство гемангиом не вызывают никаких симптомов, но могут вызывать тревогу у родителей, особенно на этапе быстрого роста. Редко кожа над гемангиомой лопается (язвы), чаще всего в области подгузника. Это может быть болезненно. Может произойти кровотечение изъязвленной кожи, но оно редко бывает сильным и обычно останавливается нажатием.
Гемангиомы вблизи носа или рта могут вызвать проблемы с дыханием или кормлением. Гемангиомы, растущие слишком близко к глазу, могут помешать развитию нормального зрения, особенно если глаз закрыт из-за набухания или если опухоль сдавливает глаз.
Дети с более чем 5 гемангиомами кожи могут иногда иметь гемангиомы внутренних органов, чаще всего печени. Может быть рекомендовано ультразвуковое или другое обследование. Сегментарные гемангиомы, как правило, требуют более длительного и интенсивного лечения.
Они могут быть частью более распространенных проблем, особенно если затрагивают лицо, кожу головы или затылок. Детям с гемангиомами ниже средней линии спины может потребоваться скрининг на основные отклонения спинного мозга, внутренних органов и половых органов.
Как диагностируется младенческая гемангиома на коже?
Диагноз может быть установлен появлением гемангиомы, ее быстрым ростом, за которым следует медленная регрессия. Иногда, чтобы помочь подтвердить диагноз или получить дополнительную информацию о степени гемангиомы, будет назначено обследование. Для более глубоких или менее типичных поражений для подтверждения диагноза может потребоваться биопсия (образец кожи или ткани). Такие вопросы решает ваш лечащий доктор.
Можно ли излечить младенческую гемангиому?
Большинство гемангиом постепенно уменьшаются или даже полностью исчезают, не оставляя видимого следа. Хотя многие небольшие гемангиомы полностью исчезают, с помощью лечения или без него, некоторые постоянные изменения кожи могут остаться.
Как можно лечить младенческие гемангиомы?
Большинство гемангиом не требуют лечения, за исключением следующих ситуаций:
Лечение может состоять из одного или нескольких следующих комбинаций:
Для гемангиом, которые все еще растут, чаще всего используются местные или пероральные способы лечения.
Препараты, называемые бета-адреноблокаторами, сокращают кровеносные сосуды и могут использоваться как местное лечение, или как пероральное средство:
Язвенная гемангиома нуждается в дополнительном лечении с наложением нетугих повязок и облегчением боли. Лазерная терапия может быть полезна для лечения язвенных поражений. Для борьбы с инфекцией также может потребоваться мазь с антибиотиком или другое лекарство.
После того, как гемангиома перестала сокращаться, иногда может быть полезно хирургическое удаление избыточной ткани или лазерное лечение остаточного покраснения. Наиболее часто используются лазер с импульсным красителем ( Pulsed Dye Laser ).
Он создает луч специально сформированного света, который вступает в реакцию с красным цветом в крови и проникает в кожу примерно до 1,2 мм. У взрослых обычно не используют анестезию. Однако лазерное лечение у детей может потребовать использования общего анестетика, поскольку оно может быть болезненным. После лечения в обработанной области появляются темно-фиолетовые синяки. Другие возможные временные побочные эффекты включают пузыри и образование корки. Очень редко могут возникать рубцы.
Хирургическое лечение гемангиом оставляет шрамы (рубцы) и поэтому не рекомендуется для неосложненных гемангиом, которые могут уменьшится, не оставляя следов. Хирургия редко может потребоваться для лечения изъязвлений, обструкции или остаточной деформации кожи, вызванной гемангиомой.
Скрывающий макияж (камуфляж) может быть полезен для маскировки изменения цвета кожи.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Гемангиома у ребенка что делать
Вскоре после рождения ребёнка родители могут заметить образование на коже синего, красного, розового цвета, которое может быстро расти, захватывая новые территории на крохотном тельце малыша. Скорее всего, это доброкачественная сосудистая опухоль, гемангиома, с присущими ей всеми признаками доброкачественной опухоли.
Особенностью течения сосудистых новообразований – гемангиом у детей раннего возраста является непредсказуемость их «поведения». Точечная гемангиома щеки у месячного ребёнка в течение 2-3 недель может превратиться в обширную и глубокую опухоль со сложной анатомической локализацией и без тенденции к остановке роста. Это приводит к нарушению функций различных важных органов, отвечающих за зрение, слух, дыхание и т.д. В связи с непредсказуемостью развития гемангиом у детей до года надеяться на самостоятельное рассасывание крупных и глубоких гемангиом, используя выжидательную тактику, означает добровольно идти на сознательный риск здоровьем и жизнью малыша. Необходимо различать сосудистую опухоль и другие образования: медиальное пятно, невусыУнна, купероз и т.д.
Поэтому при обнаружении любых пятен, пятнышек, сосудиков на тельце малыша незамедлительно обращаться к специалистам-детским хирургам, онкологам.
Почему появляется гемангиома?
Считается, что опухоль как болезнь возникает вследствие реакции организма на вредные внешние и внутренние воздействия. Поэтому для предупреждения сосудистых опухолей во время беременности надо соблюдать простые правила: следует полностью исключить контакты с вредными канцерогенными веществами; нельзя курить, не следует находиться в помещении, где курят или курили; категорически запрещается бесконтрольное применение любых лекарственных препаратов. Есть мнение, что появление гемангиом связано со сложными нарушениями внутриутробного развития плода, особенно в первом триместре беременности, когда закладывается сосудистая система будущего малыша. В этот период особенно опасны эмоциональные, химические стрессы, низкочастотные электромагнитные воздействия, травмы, инфекции, гормональные расстройства и любые неблагоприятные факторы физической или химической природы, обладающие эмбриотоксическими свойствами. К особо опасным факторам физической природы относятся ультрафиолетовое излучение (солярии!), ионизирующая радиация, механические травмы и повышенная температура у беременной при долговременном воздействии. Среди биологических факторов можно назвать вирусные и бактериальные заболевания, снижение иммунитета, паразитарные инфекции матери во время беременности. Иногда достаточно в ранние сроки беременности покрасить волосы и вот у ребёнка формируется «поцелуй аиста», как часто называют гемангиомы.
До сих пор у специалистов ведётся спор: являются ли гемангиомы истинными опухолями или это врождённый порок развития сосудистой системы. Эти опухоли обладают способностью к саморассасыванию и к злокачественному перерождению. Сейчас гемангиомы встречаются у каждого десятого новорождённого. У девочек в 2-3 раза чаще, чем у мальчиков. Если у ребёнка уже есть одна гемангиома, то в течение первых шести месяцев жизни у 75% таких детей возможно появление гемангиом на других участках тела. В последнее время возросло число детей с множественными гемангиомами до 43%.Гемангиомы могут расти неравномерно. Наряду с бурным ростом, приводящим нередко к тяжёлым необратимым нарушениям, иногда имеет место полное отсутствие роста, а в некоторых редких случаях даже обратное развитие.
Какие осложнения могут происходить с гемангиомами?
У подавляющего числа гемангиом не бывает осложнений. Однако в ряде случаев на них встречаются язвы и изъязвления, некоторые гемангиомы осложняются кровотечениями. Особенностью течения гемангиом в области промежности и наружных половых органов является их склонность к частому изъязвлению. Загрязнение этих мест мочой и испражнениями, трение пелёнками или одеждой может приводить к формированию язвочек и капельным кровотечениям, инфицированием. В случаях внутренних гемангиом, к примеру, гортани или внутренней части носового хода, осложняется процесс дыхания. Сосудистые опухоли глаза могут быть причиной окклюзии и амблиопии. Гемангиомы слизистой рта, области губ нарушают процессы сосания и пищеварения. При очень больших размерах новообразований может происходить нарушение сердечной деятельности из-за большого количества крови, которая должная быть перекачана в избыточные кровеносные сосуды гемангиомы. Ангиомы, прилегающие к кости, также могут привести к её эрозии. У детей с гемангиомами может развиться тромбоцитопения, обусловленная гибелью тромбоцитов в сосудистой опухоли. Встречаются гигантских размеров гемангиомы скелетных мышц, состоящие из тонкостенных капилляров, инфильтрирующих целую конечность.
Как самому оценить состояние гемангиомы у ребёнка?
Признаки роста, стабилизации и регресса:
1.Цвет— быстрорастущая опухоль ярко-красная, напряжённая, выбухающая, поверхность блестит или шелушится
2.быстрое увеличение размеровопухоли: нужно проводить динамическое измерение опухоли. Можно перенести контуры на целлофан, получить трафарет, отражающий её размеры и площадь. Отметить на трафарете дату и общий рост ребёнка на момент измерения опухоли или длину и окружность части тела в месте измерения. Через 3-4 недели провести повторное измерение для создания повторного трафарета, соблюдая такое же положение тела ребёнка (стоя, лёжа, сидя). Снова поставить дату и сведения о росте ребёнка. Оценка проводится простым математическим сопоставлением. Если увеличение размеров площади гемангиомы в миллиметрах равно или превышает по цифровому значению количество сантиметров, на которое вырос ребёнок, то это является показателем прогрессирующего развития самого новообразования. Такая растущая гемангиома требует незамедлительного лечения.Признаком стабилизации роста или начавшейся регрессии является её побледнение, уменьшение объёма, появление участков белесого окрашивания в массиве опухоли-симптом «мухомора».При наличии гемангиомы в интересах ребёнка с учётом непредсказуемости её развития необходимо проводить лечебные или профилактические мероприятия, и чем скорее, тем лучше.
Какие методы лечения гемангиом существуют?
Противопоказания: индивидуальная непереносимость светотерапии, тяжёлая неврологическая симптоматика, острые инфекционные заболевания с неясным генезом. Учитывая простоту, безвредность, безболезненность и высокую эффективность этого метода, можно активно рекомендовать его для лечения гемангиом у детей.
Ошибки в лечении гемангиом
Традиционной ошибкой является выжидательная тактика в надежде на самопроизвольное рассасывание. Надеяться на спонтанную регрессию крупных и глубоких гемангиом не представляется возможным ввиду их стремительного роста или других осложнений.
Чего надо опасаться детям с гемангиомами?
2.Солнце. Следует опасаться прямого солнечного света.Гулять нужно летом до 10 часов утра и с 18 часов вечера. С 11 до 17 часов прямые солнечные лучи наносят коже непоправимый вред. Перед прогулкой на солнце дайте малышу подсолёную водичку или чай с лимоном. Используйте солнцезащитные средства.
Солнцезащитные средства для малышей:AVEN: солнцезащитный крем для младенцев spf 50+, Garnier АМБР СОЛЕР:солнцезащитное молочко-экран детское spf 50,спрей, солнцезащитный цвет, контроль для малышей,spf30, Виши Капиталь Солей, спрей детский солнцезащитный,spf 50, солнцезащитный гипоаллергичный детский крем, spf 30.Ля Рош Позе антигелиосдермоКИДс:молочко ( для малышей),spf 50.Мустелла молочко солнцезащитное для младенцев spf 50+, спрей солнцезащитный детский, spf 30.Урьяж молочко солнцезащитное детское для сверхчувствительной кожи spf50 spf 30.Флоресан, молочко солнцезащитное для младенцев spf25.Бюбхен спрей солнцезащитный детский spf 30, молочко солнцезащитное детское spf 20, пенка солнцезащитная детская spf 15 и 25.Нивея сан спрей солнцезащитный цветной детский spf 30, лосьон детский солнцезащитный spf 50+.Орифлейм детский солнцезащитный крем spf 40, спрей spf30.»Наша мама» Россия детский солнцезащитный крем spf 15, мусс детский солнцезащитный с водооталкивающимэффектом,spf 20, молочко детское солнцезащитное spf15.»Наше солнышко», Россия детский солнцезащитный крем кремspf 20.1.Нужно правильно выбрать средство для защиты:кремы полезны детям, имеющим сухую кожу, наиболее удобны спреи.2. Проверить безопасность: нанести крем за ушко, на локтевой и коленный сгибы, наблюдать в течение суток за кожей и реакцией ребёнка на запах.3.Наносить средство за полчаса до выхода на улицу.4.Грамотно распределять по всей поверхности кожи-удобны цветные спреи.5.Хранение солнцезащитных средств в холодильнике-максимум полгода.
3.Купание.Не рекомендуется купание в горячей воде-до 37 градусов, не стоит купать в растворе марганца, нейтральное мыло на область гемангиомы 1 раз в 10 дней.
4.До выздоровления не рекомендуется делать плановые профилактические прививки, так как не исключена возможность провоцирования стремительного роста гемангиом у детей после вакцинации.
Фотохромотерапия.
Это вид лечения видимым электромагнитным излучением (квантами света) с определённой длиной волны. Применение в клинике красного света с длиной волны 0,67 мкм позволяет обеспечить лечебный эффект за счёт фотолитического расщепления биомолекул, что приводит к нарастанию свободных форм, обладающих высокой биологической активностью. Данная медицинская технология защищена патентом РФ№2240159 на изобретение «Способ лечения новообразований кожи у детей до года». Методика неиинвазивная, что позволяет использовать её при лечении детей раннего грудного возраста с гемангиомами критических локализаций (голова и шея, половые органы, грудные железы, места естественных складок кожи, суставные поверхности. Высокая эффективность метода ФХТ заключается не только в достижении локального лечебного результата ( фотоиндуцированный регресс самой сосудистой опухоли), но и в повышении общего защитно-компенсаторного потенциала у ребёнка, достигая иммуностимулирующего и антистрессорного влияния на его организм.
Современное лечение ГЕМАНГИОМ У ДЕТЕЙ
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16]. В отношении морфологической принадлежности этих новообразований
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16].
В отношении морфологической принадлежности этих новообразований можно с уверенностью сделать вывод об опухолевой, а не диспластической природе гемангиом [6, 13, 15].
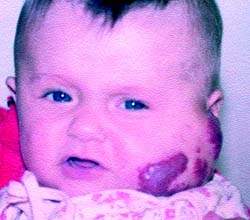 |
| Рисунок 1. Ребенок с ангиомой до лечения |
Многими авторами установлена высокая митотическая активность в клетках опухоли, в то же время отмечена возможность спонтанной регрессии гемангиом, что полностью соответствует опухолевой природе заболевания [6, 10, 14, 17].
Несмотря на свою доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие ткани и наносят ребенку значительный косметический ущерб. В первую очередь это относится к гемангиомам лица и головы. При локализации гемангиом на веках, ушной раковине, носу, а также на слизистой ротовой полости, помимо косметических проблем, могут возникать чисто физиологические в виде нарушений функций некоторых важных органов (зрение, слух, дыхание). Поэтому можно сказать, что гемангиомам присущи некоторые черты клинически злокачественного течения.
Особенностью течения гемангиом является непредсказуемость их “поведения”; порой небольшая, точечная гемангиома щеки в течение 2-3 недель может превратиться в обширную и глубокую ангиому сложной анатомической локализации (например, гемангиома околоушной области, без тенденции к остановке роста). Расчет на спонтанную регрессию в этих случаях оказывается неоправданным, а потеря времени идет явно не на пользу больному.
Помимо этого, сосудистые опухоли могут изъязвляться, вызывать кровотечения и инфицироваться. Характерная особенность изъязвившихся и нагноившихся гемангиом — продолжительное течение заболевания и отсутствие тенденции к быстрому заживлению язвенных поверхностей.
Отдельного разговора заслуживает спонтанная регрессия гемангиом. По нашим данным, спонтанной регрессии подвергаются около 7-8% простых гемангиом, находящихся на “закрытых” участках тела и только у доношенных детей в возрасте старше одного года. Кавернозные и комбинированные гемангиомы практически не регрессируют.
Надеяться на спонтанную регрессию большой и глубокой ангиомы в области лица у маленького недоношенного ребенка в возрасте до шести месяцев было бы ошибкой!
Процесс течения гемангиом достаточно сложный и требует постоянного внимания, причем чем меньше ребенок, тем внимательнее надо следить за состоянием гемангиомы. Особенно быстрый рост ангиом наблюдается в первое полугодие жизни ребенка, после этого рост замедляется, кроме гемангиом сложной анатомической локализации.
Поскольку в ранний возрастной период прогноз довольно сложен, лечение гемангиом, по нашему мнению, следует начинать как можно раньше, и даже недоношенность ребенка не является противопоказанием к раннему лечению.
Вероятно, универсального метода лечения гемангиом у детей нет и быть не может. И хотя морфологические данные явно свидетельствуют в пользу опухолевой природы ангиом, использование простых и эффективных хирургических и парахирургических методов лечения приводит к положительному результату.
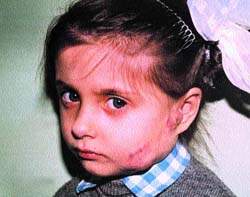 |
| Рисунок 2. После СВЧ-криогенного лечения |
Клиника детской хирургии РГМУ за 20 лет накопила опыт лечения 300 тыс. детей с гемангиомами различной локализации и вида.
Но занимаясь проблемой лечения гемангиом, мы столкнулись с группой больных с обширными и глубокими гемангиомами сложной анатомической локализации: лицо, околоушная область и шея.
Эти гемангиомы отличаются определенным своеобразием: бурным ростом опухоли, клинической злокачественностью течения, характеризующейся разным уровнем деструкции окружающих тканей, изъязвлениями, артериальными кровотечениями. Лечение таких гемангиом представляет значительные трудности для хирурга, так как традиционные методы чаще всего оказываются неэффективными.
Поэтому мы решили выделить этих больных в отдельную группу (см. табл.).
| Распределение детей с гемангиомами по виду и количеству последних | ||
| Вид ангиом | Количество больных | % |
| Простые | 215500 | 71,8 |
| Кавернозные | 19 500 | 6,6 |
| Комбинированные | 53000 | 17,7 |
| Смешанные | 10500 | 3,5 |
| Гемангиомы сложной анатомической локализации | 1500 | 0,5 |
| Всего | 300000 | 100 |
При анализе полученных данных подход к лечению детей с гемангиомами становится вполне очевиден. Наименьшую проблему представляют простые гемангиомы, наибольшую — гемангиомы сложной анатомической локализации, хотя в количественном отношении первые явно преобладают над последними.
Из ныне существующих методов наиболее удачным для лечения простых гемангиом является локальная криодеструкция аппаратом, где в качестве хладоагента применяется жидкий азот (с температурой –1960 С) [3, 8].
Криогенное лечение гемангиом проводится амбулаторно. Специальной подготовки ребенка к лечению не требуется. Метод прост, экономичен, не требует анестезии, абсолютно бескровен. Во время процедуры и после нее нарушений общего состояния ребенка, повышения температуры и патологических реакций не наблюдается.
Оптимальное время криовоздействия — 20-30 с для гемангиом, располагающихся на коже, и 7-15 с для гемангиом, локализующихся на слизистых оболочках.
При множественных гемангиомах, особенно если они были малых и средних размеров, мы проводили криодеструкцию одновременно двух или трех ангиом, но так, чтобы общая площадь криоповреждения не превышала 10 см2.
При локализации гемангиом в местах, наиболее подверженных травмированию, особенно в области промежности и ягодиц, площадь однократного криовоздействия не должна превышать 5 см2.
При крупных и обширных гемангиомах лечение должно проводиться в несколько этапов с интервалами между ними 10-14-21 день. За это время местная реакция в области криовоздействия стихает, и лечение может быть повторено.
Для предупреждения распространения опухолевого процесса и с целью ограничения роста гемангиомы рекомендуется начинать лечение с периферии.
Наиболее выраженный перифокальный отек наблюдается после криовоздействия на гемангиомы лица, век, сгибательных поверхностей, а также слизистой оболочки губ и половых органов. Образование сухой корочки отмечается на третий-четвертый день, эпителизации идет под струпом в течение 2-4 недель.
Успеха при криогенном лечении удается достичь в 100% случаев. Очень важной стороной лечения является получение хороших косметических и эстетических результатов (99,7%) благодаря особенностям регенерации кожи после криогенных вмешательств (органотипическая регенерация). Осложнения при криогенном лечении гемангиом наблюдаются крайне редко, в 0,2% случаев.
Среди общепринятых методик лечения наибольшей популярностью пользуется хирургическое иссечение опухоли с пластикой кожи или без нее.
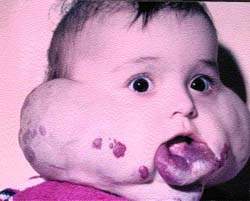 |
| Рисунок 3. Ребенок с двухсторонней ангиомой до лечения |
В 95% случаев клиника отказалась от традиционных хирургических методов лечения гемангиом, отдавая предпочтение эффективным консервативным способам. Причем за 20 лет частота оперативных вмешательств снизилась в 50 раз.
Хирургический способ наиболее целесообразен при локализации гемангиом на “закрытых” участках тела, тогда как при расположении опухолей в области лица и шеи иссечение представляет определенную косметическую проблему.
Оперативный метод лечения целесообразно также использовать при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция в качестве корригирующего метода может быть использована при наличии избытка кожи на месте большой туберозной гемангиомы в случае ее полного спонтанного исчезновения.
Для лечения небольших кавернозных гемангиом лица и кончика носа с успехом применяется склерозирующая терапия. Она основана на принципе асептического воспаления или тромбирования сосудов, возникающих в гемангиоме в результате введения склерозирующих веществ.
 | 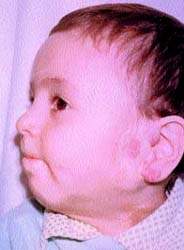 |
| Рисунок 4. Тот же ребенок после лечения (локальная гипертермия) | |
У всех больных для инъекций использовали 70%-ный спирт, отек на месте инъекции исчезал самостоятельно к 5 – 6 дню.
Недостатком инъекционного метода лечения является болезненность и длительность лечения, 76% больных потребовались дополнительные неоднократные инъекции спирта.
Диатермоэлектрокоагуляция применяется значительно реже, лишь при небольших точечных ангиомах, в тех случаях, когда опухоль располагается в областях, где нельзя воспользоваться другими методами лечения.
Эффективна, особенно в первом полугодии жизни ребенка, гормональная терапия гемангиом по альтернирующей схеме. Данный метод лечения был применен нами у 630 больных.
При подборе больных для кортикостероидной терапии мы руководствовались следующими критериями: сложность, т. е. критичность анатомической локализации; обширность поражения; быстрый рост гемангиом и поражение опухолью различных анатомических областей.
Мы считаем, что гормональной терапии подлежат самые обширные и самые сложные гемангиомы у детей.
Гормональное лечение проводилось преднизолоном по 4-6-8 мг на 1 кг веса ребенка. Суточная доза преднизолона в таблетках делилась на два приема: в 6 часов утра ребенок получал 2/3 дозы, в 9 часов утра 1/3 дозы. Препарат принимался через день без снижения дозировки. Продолжительность курса лечения составляла 28 дней.
Уже после второго или третьего приема преднизолона у большинства больных отмечались признаки регрессии ангиом, побледнение и некоторое уплощение опухоли. А к окончанию курса преднизолонотерапии все гемангиомы уменьшались в объеме, прекращался их рост и на поверхности опухоли появлялись белесоватые островки участков здоровой кожи, которые расчленяли ангиому на все меньшие и меньшие участки. После перерыва в 1-2 месяца, при необходимости, проводили повторные курсы гормонотерапии по той же методике.
Каких-либо осложнений во время лечения преднизолоном и после его отмены мы не наблюдали.
Гормонотерапия является довольно результативным методом лечения ангиом, однако при высокой его эффективности (98%) желаемого косметического результата достичь практически невозможно. Только у 2% детей ангиомы удалось полностью вылечить с помощью гормонотерапии, долечивание гемангиом другими методами позволяет решать лишь косметические проблемы.
Рентгенотерапия гемангиом относится к высокоэффективным методам. Она является весьма результативной, если лечение проводится у детей от 3 до 8 месяцев, так как в этом возрасте чувствительность ангиомной ткани к ионизирующему излучению очень высока, что обеспечивает излечение геманигиом с полным восстановлением нормальной кожи.
Близкофокусная рентгенотерапия применяется для лечения гемангиом таких областей, где другие методы невозможно использовать, например область орбиты, ретробульбарного пространства или простые гемангиомы большой площади.
Разовые очаговые дозы составляли от 0,8 до 1,6 Гр, в зависимости от возраста ребенка. Показанием к прекращению лучевой терапии при ангиомах являлось замедление роста и побледнение гемангиомы, т. е. лечение проводилось до появления симптомов регрессии, аналогичной естественной, после чего облучение прекращалось [7].
При лучевой терапии в дозах, не вызывающих местной реакции, изменения кожи и мягких тканей не развиваются. Надо учитывать, что этот метод лечения все же относительно сложен, и чтобы проявился эффект от лучевой терапии, требуется довольно длительное время.
При лечении кавернозных и комбинированных гемангиом с выраженной подкожной частью, чаще сложной анатомической локализации, следует проводить криоусиление за счет дестабилизации “связанной воды” путем предварительного СВЧ-воздействия на область замораживания. СВЧ-облучение проводится в физиотерапевтическом режиме в течение 3-5 минут, последующая криодеструкция выполняется в упомянутых выше режимах.
На наш взгляд, недоношенность не является противопоказанием к выполнению СВЧ-криодеструкции. В ряде случаев целесообразно проводить СВЧ-криогенное лечение по индивидуальным показаниям, например у новорожденных детей или в случае относительно большого объема опухоли.
Метод СВЧ-криодеструкции позволяет частично или полностью отказаться от хирургического лечения и добиться при этом хорошего результата (98%).
После обязательной ангиографии и эмболизации опухоли проводится лечение. Принимая во внимание преимущественную локализацию опухолей в проекции лицевого нерва, наиболее целесообразно было использовать СВЧ-криогенное вмешательство, так как этот способ гарантировал сохранность лицевого нерва, мимической мускулатуры и контуров лица ребенка.
Вмешательство не сопровождалось кровотечением и не было тяжелым для больного. В течение 5-6 месяцев гемангиома исчезала, оставляя после себя участки атрофированной кожи и атрофические рубцы.
К недостаткам этой методики мы отнесли развитие массивных отеков лица, которые держались до 5-7 дней, а затем исчезали самостоятельно, а также хоть и относительную, но все же хирургическую интервенцию.
На рис. 1, 2 представлен ребенок с ангиомой околоушной области до и после лечения (методом СВЧ-криодеструкции).
В последние годы исследуется и не без успеха применяется методика локальной СВЧ-гипертермии обширных и глубоких ангиом околоушной области. Данная методика была реализована у 180 больных. Метод заключается в повышении температуры в опухоли, регистрируемом введением под опухоль датчика в виде иглы. Температура доводится до 43-440С и поддерживается на этом уровне 5-6 минут.
Среди основных преимуществ методики основным является отказ от хирургического вмешательства, отсутствие отеков и возможность быстрой выписки ребенка домой. Косметические вмешательства, если ребенок в таковых будет нуждаться, можно выполнять в более старшем возрасте.
На рис. 3, 4 представлен ребенок с двухсторонней ангиомой сложной локализации до и после лечения (методом локальной гипертермии).
Таким образом, современное лечение гемангиом у детей и использование всего арсенала средств, имеющегося на вооружении в детской хирургии, позволяет добиться полного излечения опухоли с хорошим косметическим результатом. А следовательно, получить не только здорового, но и красивого ребенка!
Литература
1. Баиров Г. А. Хирургия пороков развития у детей. Л., 1968, с. 561-577.
2. Исаков Ю. Ф. Хирургические болезни у детей. М., 1993, с. 519-562.
3. Кандель Э. И. Криохирургия. М., 1974, с. 303.
4. Кондрашин Н. И. Клиника и лечение гемангиом у детей. М., 1963, с. 103.
5. Краковский Н. И., Таранович В. А. Гемангиомы. М., 1974, с. 168.
6. Лебкова Н. П., Кодрян А. А. О гистегенезе и механизме регрессии врожденных гемангиом кожи у детей // Архив патол., 1997, вып. 3. с. 44-50.
7. Свистунова Т. М. Низковольтная рентгенотерапия при гемангиомах у детей. Л., 1974, с. 142.
8. Ситковский Н. Б., Гераськин В. И., Шафранов В. В., Новак М. М. Лечение гемангиом у детей жидким азотом. Киев, 1968, с. 120.
9. Терновский С. Д. Хирургия детского возраста. М., 1959, с. 179-200.
10. Федореев Г. А. Гемангиомы. Л., 1974, с. 192.
11. Demuth R. J., Miller S. H., Keller F. Complications of embolization treatment for problem cavernous hemangiomas // Ann. Plast. Surg. 1984. V. 13. № 2. P. 135-144.
12. Edgerton M. T. Steroid therapy of haemangiomas // Symposium on Vascular Malformations and Melonotic Lesions. Ed. By Williams H. G. St. Louis, C. V. Mosby. 1983. P. 74-83.
13. Enjolras O., Herbretean F. Et al., Hemangiomes et Malformations vasculares superficielles: classification // J. Des Maladies Vasculaires. Paris. 1992. V. 17. № 1. P. 2-19.
14. Fingerhut A. Angiomas of the Smallintestine, Diagnostic and therapeutic problems // Gastroenterol. Clin. Biol. 1978. V. 2. № 12. P. 103-104.
15. Pasyk K. Classification and clinical and histopathological features of hemangiomas and other vascular malformations // Vascular Birthmarks. 1987. P. 1-54.
16. Peck J. E. The treatment of hemangiomas // British Med. J. 1974. V. 2. P. 198-200.
17. Traub E. F. Involution of Haemangiomas // Arch. Pediat. 1933. V. 50. P. 272-278.
