Где гарантия что вакцина безопасна
Вакцинация как медицинский эксперимент. Правовые гарантии неучастия
Авторы: Дмитрий Казаков, Виталина Степанова, Кристина Табакина
В связи с проведением массовой вакцинации от COVID-19 актуальным представляется вопрос об условиях клинических испытаний лекарственных препаратов и их особенностях для отдельных категорий, участвующих в испытаниях граждан.
Вакцина, безусловно, является лекарственным препаратом в соответствии с определением, закрепленным в пункте 1 статьи 4 Федеральный закон № 61-ФЗ « Об обращении лекарственных средств», поскольку является веществом, вступающим в контакт с организмом человека или животного, проникает в органы, ткани организма и применяется для профилактики заболевания.
На данный момент ни одна из отечественных вакцин не прошла все фазы клинических испытаний ( см.: Реестр разрешений на проведение клинических исследований Государственного реестра лекарственных средств).
Под клиническим испытанием лекарственного препарата понимается изучение диагностических, лечебных, профилактических, фармакологических свойств лекарственного препарата в процессе его применения у человека, путем применения научных методов оценок в целях получения доказательств безопасности, качества и эффективности лекарственного препарата, данных о нежелательных реакциях организма человека на применение лекарственного препарата и об эффекте его взаимодействия с другими лекарственными препаратами и ( или) пищевыми продуктами. [1]
Главное отличие клинического испытания от доклинического исследования заключается в том, что испытуемыми являются не животные, а люди.
Согласно статье 39 Федерального закона « Об обращении лекарственных препаратов» для проведения клинических испытаний необходимо получить разрешение уполномоченного органа. Во-первых, необходимо предоставить документы, содержащие всю имеющуюся информацию о препарате по итогам его лабораторного и доклинического исследования, а также план проведения испытания. Во-вторых, на основании документально подтвержденных сведений Советом по этике при проводится этическая экспертиза и выдается заключение об этической обоснованности возможности или невозможности проведения клинического исследования лекарственного препарата. [2] И только на основании такого заключения Министерство здравоохранения РФ выдает разрешение на проведения клинических испытаний.
В соответствии со статьей 43 ФЗ «Об обращении лекарственных препаратов» участие пациентов является добровольным и информированным.
Для этих целей на подпись гражданину представляется информационный листок, где должны быть указаны следующие сведения:
Кратко в данном разделе должна быть представлена информация, относящаяся к безопасности, фармакодинамике, эффективности и дозозависимости эффектов исследуемого продукта. Должны быть освещены значимые различия в характере/частоте нежелательных реакций, как для различных показаний, так и для различных популяций. Должны быть описаны возможные риски и нежелательные реакции, которые можно ожидать, основываясь на накопленном опыте применения, как исследуемого продукта, так и сходных с ним продуктов. Должны быть также описаны меры предосторожности или специальные методы наблюдения, которые необходимо применять при использовании продукта с исследовательскими целями; [3]
об условиях участия граждан в клиническом исследовании лекарственного препарата для медицинского применения;
Подробный перечень информации, предъявляемый потенциальному исследуемому для обозрения, обозначен в разделе 7 «ГОСТ Р 52 379−2005. Национальный стандарт Российской Федерации. Надлежащая клиническая практика», он именуется брошюрой исследователя и содержит сводное изложение результатов клинического и доклинического изучения исследуемого продукта, значимых для его исследования на человеке.
На наш взгляд, кроме перечисленных выше сведений потенциальному участнику клинических испытаний должен быть представлен под роспись перечень противопоказаний для применения данного лекарственного средства с детальной расшифровкой каждого из них.
Следует отметить, что перед началом испытаний в обязательном порядке должно проводиться предварительное обследование состояния здоровья, в том числе должен быть детально и всесторонне оценен иммунный статус участника эксперимента. В противном случае невозможно будет назвать эту процедуру исследованием, поскольку не представится возможным оценить динамику показателей здоровья, в частности невозможно будет установить иммунный ответ испытуемого.
Необходимым условием является право на односторонний отказ от участия в испытании на любой его стадии без каких-либо ограничений со стороны пациента. Данная норма отражает положения Хельсинской декларации, а также конституционное право граждан, закрепленное в статье 21 — никто не может быть без добровольного согласия подвергнут медицинским, научным или иным опытам.
Субъектов испытаний в зависимости от наличия ограничений можно разделить на 3 группы.
Первую группу составляют категории граждан, которым на законодательном уровне установлен императивный запрет на участии в клинических испытаниях. В эту группу входят:
1.1. Дети сироты и дети без попечения;
1.2. Военнослужащие по призыву;
1.3. Сотрудники правоохранительных органов;
1.4. Лица, отбывающие наказания в местах лишения свободы и лица, находящиеся под стражей в следственных изоляторах.
В данный перечень, по нашему мнению, необходимо также включить пациентов, находящихся на стационарном лечении, состояние здоровья которых исходя из медицинских показателей не позволяет пациентам с онкологическими, инфекционными, аллергологическими, пульмонологическими и другими заболеваниями быть участниками клинический испытаний лекарственных препаратов.
Вторую группу составляют лица, которые могут стать субъектами клинических испытаний только при соблюдении определенных условий:
2.1. Несовершеннолетние могут участвовать в испытании только при условии, что: родители или законные представители дали на это информированное письменное согласие, проведение испытания необходимо для укрепления здоровья детей или профилактики инфекционных заболеваний в детском возрасте либо если целью такого исследования является получение данных о наилучшей дозировке лекарственного препарата для лечения детей. Такому исследованию должно предшествовать клиническое исследование лекарственного препарата для медицинского применения на совершеннолетних гражданах ( за исключением случаев, если исследуемый лекарственный препарат предназначен исключительно для использования несовершеннолетними).
2.2. Женщины в период беременности и грудного вскармливания при условии, что препарат предназначен для применения женщинами в указанный период, либо если исключается риск вреда женщине, плоду и ребенку.
2.3. Военнослужащие, при условии, что лекарственный препарат специально разработан для применения в условиях военных действий, чрезвычайных ситуаций, профилактики и лечения заболеваний и поражений, полученных в результате воздействия неблагоприятных химических, биологических, радиационных факторов
2.4. Лица с психическими заболеваниями могут стать субъектами клинических испытаний при наличии письменного согласия их законных представителей и при условии, что препарат предназначен для лечения психических заболеваний.
В третью группу входят граждане, не перечисленные в первых двух группах. Между тем, можно выделить отдельную подгруппу наиболее « уязвимых» граждан, такое понятие вводится пунктом 3.44 «ГОСТ Р ИСО 14 155−2014. Национальный стандарт Российской Федерации. Клинические исследования. Надлежащая клиническая практика». Прямых запретов на их участие в испытаниях нет, однако, исходя из морально-этических соображений и международного опыта, не рекомендуется привлекать в качестве испытуемых:
В частности предполагается, что на готовность указанных лиц участвовать в клиническом исследовании может излишне влиять ожидание, обоснованное или нет, или выгода, связанная с участием или негативной реакцией администрации в случае отказа от участия.
[1] п. 42 ст. 4 Федерального закона № 61-ФЗ « Об обращении лекарственных средств»
[2] Приказ Минздрава России № 986н «Об утверждении Положения о Совете по этике»
[3] «ГОСТ Р 52 379−2005. Национальный стандарт Российской Федерации. Надлежащая клиническая практика».
Правду скрыть уже не получится: Как не стать жертвой вакцинации от коронавируса
Итак, все вокруг говорят, что надо идти вакцинироваться. А недавно глава Роспотребнадзора Анна Попова прямым текстом заявила, что необходимо привить от коронавируса буквально всё население России. Сто процентов. Эксперты объяснили, почему невозможно вакцинировать всех, и выдали полный список противопоказаний. Есть чего опасаться. Кстати, своя версия противопоказаний нашлась и на сайте оперативного штаба, но об этом чуть позже.
Беременность – особенный случай
Как отметил доктор медицинских наук Дмитрий Еделев, заявления о необходимости привить всех малограмотны. Хотя бы потому, что до 10 процентов людей имеют противопоказания к прививкам.
Также известно, что для гарантированного прерывания инфекционного процесса нужно вакцинировать не менее 60, самое большее – не менее 70 процентов населения. Даже о 80 процентах речи не идёт, не говоря уже о 100.
Руководитель лаборатории эпигенетики Института общей генетики им. Вавилова РАН Сергей Киселёв подтвердил, что действительно есть категории людей, которым вакцинация может быть противопоказана. Он подчеркнул, что большинство вакцин противопоказаны беременным женщинам, потому что при взаимодействии с плодом может сложиться опасная ситуация. Развивающийся плод – это тоже иммунная реакция с женским организмом. А тут добавляется ещё одна реакция в виде вакцины. Поэтому конфликт возможен.
Если есть отвод по медицинским показаниям, вакцинироваться не стоит. Касается это и хронических заболеваний, причём стоит опасаться и принятия решений в период ремиссий,
– отметил Сергей Киселёв.
Он также уточнил, что у аденовирусных вакцин наблюдаются проблемы с тромбозами, и поэтому в мире приостанавливают их применение.
«Если брать то, что в мире происходит, у некоторых вакцин действительно наблюдаются противопоказания. И об этом публикуются некоторые научные исследования, после чего правительства стран реагируют», – пояснил эксперт.
«Медотвода от прививок быть не может»
А вот главный врач городской клинической больницы № 71 Москвы Александр Мясников считает, что «медотвода от прививок быть не может» и абсолютных противопоказаний к вакцинации крайне мало.
«Я назову, пожалуй, лишь одно: анафилактический шок на введение первого компонента вакцины», – пояснил он, добавив, что борется с медотводами всю жизнь.
По его словам, не может быть противопоказаний одних для всех, и медотвода одного для всех.
«Потому что формула простая: надо делать прививку тогда, когда опасность не делать больше, чем опасность самой вакцины. Поэтому, может быть, аллергическая реакция у молодого, здорового действительно является медотводом, а у пожилого с факторами риска – нет. Потому что аллергия – это одно, а пережить зиму у него шансов не так много, если он заболеет. И это резко повышает ответственность врачей», – пояснил доктор.
При этом любые медотводы от прививок должны быть заверены коллегиально, настаивает Александр Мясников.
И ещё раз… На самом деле, чтобы вы понимали, медотвода от прививок быть не может. Их практически нет. Я не знаю таких состояний. Что, рак – ради Бога. Химиотерапия – да, она будет меньше работать. Даже анафилактический шок у человека был, а если у него множественные факторы риска и он может умереть, значит, надо делать в условиях, так сказать, реанимационных, но делать,
Умер… с хорошим титром антител
Между тем ранее стало известно о «засекреченном» эффекте вакцинации от COVID-19. Знают о нём немногие. В частности, список побочных реакций размещён на сайте Минздрава. Однако многие СМИ до недавнего времени обходили документ стороной.
В письме отмечается, что среди осложнений могут наблюдаться абсцесс или флегмона в месте укола, шоковая реакции от прививки, судороги. Также в документе чётко прописаны противопоказания, и их немало. Неслучайно министр здравоохранения России Михаил Мурашко порекомендовал при плохом самочувствии после прививки вызвать скорую помощь.
Доктор медицинских наук Владислав Шафалинов считает мнение о том, что после вакцинации никто не умирает, «чушью».
«Это чушь. Мне бы в глаза человеку посмотреть, который это говорит. Да люди уже и так всё знают, им бесполезно лапшу на уши вешать. Конечно, и после вакцинации люди болеют, некоторые – очень тяжело, а кто-то и умирает», – пояснил Владислав Шафалинов.
Он также рассказал о своих знакомых, которым прививка, увы, не помогла.
У меня несколько друзей, привитые, с хорошим титром антител, мои ровесники, заболели и умерли от коронавирусной инфекции. Что мне думать про прививку в этой ситуации?
– заключил доктор медицинских наук.
В целом эксперты сошлись во мнении, что перед прививкой каждый человек должен внимательно ознакомиться со списком противопоказаний, сообщить врачу о всех нежелательных реакциях на прививки, если они раньше наблюдались. И только с учётом этого принимать решение о вакцинации. Ниже мы приводим противопоказания к прививке, сформулированные специалистами Минздрава.
Противопоказания к вакцинам:
Гам-КОВИД-Вак («Спутник V»)
– гиперчувствительность к какому-либо компоненту вакцины или вакцине, содержащей аналогичные компоненты;
– тяжёлые аллергические реакции в анамнезе, период грудного вскармливания;
– острые инфекционные и неинфекционные заболевания (в этом случае вакцинацию проводят через 2-4 недели после выздоровления или ремиссии).
Противопоказания для введения второго компонента: анафилактический шок, тяжёлые генерализированные аллергические реакции, судорожный синдром, температура выше 40 градусов после получения первого компонента.
«ЭпиВакКорона»
– гиперчувствительность к компонентам препарата (гидроокиси алюминия и другим), тяжёлые формы аллергических заболеваний, реакция или поствакцинальное осложнение на предыдущее введение вакцины;
– острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения;
– иммунодефицит (первичный), злокачественные заболевания крови и новообразования;
– беременность и период грудного вскармливания;
– возраст до 18 лет (в связи с отсутствием данных об эффективности и безопасности).
Если после введения первой дозы вакцины развилась аллергическая реакция, вводить вторую дозу вакцины запрещается.
«КовиВак»
– серьёзная поствакцинальная реакция (температура выше 40 градусов, гиперемия или отёк более 8 см в диаметре) или шокоподобное состояние, развившиеся в течение 48 часов после вакцинации, судороги;
– отягощённый аллергологический анамнез (анафилактический шок, отёк Квинке, полиморфная экссудативная экзема, гиперчувствительность или аллергические реакции на введение каких-либо вакцин в анамнезе, известные аллергические реакции на компоненты вакцины и др.);
– беременность и период грудного вскармливания;
– возраст до 18 лет или после 60 лет.
Временные противопоказания: острые лихорадочные состояния, острые инфекционные и неинфекционные заболевания, хронические инфекционные заболевания в стадии обострения.
«Спутник Лайт»
– гиперчувствительность к какому-либо компоненту вакцины или вакцине, содержащей аналогичные компоненты;
– тяжёлые аллергические реакции в анамнезе;
– острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, беременность и период грудного вскармливания;
– возраст до 18 лет и после 60 лет.
С осторожностью допускается применение при хронических заболеваниях печени и почек, эндокринных заболеваниях, тяжёлых заболеваниях системы кроветворения, эпилепсии и других заболеваниях ЦНС, остром коронарном синдроме и остром нарушении мозгового кровообращения, миокардитах, эндокардитах, перикардитах.
Вследствие недостатка информации вакцинация может представлять риск для пациентов с аутоиммунными заболеваниями, с онкологией.
В завершение лишний раз просим: будьте внимательны к себе, заботьтесь о своём здоровье и консультируйтесь с медиками, делая тот или иной выбор.
13 самых известных вакцин от коронавируса: чем они отличаются и с какими проще путешествовать
По состоянию на 18 октября 2021 года в мире одобрено 23 вакцины от коронавируса.
При этом статус вакцин от COVID-19 постоянно меняется. Сначала препарат одобряет национальный минздрав — это значит, что вакциной можно прививать граждан конкретного государства. Правительства некоторых других стран могут решить, что этого им достаточно, и разрешить въезд привитым этой вакциной людям. Например, прививки российской вакциной «Спутник V», которая пока получила разрешение на применение только от российского Минздрава, признают в Индии, Турции, Черногории и еще в 62 странах.
Правительства других стран могут счесть, что признания вакцины только в стране, где ее создали, недостаточно. При этом они доверяют Всемирной Организации Здравоохранения и готовы принимать туристов, привитых вакциной, которая получила одобрение экспертов ВОЗ.
Обновляемая база данных RAPS о вакцинах со списком стран, в которые имеют право въехать привитые люди
Вторая авторитетная организация, которая занимается одобрением вакцин, — Европейское агентство по лекарственным средствам, или EMA. Это агентство отвечает за научную оценку, надзор и мониторинг безопасности лекарственных средств в ЕС. Эта организация одобрила меньше вакцин, чем ВОЗ.
Статус вакцин на сайте ВОЗ — актуален на 11 ноября 2021 годаPDF, 323 КБ
Тем не менее для въезда в большинство стран — например, в Австрию, Финляндию — достаточно прививки, которую одобрила либо ВОЗ, либо ЕМА. Ни одна российская вакцина ни одобрения ВОЗ, ни одобрения EMA пока не получила.
Это значит, что россияне с сертификатом о вакцинации российскими вакцинами не могут въехать без ПЦР-теста ни в страны Евросоюза, ни в США, ни в страны, правительства которых ориентируются на список ВОЗ, если они не одобрили российскую вакцину в одностороннем порядке. И наоборот: люди, привитые зарубежными вакцинами, даже если они признаны ВОЗ или EMA, не могут въехать в Россию без ПЦР-теста.
Чтобы было проще разобраться, какая вакцина подойдет для конкретной страны, пройдите короткий тест.
При этом ситуация с вакцинами постоянно меняется: например, меняются их названия, а ВОЗ и EMA понемногу добавляют в свои списки новые препараты.
Чтобы избежать путаницы, мы решили собрать данные о всех российских и семи зарубежных вакцинах, получивших одобрение ЕМА или ВОЗ, и объединить их в одном материале. Когда информация изменится, мы обновим материал.
Будьте внимательны к источникам информации о здоровье — и сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Одобрение Минздрава РФ. Есть.
Одобрение ВОЗ. Находится на стадии оценки. На 21.10.2021 процесс одобрения временно возобновился.
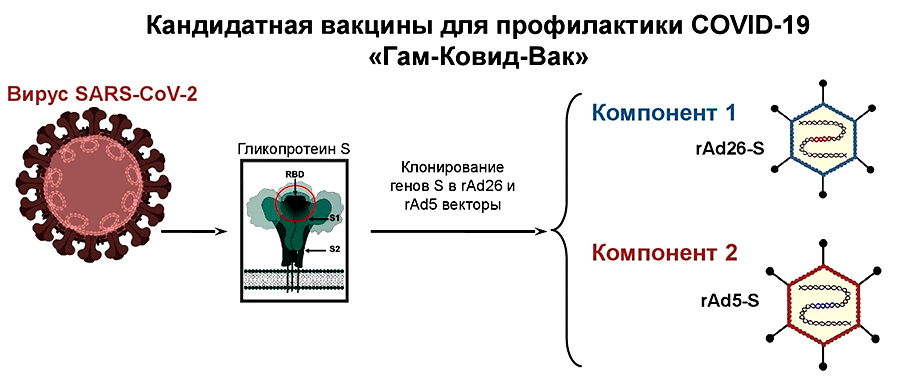
Тип вакцины. Аденовирусная.
Как работает. Вакцина содержит человеческий аденовирус, из которого вырезали гены, отвечающие за патогенность и размножение, но добавили ген с инструкцией по созданию белка, из которого построены шипы на оболочке коронавируса.
После прививки аденовирус проникает в мышечные клетки и распаковывает там инструкции к вирусному белку. Клетка берет их на вооружение, создает вирусный белок и превращается в учебное пособие для иммунных клеток.
Сколько нужно прививок. Для надежной защиты требуется две дозы вакцины, которые нужно вводить с интервалом в 21 день.
Доказательства эффективности. Самый изученный препарат из всех, которыми можно привиться в России. Эффективность этой вакцины подтверждена не только в российских, но и, например, в бразильских исследованиях.
Кому подходит. Людям старше 18 лет, если у них нет аллергии на компоненты вакцины. Влияние препарата на беременных и кормящих женщин пока изучено недостаточно, но можно привиться после консультации с врачом.
Одобрение Минздрава РФ. Есть.
Тип вакцины. Аденовирусная.
Как работает. «Спутник Лайт» — то же самое, что и первая доза вакцины «Спутник V». Одна доза препарата обеспечивает эффективную защиту уже переболевших людей и хорошо подходит для ревакцинации.
Сколько нужно прививок. Для надежной защиты требуется одна доза вакцины.
Применение вакцины «Спутник V» в Аргентине — отчет Министерства здравоохранения провинции Буэнос-АйресPDF, 393 КБ
Доказательства эффективности. Третья фаза клинических испытаний этого препарата завершится только 31 января 2022 года. Однако, судя по всему, работает даже одна доза: по данным Минздрава Буэнос-Айреса, у 89% людей, получивших одну дозу вакцины, выработались антитела.
Кому подходит. Людям от 18 до 60 лет, если у них нет аллергии на компоненты вакцины и не было тяжелых аллергий в прошлом. Беременным и кормящим женщинам препарат противопоказан. Для формирования надежного иммунитета людям старше 60 лет рекомендуется получить две дозы вакцины «Спутник V».
Другие названия, в том числе старые. CoviVac.
Одобрение Минздрава РФ. Есть.
Тип вакцины. Инактивированная.
Сколько нужно прививок. Для надежной защиты требуется две дозы вакцины, которые нужно вводить с интервалом 14 дней.
Доказательства эффективности. Третья фаза клинических испытаний этого препарата пока не завершена — предполагается, что исследования закончатся 30 декабря 2021 года. Чтобы узнать результаты, разработчики вакцины предлагают следить за новостями о вакцине на сайте Центра им. Чумакова.
Кому подходит. Людям от 18 лет, если у них нет аллергии на компоненты вакцины и не было тяжелых аллергий в прошлом. Беременным и кормящим женщинам препарат противопоказан.
Гонка во спасение: безопасны ли вакцины против коронавируса?
Гонка во спасение: безопасны ли вакцины против коронавируса?
По мнению многих специалистов, только создание эффективной вакцины сможет избавить человечество от проблем, связанных с новым коронавирусом
Автор
Редакторы
Несколько месяцев назад один из ведущих экспертов по прививкам, американский врач Пол Офит, назвал прогнозы о начале массовой вакцинации против коронавируса ранее чем полтора-два года «абсурдно оптимистичными». Однако клинические исследования первых вакцин уже начались, в том числе, в России: их вовсю тестируют на добровольцах, а китайскую векторную вакцину Ad5-nCoV одобрили для вакцинации военных! Чем грозит подобная спешка и не скажется ли она на качестве кандидатов на роль панацеи против «чумы XXI века»?
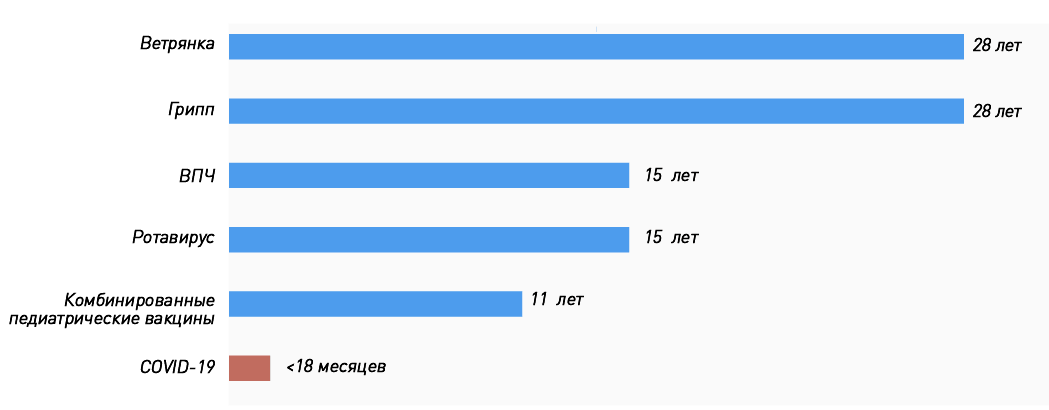
Мы привыкли, что процесс разработки вакцины от идеи до массовых прививок занимает не один год, и каждый препарат проходит несколько стадий исследований (тестирование в лаборатории, на животных, три фазы клинических исследований на людях), участие в которых принимают от 10 000 до 50 000 человек. Кажется естественным, что такие исследования длятся годами (на «Биомолекуле» есть целый спецпроект, посвященный вакцинации). Фактически история вакцинации [1] не знает примеров, когда вакцину от абсолютно нового возбудителя приходилось бы разрабатывать в условиях пандемии и быстрого распространения инфекции. А если прибавить сюда современные технологии, когда геном вируса расшифровали за считанные недели, ситуация становится и вовсе уникальной. Поэтому нет большого смысла «примерять» сроки создания уже существующих вакцин (рис. 1) к коронавирусным.
Рисунок 1. Годы, ушедшие на разработку некоторых вакцин: от идеи до регистрации. Сроки разработки вакцин против ВПЧ и ротавируса включают время, прошедшее от появления прототипа до регистрации препарата.
Рекордные сроки создания ОПВ в первую очередь связаны с тем, что вакцинные штаммы были уже разработаны: американский вирусолог Альберт Сэйбин передал их советским ученым, так как в США не только медлили с внедрением живой вакцины, но и возводили на ее пути всевозможные препятствия. Во-первых, там уже прививали инактивированной полиовакциной (пусть не очень эффективной, но все равно значительно снизившей заболеваемость). Во-вторых, считалось, что живые вакцинные штаммы потенциально опасны, так как в редких случаях будут вызывать параличи (как впоследствии и оказалось). Тем не менее введение ОПВ в СССР в первый же год позволило снизить заболеваемость в десять и более раз (читайте на «Биомолекуле» интервью с сыном одного из разработчиков ОПВ Константином Чумаковым [3]). В одной только Эстонии она уменьшилась с 963 случаев в 1958 году до 8 — в 1959 году [4].
И это не единственный пример: живая рекомбинантная вакцина против лихорадки Эбола от компании MSD (Merck, Sharp and Dohme) Ervebo тоже прошла этот путь довольно быстро: с 2013 года, когда был произведен первый лот для клинических исследований, до регистрации в 2019 году [5], [6]. Причем массово прививать ею начали еще до официальной регистрации.
Эта вакцина просуществовала на рынке всего 9 месяцев. За это время было привито 79 600 доз. О том, что в редчайших случаях она может стать причиной инвагинации, было известно и до регистрации: по данным клинических исследований III фазы среди 10 054 привитых было 5 случаев против одного в контрольной группе (4633 участника). На основании этой информации Консультативный комитет по практике иммунизации (ACIP) рекомендовал постлицензионный мониторинг инвагинации у привитых. Для справки: инвагинация кишечника встречается у младенцев со средней частотой 1,5–4 случая на 1000 детей. Наиболее частая ее причина — вирусные кишечные инфекции.
В истории вакцинации были и другие неудачи:
Эта неудача не остановила исследователей — новая живая вакцина против RSV сейчас проходит клинические исследования на детях [9].
Короче говоря, от проколов не застрахован никто, поэтому сейчас многих волнует вопрос, не скажется ли беспрецедентная гонка в разработке вакцин против SARS-CoV-2 на их безопасности. Масла в огонь подливает ВОЗ, которая стремится упростить разработку и дает зеленый цвет контрольным исследованиям, когда привитых добровольцев заражают коронавирусом, чтобы ускорить процесс тестирования и приблизить начало массовых прививок.
Адекватно ли это сложившейся ситуации (коронавирус все-таки не чума и не лихорадка Эбола) и не обернутся ли «упрощения» боком? Этот вопрос я задала Представительству ВОЗ в РФ. Во Всемирной организации здравоохранения считают, что ничего подобного не произойдет, а разработке поможет беспрецедентное международное сотрудничество:
«Международная инициатива ACT Accelerator дает возможность ученым, врачам, финансовым организациям и производителям со всего мира сотрудничать и делиться данными. Это ускорит разработку вакцины, поскольку позволяет использовать разные совместные стратегии:
В целом, ускоренная разработка не означает экономии в отношении безопасности и/или эффективности: каждая вакцина-кандидат будет оцениваться с использованием строгих критериев, установленных ВОЗ; к каждой будут применяться высокие стандарты и правила, касающиеся любой вакцины, одобренной для использования национальными и международными регулирующими органами».
Страшное слово «вакцина»
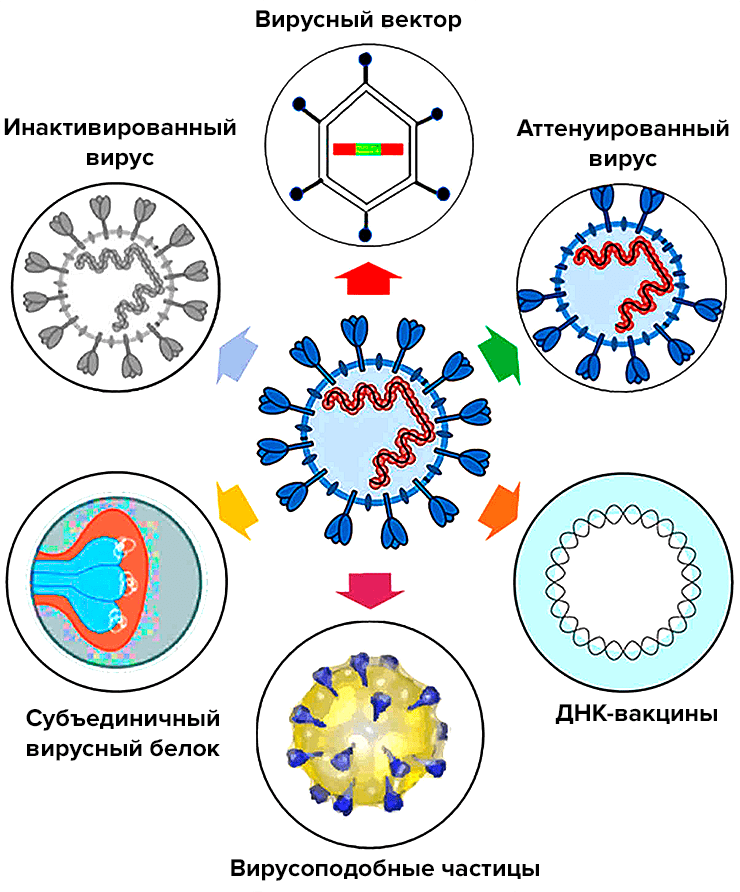
Каждую неделю перечень разрабатываемых вакцин от COVID-19 на сайте ВОЗ пополняется новыми кандидатами (рис. 2) [10]. В разработке используются разные технологии, и Всемирная организация здравоохранения планирует потратить 18,1 млрд долларов на закупку 2 млрд доз разных видов вакцин, «чтобы все имели возможность получить необходимые дозы» (а не только жители стран-разработчиков).
Рисунок 2. Виды разрабатываемых вакцин против SARS-CoV-2. Несмотря на обилие кандидатов и разнообразие подходов, до финиша, скорее всего, дойдут считанные вакцины: многие отсеются на стадии доклинических и клинических исследований. Наряду с обычными инъекционными препаратами разрабатывается несколько интраназальных вакцин (в том числе в питерском Институте экспериментальной медицины). Такие вакцины вводятся в виде назального спрея и в первую очередь защищают слизистые — «входные ворота» инфекции, — так как помимо иммуноглобулинов IgG, стимулируют еще и выработку IgA, которые играют заметную роль в противодействии возбудителям респираторных и кишечных заболеваний.
Практически все прототипы уже находятся на тех или иных фазах исследований, а китайскую векторную вакцину от CanSino Biologics недавно одобрили для вакцинации китайских военных. В стадии исследований на добровольцах находятся более 20 вакцин:
Что это за вакцины?
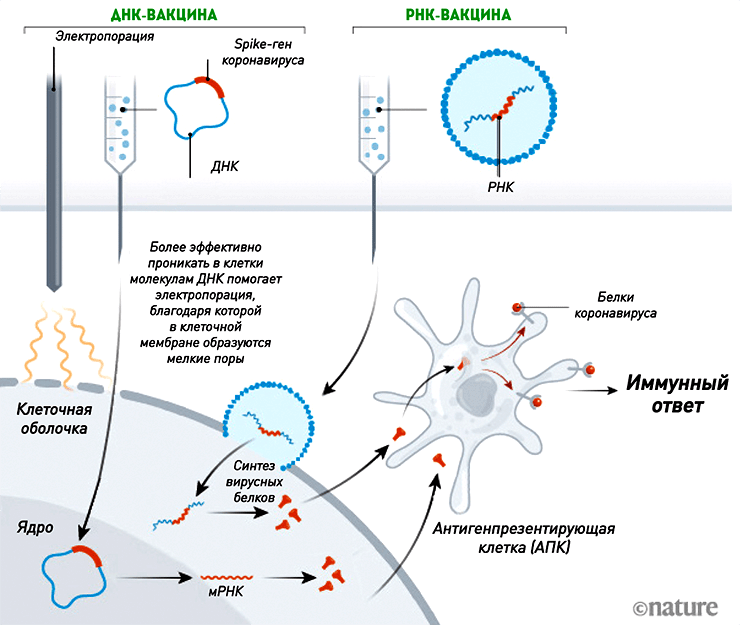
ДНК- и РНК-вакцины
S — от англ. слова spike — «шип».
Рисунок 3. Механизм действия ДНК- и РНК-вакцин. Нуклеиновые кислоты проникают в клетки и запускают синтез копий вирусных белков, к которым впоследствии вырабатывается иммунитет. Несмотря на то, что ДНК проникает в ядро для осуществления транскрипции, ни плазмидная ДНК (за крайне редким исключением [39]), ни мРНК не встраиваются в геном клетки.
Эти безвредные белки экспонируются на поверхности клеток. Что происходит дальше и как именно формируется иммунная память, подробно показано в видео 1.
Видео 1. Развитие иммунного ответа и формирование иммунной памяти
У вакцин на основе нуклеиновых кислот масса достоинств:
У РНК-вакцин есть отдельные преимущества:
Недостатки у этих вакцин тоже имеются:
Потенциальными рисками мРНК-вакцин могут стать аутоиммунные реакции и образование тромбов [13]; бактериальные плазмиды ДНК-вакцин теоретически (но маловероятно) могут нести гены устойчивости к антибиотикам.
Технологии производства нуклеиновых вакцин появились в начале 1990-х годов. И хотя до сих пор нет ни одной одобренной для людей ДНК- или РНК-вакцины, их используют в ветеринарии (ДНК-вакцина против вируса Зика для лошадей), а препараты на основе рекомбинантной плазмидной ДНК разрабатывают для генной терапии некоторых заболеваний (в том числе раковых) [14]. Поэтому нельзя сказать, что такие вакцины — нечто абсолютно новое и неизученное (рис. 3).
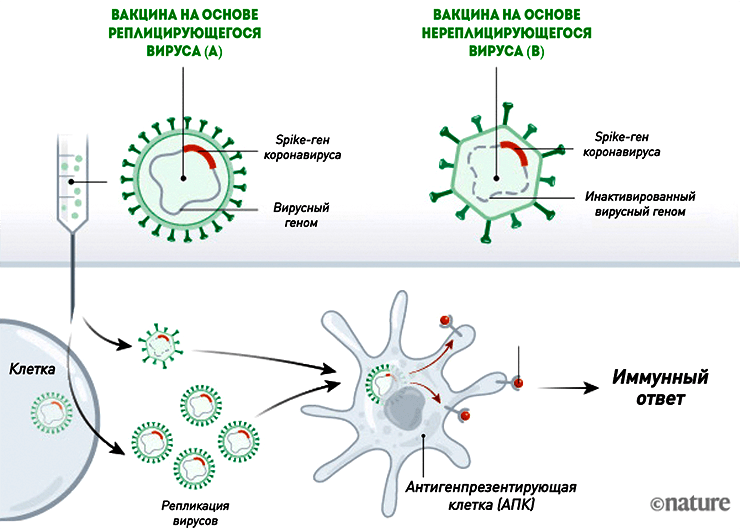
Векторные вакцины
Во многом они похожи на нуклеиновые, но, в отличие от них, уже используются для вакцинации людей против лихорадки Эбола. Такие вакцины от COVID-19 состоят из безопасного для человека вируса (вектора), в геном которого встроен ген SARS-CoV-2, кодирующий S-белок. Вместе с вакциной вектор проникает в восприимчивые к нему клетки и запускает синтез «начинки» (белков) — тех самых шипиков оболочки коронавируса (рис. 4). Сам вектор обычно не воспроизводится, так как нужные для этого гены «отключены». Благодаря этому векторные вакцины являются довольно безопасными [11].
Рисунок 4. Механизм действия векторных вакцин. Такие вакцины бывают двух видов: на основе размножающегося (реплицирующегося) вектора (A) и нереплицирующегося (B).
Клинические исследования с участием онкологических больных показали, что большие дозы аденовирусных векторов нельзя вводить внутривенно. Кроме того, при многократном введении они могут вызвать цепную реакцию активации тромбоцитов, которая чревата токсическим шоком. Но все не так страшно, потому что «существуют практические способы блокировать действие активирующего фактора тромбоцитов и снизить токсичность, обусловленную этим путем». Важно понимать, что к вакцинам эти нежелательные явления не относятся: их не вводят внутривенно, да и лечебные дозы значительно больше профилактических, но, как говорится, «предупрежден — значит вооружен».
Хочу заметить, что вообще-то подобные вещи не должны практиковаться, потому что эффективность любой экспериментальной вакцины в предотвращении заражения до начала клинических исследований неизвестна. Поэтому при работе сотрудники должны соблюдать все необходимые правила безопасности, а не прививаться.
Векторные вакцины на основе реплицирующегося вируса
С ними немного сложнее, так как это конструкция два-в-одном: берут уже существующий живой вакцинный вирус (например, вирус гриппа или кори), в геном которого встраивают нужный ген SARS-CoV-2. В результате получается гибрид: вирион векторного вируса плюс ген белка оболочки коронавируса (рис. 4). Попадая в клетки, вектор начинает размножаться, поэтому теоретически такая вакцина должна убивать сразу двух зайцев: обеспечивать защиту против кори или гриппа и COVID-19. Большое преимущество реплицирующихся векторов в том, что технология культивировани и свойства векторных вирусов известны, так как их годами используют для вакцинации. С другой стороны, вектор должен быть правильно «сконструирован», а иммунный ответ — формироваться к обеим его составляющим: не должно быть такого, что к одному из антигенов вакцины иммунитет будет менее стойким, чем ко второму.
Векторный вирус не обязательно представляет собой гибрид — это может быть, к примеру, вакцинный вирус кори со встроенным геном, который срабатывает на промежуточном цикле, синтезируя нужный белок. В этом случае на выходе из клетки будут два «продукта»: вирусы кори и белки коронавируса.
Живые, инактивированные, вирусоподобные и белковые вакцины
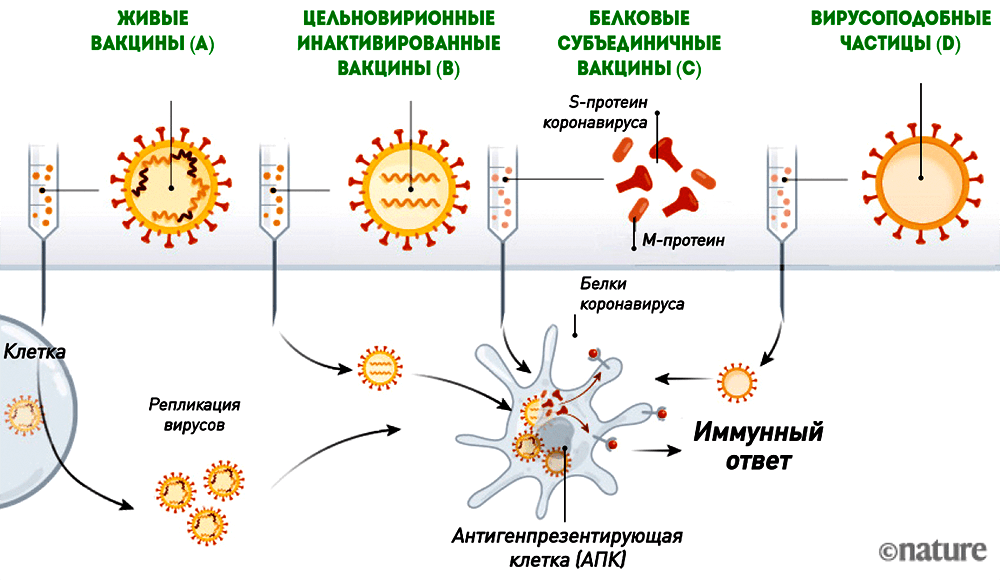
Антигеном этих вакцин является либо вирион коронавируса (живой или инактивированный), либо вирусные белки, к которым формируется иммунный ответ (рис. 6).
Рисунок 6. Живые вакцины (A), цельновирионные инактивированные вакцины (B), белковые субъединичные вакцины (C) и вирусоподобные частицы (D)
Живая вакцина — самая трудоемкая и сложная в разработке, но при этом обеспечивающая наиболее эффективный и длительный иммунитет. Ее антигеном является живой аттенуированный (то есть ослабленный) штамм (рис. 6А). Получить его можно, ослабив исходный вирус таким образом, чтобы он стал безопасным для человека, но при этом обеспечивал иммунитет к оригиналу. Этот процесс требует многократного пассирования вируса в клеточных линиях, где ему «позволяют» размножаться и мутировать до тех пор, пока исследователи не получат штамм с нужными свойствами. Живой вакцинный вирус сохраняет способность к размножению, поэтому разработчикам необходимо убедиться, что он действительно безопасен для человека. О разработке живой вакцины против коронавируса заявили всего несколько производителей. Это неудивительно, так как работа над ней требует специализированной платформы и технологии быстрого культивирования вакцинного штамма. Вряд ли живая вакцина появится и будет зарегистрирована так же быстро, как РНК- или векторная.
Инактивированные вакцины тоже содержат исходный вирус, но с «подрезанными крылышками» — размножаться он не может, так как инактивирован («убит») нагреванием или дезинфицирующими средствами (рис. 6B).
Белковые субъединичные вакцины содержат только необходимые для стимуляции иммунитета вирусные белки (рис. 6C), которые сейчас чаще всего получают с помощью рекомбинантной экспрессии.
Вирусоподобные частицы (virus-like particles, VLP) — это вирион-пустышка без генетической «начинки», который сам по себе является антигеном (рис. 6D).
Инактивированные, субъединичные и VLP-вакцины более безопасны, но менее эффективны, чем живые, поэтому ими обычно прививают несколько раз. Наиболее эффективна из них цельновирионная инактивированная, содержащая целый убитый вирус, но чем больше вирусных белков (пусть и инактивированных) поступает в организм, тем выше реактогенность.
Производство и разработка этих вакцин требует соблюдения множества условий:
Есть ли альтернативы?
В начале пандемии было много разговоров о том, что уберечь от SARS-CoV-2 (по крайней мере, в краткосрочной перспективе) могут старые-«добрые» живые вакцины: БЦЖ, противокоревая, ОПВ [16], а в Японии чудодейственную силу приписывали даже вакцинам против клещевого энцефалита [17] (хотя для этого не было никаких серьезных оснований). В общем, складывалось впечатление, что ученые хватались за любую соломинку и старались доказать ее эффективность.
Самые большие надежды возлагались на вакцину против туберкулеза — БЦЖ [18]. О ее влиянии на клеточный иммунитет и уменьшение смертности среди привитых младенцев известно довольно давно [19]. Также не секрет, что ее используют при лечении рака мочевого пузыря. Однако причем тут защита от коронавируса? Выдвигались разные аргументы. Например, разница в количестве смертельных исходов от COVID-19 в странах, где БЦЖ прививают (Япония, Бразилия), и там, где эту вакцину уже давно не используют для массовой вакцинации (США, Италия, Нидерланды) [20]. Действительно, весной 2020 года в Италии и США смертность была высокой, тогда как в Японии и Бразилии — на удивление низкой. Сейчас уже ясно, что младенческая вакцинация БЦЖ здесь ни при чем: в Бразилии (как, впрочем, и в нашей стране) не произошло никакого «коронавирусного» чуда, но тогда об этом еще никто не знал. Кроме того, некоторые надежды внушали данные по заболеваемости в Германии: в восточной части страны (бывшей ГДР, где БЦЖ прививали всем младенцам по примеру СССР) заболеваемость и смертность были значительно ниже, чем в западной (бывшей ФРГ).
Сейчас идут исследования влияния младенческой вакцинации БЦЖ на смертность от COVID-19. Предварительные (и весьма обнадеживающие) данные были получены в нескольких городах Южной Америки. Однако есть нюанс: так как не существует единой общемировой системы учета смертности от коронавируса, непонятно, насколько оптимистична эта информация. Если в статистике учитываются только смерти, причиной которых стал непосредственно SARS-CoV-2, этим выводам грош цена. К тому же, если у БЦЖ действительно есть защитный эффект, он бы уже показал себя в Испании, где этой вакциной массово прививали до 1981 года.
То же самое касается противокоревой прививки. Да что там прививка — массовая вакцинация против кори началась в США только в 1968 году, и те, кто родился раньше, успел ею переболеть. Но получается, что именно люди, натренированные болезнью и имеющие стойкий иммунитет, находятся в группе наибольшего риска осложнений и летального исхода от коронавируса. Несомненно, живые вакцины стимулируют клеточный иммунитет и влияют на общую защищенность привитых от вирусных и некоторых бактериальных заболеваний (неспецифический защитный эффект), но это не длится годами!
По данным in vitro, SARS-CoV-2 наиболее чувствителен к интерферонам альфа и бета и их формам [25].
Константин Чумаков (c которым на «Биомолекуле» недавно вышло интервью [3]), профессор Университета Джорджа Вашингтона и Мэрилендского университета, заместитель директора по науке в отделе вакцин FDA считает, что такое более чем возможно. Свое мнение он основывает на исследованиях ОПВ, проведенных его родителями Михаилом Чумаковым и Мариной Ворошиловой в 1970-х годах во время сезонных эпидемий гриппа: «. мои родители обнаружили, что (. ) когда детей прививали этой вакциной, безопасный вакцинный вирус вытеснял все другие вирусы, которые обычно можно найти у здоровых детей. Самое интересное произошло в 1970 году, когда они провели клинические исследования на более чем 60 000 людей, и при этом выяснилось, что вакцина против полиомиелита защищает от гриппа лучше, чем противогриппозная вакцина. Примечательно, что моя мама была единственным в мире исследователем, который изучал этот эффект систематически» [26].
Здесь необходимо сделать уточнение: на стр. 7 статьи Марины Ворошиловой Potential Use of Nonpathogenic Enteroviruses for Control of Human Disease написано, что она изучала влияние на сезонные вирусные заболевания не только ОПВ, но и живых энтеровирусных вакцин (LEV), штаммы для которых были получены в результате исследования кала здоровых новорожденных младенцев и детей старшего возраста [24].
Звучит многообещающе, но проблема в том, что эти эксперименты были проведены 50 лет назад на взрослых, многие из которых не были привиты против полиовирусов в детстве или не переболели ими (массовое применение ОПВ в СССР началось в 1960 году). Сейчас ситуация абсолютно иная: подавляющее большинство взрослых во всем мире привиты полным курсом из 5–10 доз ОПВ, так что они надежно и, скорее всего, пожизненно защищены от полиовирусов. Это значит, что если привить ОПВ взрослым из групп риска, вакцинные вирусы будут нейтрализованы защитными антителами.
Однако в развитых странах мира ОПВ давно не используют, и многие молодые взрослые привиты инактивированной вакциной. Может быть, стоит привить ОПВ им? Тоже вряд ли — не факт, что и в этом случае ОПВ будет иметь эффект: полный курс ИПВ все-таки эффективен, поэтому вакцинные вирусы будут нейтрализованы уже существующими антителами. Мало того, здесь есть еще одна проблема: привитые живой полиовакциной выделяют мутировавшие в их организме вакцинные вирусы в окружающую среду. И случается, что они вновь обретают свойство вызывать параличи. Хотя опасности будут подвергаться не все, а только непривитые, частично привитые или по каким-либо причинам утратившие иммунитет после вакцинации (в том числе из-за трансплантации костного мозга или онкологических заболеваний [27]), перспектива появления на «чистых» территориях полиовирусов, произошедших от вакцинных, вряд ли приемлема.
И наконец главный вопрос: на каком основании мы сравниваем между собой сезонный грипп и SARS-CoV-2? Это абсолютно разные по своим свойствам вирусы, поэтому как бы заманчиво ни звучали результаты исследований Марины Ворошиловой, имеет ли смысл сильно обнадеживаться? Даже если ОПВ эффективна в краткосрочной перспективе (этот момент собираются исследовать в Институте вирусологии человека при Медицинской школе Мэриленда), что дадут эти несколько недель? Вряд ли неспецифический эффект будет настолько мощным, что полностью остановит передачу инфекции. Судя по всему, без специфической вакцины против SARS-CoV-2 обойтись не удастся.
Вакцины против коронавируса: безопасность и эффективность
Сказать, что в нашей стране настороженно относятся к прививкам — ничего не сказать! Минимум 20% населения и каждый пятый медицинский работник если не являются их противниками, то хотя бы считают, что «прививки — это небезопасно». Поэтому не удивительно, что в последние недели в соцсетях и СМИ поднялась огромная волна страха в отношении разрабатываемых вакцин: их называют «бомбой замедленного действия», советуют относиться с предельной осторожностью, почему-то сравнивают с вакциной против лихорадки денге (хотя это абсолютно другая история). Складывается впечатление, что большинство обсуждающих надеются если и переболеть COVID-19, то бессимптомно. И мало кого волнует, что лечат его отнюдь не безопасными и далеко не всегда эффективными препаратами с большим количеством побочных эффектов, из которых аллергия, наверно, самый безобидный. Помните противомалярийные лекарства (гидроксихлорохин и хлорохин), которые сначала рассматривали как панацею [25]? В середине июня их запретили использовать для лечения коронавируса в США из-за кардиотоксичности и негативного влияния на смертность [28]! А фавипиравир, азитромицин, антикоагулянты, моноклональные антитела, низкомолекулярные гепарины? Все они являются достаточно агрессивными медикаментами с серьезными нежелательными эффектами.
Фактически мы находимся в ситуации, когда «в полевых» условиях (то есть на пациентах) тестируют эффективность разных лекарственных препаратов — иного выхода нет. Пока нет. Только эффективная вакцина поможет вздохнуть спокойнее и более-менее вернуться к привычному ритму жизни. Но проблема в том, что многие боятся прививок больше чем лекарств, хотя для этого нет оснований. Чтобы доказать это, я собрала наиболее частые вопросы, касающиеся разрабатываемых вакцин против SARS-CoV-2, и постаралась ответить на них максимально объективно, а два особо каверзных задала к.ф.н., исполнительному директору ООО «ИФАРМА» Наталье Востоковой. Пожалуй, с них и начну.
Исследования
Анна Ремиш (АР): Многие боятся, что в условиях спешки вакцины против коронавируса не успеют как следует исследовать. Люди считают, что нельзя начинать массовую вакцинацию, не протестировав новую вакцину годами. Насколько обоснованы эти опасения и нужно ли, действительно, «придержать» новые вакцины, понаблюдав за привитыми добровольцами не менее года?
Наталья Востокова (НВ): Для оценки эффективности и безопасности вакцины против COVID-19 ВОЗ разработала руководство по проведению клинического исследования фазы III. Оно обязательно должно иметь двойной слепой плацебо-контролируемый дизайн. В качестве основной оценки (первичной конечной точки) используется частота случаев COVID-19 у добровольцев, получивших исследуемую вакцину или плацебо. Нужно понимать, что ни одна вакцина не может обладать 100%-ной эффективностью у всех людей, поэтому эффективность вакцинации оценивается по частоте снижения заболеваемости по сравнению с группой плацебо.
Недавно директор Центра оценки и исследований биологических препаратов FDA (CBER) Питер Маркс заявил, что у FDA нет каких-либо научных аргументов в пользу требования минимальной эффективности будущих вакцин в 50%. Если граница будет ниже, вакцина вряд ли будет эффективной. Если же планкой станет порог в 70–80%, который как раз необходим для ликвидации вируса при охвате прививками минимум 70% населения планеты, не факт, что уже разработанные вакцины до нее «дотянутся». На основании этого Маркс считает, что в каждую группу клинического исследования необходимо включить не менее 10–15 тыс. человек.
При включении достаточного количества добровольцев на фоне активного распространения инфекции трех-шести месяцев наблюдения будет достаточно для проведения оценки. Вакцина будет считаться эффективной, если у привитых участников заболеваемость COVID-19 будет наблюдаться в два раза реже, чем у непривитых, то есть из 150 заболевших соотношение добровольцев, получивших вакцину или плацебо, будет 50:100 (или менее). Конечно, все мы надеемся, что эффективная вакцина сможет полностью предотвратить передачу инфекции в обществе, и именно поэтому нужно, чтобы подавляющее большинство людей было привито, иначе даже эффективная вакцина не позволит достичь этой цели.
АР: Уместно ли с точки зрения безопасности вакцины сэкономить время, запустив испытания не друг за другом, а параллельно (например, исследования фазы II начать всего лишь на пару недель раньше фазы III)?
НВ: Цель фазы II — подобрать дозу и оптимальную схему вакцинации, которая позволит выработать стойкий иммунитет. Для этого оценивают разные параметры иммуногенности вакцины в определенные временные промежутки (в частности, как меняется титр антител со временем). Иммунная система разных людей по-разному отвечает на вакцинацию, поэтому дизайн исследования должен быть двойным слепым плацебо-контролируемым, чтобы отличить вариабельность иммунного ответа в рамках каждой схемы вакцинации от значимых различий между ними. Таким образом выбирают оптимальную схему для дальнейшего ее изучения в клиническом исследовании фазы III — ведь даже потенциально эффективная вакцина не будет работать, если доза и схема вакцинации подобраны неправильно. Такая предварительная оценка занимает от нескольких недель до нескольких месяцев и может начаться уже на этапе первого применения вакцины у добровольцев в рамках фазы I.
Что касается безопасности, то она оценивается на всех этапах клинической разработки вакцины и является ключевым фактором для принятия решений о ее дальнейшем изучении или регистрации. В рекомендациях ВОЗ по разработке вакцины против COVID-19 основным периодом сбора информации о побочных явлениях обозначены первые 14 дней после вакцинации (однако данные о безопасности собираются дольше — до 28 дней ). При этом в оценке безопасности помимо возможных нежелательных реакций важно изучить и риск непреднамеренного увеличения частоты возникновения или тяжести течения COVID-19 у привитых. Для такой оценки ВОЗ рекомендует использовать Независимый комитет по мониторингу данных, который на регулярной основе должен оценивать случаи COVID-19 у добровольцев, получивших исследуемую вакцину или плацебо.
Это минимальные сроки наблюдения — в НИИ им. Гамалеи собираются наблюдать за добровольцами полгода.
Как проходят клинические исследования вакцин
Многие представляют себе клинические исследования примерно так: есть вакцина ХХХ, сначала ее тестируют в лаборатории, потом — на животных (доклинические исследования, в которых используют разные дозировки, оценивая иммуногенность и безопасность), потом приходит очередь исследований на людях: набирают добровольцев, делают им прививки, платят какие-то деньги и проверяют титр антител. Однако в реальности дело обстоит немного иначе.
Фазы исследований
Кто может участвовать в клиническом исследовании?
Критерии отбора добровольцев регламентируются протоколом исследования и зависят от того, в какой группе населения будет применяться данная вакцина. Вполне возможно, что вакцины против коронавируса сначала будут одобрены для вакцинации здоровых взрослых, поэтому приведу требования для таких исследований:
Кто не может участвовать в клиническом исследовании?
Организационные вопросы
«Скороспелая» разработка
Из-за крайне сжатых сроков у многих складывается впечатление, что вакцины появились слишком быстро. Однако чтобы делать выводы о скорости, необходимо хорошо разбираться в процессах разработки, проверки и производства, иначе эти рассуждения переходят в разряд досужих рассуждений, не имеющих под собой никакой серьезной основы.
Почему вакцины разработали так быстро?
Если в двух словах, то векторные и мРНК-вакцины, которые сейчас тестируют на добровольцах, требуют небольших временных затрат, так как их «начинкой» является геном (мРНК вообще считается одной из самых простых конструкций [30]). Производителю не нужно тратить время на получение вакцинного штамма, его ослабление, культивирование или инактивацию. Поэтому как только в январе 2020 года был расшифрован геном SARS-CoV-2, появилась возможность начать работу над этими вакцинами. Также на скорость влияет наличие у производителя «платформы». Например, в НИИ им. Гамалеи делают векторную вакцину на платформе, которая была использована для производства векторных вакцин против лихорадки Эбола и MERS. НИЦ полиомиелита и вирусных энцефалитов им. М.П. Чумакова разрабатывает цельновирионную инактивированную вакцину, так как специализируется на производстве таких типов вакцин (вакцины против клещевого энцефалита и бешенства). И еще один немаловажный момент: в разработку вакцины против коронавируса инвестируется очень много денег, поэтому у многих производителей нет проблем с финансированием.
Будет ли массовая вакцинация осенью?
Несмотря на то, что в США надеются зарегистрировать мРНК-вакцину в конце 2020 года, в данный момент массовые прививки осенью и даже ранней зимой звучат слишком оптимистично. Производителям нужно не только успеть закончить все исследования на добровольцах и подготовить полный комплект документов для регистрации, но и произвести необходимое количество доз. А с этим проблемы: чтобы привить большинство населения России (про мир я даже не заикаюсь), необходимо минимум 100 миллионов доз. При этом производственные мощности отечественных фармкомпаний — 5–7 миллионов доз разных вакцин в месяц. К тому же нельзя перепрофилировать под коронавирус все производственные линии — мы останемся без прививок от других, более опасных заболеваний. Так что в перспективы скорой массовой вакцинации верится с трудом.
По словам Министра здравоохранения РФ Михаила Мурашко, «. медицинские работники и учителя станут первыми, кому сделают прививки от коронавирусной инфекции препаратом, разработанным центром», при этом наблюдения за привитыми добровольцами продолжатся. III фаза клинических исследований препарата должна начаться в августе.
Возможно ли, что новые вакцины будут опасны для привитых, как было с вакциной против лихорадки денге?
Мне кажется, историю с денге вспоминают для того, чтобы всех напугать, но я не стала бы ставить знак равенства между этими болезнями и вакцинами против них — они слишком разные. Лихорадка денге — очень распространенное заболевание и, в отличие от SARS-CoV-2, передается через укусы комаров. В той или иной форме ею ежегодно болеют сотни миллионов людей в мире, а смертность может достигать 2,5%. На данный момент против лихорадки денге существует только живая вакцина Dengvaxia от Sanofi. Прививают ее с девятилетнего возраста и лишь тем, кто уже переболел: у серопозитивных к денге эффективность вакцинации составляет 78,2%, у негативных — 52,5%.
Под антителозависимым усилением инфекции подразумевают ситуацию, когда антитела, связывающиеся с вирусом, не блокируют его, а наоборот, «помогают» заражать клетки. В первую очередь ADE касается не прививок, а некоторых вирусных заболеваний (в том числе и коронавирусных), возбудители которых заражают макрофаги и размножаются в них, что провоцирует системную воспалительную реакцию.
Что касается утяжеления болезни и летальных исходов у привитых, то данные об их количестве разнятся в зависимости от источника: во время массовой вакцинации на Филиппинах и в Бразилии в системе по наблюдению за побочными эффектами Sanofi были сообщения о 51 смерти, в 15 из которых причиной была лихорадка денге. Рассмотрев 14 из них, Глобальный консультативный комитет ВОЗ по безопасности вакцин не смог установить причинно-следственную связь с вакциной, назвав эти случаи «неопределенными» [32]. Тем не менее некоторые СМИ упоминают о более чем 600 погибших привитых филиппинских детях — к сожалению, без ссылок на расследования или какие-либо другие факты, заслуживающие доверия. Тут конфликт: с одной стороны официальные данные, которые могут не отражать реальной ситуации, с другой — жадные до сенсации СМИ и врачи, видящие в любой проблеме у привитых «страшное влияние вакцины». Стоит ли безоговорочно верить любому из этих источников, каждый решает сам, но вот информация к размышлению:
Теперь вернемся к коронавирусу и вакцинам против него. Во-первых, в данный момент нет точных сведений, что при COVID-19 у людей характерно антителозависимое усиление инфекции — есть косвенные признаки, которые могут свидетельствовать в его пользу, но в то же время они могут ничего не значить. На основании того, что известно сейчас, ADE при SARS-CoV-2 маловероятен, так как нет сообщений об утяжелении болезни пациентов, пролеченных сывороткой [33], [34], также не отмечалось усиления инфекции у макак, которых повторно заражали вирусом [35]. Во-вторых, разрабатываемые вакцины тестируют на животных на предмет утяжеления инфекции — если оно возникает, дальше доклинических исследований эта разработка не идет. В-третьих, для того и проводят клинические исследования на добровольцах, чтобы выяснить подобные аспекты. Подвох может быть в том, что ADE возникнет через несколько лет после выздоровления или вакцинации, но эта опасность в большей степени будет касаться переболевших, да и срок защиты прививки может быть короче этого времени, поэтому сейчас поводов для паники в отношении вакцин нет.
Какие проблемы могут возникнуть с этими вакцинами?
15 августа — День независимости Индии.
Научный мир Индии был в ярости: президент Индийской академии наук заявил СМИ, что сроки, озвученные ICMR, «неслыханны» и «обеспечат дурную славу» индийской фарминдустрии (которую и так постоянно критикуют). Позже ICMR оправдывались, что их «неправильно поняли»: 15 августа не было финальной датой, и, вообще, это было лишь попыткой сократить бумажную волокиту, а не сроки клинических исследований. Но, как говорится, осадок остался.
Не менее серьезные события происходят в США: во время празднования Дня независимости (4 июля) президент Трамп заявил, что вакцина будет готова «задолго до конца года». Однако глава FDA Стивен Хан менее оптимистичен: «Я не могу предсказать, когда она будет доступна», — сообщил он СМИ, добавив, что разработка и исследования будут основаны на «фактических данных и науке».
Так как не известна длительность иммунитета после перенесенного COVID-19 и эффективность в защите против повторного заболевания, то точно такая же проблема существует и для переболевших.
И наконец могут возникнуть трудности, связанные с производством необходимого количества доз, транспортировкой и хранением этих вакцин. Но если производство можно худо-бедно наладить, переориентировав несколько фармкомпаний мира только под эти препараты, то с транспортировкой и хранением может случиться провал. Если вакцина будет требовать, скажем, очень низких температур хранения, появится проблема с вакцинацией в жарком климате и странах/регионах мира, где нет постоянного электроснабжения. Это довольно серьезно: именно проблемы с электричеством, не позволяющие хранить вакцину против лихорадки Эбола при температурах от −60 до −80 °C, крайне затрудняют программу вакцинации в Демократической Республике Конго [36], в которой полыхает уже 11-я вспышка этой инфекции.
Зачем нужна вакцина, если коронавирус постоянно мутирует?
Честно говоря, непонятно, на каких основаниях диванные «вирусологи» считают SARS-CoV-2 «постоянно мутирующим». Возможно, они путают его с вирусом гриппа, возможно — ищут «вескую причину», чтобы отказаться от прививок. В любом случае, мутации не являются чем-то особенным — они помогают возбудителям лучше приспосабливаться к меняющимся условиям окружающей среды, но это не обязательно влияет на эффективность вакцинации. Например, вирус кори, у которого насчитывается более 30 генотипов, уже более 50 лет прививают вакцинами на основе одного из шести полученных довольно-таки давно вакцинных штаммов (Edmonston-B, Schwarz, Edmonston-Zagreb, Moraten, Ленинград-16 и Шанхай-191). При этом антигенный состав вакцин против гриппа приходится менять каждый год.
Коронавирусы считаются относительно стабильными, и это дает надежду на разработку эффективной вакцины. Во время исследований штаммов SARS-CoV-2 весной 2020 года выяснилось, что в среднем для них характерны примерно 2 мутации в месяц. Это мало. Правда, в последнее время появляются данные, что, возможно, свойства вируса все-таки немного изменились, и он стал менее патогенным [37]. Однако у этой версии много противников: в июне 2020 года ВОЗ в лице руководителя по реагированию на COVID-19 Марии Ван Керхове назвала эти предположения «не подтвержденными научными данными». По ее словам, «нет никаких данных, свидетельствующих о том, что новый коронавирус значительно меняется, ни в отношении передачи, ни в степени тяжести заболевания». Этой же точки зрения придерживается Франсуа Баллу, профессор и директор Института генетики Лондонского университетского колледжа (UCL): «Генетический состав вирусной популяции фактически не сильно изменился с момента его появления». Ему вторят авторы препринта исследования Making sense of mutation: what D614G means for the COVID-19 pandemic remains unclear [38], которые изучили аминокислотную мутацию D614G S-белка коронавируса и считают, что «. глобальное распространения вируса с мутацией G614, приобретенной посредством естественного отбора или случайно, означает, что именно он и является пандемичным штаммом (. ) Хотя мутация D614G находится во внешнем белке вируса, к которому формируется иммунитет, и теоретически может влиять на эффективность вакцинации, вероятность этого мала. D614G находится не в рецептор-связывающем домене (RBD) S-белка, а на границе раздела между отдельными протомерами-шипами, которые связывают их в единую форму на поверхности вириона с помощью водородных связей». В общем, делать окончательные выводы пока рано, но маловероятно, что SARS-CoV-2 в ближайшее время вдруг резко мутирует.
Подводя итог, хочу сказать: «Не читайте по утрам советских газет». Это сбережет нервы и избавит от лишних страхов. СМИ слишком падки на сенсации, поэтому публикуют много противоречивой и непроверенной информации. Сейчас даже среди экспертов ведутся постоянные споры, что уж говорить о журналистах! Конечно, то, что до сих пор нет ни одной одобренной для применения у людей РНК-вакцины, и вдруг ее разработали буквально за считанные месяцы, может внушать определенные опасения. Однако что в этом такого удивительного? Современные технологии и хорошее финансирование позволяют создать вакцину в сжатые сроки, поэтому не так важно, за сколько недель ее создали — важно, чтобы ее качественно исследовали на большом количестве добровольцев.
Требования к безопасности вакцин сейчас очень высокие — я не удивлюсь, если подтверждение о вакцинации будут требовать при пересечении границы или для работы в офисе. Так что на карту поставлен не только престиж фармкомпаний: ни производителям, ни регуляторам не выгодно начинать прививки непроверенной вакциной — это подорвет доверие к вакцинации, и так сильно пошатнувшееся из-за антипрививочного движения. Поэтому прежде, чем искать повод избежать прививок, взвесьте риски: вакцины не вызывают пневмонию или фиброз легких, они не кардиотоксичны, как противомалярийные препараты, и, боюсь, как бы в ближайшее время не выяснилось, что последствия для здоровья после перенесенного COVID-19 затмевают все страхи в отношении вакцин. В конце концов, предотвратить болезнь всегда надежнее, чем бороться с ее последствиями.
Автор благодарит PhD, доцента, руководителя курса прикладной фармакологии и фармакотерапии в университете OsloMet (Норвегия) и руководителя международных проектов по безопасности пациентов и персонализированной медицине Юрия Киселева и специалиста по регуляторным вопросам и разработке лекарств Центра научного консультирования Равиля Ниязова за помощь в подготовке материала.