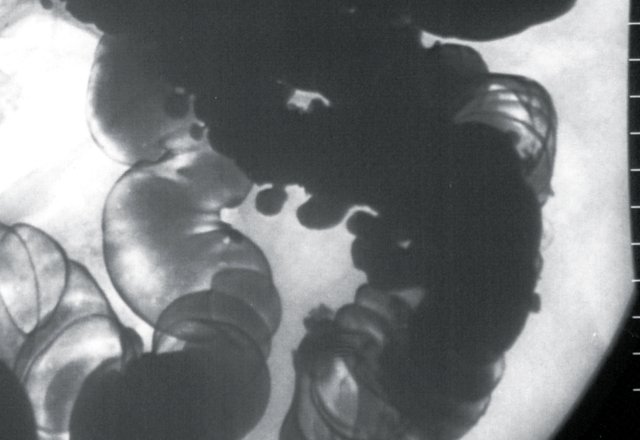
Гаустры сглажены что это значит
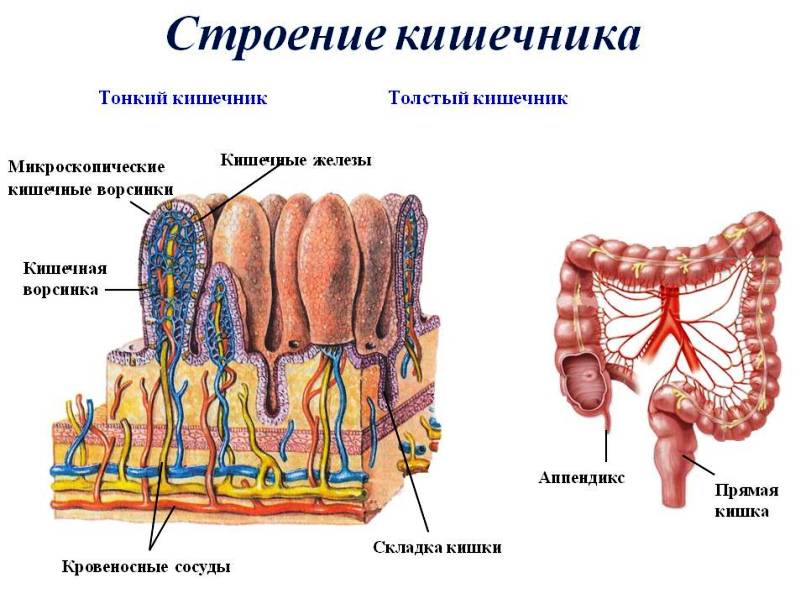
Кишечник, гаустрация, кишечные железы
Перемешивающие движения – гаустрации
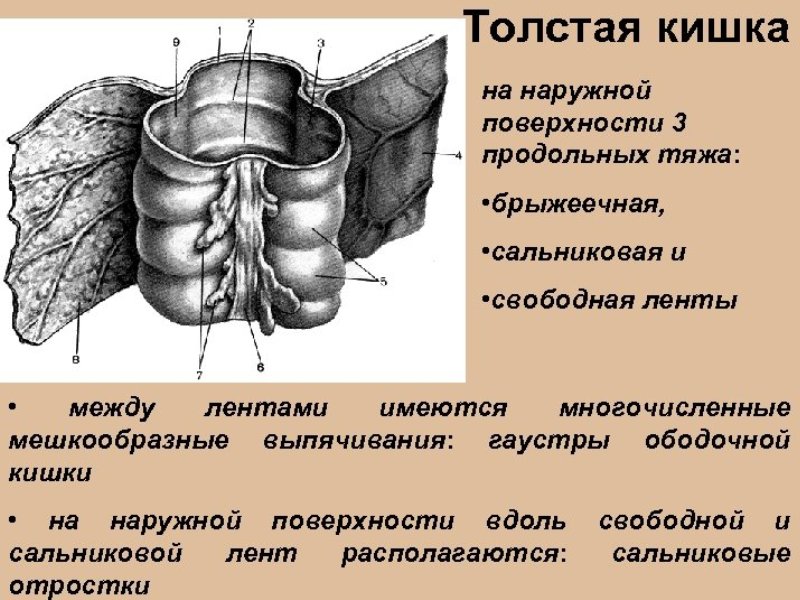
Аналогично сегментарным движениям тонкого кишечника в толстой кишке происходят широкие круговые сжатия. При каждом из таких сокращений около 2,5 см циркулярных мышц сокращается, иногда сужая просвет толстой кишки почти до окклюзии. В то же время продольные мышцы толстой кишки, которые собираются в три продольные ленты, называемые tenia coli, сокращаются. Эти комбинированные сокращения круговых и продольных лент вызывают выпячивание наружу нестимулированной части толстой кишки подобно сумкообразным мешкам, называемым гаустрациями.
Каждая гаустрация обычно достигает пика интенсивности в течение приблизительно 30 сек, а затем исчезает в течение следующих 60 сек. Во время сокращения гаустрации медленно продвигаются по направлению к анусу. Эти движения особенно выражены в слепой и восходящей кишках и обеспечивают продвижение вперед небольшого количества содержимого толстой кишки. Через несколько минут новые гаустральные сокращения возникают на близлежащих участках. Медленное перемешивание и переворачивание фекального материала в толстом кишечнике похожи на действия человека, когда он обрабатывает землю лопатой.
В результате весь фекальный материал постепенно оказывается на поверхности слизистой толстого кишечника, и жидкость с растворенными частицами постепенно всасывается до тех пор, пока не останется 80-200 мл фекалий, выделяемых каждый день.
Основное продвижение в слепой и восходящей кишках является результатом медленных, но постоянных гаустральных сокращений, требующих от 8 до 15 ч для движения химуса от илеоцекального клапана по всей толстой кишке до тех пор, пока химус (полужидкая смесь) не превратится в каловые массы (полутвердую смесь).
Гаустры
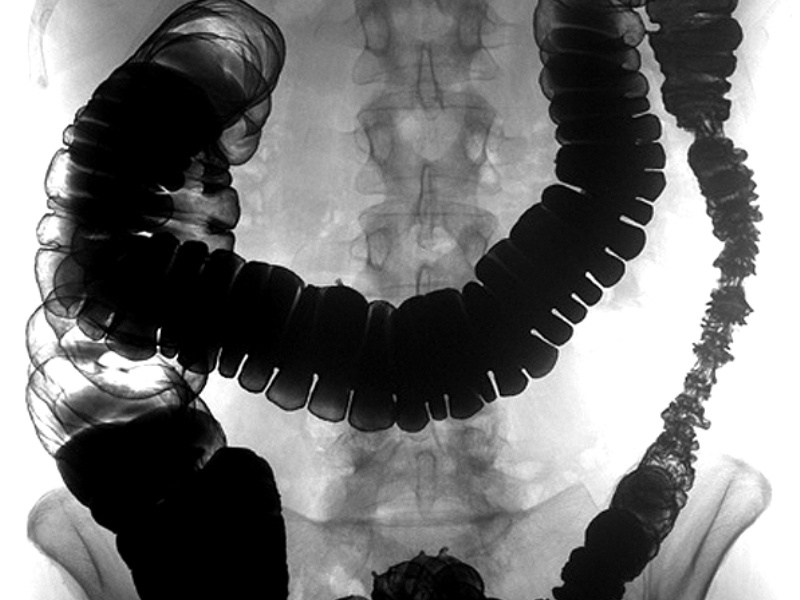
Гаустры толстой кишки являются характерными для нее образованиями, так сказать, ее «визитная карточка». Представляют собой характерные сферические мешочки, ограниченные друг от друга полулунными складками, хорошо видимыми изнутри кишки. И хотя гаустры есть следствие сокращения гладкой мускулатуры (на трупах в секционной они не так четко определяются), они хорошо идентифицируются при рентгенографии и хирургических вмешательствах.
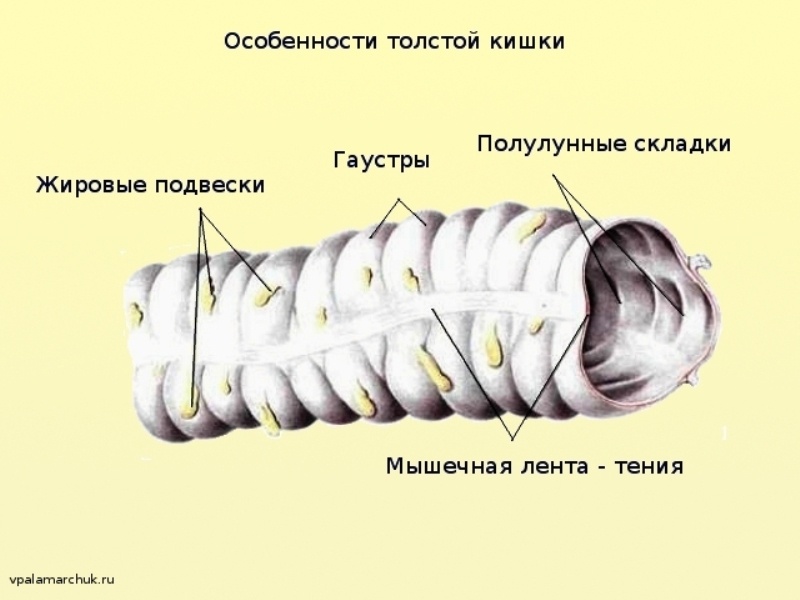
Тении (ленты)
Структура кишечной стенки толстой кишки (в отличие от тонкой) — не имеет полного внешнего продольного слоя по всей окружности стенки. Наружный мышечный слой сконцентрирован в три продольные ленты — тении, хорошо определяемые невооруженным глазом. В толстом кишечнике выделяют три таких:
Эти мышечные полоски непрерывны как в восходящем, так и нисходящем отделе кишки. В области купола слепой кишки они встречаются, четко «указывая» на червеобразный отросток, что может облегчить его поиск. Идем по кишке и ищем место схождения мышечных лент. Однако лент нет ни в аппендиксе, ни в прямой кишке. А в сигмовидной кишке есть только две ленты.
Толстокишечные придатки (processus epiploicae, или жировые подвески)
Представляют собой небольшие выпуклости толстой кишки, стенка которых состоит из серозного и субсерозного слоя, заполненные жировой тканью. Для хирурга важно, что в них содержатся терминальные ветви брыжеечных артерий и их хирургического удаления следует избегать.
Отделы ободочной кишки
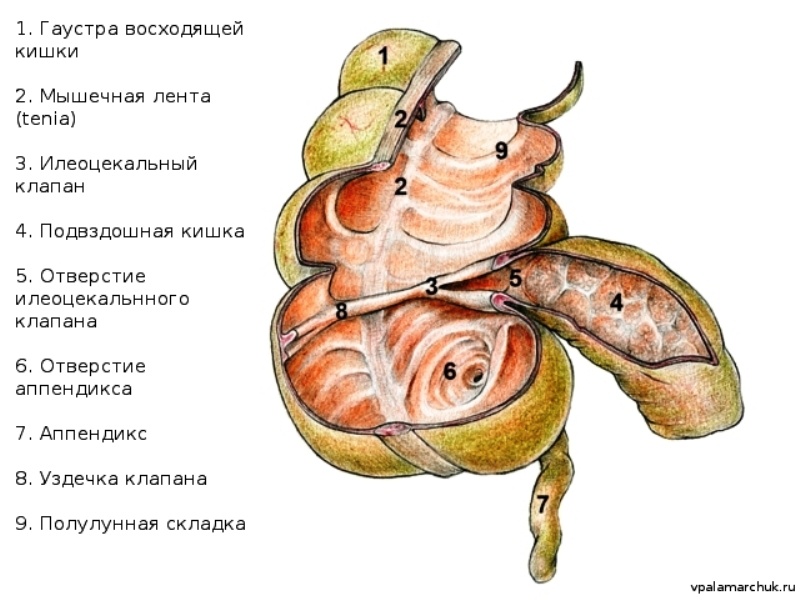
Слепая кишка
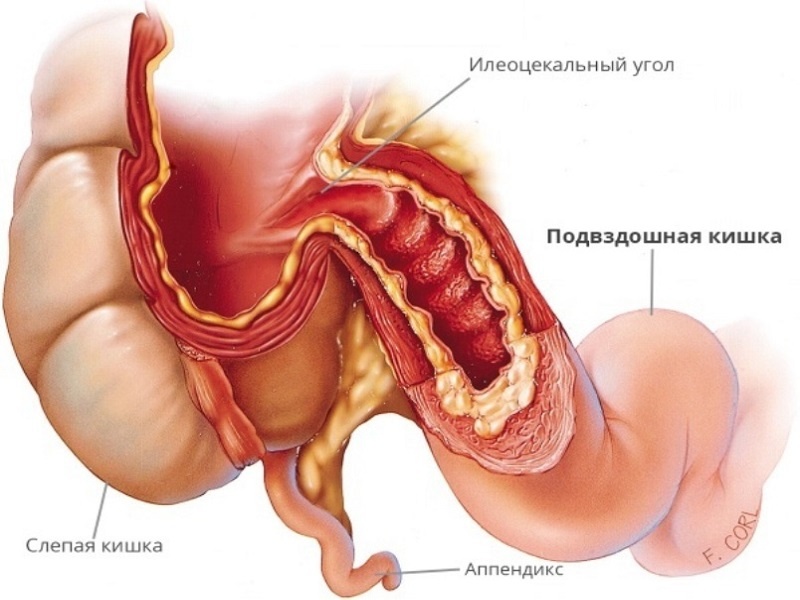
Представляет собой направленный вниз слепой мешочек толстой кишки (так называемый купол слепой кишки), ограничивающийся от восходящей кишки сфинктером Бузи. В слепую кишку открывается подвздошная кишка с помощью илеоцекального отверстия — клапана Тульпы, или Баугиниевой заслонки. Этот клапан очень важен: он разграничивает совершенно разные в физиологическом плане отделы кишечника. Благодаря ему содержимое кишечника движется в одном направлении. Именно илеоцекальному клапану часто приписывают характерное урчание в животе («песня илеоцекального клапана»). Как уже отмечалось, на куполе слепой кишки сходятся три мышечные ленты, отмечая основание червеобразного отростка.
У мужчин самая нижняя часть купола слепой кишки находится на уровне передней-верхней ости правой подвздошной кости. Этот выступ обычно легко прощупывается. Вертикаль же можно провести по середине паховой связки. У женщин высота купола слепой кишки чуть ниже, чем у мужчин и при беременности слепая кишка перемещается выше.
Слепая кишка полностью и частично покрыта брюшиной. В последнем случае она малоподвижна и тогда говорят о «caecum fixatum». При полностью внутрибрюшном расположении (интраперитонеальное расположение) слепая кишка имеет небольшую, около 4 см, брыжейку. Реже бывает так, когда конечный отдел подвздошной кишки вместе со слепой и восходящей кишкой имеют общую брыжейку. И тогда слепая кишка очень подвижна — «caecum mobile».
Диаметр слепой кишки 6-8 см. Это самый широкий отдел толстого кишечника. В области илеоцекального клапана, сверху и снизу имеются верхний и нижний илеоцекальные карманы, в которые могут попадать петли тонкого кишечника, т.н внутренние грыжи, очень сложно диагностируемые.
Лимфатическая система толстого кишечника
Лимфоотток имеет большое значение как возможный путь метастазирования злокачественных опухолей. Лимфа собирается от слепой кишки, аппендикса, восходящей и поперечной толстой кишки в брыжеечные лимфатические узлы. Лимфоотток от нисходящей, сигмовидной и прямой кишки собирается в парааортальные лимфатические узлы. От поперечной кишки отток идет в панкреато-дуоденальные и селезеночные лимфатические узлы. При различных кишечных инфекциях лимфатические узлы могут воспаляться (особенно у детей). В таких случаях речь идет о мезадените, который нередко ставит перед врачом сложную диагностическую задачу, имитируя острую хирургическую патологию.
Иннервация толстой кишки
В поперечной ободочной кишке, слева, имеется непостоянное мышечное утолщение — сфинктер Кэннона-Бема (или левый сфинктер Кэннона, кстати, когда писал о сфинктерах толстой кишки, то писал о более постоянном — правом). Это область является границей кишки в эмбриологическом плане и здесь происходит пересечение ветвей блуждающего нерва (иннервирует все что «до») и сакральных парасимпатических нервов (иннервация толстой кишки после сфинктера).
Вообще, если говорить о физиологии кишечника, то ряд функций, например, перистальтика, могут осуществляться автономно. Причем в толстом кишечнике возможна «ретроперистальтика», когда кишечное содержимое перемещается назад. Автономность перистальтики обеспечивают собственные нервные сплетения: подслизистое сплетение Мейсснера и Шабадаха (Schabadach) и мышечное сплетение Ауэрбаха. Наследственное поражение этих сплетений приводит к болезни Гиршпрунга, когда стенка толстой кишки теряет тонус и очень сильно растягивается. Иннервация прямой кишки осуществляется более сложными рефлексами и центр этих рефлексов располагается в конусе спинного мозга (почему повреждения позвоночника могут приводить к недержанию).

Кровообращение толстого кишечника
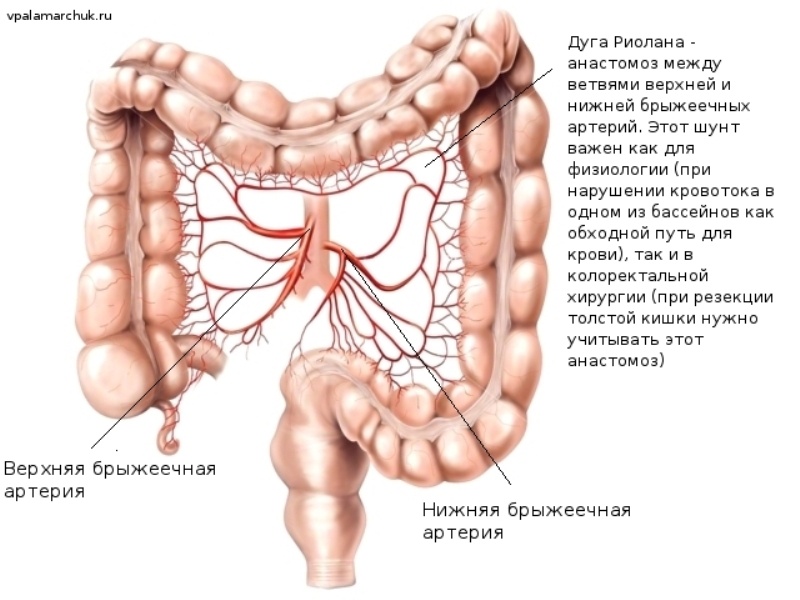
Приток крови осуществляется мощными сосудами, отходящими от аорты: верхней и нижней брыжеечной артерией. При попадании тромба (сформировавшегося, например, при мерцательной аритмии в предсердии сердца) в один из этих сосудов развивается очень тяжелое неотложное заболевание — мезентериотромбоз. Последствия очень часто фатальны. А вот с мелкими артериями, питающими кишку все намного лучше за счет многочисленных анастомозов. Как кружевные петли, они обеспечивают непрерывный кровоток при перистальтике и постоянном смещении кишечных петель. При массивном атеросклерозе же может развиваться заболевание — ишемический колит. Или «брюшная жаба»: по аналогии с болями за грудиной при ишемии сердечной мышцы — «грудной жабе». Между бассейнами верхней и нижней брыжеечных артерий в области селезеночного угла имеется анастомоз — дуга Риолана.
Весь венозный отток собирается в воротную вену и идет через «фильтр» — печень. Исключение — небольшая часть крови минует печень в прямой кишке, где есть т.н. портокавальные анастомозы. Кровь поступает «мимо» печени в нижнюю полую вену. Это может иметь значение при ректальном введении лекарственных средств.
Гистологическое строение толстой кишки
Кишечник как орган, если представить максимально просто, представляет собой полую гибкую трубку, причем многослойную. Внутренний, слизистый слой обеспечивает всасывание питательных веществ и воды, а также обеспечивает иммунный барьер от обитающей в кишечном содержимом богатой микрофлоры. Под этим слоем располагается подслизистый слой, обеспечивающий прочность кишечной стенки. Мышечные слои обеспечивают перистальтику, а также (в основном, в толстой кишке) — перемешивание кишечного содержимого. Снаружи нужна гладкая поверхность, не так ли? Минимум трения между подвижными кишечными петлями обеспечивает брюшина — гладкая серозная оболочка.
Вообще, как для тонкого, так и для толстого кишечника характерен одинаковый состав слоев клеточной стенки. То есть слои те же, но у толстого кишечника есть свои особенности
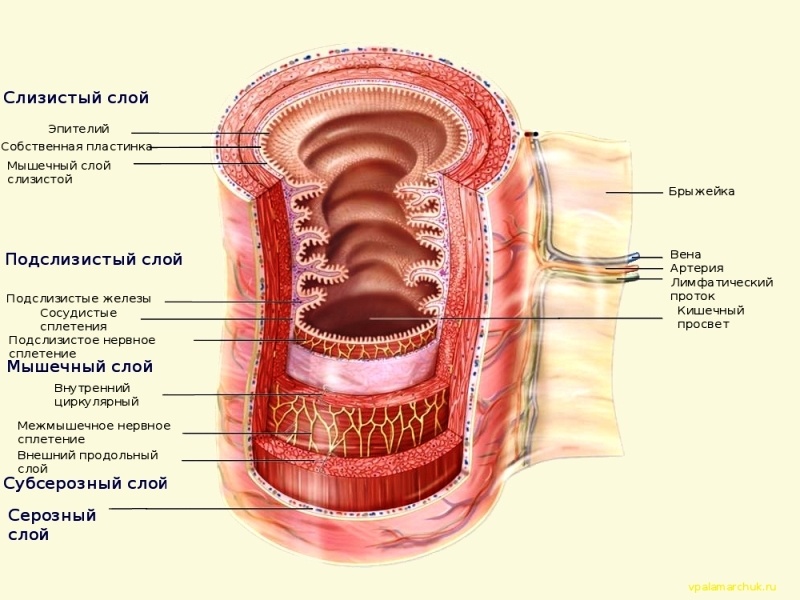
Гистологические слои толстой кишки содержат:
Слизистый слой толстой кишки
Это внутренний слой, содержащий большое количество крипт (крипты Либеркюна). Это углубления поверхности, в которых имеется большое количество желез. Эти железы намного лучше развиты, чем в тонком кишечнике. Клеточный состав представлен эпителиальными клетками, которые обеспечивают всасывание натрия и воды, бокаловидными клетками, вырабатывающими слизь (в качестве смазки), а также стволовыми клетками в глубине крипт, которые постоянно делятся и восстанавливают кишечный эпителий. Встречаются также эндокринные (энтерохромаффинные) клетки, синтезирующие гормоны. Все это выполняет основные задачи: забрать из кишечного содержимого излишки воды и минеральные вещества, обеспечить надежный барьер от микробов. К тому же слизь бережет саму слизистую от травматизации (ведь содержимое становится все плотнее).Нарушения в слизистом слое приводит к атоническому запору.
Подслизистый слой
Это слой свободной соединительной ткани, содержащий единичные лимфатические фолликулы, кровеносные сосуды и нервы. Это самый прочный слой кишки (и нет, не мышечный). Применяемый еще Галеном кетгут — шовный материал получали из этого слоя кишки овец. У аппендикса в этом слое расположено большое количество лимфоидной ткани («миндалина брюшной полости»). При наложении кишечного шва стежки нитей захватывают этот слой.
Мышечный слой
Состоит из двух слоев и внешний слой собран в три ленты. Внутренний слой участвует в формировании полулунных инвагинаций (полулунных складок). В тонком кишечнике мышечный слой более равномерен. И ход мышечных сокращений напоминает волну (так и говорят — перистальтическая волна). Для мышечных сокращений в толстой кишке характерно наличие «обратного хода», когда волна перистальтики идет назад. Так, например бывает в сигмовидной кишке, когда нередко пропадает позыв в дефекации, если «перетерпеть».
Субсерозный слой
Это тонкий слой жировой и соединительной ткани, расположенный под брюшиной. Из этого слоя формируются жировые подвески (appendices epiploicae). Такие тонкие жировые прослойки обеспечивают небольшую подвижность слоев кишки друг относительно друга.
Серозный слой
Это тончайший слой, выполненный плоским эпителием (мезотелием). Обеспечивает гладкость внешней поверхности кишечника. Очень нежный и легко повреждается при хирургических вмешательствах, приводя к развитию спаек. При инфекционном поражении развивается перитонит.
Воспалительные заболевания. Колит хроническийвстрчается довольно часто



Колит хроническийвстрчается довольно часто. Чаще локализуется в сигме и прямой кишке (проктосигмоидит).
Колит язвенный неспецифический— болезнь неясной этиологии, характеризующаяся развитием язв, кровоизлияний, псевдополипов, эрозий и других поражений кишечной стенки. Клинически проявляется главным образом болями в животе, поносом с тенезмами и кишечными кровотечениями.
Рентгеновская симптоматика в начальных стадиях болезни бедна и проявляется спазмами, ускоренным заполнением толстой кишки, позывами на дефекацию с последующим быстрым опорожнением, утолщением и извитостью складок слизистой оболочки, в ряде случаев нарушением правильности их хода. Характерны также мелкосетчатый, пятнистый, ноздреватый рисунок слизистой, крапчатость на рельефе. На контурах кишки и складках появляется мелкая зубчатость, фестончатость. Кишка может быть диффузно расширенной или с отдельными циркулярными спастическими сокращениями.
В острых фазах болезни вследствие большого отека слизистой оболочки и мышечных сокращениях просвет кишки сужается, гаустры исчезают или становятся поверхностными, продольная складчатость не определяется.
При прогрессировании процесса и распространении его на мышечный слой ширина просвета кишки еще более уменьшается, в пораженных участках скапливаются жидкость и газ, гаустрация отсутствует, стенка кишки на протяжении всего исследования не изменяется. Характерно быстрое прохождение бариевой взвеси. Контуры кишки приобретают отчетливую зубчатость или бахромчатость, появляется двойной контур.
Иногда удается видеть лишь обрывки, отчетливые фрагменты складок слизистой оболочки (лоскутный рельеф), складки слизистой чередуются со скоплениями псевдополипов и участками, лишенными складок, — рубцами на месте бывших язв. В таких случаях внутренняя поверхность кишки имеет «ландкартообразный рельеф», который французские авторы уподобляют «панцирю черепахи» или «мостовой короля».
Если изменения ведут к глубокой инфильтрации с последующим развитием индуративных процессов, картина имеет ряд особенностей: кишка значительо укорачивается, печеночный и селезеночный изгибы ее смещаются книзу и медиально, просвет кишки суживается, кишка превращается в узкую ригидную трубку с отсутствием гаустр; складки слизистой сглажены, рисунок рельефа бедный, местами может вовсе не прослеживаться, появляются продольные полосы.
Серьезным осложнением заболевания может быть острая дилатация толстой кишки, часто заканчивающаяся перфорацией. На обзорной рентгенограмме проявляется расширением просвета кишки до 15 см и более, истончением стенки, исчезновением гаустр, появлением на фоне газа валикообразных слабых дополнительных теней, обусловленных утолщенными складками слизистой оболочки. Бариевой взвесью заполнять такую кишку противопоказано.
Частым осложенением бывает и образование ограниченных стойких структур толстой кишки, имеющих веретенообразную форму.
Колит язвенный постдизентирийныйхарактеризуется стойким депо бария округлой или овальной формы с окружающим воспалительным валом, изменением ширины просвета и гаустр толстой кишки, перестройкой рельефа слизистой оболочки, наличием большого количества секрета и газа в толстой кишке. Все это сопровождается спазмами сфинктеров толстой кишки с нарушением моторно-эвакуаторной функции ее, изменяет форму, положение и размеры, влияет на интенсивность и распределение контрастного вещества в толстой кишке.
Аппендицитподразделяется на простой и деструктивный. При простом остром аппендиците выявить какие-либо изменения в большинстве случаев не удается. При деструктивном аппендиците имеется ограниченное вздутие кишечных петель в илеоцекальной области с нечетким горизонтальным уровнем жидкости, нечеткость наружного контура большой поясничной мышцы справа в нижних отделах, затемнение правой подзадошной области, утолщение стенки слепой кишки, левосторонний сколиоз поясничного отдела позвоночника.
В случаях прободения аппендицита симптомы классического пневмоперитонеума практически не встречаются. Свободный газ при перфорации отростка обычно определяется в виде мелких пузырьков, расположенный чаще под нижним контуром печени в области латерального канала.
Осложнениями аппендицита могут быть аппендикулярный и постаппендикулярный инфильтраты, а также аппендикулярный абсцесс.
Инфильтрат аппендикулярныйна обзорных рентгенограммах проявляется нежной тенью в зоне расположения червеобразного отростка. Отчетливо выявляются ригидность и уплощение купола слепой кишки, чаще по нижне-медиальному контуру, иногда определяется полуовальный или плоский краевой дефект наполнения. Изменения рельефа слизистой после опорожнения толстой кишки от бариевой взвеси определяются, но отчетливее обнаруживается внекишечное расположение инфильтрата.
Инфильтрат постаппендикулярный— инфильтрат, возникший после аппендэктомии.
На прицельных снимках дает нежную тень, а при ангиографии имеет типичные признаки воспалительного процесса: гиперваскуляризация без атипии, вытянутость артерий, неинтенсивное гомогенное окрашивание.
Абсцесс аппендикулярныйлокализуется в полости брюшины или в ретроцекальной клетчатке, возникает как осложнение острого аппендицита.
На обзорном снимке брюшной полости проявляется наличием дополнительной тени в правом нижнем квадранте брюшной полости и небольших горизонтальных уровней жидкости в слепой кишке и терминальном отделе подвздошной. При контрастировании кишечника определяется дефект наполнения или деформация медиальной стенки слепой кишки; терминальный отдел подвздошной кишки сужен и смещен медиально и вверх. Складки слизистой оболочки слепой кишки сохранены, но могут быть оттеснены латерально и сближены.
Аппендицит хроническийпротекает в виде продуктивного воспаления межуточной ткани главным образом вокруг интрамуральных сосудов червеобразного отростка. Клинически проявляется нерезкими постоянными или коликообразными болями. Возникает чаще как следствие перенесенного острого аппендицита.
Рентгенологически проявляется фиксацией червеобразного отростка, ограничением его подвижности, изменением положения и деформацией. Наблюдаются неравномерное наполнение его барием, задержка опорожнения отростка и локальная болезненность, совпадающая с тенью отростка или с местом вероятного положения его при отсутствии контрастирования. К функциональным признакам относятся илеостаз, аппендикостаз, цекостаз, спастические явления в слепой кишке, усиление перистальтических волн и др. При хроническом аппендиците может иметь место феномен А. Лемберга, проявляющийся в виде спазма и усиления перистальтики желудка, особенно во время пальпации отростка. В ряде случаев наблюдается и незаполнение отростка контрастным веществом.
Туберкулез толстой кишки. Наблюдается чаще в слепой и восходящем отделе ободочной кишки. Встречается в двух формах — экссудативно-язвенной и пролиферативной (опухолевидной).
Рентгненологически выявляют дефект наполнения с относительно плавными и четкими контурами, укорочение и сужение просвета пораженного участка кишки, неровность, как бы изъеденность контуров. На рельефе и на контурах определяются изъязвления и бугристые возвышения. Гаустры сглаживаются и исчезают. Кишка становится ригидной, не расправляется при тугом заполнении и раздувании. В результате рубцевания и склеротических явлений возникают стенозы кишки. Из функциональных признаков характерен симптом быстрого прохождения контрастного вещества через пораженный участок кишки.
Случай ультразвуковой диагностики дивертикулита толстой кишки
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
По данным литературы, распространенность дивертикулеза толстой кишки в разных странах достигает 30% во всей популяции и 40% среди лиц старше 70 лет [1, 2, 4].
Наибольшая частота образования дивертикулов именно в сигмовидной кишке объясняется тем, что диаметр ее просвета меньше, поэтому напряжение стенки во время перистальтических движений, как и внутрипросветное давление, больше.
В большинстве случаев болезнь протекает без каких-либо клинических симптомов, осложнения развиваются у 10-20% заболевших. Среди осложнений преобладает острый дивертикулит (60%), реже встречаются перидивертикулярный инфильтрат (11,9%), абсцесс (7,1%), кишечное кровоточение (15,1%), перфорация (4,9%) и кишечная непроходимость (1,0%) [3].
Наиболее частыми симптомами дивертикулита являются внезапный приступ болей в животе и нарушение стула. Поскольку дивертикулы и соответственно дивертикулит могут возникать в любом отделе толстой кишки, симптомы дивертикулита могут напоминать самые разные заболевания: от язвенной болезни желудка и двенадцатиперстной кишки, острого аппендицита, ишемии кишки, кишечной непроходимости, рака толстой кишки до почечной колики и аднексита. Признаки воспаления, такие как лихорадка и лейкоцитоз, помогают отличить дивертикулит от спастических болей при синдроме раздраженной кишки [5].
Помимо клинических и лабораторных исследований, важную роль при постановке диагноза дивертикулита играют инструментальные исследования, перечисляемые обычно в следующем порядке: обзорная рентгенография органов брюшной полости, ирригоскопия, компьютерная томография, ультразвуковое исследование и эндоскопия. Однако в последние годы, отмеченные накоплением опыта ультразвукового исследования полых органов, эта последовательность может быть пересмотрена. В связи с изложенным выше считаем необходимым представить следующее клиническое наблюдение.
Клиническое наблюдение
При осмотре состояние пациентки относительно удовлетворительное. Кожные покровы и видимые слизистые оболочки нормальной окраски. Живот при пальпации мягкий, болезненный по ходу нисходящего отдела толстой кишки, в левой подвздошной области. Печень не увеличена, не пальпируется. «Пузырные» симптомы отрицательные. Запор в течение 2 дней. Симптом Пастернацкого отрицательный с обеих сторон. Дизурии нет. В срочном общем анализе крови умеренный лейкоцитоз (9700).
С подозрением на дивертикулит больная была направлена на срочное ультразвуковое исследование (УЗИ) органов брюшной полости, почек и органов малого таза. Исследование было выполнено на современном аппарате конвексным датчиком 3,5 МГц, линейным датчиком 7,5 МГц и эндовагинальным датчиком с переменной частотой 5,0-7,5 МГц с использованием цветового и энергетического допплеровского картирования.
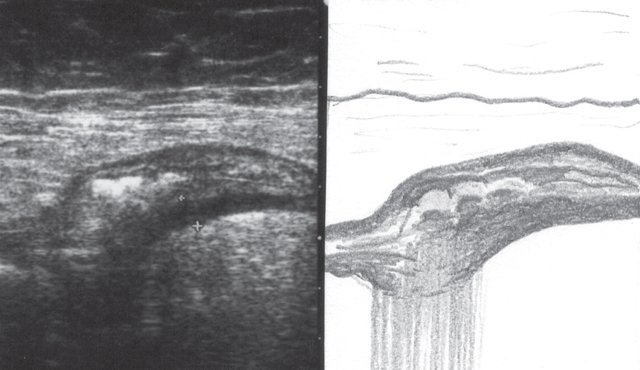
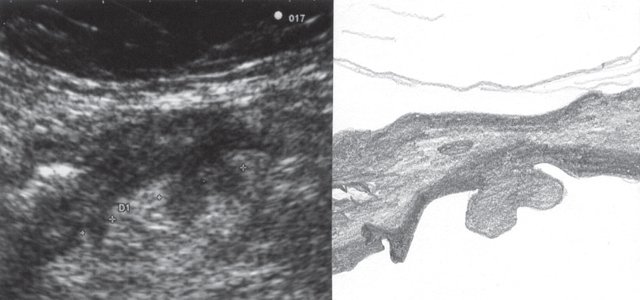
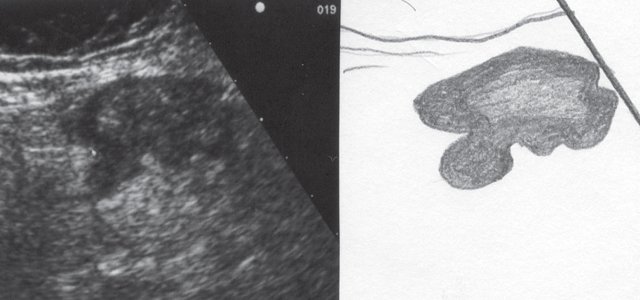
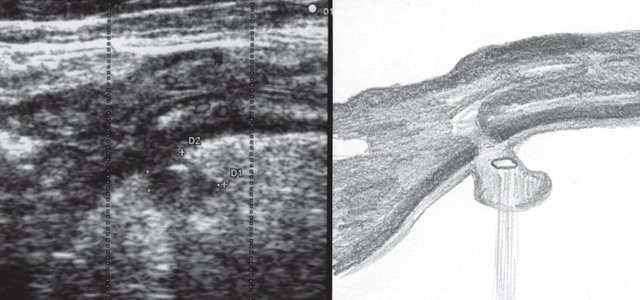
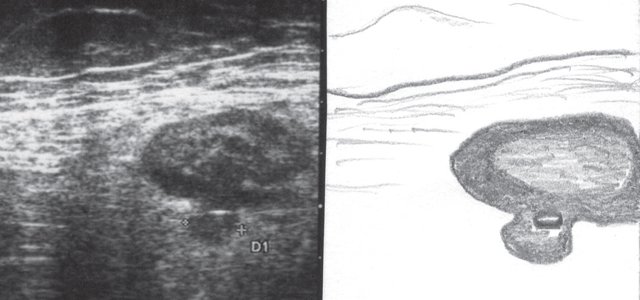
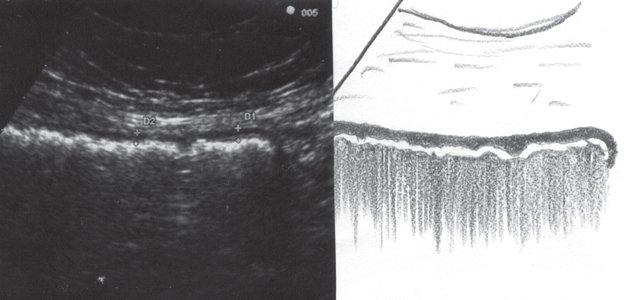
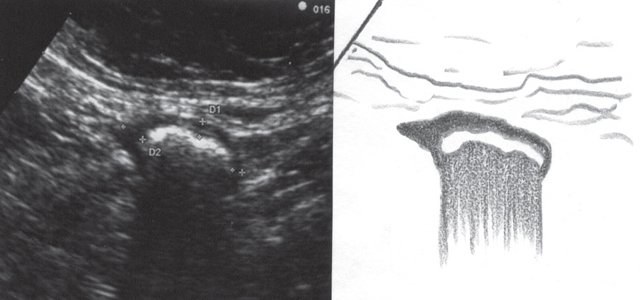
При УЗИ были выявлены диффузные изменения печени и поджелудочной железы, признаки хронического бескаменного холецистита, ангиомиолипома левой почки (без динамики за несколько лет), состояние после экстирпации матки с придатками. В левой подвздошной области соответственно зоне максимальной пальпаторной болезненности на протяжении 9 см отмечалось утолщение стенок толстой кишки до 6-7 мм (рис. 1). Перистальтика кишки отсутствовала, гаустрация была слабо выражена, при этом визуализировалось несколько болезненных при надавливании датчиком выпячиваний пониженной эхогенности, размером от 7 до 20 мм (рис. 2, а, б) с тонкой стенкой до 0,9-1,1 мм и наличием в некоторых из них фрагментов кишечного содержимого и газа (рис. 3, а, б).
«Симптом пораженного полого органа».
Рис. 4. Эхографическая картина дивертикулита. Трансвагинальное исследование конвексным датчиком 7,5 МГц.
С подозрением на острый дивертикулит пациентка была госпитализирована в проктологическое отделение ЦКБ. Через 4 дня после лечения спазмолитиками, антибиотиками болевой синдром был купирован и больная выписана для планового амбулаторного дообследования.
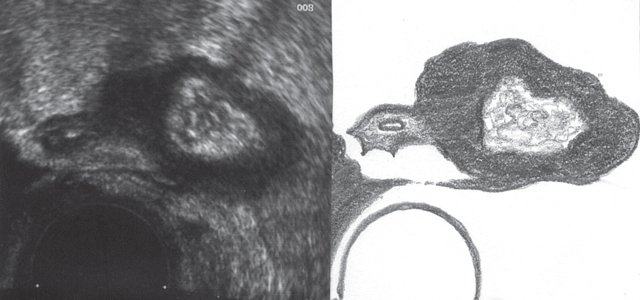
Рис. 5. Рентгенологическая картина дивертикулеза толстой кишки. Ирригоскопия в условиях двойного контрастирования.
Во время контрольного УЗИ через 6 мес при осмотре левой подвздошной области толщина стенок нисходящего отдела толстой и сигмовидной кишки не превышала 3-5 мм (рис. 6, а, б), при наблюдении в течение 1 года признаков рецидива не отмечено.
Обсуждение
Предрасполагающими факторами развития дивертикулита считаются пожилой возраст (наиболее значимый фактор), кортикостероидная и иммуносупрессивная терапия, хроническая почечная недостаточность.
Как правило, обследование таких пациентов начинается с обзорной рентгенографии органов брюшной полости, которая позволяет обнаружить кишечную непроходимость, парез кишки, опухолевидное образование, признаки ишемии и перфорации кишки. Таким образом, метод эффективен фактически при наступлении осложнений острого дивертикулита.
Ирригоскопия может привести к обострению заболевания и оказаться скорее вредной, чем полезной, поскольку попадание в брюшную полость бария в случае перфорации дивертикула может вызвать химический перитонит. Однако проведенные специальные исследования подтвердили, что ирригоскопия может не навредить пациенту и действительно принести большую пользу при применении водорастворимых контрастных веществ. При дивертикулите легкой и средней степени тяжести, когда диагноз до конца неясен, рентгеноскопия с водорастворимым контрастным веществом безопасна и оказывает большую помощь; при тяжелой степени заболевания обследование целесообразно отложить на 6-8 нед. Таким образом, метод имеет ряд ограничений, связанных с острым периодом болезни.
Колоноскопия, кроме определения наличия дивертикулов, позволяет уточнить протяженность воспалительных изменений в просвете кишки, расположение дивертикулов и состояние их слизистой оболочки: гиперемию и отек слизистой оболочки в области дивертикулов, наличие гноя в кишке. Однако острый дивертикулит является относительным противопоказанием к проведению эндоскопического исследования, так как сами манипуляции эндоскопом и раздувание кишки воздухом могут привести к перфорации дивертикулов и развитию абсцесса или перитонита. Колоноскопию следует выполнять только в тех случаях, когда диагноз неясен и дифференциальная диагностика проводится между обтурирующей опухолью, ишемией кишки, воспалительными заболеваниями кишки и инфекционным колитом. Таким образом, метод имеет практически те же ограничения, что и рентгеноконтрастное исследование.
Компьютерную томографию выполняют во всех случаях дивертикулита с пальпируемым опухолевидным образованием в животе или клинически выраженной интоксикацией, при отсутствии эффекта консервативной терапии; она является методом выбора при диагностике осложненного дивертикулита. компьютерная томография позволяет внимательно осмотреть не только стенку кишки, но также органы и ткани за ее пределами, помогает обнаружить заболевания, не связанные с дивертикулитом, такие как ишемический колит, мезентериальный тромбоз, тубоовариальный абсцесс и панкреатит. Диагностическими критериями острого дивертикулита при компьютерной томографии являются локальное утолщение стенки толстой кишки (более 5 мм), воспаление околокишечной жировой клетчатки или наличие околокишечного абсцесса. Метод хотя и не имеет ограничений, связанных с острым периодом болезни, все же не может конкурировать с УЗИ по доступности для населения.
Ультразвуковое сканирование является наиболее безопасным неинвазивным методом диагностики острого дивертикулита, который можно применять на любой стадии заболевания. Недостаточная информативность этого исследования является следствием содержания большого количества газов в кишке. Ложноотрицательные результаты отмечаются в 20-25% наблюдений при отсутствии ложноположительных заключений. Результат исследования в значительной степени зависит от квалификации врача: при проведении опытным исследователем чувствительность составляет 74,2%. Результаты ультразвукового обследования бывают близки к результатам компьютерной томографии. При этом у пациентов с дивертикулитом могут быть выявлены утолщение стенки кишки с наличием мешотчатых или треугольной формы образований, выходящих за контур измененного сегмента кишки, инфильтрация околокишечной жировой клетчатки, внутристеночные свищи, стеноз ободочной кишки с характерными изменениями диаметра просвета: сужение на разном протяжении с утолщенной за счет мышечного слоя стенкой и супрастенотическое расширение. Стриктуры кишки, развившиеся вследствие злокачественной опухоли, характеризуются резкими границами с обеих сторон, в то время как стриктуры, развившиеся в результате дивертикулита, отличаются более плавными контурами и большей протяженностью [4, 6, 7].
В приведенном наблюдении при УЗИ визуализировались множественные выпячивания истонченной кишечной стенки. На участках утолщенной стенки между дивертикулами и в самих дивертикулах сосудистый рисунок был обеднен или не визуализировался, что подтверждает роль сосудистого фактора в развитии болезни: сдавление внутристеночных сосудов с нарушением микроциркуляции, наличие ишемии и замедления венозного оттока. Некоторые дивертикулы были заполнены гомогенным аваскулярным содержимым средней эхогенности, без признаков внутрипросветного движения, так что содержимое сливалось с изображением стенки. В других дивертикулах пузырьки газа, выступая в качестве естественного контраста, позволили детально рассмотреть истонченную до 0,9-1,1 мм стенку кишки, лишенную гипоэхогенного мышечного слоя. Форма этих дивертикулов приближалась к шаровидной, устье было меньше, чем диаметр дивертикула. Однако встречались и выпячивания в форме конусов, с устьями, превышающими размеры самого дивертикула, в них прослеживалось продолжение гипоэхогенного мышечного слоя стенки.
Таким образом, газ в кишке может быть не только препятствием к адекватной визуализации, но и, являясь естественным контрастным средством, существенно обогащает ультразвуковую картину.
Выводы
При синдроме абдоминальной боли УЗИ является наиболее безопасным неинвазивным методом диагностики, который можно применять на любой стадии заболевания, оно дает важную информацию и должно использоваться при подозрении, в частности, на дивертикулит в амбулаторно-поликлинических условиях во всех случаях.
Литература
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.