Гастрит у беременных чем лечить
Гастрит при беременности
Содержание
Гастритом называют воспалительное заболевание желудочной слизистой оболочки, долго протекающее в разных формах и вызывающее необратимые изменения. Многие взрослые люди страдают этим недугом, а при беременности он обостряется примерно в 75 процентах случаев.
Гастрит желудка при беременности имеет определенные особенности, связанные с проявлениями заболевания, диагностикой и методами лечения. У женщин с хроническим гастритом при беременности обычно развивается ранний токсикоз, продолжающийся примерно до 15 недели беременности. Недуг не влияет на развития плода и проведение родов.
Симптомы и причины
При атрофическом гастрите при беременности не возникает специфических симптомов, так как заболевание протекает по-разному у разных людей. К основным признакам относятся:
При низкой кислотности расстройства ЖКТ встречаются чаще, а при повышении уровня кислоты преобладают болевые ощущения вверху живота. Во втором случае пациенты жалуются на неприятные ощущения в подложечной области, в зоне пупка и правой подреберной части. Дискомфорт и болезненность обычно возникают после употребления определенной пищи, а иногда в ночные часы или натощак.
В случае с повышенной кислотностью боли обычно сильные, а при пониженной – послабее. Для предупреждения неприятных ощущений при беременности не переедайте, так как чем сильнее растянутся желудочные стенки, тем большим будет дискомфорт.
Хронический гастрит желудка при беременности развивается из-за бактерии Хеликобактер, которая попадает в пилорический и фундальный отдел слизистой желудка. На эпителиях других отделов ЖКТ микроорганизмы не обнаруживают. Патогенное влияние на слизистую бактерия оказывает за счет определенных факторов, которые вызывают поражения оболочки и изменяют эндокринные функции желудочно-кишечного тракта.
Как диагностировать гастрит?
Для уточнения диагноза гастрита на ранних сроках беременности изучения жалоб пациентки и истории развития недуга недостаточно. Требуется особое эндоскопическое обследование, предполагающее проверку опытных образцов сока из желудка. Для их взятия производят обычное желудочное зондирование, при котором забирают частицы желудочного сока и измеряют кислотность сока. Процедуру проводят с использованием приспособления, погружаемого в желудок.
Процедура совершенно безопасна при беременности и позволяет определять уровень кислотности сока, что необходимо для определения типа гастрита. Правильно поставленный диагноз помогает грамотно назначать эффективную терапию.
Эндоскопический способ диагностики при беременности сегодня очень ценен, так как с его помощью врачи определяют наличие эрозий на желудочных стенках. Этот метод достаточно обременителен и неприятен, но максимально результативен, поэтому не стоит от него отказываться.
Питание беременных при гастрите
При обострении гастрита при беременности что делать вам расскажет любой терапевт и гастроэнтеролог. Важную роль играет диета, предполагающая дробное питание до пяти-шести раз в день. Еду лучше употреблять в полужидком виде, отказавшись от всего жирного и жареного, а также ограничив количество соли и простых углеводов в виде сахара и разных сладостей. К рекомендованным продуктам относят:
После улучшения состояния беременной женщины с гастритом меню диеты расширяют, добавляя рыбу и мясо в отварном виде, картофель, макароны из твердых сортов, нежирную ветчину, докторскую колбасу, каши, сметану. Для предотвращения обострения лучше навсегда исключить из рациона копченые, жареные и острые блюда.
Если женщина в период беременности не страдает отечностью, а уровень желудочного сока повышен или в норме, можно пить минеральную воду при гастрите по 300 мл трижды в день через два часа после еды. Подойдут: Боржоми, Славяновская, Смирновская и другие воды. Если кислотность понижена, предпочтение отдают водам Ессентуки №4, Миргородской и Арзни.
Лекарственная терапия
Лечение гастрита с помощью лекарственных препаратов в период беременности имеет важные особенности. Учитывая характер недуга, врач назначает подходящие медикаменты, а самолечение в этот период для женщины может стать очень опасным.
Нельзя использовать такие популярные препараты для борьбы с Хеликобактером, как Тетрациклин и Де-Нол. Снимают воспаление во время беременности Маалоксом или Гастрофармом, а для подавления выработки кислоты в желудке принимают Гелусиллак. Уменьшить болезненность помогает Пипервина гидрохлорид и Но-Шпа, а против рвоты и тошноты можно использовать Реелан и Церукал.
Иногда гастроэнтерологи советуют лечение травами. Хороший результат дают настои из лекарственных растений с противовоспалительным, обезболивающим и обволакивающим эффектами: мята, зверобой, ромашка, льняное семя, птичий горец, корневище аира и другие.
Мнение эксперта
Гастрит у беременных чем лечить
Расстройства верхнего отдела пищеварительного канала (ВОПК) являются наиболее частыми осложнениями беременности. У ряда женщин развиваются расстройства ВОПК, возникающие только при беременности. Другие же женщины страдают хроническими заболеваниями ВОПК еще до беременности, требующими специального рассмотрения при наступившей беременности. Понимание механизмов клинических проявлений и распространенности различных расстройств ВОПК при беременности необходимо для оптимизации помощи этим больным.
Рассматриваемые ниже заболевания ВОПК объединены не только близостью анатомического расположения, но и тесной этиопатогенетической связью. По этой причине заболевания ВОПК имеют общие клинические симптомы, диагностические признаки и сходные подходы к лечению, нередко сочетаются и даже переходят друг в друга.
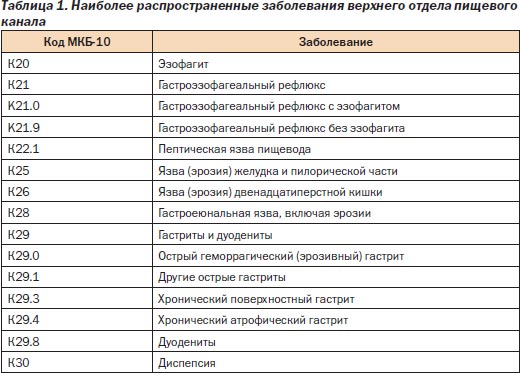
Унификация клинических классификаций в гастроэнтерологии остается одной из нерешенных проблем в Украине. Важную объединяющую роль играет международная статистическая классификация болезней десятого пересмотра (МКБ-10), основные рубрики которой, относящиеся к рассматриваемым вопросам, представлены в табл. 1.
В случаях если заболевания ВОПК действительно осложняют беременность и являются признаком гестоза, то они могут шифроваться с индексом «О»: O99.6 Болезни органов пищеварения, осложняющие беременность, деторождение и послеродовой период.
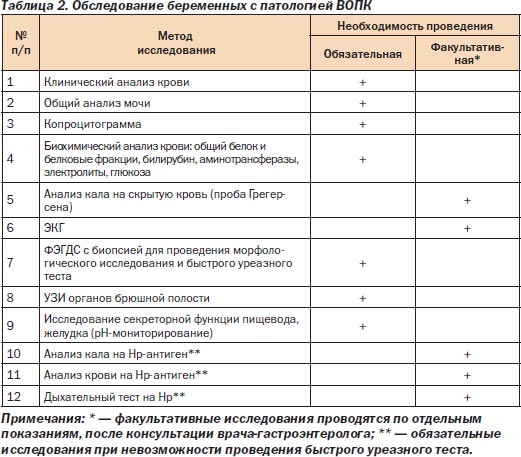
Обследование беременных женщин с патологией ВОПК
Методы исследования, используемые при всех заболеваниях ВОПК, сходны (табл. 2). Однако при отдельных заболеваниях значимость исследований (обязательная, факультативная) может меняться.
Рентгеноскопия пищевода и желудка беременным противопоказана.
Эрадикация Helicobacter рylori (Нр) согласно Маастрихтским консенсусам II-2000 и III-2005 у беременных не проводится, в связи с этим установление факта инфицирования имеет чисто академический интерес.
Решение вопроса о проведении эрадикации Нр должно быть поставлено (обязательно!) после родоразрешения и окончания периода кормления грудью.
Установление окончательного диагноза ВОПК должно быть подтверждено морфологически. Абсолютных противопоказаний к фиброэзофагогастродуоденоскопии (ФЭГДС) нет.
Относительные противопоказания к ФЭГДС:
1. Тяжелые нарушения сердечного ритма.
2. Острая фаза инфаркта миокарда.
4. Частые приступы стенокардии и бронхиальной астмы.
5. Сердечная недостаточность IIБ-III ст.
6. Атлантоаксиальный подвывих.
7. Эпилептические припадки.
8. Коагулопатия (время кровотечения > 10 мин).
При проведении ФЭГДС обязательно выполняются биопсии для проведения быстрого уреазного теста и гистологического исследования.
Исследование секреторной функции желудка
Проводится по показаниям, но при отсутствии раннего токсикоза.
В настоящее время существует три основных метода определения кислотообразующей функции желудка:
1. Внутрижелудочная рН-метрия.
2. Фракционное исследование желудочного сока с помощью тонкого зонда с применением стимуляторов желудочной секреции (в Европе и США запрещено).
3. Беззондовые методы — определение кислотности с помощью ионообменных смол («Ацидотест»). Беззондовые методы малоинформативны и в настоящее время применяются редко.
При хроническом Нр-гастрите секреторная функция желудка может быть изменена, но выраженность изменений зависит от стадии гастрита. При антральном гастрите (ранняя стадия) кислотообразовательная и пепсинообразовательная функции в норме или (чаще) повышены; при пангастрите (поздняя стадия) — снижены, но состояния ахлоргидрии, как правило, не бывает.
У беременных фракционное исследование желудочного сока не рекомендуется, а беззондовые методы не проводятся.
— кратковременная (до 3 ч);
— продолжительная (24 ч, мониторинг);
— с использованием радиокапсул;
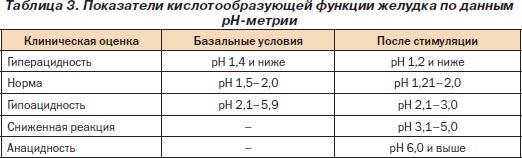
Метод основан на электрохимическом способе измерения рН. Степень кислотности или щелочности растворов выражается концентрацией в них активных ионов водорода (Н+) в единицах рН. РН является логарифмом активных Н+ в водном растворе, взятым с обратным знаком (табл. 3).
Кратковременная рН-метрия — наиболее широко используемый метод. Зонды диаметром 7 мм вводятся через инструментальный канал эндоскопа перорально или трансназально.
Показания и противопоказания такие, как для ФЭГДС.
Для стимуляции желудочной секреции у беременных возможно использование только пероральных завтраков.
Тошнота и рвота беременных
Тошнота с рвотой или без нее характерна для раннего периода беременности. Тошнота отмечается у 50–90 % беременных и вызывает жалобы и беспокойство у 25–50 % беременных. Чаще встречается, если плод женского пола.
Патофизиология данного состояния является предметом обсуждения. Это может быть проявлением гормональной перестройки и моторных расстройств ЖКТ в сочетании с психосоциальными факторами. Основное значение имеет эволюционная защита плода в период эмбриогенеза от вредных субстанций, содержащихся в пище, таких как микроорганизмы в мясных продуктах и токсины в растениях. Это подтверждается значительно меньшим числом выкидышей и мертворождаемости у женщин с тошнотой в ранний период беременности.
Клинические проявления
Тошнота при беременности, обычно кратковременная и самокупирующаяся, встречается у 91 % женщин в І триместре. Тошнота обычно начинается на 9–10-й неделе беременности (редко с 6-й), достигает пика на 11–13-й неделе и прекращается на 12–14-й неделе. У 1–10 % беременных симптомы сохраняются до 20–22-й недели беременности.
В мягкой форме она известна как «утренняя болезнь беременных», обычно возникает по утрам и не беспокоит женщин в течение дня.
Для тошноты и рвоты беременных характерна гиперсаливация.
При тошноте и рвоте беременных возможны:
— повышенная утомляемость, слабость, головокружение;
— ухудшение (искажение, извращение) вкуса;
— невозможность концентрации внимания.
При установлении диагноза необходимо исключить заболевания ЖКТ, эндокринной, мочевой и нервной системы, а также аллергические реакции (на пищевые продукты, производственные аллергены, медикаменты и другие вещества).
Персистирование тошноты и рвоты во ІІ и ІІІ триместре должно быть немедленно рассмотрено как возможный признак других состояний и заболеваний:
— гастроэзофагеальной рефлюксной болезни;
— язвенной болезни (ЯБ) желудка и двенадцатиперстной кишки;
— инфекций мочевыводящей системы;
— многоводия.
Лечение
Лечение тошноты у беременных зависит от выраженности симптомов.
При легком (мягком) течении лечение должно включать немедикаментозные воздействия: ободрение, прогулки на свежем воздухе, выявление и исключение провоцирующих факторов, изменение характера и режима питания (уменьшение объема и увеличение частоты приема пищи).
Устранение провоцирующих внешних факторов, в том числе и производственных (беременная нуждается в освобождении от работы).
Диета
Рекомендуется частое, дробное питание, увеличение приема углеводов и ограничение жиров. Отдых после приема пищи.
Прием пищи начинается с питья чистой воды комнатной температуры (0,5–1 стакан). В дальнейшем диета расширяется за счет крахмалсодержащих продуктов (кисель), затем крекеров и картофеля (печеного, вареного).
Беременным следует придерживаться следующих основных рекомендаций:
— есть при появлении чувства голода;
— есть часто и малыми порциями;
— избегать жира, специй;
— избегать пищи с неприятным запахом и вкусом (для беременной);
— исключить прием препаратов железа;
— использовать высокобелковые (мясные) завтраки;
— употреблять напитки, обогащенные углеводами (сладкие);
— употреблять напитки, бульоны, крекеры, а также желатин и замороженные десерты;
— настои трав (чаи): мята перечная или кудрявая, имбирь, лист малины.
Беременной следует объяснить, что фитопрепараты — это тоже лекарства и употребление их в больших количествах небезопасно.
Так, имбирь, являющийся безопасным и эффективным препаратом при тошноте и рвоте беременных, в дозах более 20,0 г/сут (сухого корня) может обладать мутагенными свойствами и относиться к категории С (FDA).
В тяжелых случаях возможно энтеральное питание (назогастральный зонд).
При среднетяжелом и упорном течении тошноты и рвоты в дополнение к общим мероприятиям могут быть назначены противорвотные препараты.
Возможно также использование психорелаксации, акупрессуры и гипноза.
Прогноз для матери и плода благоприятный.Более того, женщины с легкой степенью тошноты и рвоты имеют лучшие исходы беременности по сравнению с женщинами, не имеющими этих симптомов.
Чрезмерная рвота беременных
Встречается с частотой 3–10 случаев на 1000 беременностей. Чаще у городского населения.
Чрезмерная рвота беременных (Hyperemesis gravidarum) (ЧРБ) — рвота, осложняющая течение беременности, то есть относящаяся к ее осложнениям. Чрезмерная рвота беременных характеризуется упорной (неукротимой) тошнотой и рвотой в ранний период беременности и ведет к нарушениям водного и электролитного баланса,кетозу иснижению массы тела.
ЧРБ в отличие от тошноты и рвоты беременных беспокоит женщин не только по утрам, но и в течение дня. ЧРБ развивается примерно у 2 % беременных с тошнотой и рвотой беременных.
ЧРБ является проявлением гестоза и кодируется с индексом «О».
O21 Чрезмерная рвота беременных
O21.0 Рвота беременных легкая или умеренная
O21.1 Чрезмерная или тяжелая рвота беременных с нарушениями обмена веществ
O21.2 Поздняя рвота беременных
O21.8 Другие формы рвоты, осложняющей беременность
O21.9 Рвота беременных неуточненная
ЧРБ обычно впервые диагностируется в начале І триместра, с 4-й по 10-ю неделю. Симптоматика может сохраняться до 18–20-й недели.
Для ЧРБ характерны:
— снижение массы тела ≥ 5 % от исходной;
— недостаточное питание (malnutrition), проявляющееся симптомами полигиповитаминоза;
— кетоз, гипокалиемия, кислотно-щелочной дисбаланс;
— повышение уровней ферментов печени (трансаминазы, щелочная фосфатаза);
Факторами риска ЧРБ являются:
— хронические заболевания, сопровождающиеся нарушением трофики тканей и пониженным питанием;
— возрастные первородящие (старше 30 лет);
— низкий образовательный и социальный уровень беременной;
— тошнота и рвота беременных в период предыдущей беременности.
Дополнительными факторами риска также являются предшествующие беременности заболевания и состояния:
— заболевания щитовидной железы;
Несвоевременное и/или неадекватное лечение ЧРБ может приводить к осложнениям, таким как:
— разрыв и перфорация пищевода;
Другие осложнения (менее значимые):
— глубокий венозный тромбоз;
— ТЭЛА, центральный понтиальный миелиноз, рабдомиолиз, недостаточность витамина К и коагулопатия, разрыв селезенки;
— сепсис (в т.ч. и грибковый), локальные инфекции;
— жировая инфильтрация плаценты.
Диагностика и дифференциальная диагностика
Дополнительно к общим исследованиям, проводимым при диагностике заболеваний ВОПК (табл. 2), при ЧРБ проводятся следующие исследования:
— анализ мочи на кетоны;
— анализ крови на электролиты, кетоны, креатинин и кислотно-щелочное равновесие (КЩР), трансаминазы;
— анализ крови на амилазу/липазу;
— тиреотропный гормон гипофиза (ТТГ), свободный трийодтиронин (Т3) и тироксин в крови (Т4);
— при пролонгации ЧРБ позднее 20–22-й недели беременности для дифференциальной диагностики по строгим показаниям проводятся магнитно-резонансная (предпочтительнее) и компьютерная томография органов брюшной полости (ОБП).
В 50 % случаев ЧРБ отмечается повышение уровней трансаминаз, уменьшающихся по мере купирования состояния, однако требующее исключения гепатита. Обычно повышение трансаминаз является незначимым и не превышает 30 % верхней границы нормы, однако в некоторых случаях бывает более.
Амилаза повышается у 10 % беременных с ЧРБ и требует исключения панкреатита.
ЧРБ часто (в 50–60 %) ассоциируется с транзиторным гипертиреоидизмом и супрессией ТТГ, но требует исключения заболеваний щитовидной железы.
Наличие инфекций мочевыводящей системы и даже бессимптомной бактериурии способствует пролонгации ЧРБ и усилению симптомов.
Лечение
1. Проведение диетических и режимных мероприятий, рекомендуемых при тошноте и рвоте беременных легкой и средней тяжести.
2. Медикаментозное лечение начинают с назначения сбалансированных витаминно-минеральных комплексов, затем пиридоксина (витамин B6) и тиамина (витамин В1) при рвоте продолжительностью ≥ 3 недели.
Противорвотные (антиэмические) препараты назначаются только в указанной последовательности, при неэффективности предыдущих групп препаратов:
2.1. Антиэмические препараты І группы, относящиеся к группе А (FDA, USA, 2007) либо вообще не рассматриваемые как потенциально опасные для матери и плода:
— пиридоксин (витамин B6) 5% р-р — 0,25–0,5 мл 2–3 р/сут;
— авиоплант (порошок корневища имбиря) — 250 мг 4 р/сут;
— мятные таблетки — 2,5 мг 4 р/сут.
Возможно сочетание препаратов І группы между собой.
2.2. Антиэмические препараты ІІ группы, относящиеся к группе В (FDA, USA, 2007), являются безопасными для животных, однако безопасность для людей окончательно не установлена. Действуют системно, проникают через плаценту.
Могут использоваться со II триместра беременности.
2.2.1. Антиэмические препараты ІІ группы, относящиеся к пропульсантам:
— метоклопрамид (метукал, церукал) р-р — 2,0 мл (10 мг) в/м, в/в 2– 3 р/сут, затем 1 табл. (10 мг) 3–4 р/сут за 30 мин до еды и перед сном, до 4 нед.
2.2.2. Антиэмические препараты ІІ группы, которые чаще позиционируются как антигистаминные средства:
— дименгидринат (авиомарин, дедалон, драмина) — по 50 мг 4–6 р/сут (до 400 мг/сут), парентеральные формы в Украине не зарегистрированы;
— дифенгидрамин (димедрол, кальмабен) 1% — 1,0 в/м, в/в 1,0– 5,0 мл, затем табл. 0,05 г 3–4 р/сут до 300 мг/сут;
— препараты, используемые в США, — Doxylamine (Unisom), Cyclizine (Marezine) и Meclizine (Antivert) — в Украине не зарегистрированы.
2.3. Антиэмические препараты ІІІ группы, относящиеся к группе С (FDA, USA, 2007), разрешены к применению у беременных по строгим показаниям. Имеются отдельные сведения об опасности для плода. Действуют системно, проникают через плаценту. Могут использоваться только со II триместра беременности:
— скополамин (бускопан, спазмобрю) р-р — 2,0 (20 мг) п/к, в/м, в/в 2–3 р/сут, затем в табл. по 10 мг 3–5 р/сут;
— прометазин (пипольфен) р-р 2,5% — 2,0 (50 мг) в/м, в/в 2–3 р/сут, затем табл. 25–12,5 мг 4–6 р/сут (до 150 мг/сут);
— хлорпромазин (аминазин) р-р 2,5% — 1,0–2,0 (25–50 мг) в/м, в/в 2– 3 р/сут (не более 3 раз), затем табл. 50 мг 3 р/сут (до 150 мг/сут);
— ондансетрон (домеган, зофетрон, зофран, изотрон, осетрон, сетрон, эмесет, эметрон) р-р 0,2% — 2,0 (4 мг) или 0,2% — 4,0 (8 мг) в/в медленно капельно на 100 мл физраствора 1– 2 р/сут, затем табл. 4–8 мг 2 р/сут (до 150 мг/сут);
— препараты, используемые в США, — Prochlorperazine (Compazine), Trimethobenzamide (Tigan), Droperidol (Inapsine) — в Украине не зарегистрированы.
2.4. Препараты других групп используют в рефрактерных случаях ЧРБ:
— метилпреднизолон (метипред, медрол) — 16 мг внутрь или в/в 3 р/сут (через 8 ч) в течение 3 дней с дальнейшим титрованием до наиболее низкой эффективной дозы. Потенциально опасен. Относится к группе С (FDA, USA, 2007);
— апрепитант (эменд) капс. 80 мг 2 р/сут. Тератогенный эффект не определен, лучше использовать в сочетании с глюкокортикоидами.
Беременным с ЧРБ назначают минимально эффективную дозу и периодически предпринимают попытки к отмене препарата и/или переходу к использованию более безопасных препаратов.
3. Восполнение потери жидкости, коррекция нарушений электролитного обмена и КЩР.
При невозможности осуществления естественного питания (per os) пища и изотонические растворы даются через назоэнтеральный зонд. По мере улучшения состояния возобновляется пероральное питание, причем зондовое кормление должно быть прекращено за 1 час до пробного завтрака. Потребление белка должно составлять 1,3 г/кг/сут. Парентеральное введение питательных смесей должно проводиться по строгим показаниям и имеет много побочных эффектов.
Уровень гликемии должен строго контролироваться и поддерживаться на уровне 5,0–7,0 ммоль/л, несмотря на хорошую переносимость беременными больших уровней гликемии.
Парентеральное питание осуществляется через центральный венозный катетер. Беременные на парентеральном питании должны быть обследованы 2 раза в неделю с определением электролитов и кислотно-щелочного равновесия и 1 раз в неделю для исследования коагуляционного статуса, функциональных проб печени, креатинина, гликемии и трансаминаз. При парентеральном питании необходимо помнить об эссенциальных жирных кислотах, минералах и витаминах. В частности, важно получение беременными фолиевой кислоты не менее 400 мг/сут. Обязательно добавляется К+ 40 мгЭкв/л (но не более 80 мгЭкв/л). Рекомендуется 10 мгЭкв/л в час при адекватном выделении мочи.
При явлениях энцефалопатии назначают глюкозу и тиамин.
При неэффективности всех видов лечения и персистировании выраженных водно-электролитных расстройств показано прерывание беременности.
Прогноз при купировании ЧРБ для матери и плода благоприятный.
При отсутствии лечения беременных с ЧРБ в США и Европе зарегистрированы случаи смерти.
Диспепсия
Диспепсия, относящаяся к рубрике К30 (МКБ-10), является объединяющим понятием для заболеваний верхнего отдела пищеварительного канала.
В настоящее время под желудочной диспепсией (Д) подразумевают любые верхнеабдоминальные или ретростернальные боли, дискомфорт, изжогу, тошноту, рвоту или другие проявления, указывающие на заинтересованность ВОПК.
OMGE (Всемирная ассоциация гастроэнтерологов) рекомендует к использованию следующее определение.
Диспепсия (Д) — это наличие болей или дискомфорта в верхней части живота, которые обычно сопровождаются другими симптомами (тошнота, изжога, отрыжка, анорексия, раннее насыщение и переполнение), связанными или не связанными (непосредственно) с приемами пищи.
Рассмотрение диагноза Д при беременности актуально лишь в случаях отсутствия тошноты и рвоты беременных и невозможности установления диагноза «хронический гастрит» (ХГ) в соответствии с приказом МЗ Украины № 271 (патоморфологическая оценка биоптатов).
Д устанавливается на первичном приеме при отсутствии типичной клинической картины каких-либо заболеваний и требует дальнейшего обследования пациента.
Д является предварительным, «стартовым» диагнозом для начала обследования и лечения больных с патологией ВОПК и «диагнозом исключения», если является окончательным диагнозом. Диагноз Д предназначен для ведения больных со «стертыми» клиническими проявлениями заболеваний ВОПК, которые тем не менее требуют лечения на период обследования.
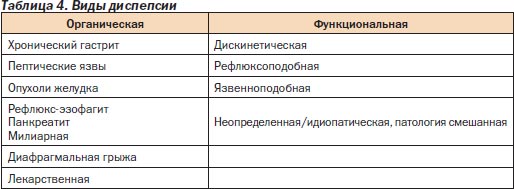
В развитых странах диагноз «диспепсия» устанавливается в 10–40 % случаев при первичном осмотре (в США — 10 %) и служит отправной точкой для обследования больного. Д может быть связана как с органическими, так и с функциональными расстройствами (табл. 4).
Разделение Д на органическую и функциональную условно и часто носит временный характер. Если в ходе обследования выявляются органические изменения ВОПК, то диагноз Д не ставится, а указывается конкретный диагноз в соответствии с выявленной патологией (например, хронический гастрит).
Если при дальнейшем обследовании не обнаруживаются признаки органических расстройств ЖКТ, то возможна постановка диагноза Д как окончательного.
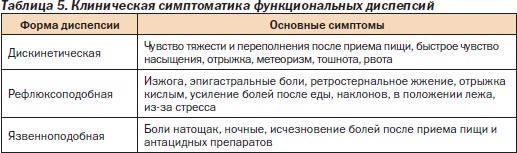
Клиническая картина функциональной Д сопровождается многочисленными невротическими проявлениями: слабостью, головными болями, кардиалгиями, раздражительностью, психоэмоциональной лабильностью, неустойчивым настроением, парестезиями в эпигастрии, а также признаками депрессии (табл. 5).
При существовании признаков Д более 3 месяцев может применяться термин «хроническая диспепсия».
Обследование больных диспепсией
Обследование больных с Д проводится в соответствии с общей методикой обследования больных с патологией ВОПК (табл. 2). Однако по показаниям могут быть выполнены дополнительные исследования:
1. Колоноскопия (для диагностики Д у беременных не проводится).
2. Суточное мониторирование рН пищевода и желудка.
3. УЗИ щитовидной железы и органов малого таза.
4. Исследование гастродуоденальной моторики:
— УЗ-определение скорости опорожнения желудка;
NB! Ирригоскопия у беременных не проводится.
При функциональных Д с помощью ФЭГДС определяют: норму или повышение тонуса желудка, наличие выраженного сосудистого рисунка, отчетливые складки (табл. 6).